Тромбофлебит – серьёзное заболевание и при обнаружении соответствующих симптомов необходимо обязательно обратиться к врачу-флебологу.
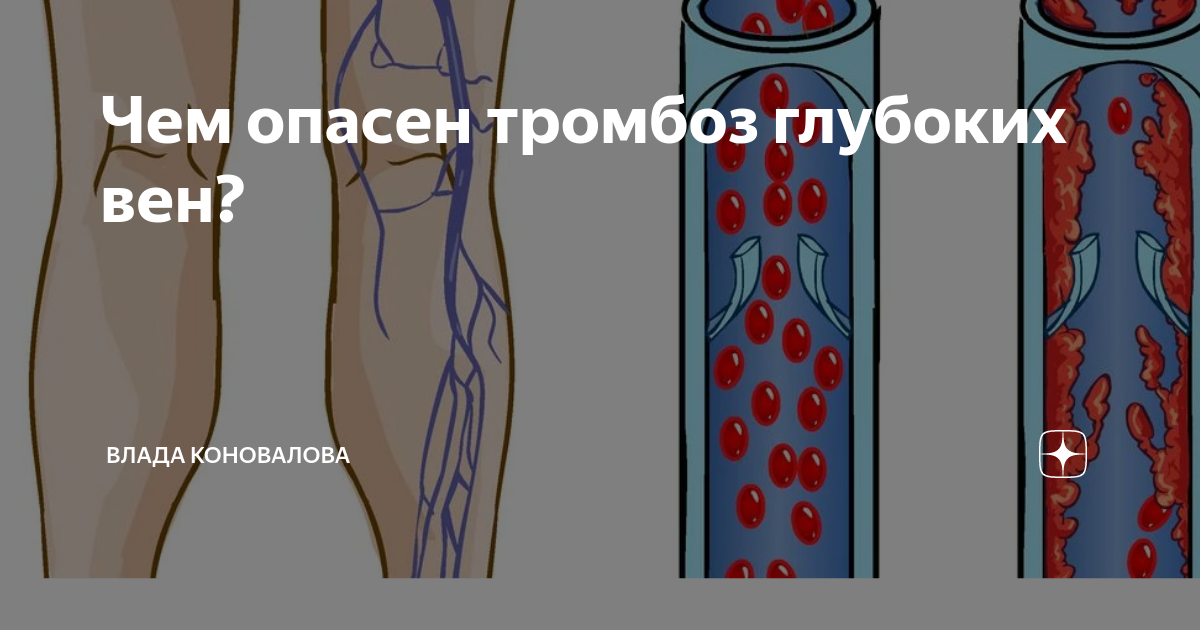
При неблагоприятном течении болезни заболевание может распространиться на глубокие вены. В свою очередь, тромбоз глубоких вен опасен, прежде всего, тем, что тромбы могут перемещаться с током крови и стать причиной инфаркта, инсульта или тромбоэмболии лёгочных артерий, которые нередко приводят к летальному исходу.
Оставленный без лечения острый тромбофлебит в большинстве случаев переходит в хроническую форму. При хроническом тромбофлебите воспаление будет возникать в пораженной вене снова и снова.
Своевременное обращение к врачу позволит избежать неблагоприятных последствий.
В случае развития заболевания на ранее здоровых венах возможно консервативное лечение тромбофлебита. При тромбофлебите, являющемся осложнением варикозного расширения вен, после снятия воспаления, во избежание рецидива заболевания, вены следует удалить.
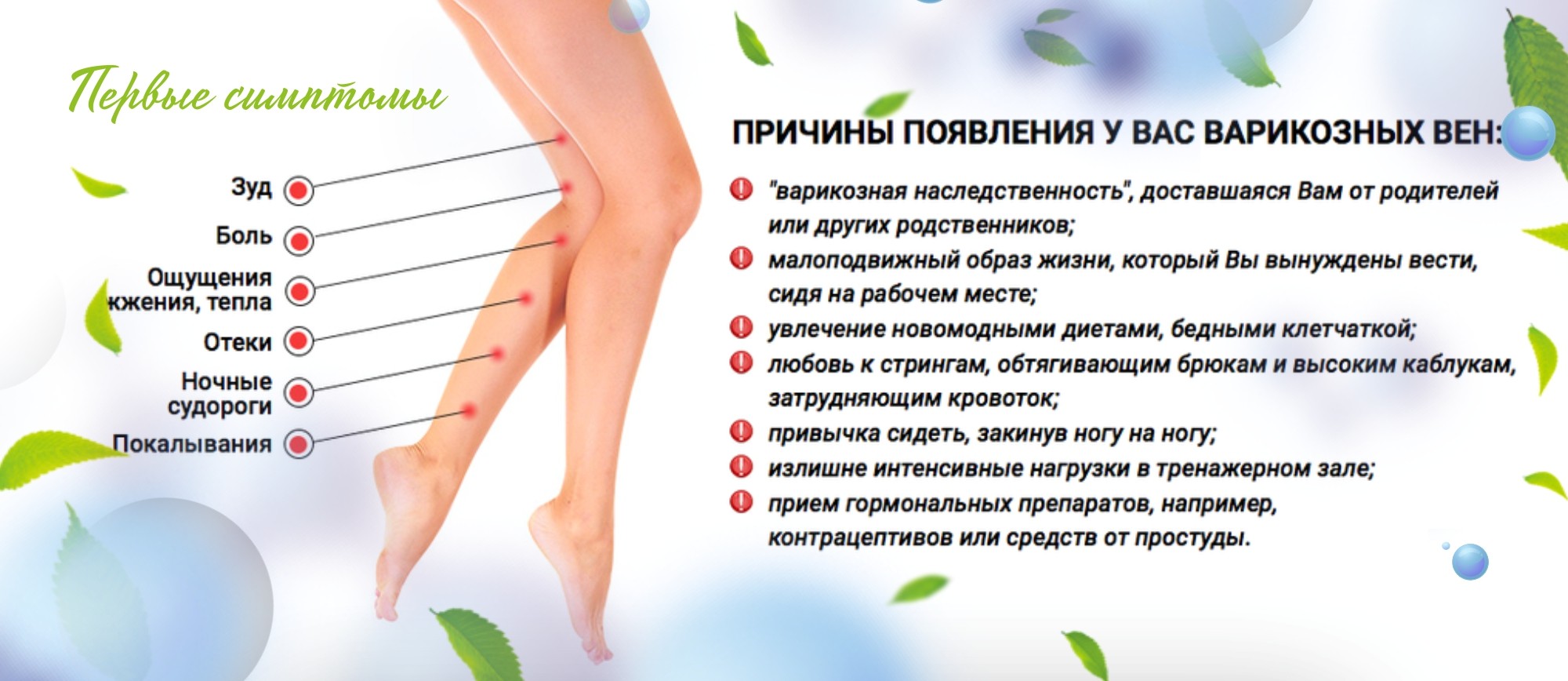
Признаки тромбоза
Основных методов терапии несколько: операции, тромболизис, назначение медикаментов и имплантация кава-фильтра.
Назначают и инъекции гепарина и антикоагулянтные препараты. Дополнительно также могут выписать комплекс венотонизирующих витаминов и растительных экстрактов, а также назначить лечебную диету.
Тромболизис предполагает рассасывание тромбов хирургическим путем – с помощью катетера, по которому вводят вещество для растворения кровяного сгустка.
К оперативному вмешательству врачи прибегают только в случае осложнений, и здесь важно местонахождение тромба. Возможно устранение всей тромботической массы.. Кава-фильтр – металлическое приспособление, похожее на зонтик
Его имплантируют в просвет нижней полой вены эндоваскулярно.
Кава-фильтр – металлическое приспособление, похожее на зонтик. Его имплантируют в просвет нижней полой вены эндоваскулярно.
Виды тромбоза
Два основных вида заболевания — артериальный и венозный, однако есть две большие группы заболевших, которые требуют более детального рассмотрения. Многие врачи выделяют эти вариации в отдельные виды тромбоза.
- Тромбоз поверхностных вен, или ТПВ, когда тромб закупоривает поверхностные вены верхних или нижних конечностей. Сопровождается характерным рисунком потемневшей вены, ее явной рельефностью. Около 10% случаев ТПВ, при которых не было начато лечение, заканчиваются серьезными осложнениями, вплоть до некроза тканей.
- Тромбоз глубоких вен, или ТГВ, возникает, если сгусток крови закупоривает глубокие вены в нижних конечностях или в области малого таза. Вызывает застой крови в нижних конечностях, уменьшает поступление бескислородной венозной крови к сердцу, значительно повышает риск легочной эмболии.
Диагностика тромбофлебита
Диагностика состояния нижних конечностей включает:
- УЗИ сосудов в режиме доплера. Анализируется кровоток поверхностных и глубоких вен. Определяются участки сужения сосудистого просвета, замедление движения крови.
- КТ-венография. Переход бедренной вены в подвздошную визуализируется на УЗИ плохо, поэтому компьютерная томография показывает выплеск крови после замедленного прохождения по определенному участку. Проводится с контрастным усилением, то есть в вену вводится красящее вещество.
- Анализ D-димера. При формировании тромба увеличивается количество продуктов распада фибрина в крови. Анализ сдается после УЗИ.
- Анализ крови. Диагноз подтверждается при высоких показателях коагулограммы (анализа на свертываемость). Наличие С-реактивного белка говорит о воспалении. Также растут лейкоциты, повышается СОЭ, число палочек в крови увеличивается.
Методы лечения тромбофлебита
После диагностирования тромбоза нижних конечностей, тромб в ноге нуждается в срочном лечении. Для того, чтобы избавиться от проблемной патологии, применяется комплекс лечебных мероприятий.
Медикаментозное лечение
Необходимо как в острой, так и в хронической стадии развития:
Тромболитические препараты. Их назначают для срочного растворения тромба. Вводят лекарство внутрь сосуда, в непосредственной близости фибринового сгустка. Процедура проводится стационарно, так как относится к экстренному медицинскому вмешательству.
| Поколение | Наименование | Тип | Действие |
| I | Стрептокиназа Стрептодеказа Урокиназа Фибринолизин | Фибринселективные, созданы при комбинировании человеческого и бактериального материала | Действуют во всем кровотоке |
| II | Альтеплаза Актилизе Проурокиназа (рекомбинантная) | Системные, выделены из активированного человеческого плазмина | Проявляют активность на поверхности и в структурах тромба |
| III | Тенектеплаза Ланотеплаза Урокиназа (плазминоген) | Комбинированные | Комбинированное действие |
Антикоагулянтная терапия. Прием этих препаратов нормализует свойства крови, предотвращая образование новых и рост уже имеющихся тромбоцитных сгустков. Препараты бывают:
- Прямые. Обеспечивают быстрое воздействие на состав крови (Гепарин и Эноксапарин натрия).
- Непрямые. Назначаются для профилактики дальнейшего развития тромбоза ног. Имеют длительное действие (Варфарин, Аценокумарол).
Антиагрегантные средства. Препараты этой группы улучшают текучие свойства крови, снижают слипаемость, дезагрегируют тромбоциты (Аспирин, Пентоксифиллин, Метилэтилпиридинол).
Рассасывающие противовоспалительные мази, способствующие снятию отека и болезненности (Гепарин, Венорутин).
Бинтование пострадавшей зоны эластичным бинтом.
Физиолечение
Аппаратные процедуры назначают для устранения воспаления, снижения болевого синдрома и восстановления гемодинамики. Для этого применяют следующие процедуры:
- электрофорез;
- дарсонвализация;
- УВЧ;
- магнитотерапия.
Оперативный метод
Хирургическое вмешательство проводят при высокой угрозе ТЭЛА. В комплекс хирургических мероприятий входят тромбэктомия, перевязка большой глубокой вены, внедрение кава-фильтра.
Народные средства
Фитотерапия имеет эффективное действие на циркуляцию крови, помогает укрепить стенки вен и сосудов. Такие травы, как ромашка, календула, конский каштан, можно использовать в качестве настоек, чаев и компрессов. Особенно хорошо помогает при заболеваниях сосудов спиртовая настойка березовой почки. Ее применяют наружно.
Регулярный медицинский осмотр, терапевтические физические нагрузки и другие профилактические мероприятия помогут избежать развития тромбоза в ногах.
Оперативные методы лечения
Радиочастотная облитерация (абляция)
Радиочастотная облитерация (другое название – радиочастотная абляция) – это малоинвазивный метод, суть которого состоит в термической обработке вены, в результате чего просвет сосуда закрывается (вена «заваривается»).
Флебэктомия
Флебэктомия – это операция по удалению вены. Вена удаляется в пределах пораженного варикозом участка.
Склеротерапия
Для удаления небольших вен может использоваться метод склеротерапии. В просвет вены вводится специальное вещество – склерозант, под воздействием которого стенки поражённой вены слипаются, и сосуд исключается из кровотока.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Позвоните своему врачу или медсестре/медбрату, если у вас:
- усилилась боль, увеличился отек или наблюдаются оба эти симптома на той руке или ноге, где образовался тромб;
- возникла боль, появился отек или наблюдаются оба эти симптома на другой руке или ноге;
- проблемы с дыханием;
- сильная или непрекращающаяся головная боль;
- кровотечения из носа;
- кровоточивость десен;
- кровь в моче, стуле (кале), рвотных массах или мокротах, которые вы отхаркиваете через рот;
- более обильное, чем обычно, менструальное кровотечение;
- непрекращающееся кровотечение;
- синяк, который не проходит;
- вы упали или как-либо травмировались;
- вы планируете проведение стоматологической процедуры или операции;
- вы по какой-либо причине прекратили прием лекарства, разжижающего кровь;
- возникли неожиданные, необъяснимые побочные эффекты;
- возникли любые вопросы или опасения.
Обследование для выявления тромбоэмболии и диагностика ТЭЛА мелких ветвей легочной артерии
Чаще всего тромбоэмболия выявляется в ходе сбора информации для анамнеза. Правильно определить причину тромбоэмболии легочной артерии поможет наличие у пациента перенесенных операций, инфарктов и тромбозов.
Диагностика тромбоэмболии легочной артерии является комплексной и сложной, поскольку врач обязан учитывать возможность дальнейшего развития заболевания. Диагностические исследования делятся на обязательные и дополнительные; к обязательным диагностическим процедурам относятся:
- ЭКГ.
- Рентген.
- Эхокардиография.
- Сцинтиграфия легких.
- УЗИ вен ног.
Дополнительные исследования при диагностике тромбоэмболии легочной артерии проводятся по необходимости; в таких случаях обычно назначают:
- Измерение давления в предсердиях, желудочках и легочных артериях.
- Ангиопульмонография.
- Илеокаваграфия.
Специалисты во время диагностики также обращают внимание на такие важные лабораторные показатели, как:
- концентрация билирубина;
- количество лейкоцитов;
- СОЭ;
- количество продуктов деградации фибриногена в плазме крови.
Информативным методом диагностики легочной сосудистой патологии является электрокардиограмма. Изменения на ней позволяют не только обнаружить заболевание, но и определить его степень. Картину ЭКГ врач сопоставляет с историей заболевания, что позволяет точно диагностировать ТЭЛА.
Эхокардиография дает возможности для определения точной локализации патологии, объема, формы и размера тромба.
Метод перфузионной сцинтиграфии легких охватывает широкий объем диагностических критериев, поэтому исследование проводят в качестве скринингового теста для выявления заболевания. Сцинтиграфия позволяет получить «картинку» сосудов легких, на которой четко видны отграниченные зоны нарушения кровообращения, однако точное место тромбоэмболий не определяется.
Самым современным, надежным и чувствительным методом диагностики является ангиография, благодаря которой пустой сосуд выявляется визуально.
Если тромбами поражены ветви мелких артерий, симптомы могут быть слабовыраженными. В некоторых случаях признаки патологии вообще отсутствуют. Легочное дыхание является полным, пациент не испытывает дискомфорта. В то же время повреждение легочных сосудов прогрессирует и кровь не поступает в участок легочной ткани.
Поэтому при проведении диагностики важно учитывать различные рентгенологические синдромы. Они отражают поражение мелких сосудов определенного уровня
К сожалению, только рентген не позволяет поставить точный диагноз. Он назначается для того, чтобы отличить патологию легочных артерий от других заболеваний, имеющих сходные симптомы (пневмоторакс, крупозная пневмония, аневризма аорты и др.).
Способы лечения пораженных тромбозом легочных сосудов, основного ствола артерии подбираются строго индивидуально. При лечении тромбоэмболии легочной артерии необходимо правильно оценить состояние конкретного пациента, учесть все факторы и только затем выбрать определенный вариант терапии.
Например, если повреждены мелкие ветви легочных сосудов, терапия может быть консервативной. Возможности современной тромболитической терапии являются довольно широкими. В целом, для лечения тромбоэмболии легочных артерий используются следующие методики:
- Оксигенотерапия – вдыхание обогащенной кислородом смеси газов. Благодаря этому поврежденные артерии могут быть восстановлены. Такая терапия эффективна только на начальной стадии развития патологии.
- Прием антикоагулянтов. Препараты, разжижающие кровь, позволяют предотвратить образование новых тромбов. Успешность тромболитической терапии зависит от степени поражения сосудов. Если у пациента зафиксирована тромбоэмболия мелких ветвей, применения данных препаратов обычно достаточно. Они позволяют растворить отдельные сгустки крови в легочном кровотоке.
- Тромбоэмболэктомия. Данная методика представляет собой хирургическое вмешательство, позволяющее удалить сгусток крови. Существуют различные методики тромбоэмболэктомии, но все они сопряжены с определенным риском. Вмешательство (открытое) у пациентов с тромбоэмболией проводится в условиях искусственного кровообращения.
- Постановка кава-фильтра. Этот метод показан пациентам при рецидивирующих (повторяющихся) тромбоэмболиях легочных артерий.
Важно! При полностью закупоренных артериях вмешательство должно быть срочным, только в этом случае пациенту можно помочь! Следует помнить, что при выраженных дыхательных и сердечно-сосудистых нарушениях на фоне обширной легочной тромбоэмболии летальность превышает 30%!
Когда тромбы не лечат, а калечат
Недостаток тромбоцитов ведет к нарушениям свертывания крови и неправильному заживлению ран. Если этих кровяных клеток чересчур и они склеиваются без надобности, возникает риск тромбоза – закупорки сосудов. В таком случае нарушается циркуляция крови, из-за чего некоторые органы и ткани организма недополучают кислород и питательные вещества. Во Всемирной организации здравоохранения подсчитали, что примерно четверть населения планеты имеет склонность к образованию тромбов в сосудах. И это может случаться по разным причинам.
Одной из самых распространенных причин, ведущих к развитию тромбоза, являются сосуды с поврежденными стенками. Они воспринимаются организмом как возможный источник опасности, поэтому тромбоциты группируются и направляются «латать» стенки сосудов, что в итоге приносит больше вреда, нежели пользы. Сосудистые стенки повреждаются, как правило, из-за воспалительных процессов – флебита (в венах) или артериита (в артериях)
Поэтому людям с такими нарушениями важно регулярно проверять состояние сосудов и густоту крови
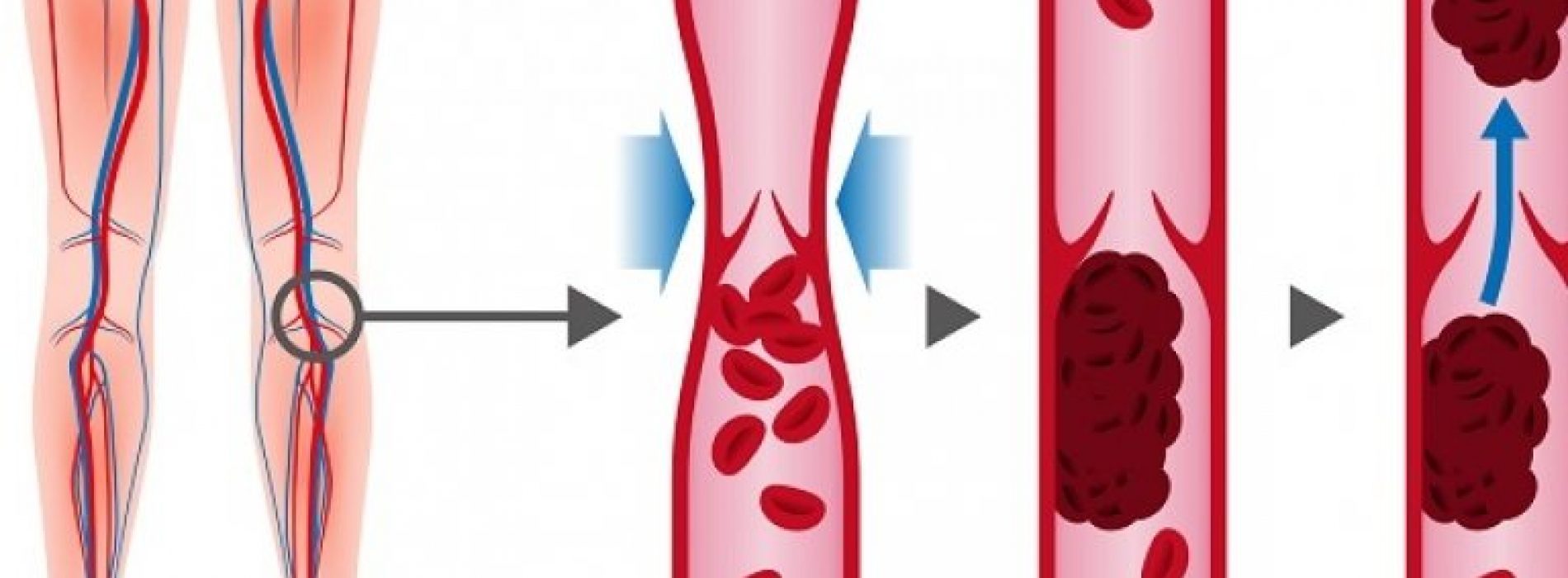
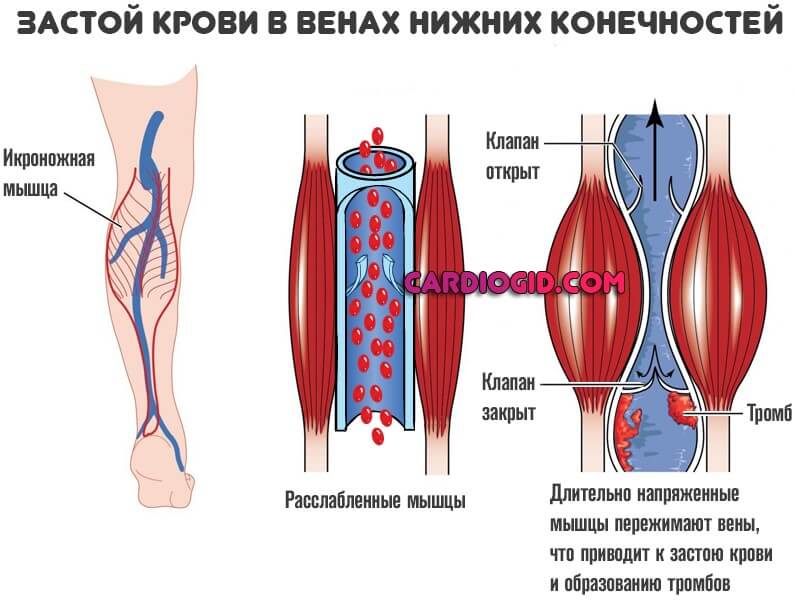
Еще одна распространенная причина скопления тромбов – нарушение кровотока. При такой патологии в местах расширения или сужения сосуда могут образовываться своеобразные «завихрения», где и скапливаются кровяные сгустки.
Существует еще один фактор, способствующий развитию тромбоза, – генетический. Некоторые наследственные болезни влияют на вязкость крови, делая субстанцию в сосудах более густой. Кроме того, на густоту крови может влиять прием некоторых медпрепаратов, а также курение. При беременности, если сгустками закупориваются сосуды плаценты, возникает серьезный риск для плода.
Тромб — причины возникновения, признаки, профилактика.
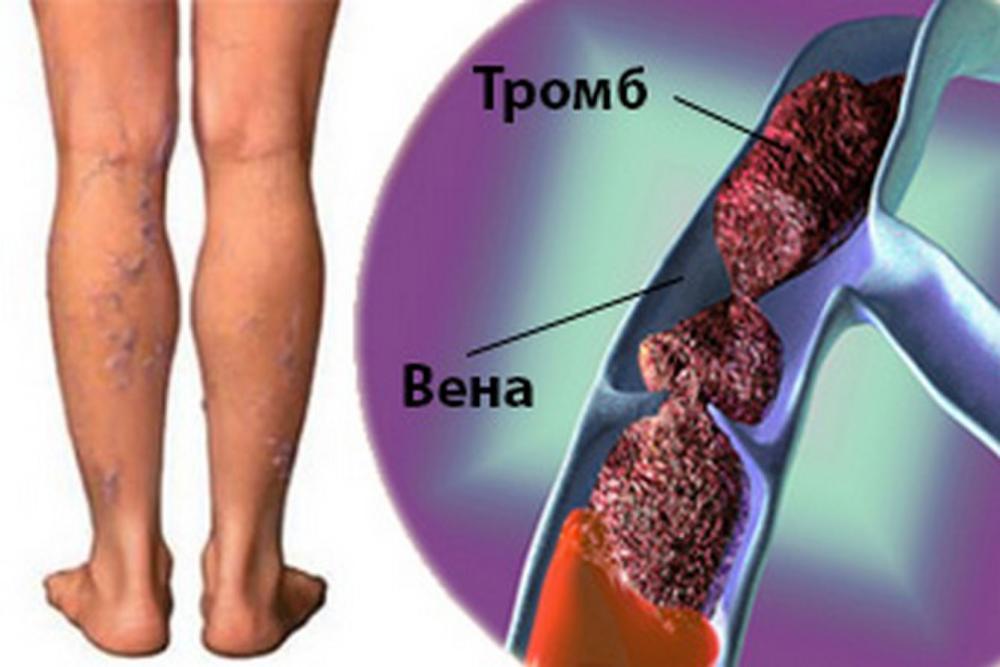
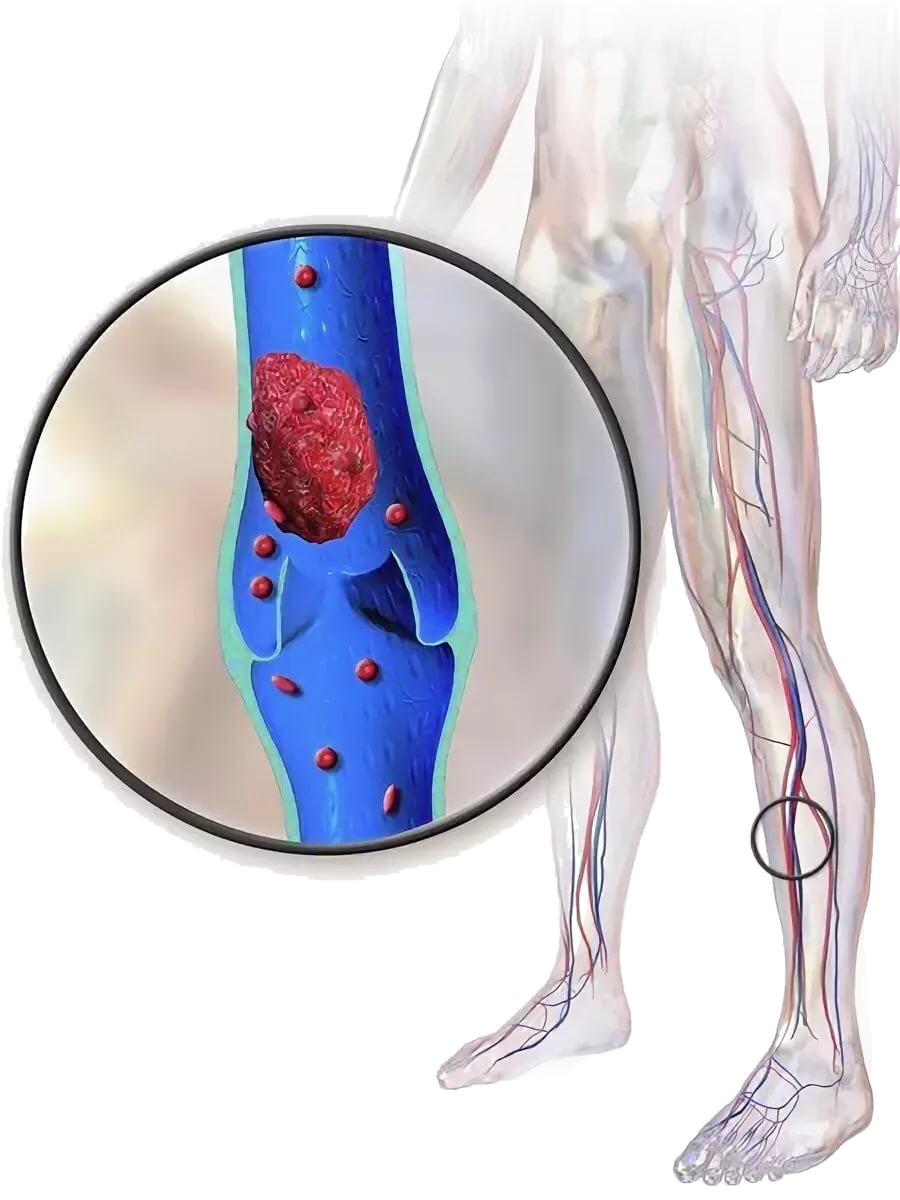
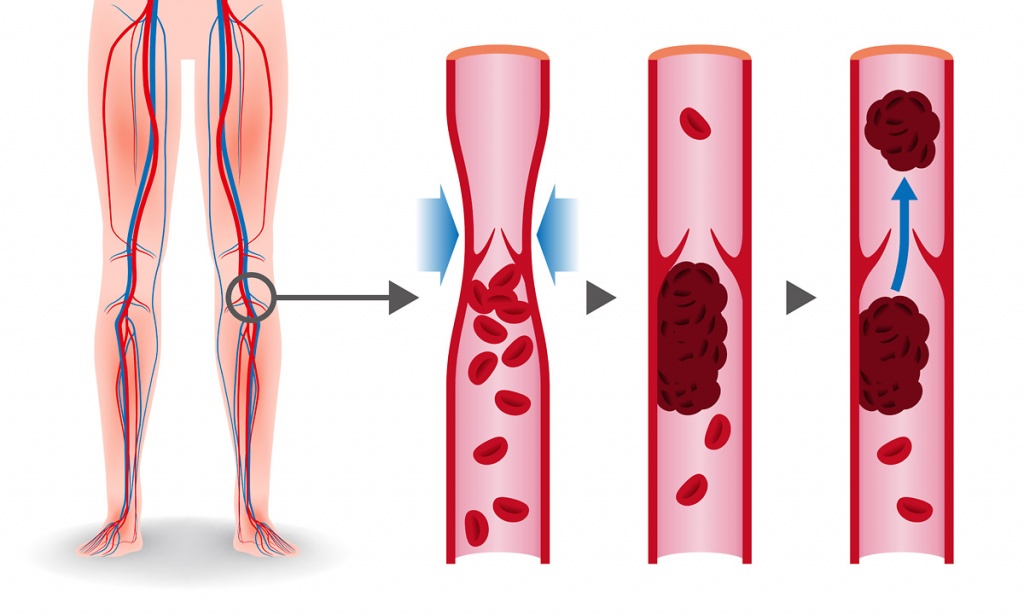
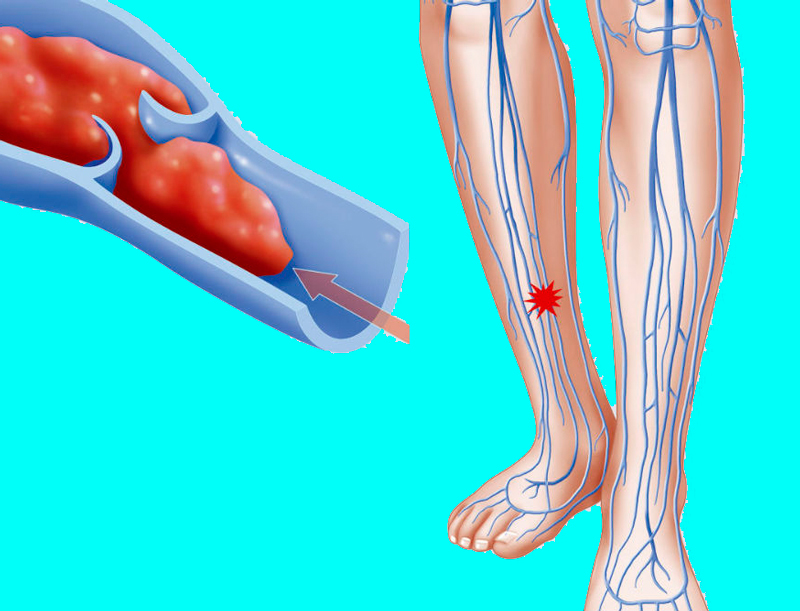
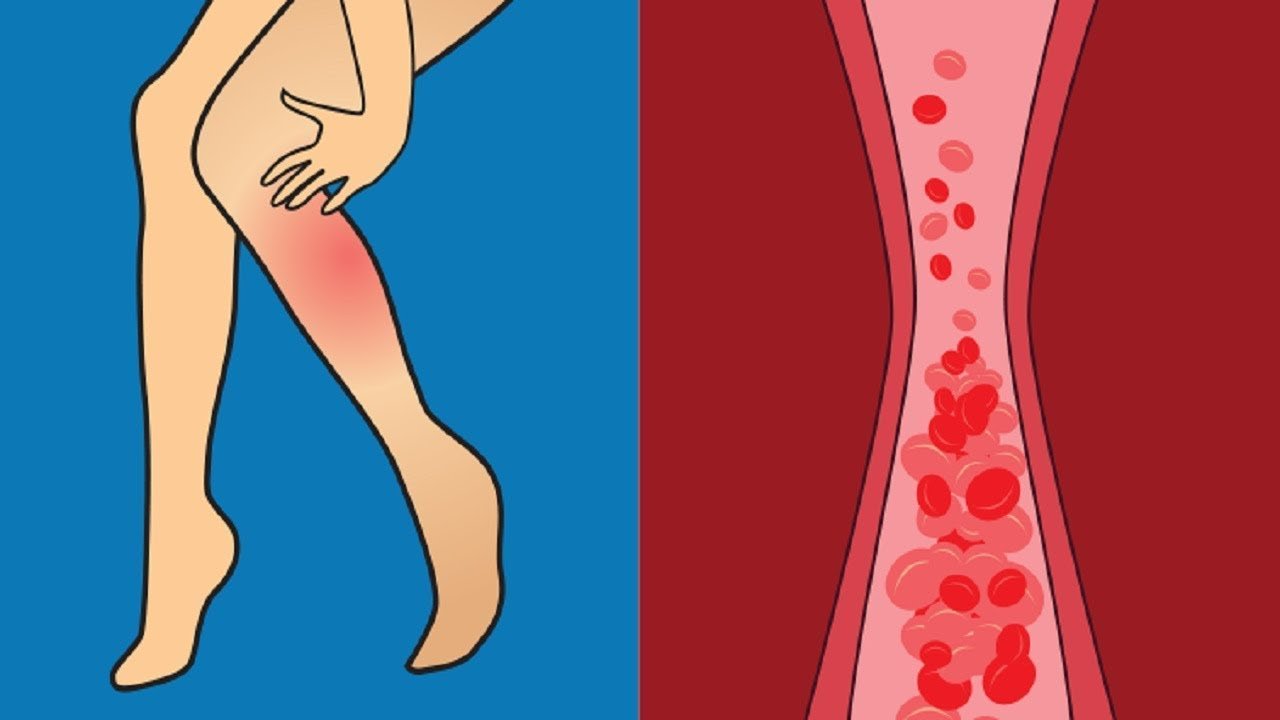
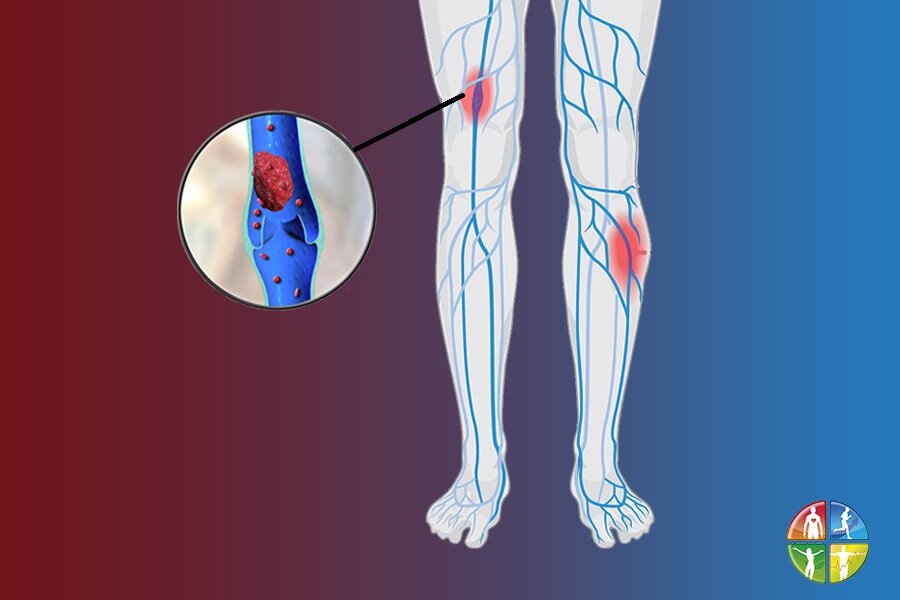
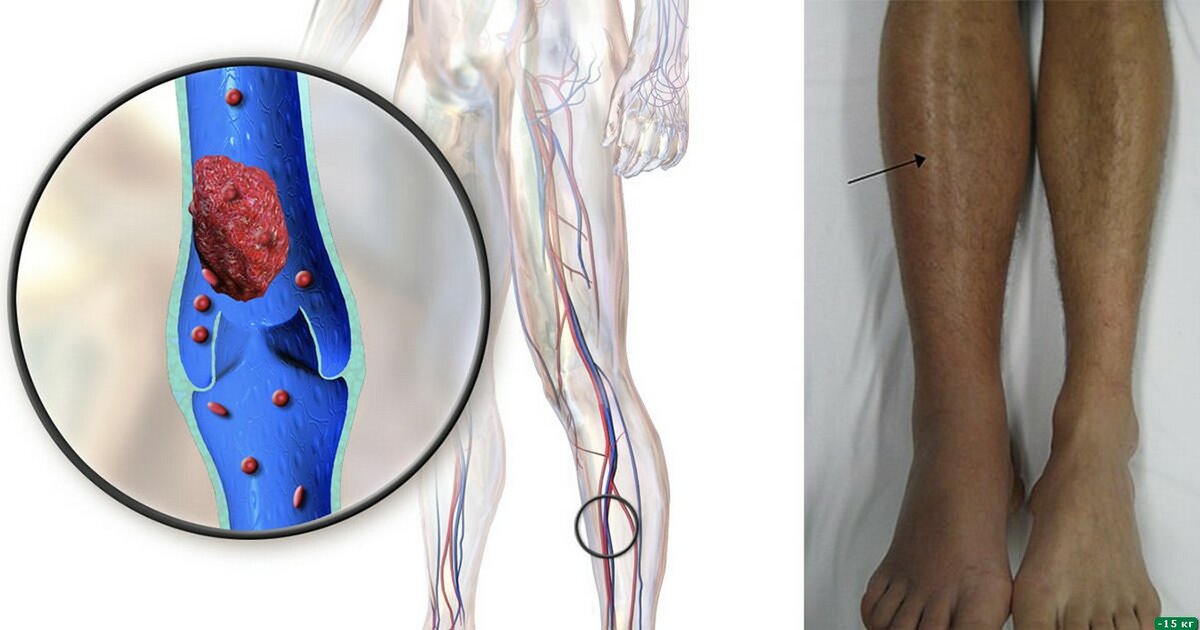
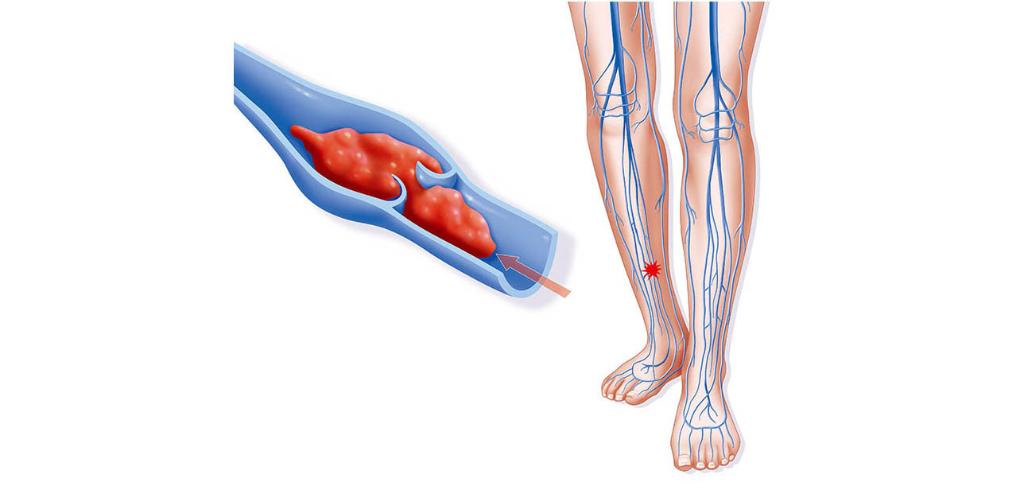
Кровь — это не просто жидкость, которая движется по сосудам. Это очень сложный орган человеческого тела. Она подвержена множеству заболеваний и появлению различных образований. Тромб — это сгусток крови в просвете сосуда или полости сердца. Закрепившись на стенке сосуда, он не только препятствует кровотоку, приводя к ишемии (снижению кровоснабжения) в области появления. Оторвавшись и двигаясь с кровотоком, тромб может вызвать внезапную закупорку сосуда, находящегося на значительном расстоянии от места образования.
Различают следующие виды тромбов:
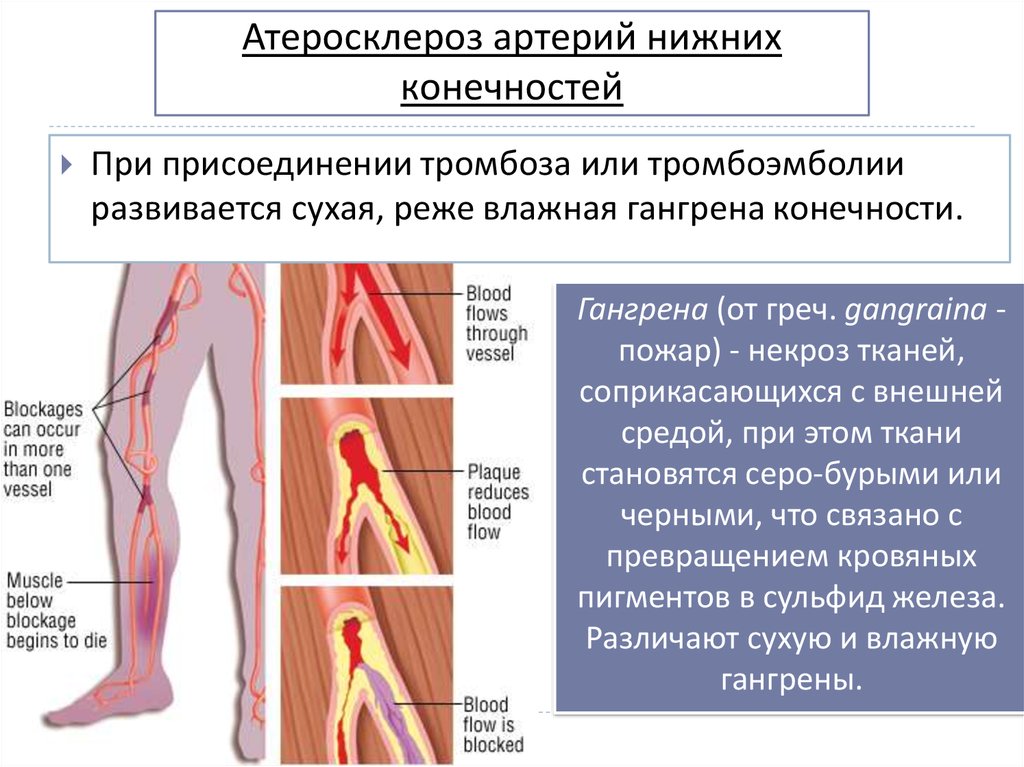
-Тромбы в артериях. Образуются из жировых и холестериновых тканей, со временем вокруг них формируется атеросклеротическая бляшка: на стенке артерии растет и уплотняется новообразование на фоне холестерина.
-Венозные сосуды подвержены заболеванию флеботромбоз. Это образование сгустка на месте травмы или повреждения внутри сосуда.
К основным причинам образования тромбов можно отнести следующие:
-медленная циркуляция крови в кровеносной системе;
-излишне повышенная свертываемость крови;
-застой крови вследствие длительной обездвиженности человека;
-осложнение после хирургических операций;
-высокий уровень холестерина;
-избыточный вес, диабет, малоподвижный образ жизни;
-курение.
Тромбы различаются по размеру и по месту своего расположения. Основные виды:
-Образование, которое полностью перекрыло сосуд, и кровоток прекратился, называется окклюдирующим.
Распознать тромб можно, если он нарушает кровоснабжение , появляются симптомы тромбоза:
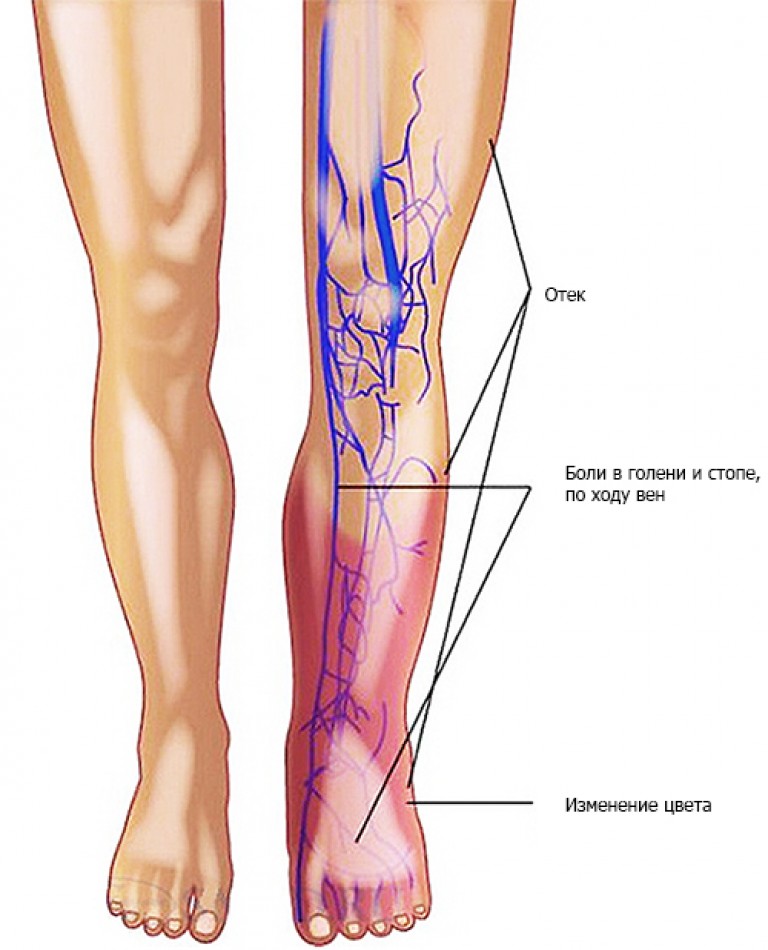
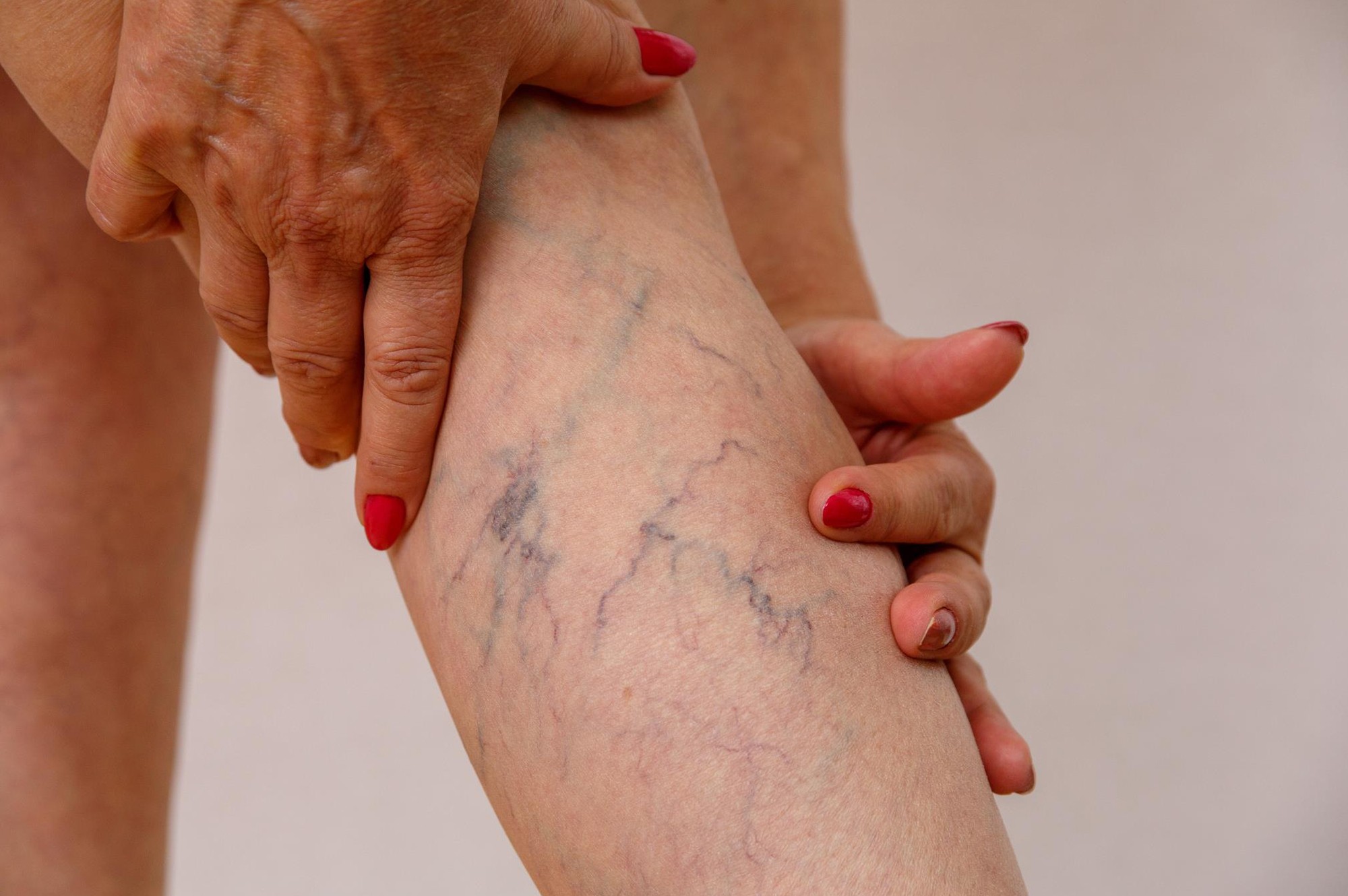
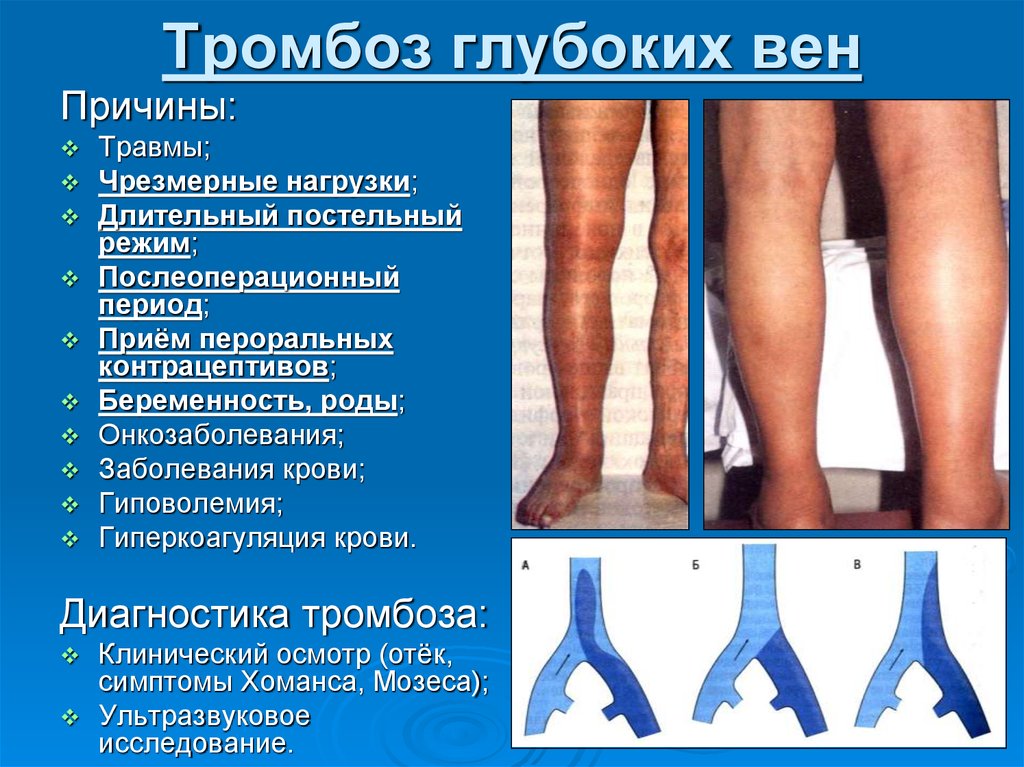
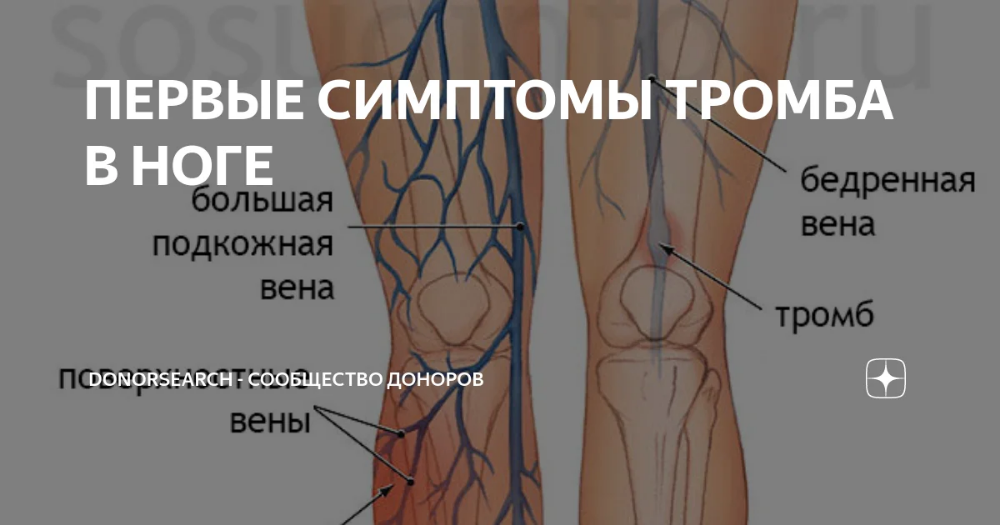
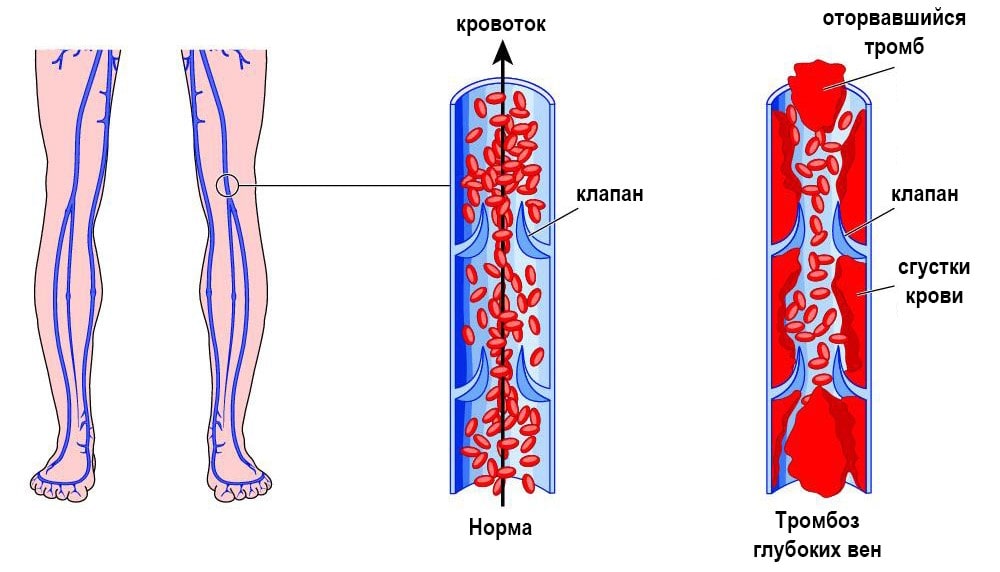
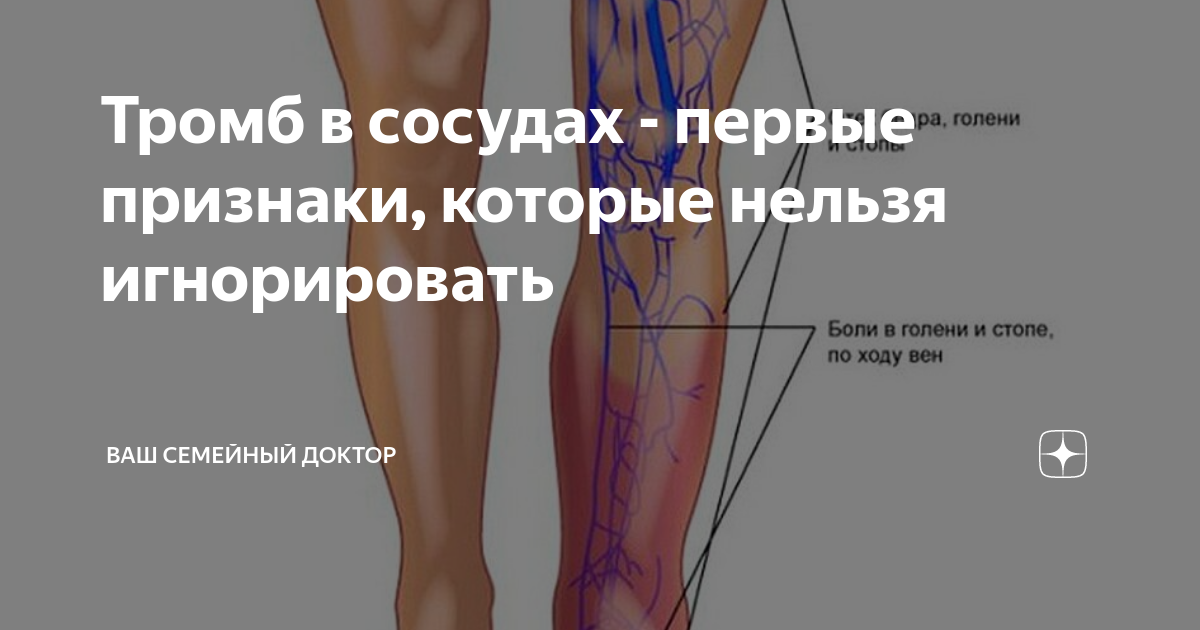
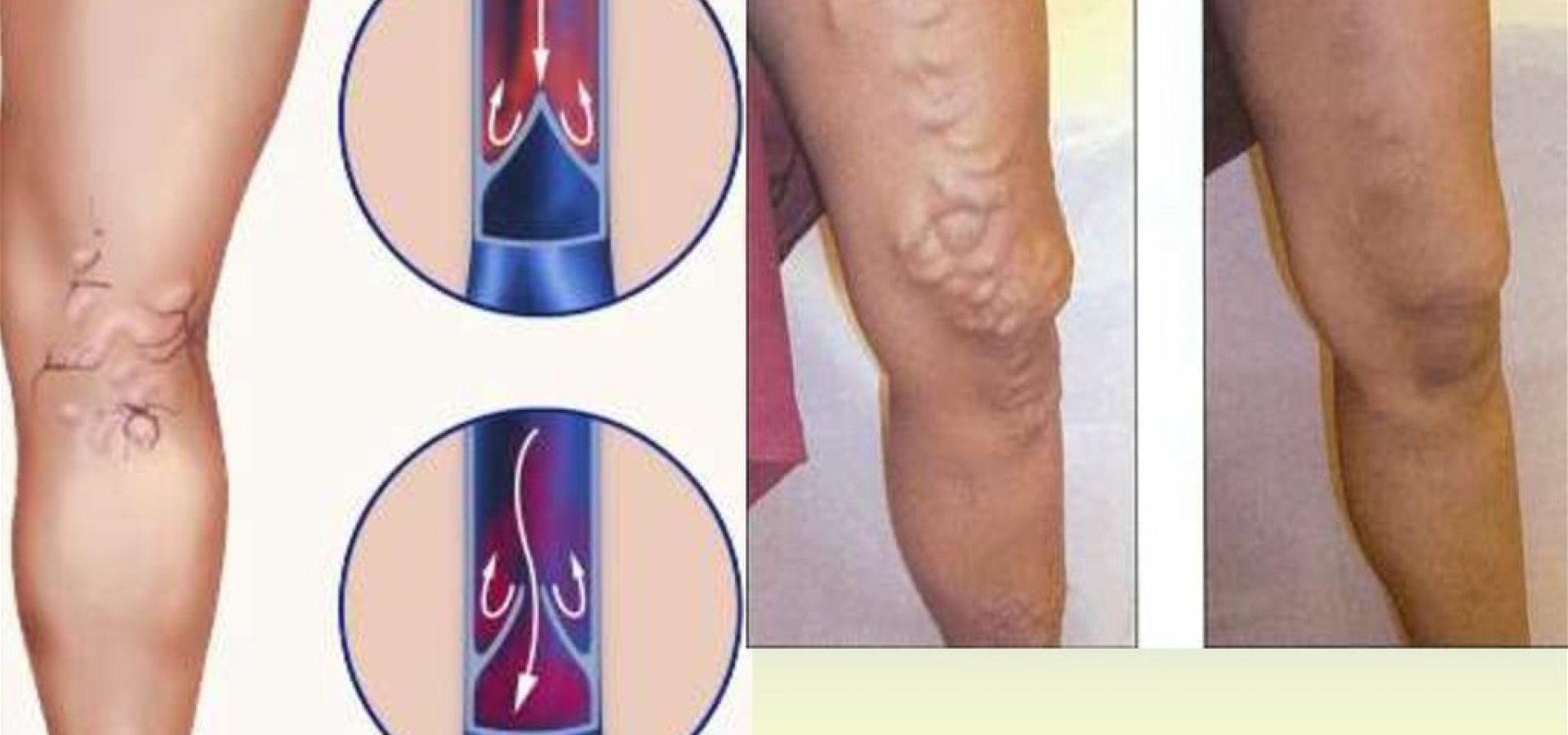
- Тромбоз глубоких вен голени: распирание, боль, она становится сильнее при прощупывании в области пораженного сосуда, отечность, покраснение или синюшний цвет кожи, повышение ее температуры, выраженная венозная сеть, переполненные вены.
- Тромбоз легочной артерии: внезапное появление одышки, посинение кожи с серым оттенком, падение давления, боли в грудной клетке, нарушение ритма сердца, выбухание вен шеи, обморочное состояние, кашель, хрипы, розоватая мокрота, повышение температуры тела, боли в области правого подреберья.
- Тромбоз коронарных артерий сердца: боль за грудиной, отдающая в спину, шею, возникает при стрессе физической нагрузке, сопровождается одышкой, учащенным сердцебиением.
- Тромбоз артериальной сети ног: зябкость, онемение стоп, жжение, боли при ходьбе, прекращающаяся при остановке, кожа становится бледной, а затем пальцы синеют.
- Тромбоз мозговой артерии: головокружение, шаткость, различные нарушения зрения, нечеткая речь, уменьшение силы мышц и чувствительности в руке и ноге, утрата памяти.
Признаки разрыва закупорки сосуда:
-Если это произошло в сосудах головного мозга, то происходит инсульт.Признаки инсульта: нарушение речи, паралич лица (как правило левой или правой половины), головокружение, паралич различных частей тела.
-Если тромб закупорил яремную вену, проходящую в шее, то возникнут головокружение, сильная головная боль, не исключены нарушение зрения.
-Когда образование закупоривает коронарную артерию, происходит инфаркт. Выражается это резкой болью в области сердца. Боль может быть сжимающая, давящая. Иногда отдает в шею или в руку, иногда — в живот или нижнюю челюсть.
-Некроз, перитонит, сильная боль в кишечнике — это признаки мезентерального тромбоза.
-Если тромб закупоривает сосуды верхних или нижних конечностей, то следствием является боль, изменение цвета конечности, ее температуры. Так как человек не способен долго терпеть боль в обескровленной конечности, до гангрены доходит редко. В противном случае необходима ампутация конечности.
-Посинение кожного покрова, одышка, сильное сердцебиение — это признаки кислородного голодания, вызванного легочной тромбоэмболией. Она является следствием закупорки тромбом легочной артерии. Если не оказать своевременную помощь человеку, он умрет.
Профилактика тромбоза включает в себя:
-активный образ жизни;
-отказ от вредных привычек;
-правильное питание;-контроль над весом;
-своевременное обращение к специалистам.
Тромб — очень опасное явление, ведь, вырастая внутри сосуда, он постепенно перекрывает поток крови, а значит, кислорода и других веществ к внутренним органам человека, в том числе и мозгу, что может привести к смерти.
Тромбоз нижних конечностей — симптомы
Дополнительная опасность тромбоза состоит в том, что достаточно долго заболевание может не проявлять себя. Симптомы появляются тогда, когда тромб достигает больших размеров и распространяется вверх по сосуду. Тогда у пациента появляются жалобы на боли, которые уменьшаются в состоянии покоя и увеличиваются при физической нагрузке. Затем, в связи с ухудшением оттока крови, к болям присоединяется отек. Кожа на ноге бледнеет (до синюшности) и «натягивается», приобретая глянцевый блеск.
Для диагностики локализации тромба проводится УЗИ вен, а в особо сложных случаях —ангиография, рентгенологическое исследование с введением в сосуды контрастного вещества.
Причины и факторы риска развития тромбофлебита
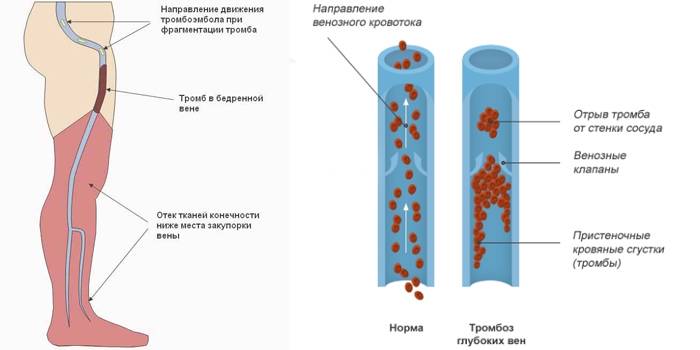
Тромбофлебит нижних конечностей редко начинается спонтанно. Чаще всего болезнь становится осложнением заболеваний ног. Механизм развития связан с неправильным оттоком лимфы и крови по венам и сосудам. После травмирования внутреннего слоя вены открывается кровотечение. В ответ на это образуется кровяной сгусток. Он предотвращает потерю крови, но со временем разрастается и перекрывает полностью просвет сосуда, не дает крови циркулировать.
Предшествует этому процессу следующие факторы:
- Повреждение сосудистой стенки. В эту группу входит механическое травмирование вен при травме и сдавлении конечностей. Венозные стенки повреждают при неправильном выполнении инъекций, частых и долгих капельницах, операциях.
- Ухудшение кровоснабжения отдельных участков тела. Кровь плохо поступает из-за долгого ношения гипса, постельного режима и гиподинамии. Реже замедление кровотока случается в результате сердечной недостаточности.
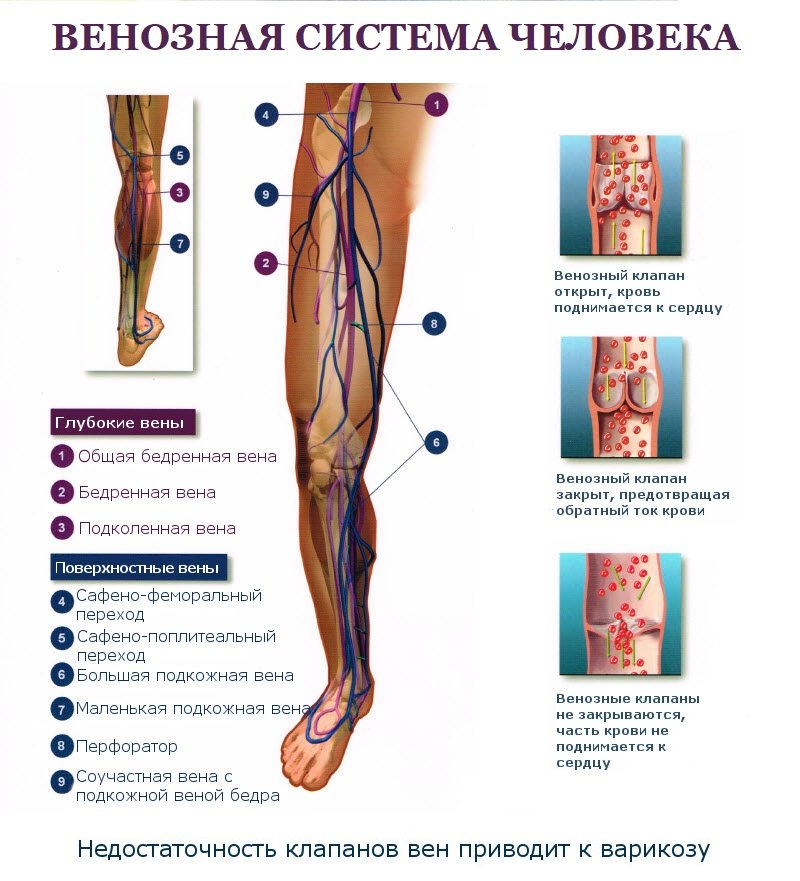
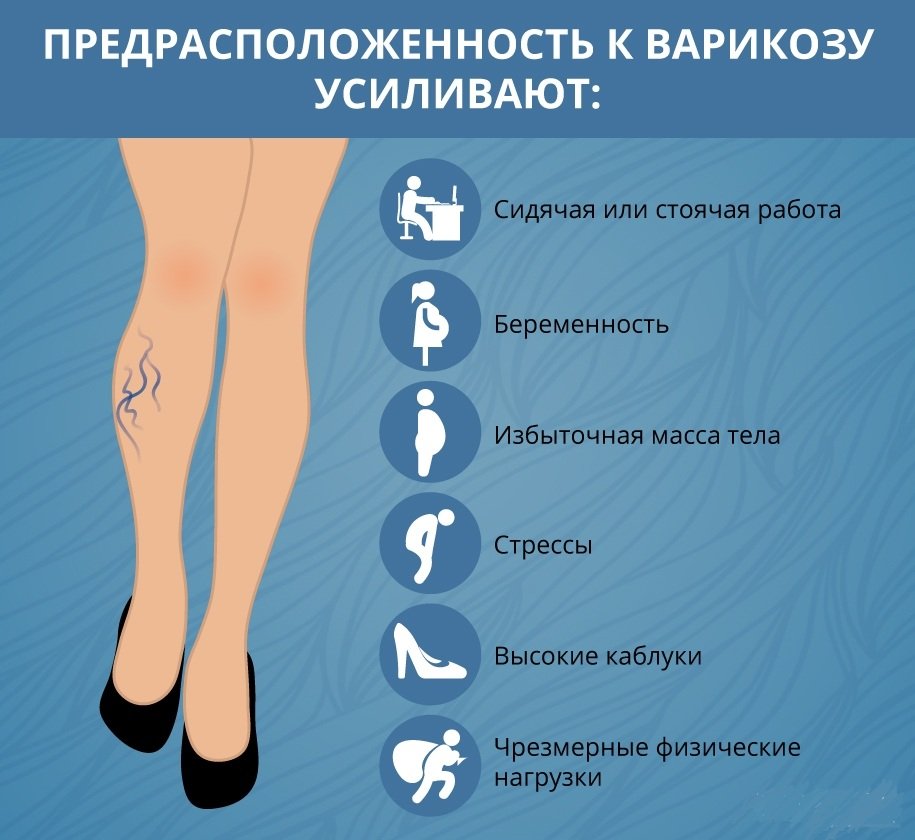
- Неправильный отток крови в венах из-за венозной недостаточности. Осложнение развивается на фоне беременности, заболеваний органов малого таза.
- Повышенная свертываемость крови. Вязкость и однородность крови и плазмы изменяются при длительном приеме гормональных препаратов, несоответствии уровня эстрогенов и прогестерона, инфекциях.
Другими причинами тромбофлебита могут быть:
- ожирение;
- аллергические реакции и сенсибилизация;
- наличие венозных тромбоэмболических осложнения (ВТЭО) в анамнезе;
- прием ряда медикаментов (диазепам, амиодарон, ванкомицин, препараты химиотерапии, героиновая наркомания).
Нередко острый тромбофлебит развивается на фоне некоторых аутоиммунных заболеваний, таких как системная красная волчанка, васкулиты, болезни Бехчета и Бюргера. В частности, при болезни Бехчета ТПВ обнаруживают у 53,3%, а ТГВ — у 29,8% пациентов i Богачев В.Ю. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения / В.Ю. Богачев // Амбулаторная хирургия. — 2016. — № 3-4 (63-64). — С. 16-23. .
В группу риска входят:
- Больные заболеваниями сердца – хронической сердечной недостаточностью, ишемическим инсультом. Отекают конечности, снижается двигательная активность, а после инсульта могут быть параличи, которые затрудняют отток крови по венам.
- Больные сопутствующими флебологическими заболеваниями – варикозом, венозным тромбозом. Скорость движения крови в венах снижается, кровь застаивается, образуя тромб.
- Лежачие больные, люди со сложными переломами. У них нарушена подвижность и возрастает вероятность образования тромба.
- Люди с наследственной предрасположенностью. Нарушения гемостаза передаются генетически. Вероятность болезни повышена, если у родственников первой линии выявлены патологии кровотока.
Факторы риска возникновения тромбоза
Некоторые обстоятельства могут увеличить риск образования тромбов. Выделяют такие факторы риска:
- Малоподвижный образ жизни. При низкой физической активности кровоток в ваших глубоких венах замедляется, что может привести к образованию тромба.
- Недавно перенесенные операции. Некоторые операции могут привести к тому, что ваша кровь станет гуще, или она может застояться, если вам предстоит операция и продолжительный постельный режим.
- Травмы.
- Некоторые онкологические заболевания.
Когда вы находитесь на стационарном лечении, вы можете подвергаться влиянию нескольких перечисленных факторов риска одновременно.
Как отличить острый тромбоз наружного геморроидального узла от других заболеваний?
Обычно для диагностики острого тромбоза достаточно осмотреть пациента и узнать, как развивалось заболевание и какие жалобы беспокоят. При осмотре можно увидеть увеличенный в размерах (иногда до нескольких сантиметров) чаще темно-красного цвета узел расположенный к наружи от ануса, возможно с очагом некроза в центре. При пальпации (ощупывании) в первые несколько дней можно четко определить тромб в узле, при осмотре в более поздние сроки тромб уже не так просто определить, он начинается постепенно «растворяться» и частично замещаться рубцовой тканью. Тромбоз наружного геморроидального узла нужно отличать от
ущемления выпавшего внутреннего геморроидального узла. В этой ситуации происходит выпадение внутреннего геморроидального узла, в норме расположенного внутри анального канала, сдавление его ножки, в которой проходят питающие его сосуды и нарушение кровоснабжения (ишемия) с отмираем ткани узла (рис. 4 и 5). Для специалиста отличить эти состояния не составляет особого труда, самостоятельно же пациенту понять какой именно узел доставляет ему дискомфорт достаточно сложно
Важно отличать эти заболевания, так как лечение их значительно различается. При ущемлении внутреннего геморроидального узла, как правило, требуется срочное оперативное лечение
Острая (обострение хронической) анальная трещина – сопровождается таким же как при тромбозе болевым синдромом, но значительно более выраженным в момент опорожнения кишечника. При этом заболевании возникает разрыв слизистой анального канала. Появление острой трещины часто сопряжено с рефлекторным «защитным» спазмом сфинктерного аппарата, который затрудняет заживление раны. Консервативное и оперативное лечение заболеваний различно.
Острый парапроктит – сходство с острым тромбозом заключается в появлении объемного образования в области заднего прохода, выраженным болевым синдромом. Парапроктит – это инфекционно-воспалительное заболевание с формированием абсцесса (гнойника) в параректальной области. Заболевание сопровождается повышением температуры тела, общими симптомами интоксикации. Объемное образование в области анального канала гораздо больше и болезненнее, чем при тромбозе. Часто имеется выделение гноя на кожу или в просвет прямой кишки. Для точной диагностики применяется УЗ-исследование. Заболевание крайне опасно развитием хронических гнойных свищей перианальной области при отсутствии адекватного и своевременного лечения.
Диагностика и лечение тромбозов
Как правило, клинической картины вполне достаточно, чтобы заподозрить тромбоз той или иной локализации.
Проверить сосуды на тромбы можно и с помощью инструментальных методов, например, ультразвукового исследования. УЗИ с допплерографией позволяет установить локализацию, размеры тромбов в венах конечностей, состояние кровотока в сосудах.
Флебография состоит во введении рентгеноконтрастного вещества с последующим рентгенологическим исследованием. Этот метод применим при тромбозах сосудов ног.
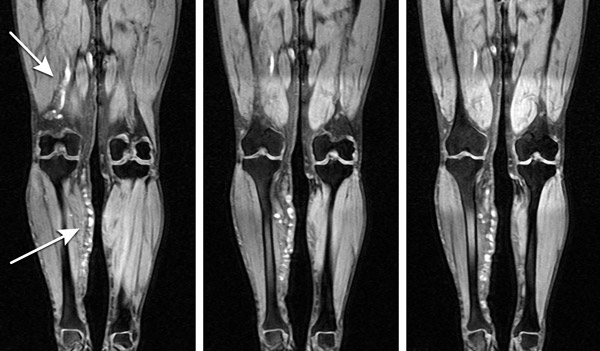
тромбы в сосудах ног на МРТ-снимке
При подозрении на поражение различных органов проводится КТ, МРТ, рентгенография легких, УЗИ органов брюшной полости, сердца и т. д.
Лечение
Лечить тромбоз возможно как в стационаре, так и в домашних условиях. Тактика определяется локализацией и объемом поражения сосудов.
Методы борьбы с тромбами подразумевают:
- Консервативное медикаментозное лечение;
- Оперативное удаление тромба;
- Немедикаментозные способы воздействия.
Больным с наличием тромбоза любой локализации показан постельный режим, а наиболее часто лечение проводится в стационаре.
Медикаментозная терапия подразумевает назначение антикоагулянтов. Одним из самых известных и давно используемых прямых антикоагулянтов является гепарин, однако, его применение сопряжено с большим количеством побочных эффектов (аллергические реакции, кровотечения) и требует тщательного постоянного контроля гемостаза, поэтому в настоящее время предпочтение отдается низкомолекулярным гепаринам – фраксипарину, клексану, фрагмину. Эти препараты дают значительно меньшее количество побочных реакций, очень удобны в применении и могут вводиться самостоятельно самим больным.
Непрямые антикоагулянты, например, такое лекарство против тромбов, как варфарин, препятствуют тромбообразованию и обычно назначаются при повышенном риске тромбозов у больных с имплантированным искусственным клапаном, хронической сердечной недостаточностью с поражением створок клапанов, а также после острого тромбоза, начиная с третьих суток. Применение подобных препаратов должно сопровождаться обязательным контролем такого показателя свертываемости, как МНО, которое не должно превышать трех единиц.
С профилактической целью больным с сердечно-сосудистыми заболеваниями, при повышенном риске тромбообразования вследствие других причин часто назначается аспирин в небольшой дозе.
Тромболитические препараты (стрептокиназа, урокиназа) призваны растворять образованные тромбы в сосудах. Их назначение и введение осуществляется внутривенно капельно и только в условиях стационара под контролем врача. Свертки небольших размеров при тромболизисе рассасываются, поэтому введение их эффективно в ранние сроки заболевания, поскольку более позднее их применение чревато фрагментацией крупных сгустков с риском тромбоэмболии легочной артерии.
кава-фильтр препятствует эмболии тромбов в жизненно важные сосуды
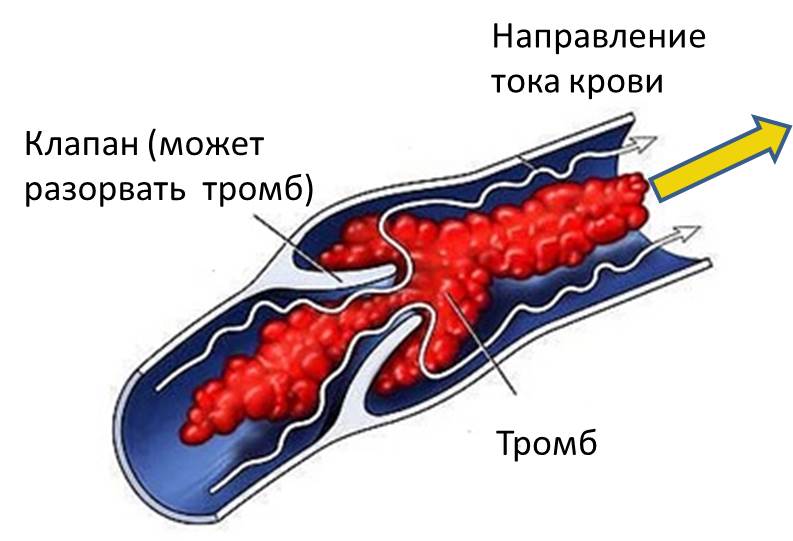
Хирургическое лечение состоит в проведении операции по удалению тромба (тромбэктомия) либо установке кава-фильтра. При тромбэктомии сгусток удаляется путем введения в сосуд катетера. Кава-фильтр представляет собой специальное устройство, которое устанавливается в нижнюю полую вену и препятствует проникновению и дальнейшему распространению тромбов в сосуды легких, сердце и т. д. Особенно эффективна такая операция при флотирующем тромбе, который одним концом фиксирован к стенке сосуда, а другим свободно располагается в просвете, создавая угрозу эмболии.
Среди немедикаментозных способов борьбы с тромбозом широко распространено эластичное бинтование. В настоящее время оно может быть заменено ношением компрессионного трикотажа, который продается в специализированных магазинах и аптеках, либо изготавливается индивидуально. Степень компрессии определяет врач-флеболог, а надевать такое белье следует утром до вставания с постели.
Следует отметить, что очистить сосуды от тромбов возможно только при правильном лечении с применением антикоагулянтов, тромболитиков, а также посредством хирургического вмешательства. Самолечение в случае тромбозов любой локализации может быть очень опасным.
При тромбообразовании в сосудах сердца, легких, мозга, помимо тромболитической терапии, проводятся и другие мероприятия по поддержанию и коррекции функции этих органов.
Тромбофлебит легочной артерии: обзор
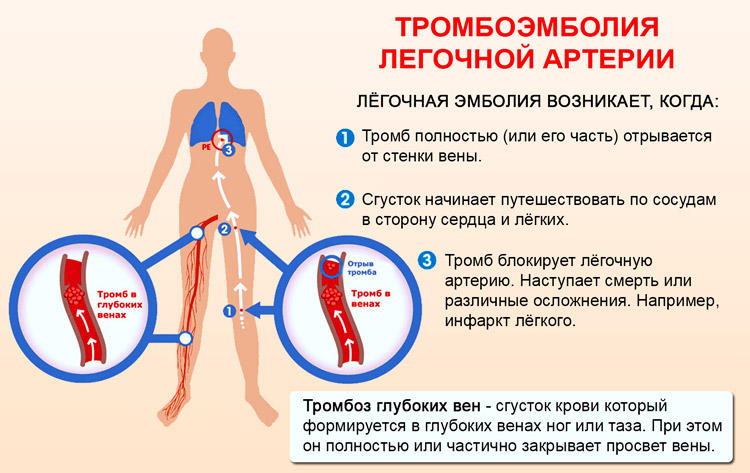
По разным данным от 30 до 50% случаев внезапной смерти у взрослых связаны с тромбоэмболией легочной артерии (ТЭЛА). Причиной фатального исхода становится кровяной сгусток, застрявший в легочной артерии — сосуде, по которому сердце гонит в легкие венозную кровь, чтобы обогатить её кислородом. В большинстве случаев, тромбы — виновники ТЭЛА — формируются далеко от легких: в венах голени, реже — бедра или малого таза.
Случайно оторвавшись от стенки вены, тромб проделывает большой путь: мигрирует с током крови вверх, к сердцу, а пройдя через его камеры, попадает в легочную артерию. Если тромб достаточно велик, чтобы закупорить крупные ветви легочной артерии, то смерть наступает в течение нескольких минут, еще до приезда скорой помощи.
Человек начинает задыхаться, набухают вены на шее, учащается пульс, появляются боли в груди, чувство страха, кожа лица и верхней части тела приобретает синюшный оттенок, падает артериальное давление, наступает обморок, а затем — кома. Самостоятельно помочь человеку в такой ситуации практически невозможно.