Лечение
Цефалгия — это симптом, который поддается купированию. Лечение предполагает устранение причины возникновения головной боли, поэтому для подбора схемы терапии следует обратиться к врачу. Если пациент ранее проходил диагностику по поводу этого симптома и получил врачебные назначения, следует продолжить принимать соответствующие медикаменты. Перед этим желательно проконсультироваться у специалиста для исключения лекарственных взаимодействий и рисков, связанных с COVID-19.
Для временного облегчения состояния используют обезболивающие препараты. Они нарушают высвобождение медиаторов воспалительной реакции, обуславливающих появление болевых ощущений. Парацетамол — безопасный анальгетик при коронавирусе, который можно принимать при отсутствии индивидуальных противопоказаний. Это лекарство блокирует болевые ощущения в области центральной нервной системы и снижает температуру тела при лихорадке.
Препараты для облегчения цефалгии
- Нестероидные противовоспалительные средства. Терапевтический эффект этой группы медикаментов связан с блокированием циклооксигеназы и предотвращением высвобождения медиаторов воспаления. Это ибупрофен, нимесулид и другие лекарственные средства. В ряде случаев прием НПВС при ковиде небезопасен, поэтому предварительно следует проконсультироваться у врача.
- Триптаны — эффективные препараты для купирования приступов мигрени. Терапевтические эффекты включают сужение кровеносных сосудов, подавление болевых ощущений и устранение других мигренозных симптомов. Это рецептурные медикаменты, которые следует принимать только после прохождения врачебного обследования.
- Спазмолитики. Препараты этой группы снижают тонус мышечной оболочки сосудов и нормализуют кровоснабжение тканей. Обычно назначаются в составе комплексной медикаментозной терапии при наличии соответствующих показаний.
- Седативные препараты для облегчения стресса и устранения бессонницы. Они не облегчают боль напрямую, но помогают избавиться от факторов риска возникновения неприятных ощущений.
С учетом результатов диагностики невролог может дополнительно назначить средства для лечения гипертонии, тромбоза, церебральной ишемии или других патологических состояний.
Немедикаментозное лечение
Медикаменты лишь временно облегчают боль. Для достижения выраженного терапевтического эффекта и устранения причины появления цефалгии врач может назначить следующие методы лечения:
- Мануальная терапия. Лечебный массаж нормализует кровоснабжение и устраняет сдавливание нервов в области шеи. Также этот способ терапии избавляет человека от повышенного мышечного тонуса.
- Физиотерапия. Применяются физические методы воздействия на организм. Процедуры особенно эффективны в случае, если у пациента с COVID-19 голова болит из-за обострения остеохондроза или невралгии.
- Оперативное вмешательство. Хирургическое лечение необходимо при ишемическом инсульте, тромбозе и других осложнениях ковида, вызывающих цефалгию.
Важность комплексной терапии при коронавирусе обусловлена воздействием вируса на разные органы и системы. Если обходиться только временным обезболиванием, болевой синдром может остаться после выздоровления
Почему болезнь проходит, а слабость остается
Новый штамм коронавируса привел к возникновению заболевания, которое способно поражать практически все системы в организме. Слабость и быстрая утомляемость может тревожить переболевшего вне зависимости от степени протекания болезни. Это происходит по причине того, что болезнь поражает не только органы дыхания, но и:
- сердечно-сосудистую систему;
- желудочно-кишечный тракт;
- нервную систему;
- внутренний слой кровеносных сосудов;
- мочевыделительную систему, почки (в моче пациентов часто присутствует кровь, белок).
Точные причины возникновения постковидного синдрома до конца не изучены, в этом еще предстоит разобраться современной медицине.
Очень часто наблюдается не только слабость, но и боль в мышцах. Многие врачи считают, что это вызвано воздействием вируса именно на центральную нервную систему. На нарушения жалуются даже те переболевшие, кто до заболевания был в хорошей физической форме. К усталости могут приводить не только резкие повышения нагрузок, но и обычные повседневные действия.
Симптомы нарушений: психоэмоциональные и физиологические
Слабость после ковида может выражаться не только в виде нарушения общего самочувствия, но и негативно сказаться на психоэмоциональном состоянии.
Переболевшие часто отмечают у себя следующие симптомы:
- Полное истощение физических сил даже при незначительных нагрузках.
- Острые приступы слабости без видимых причин, которые могут привести к тому, что после окончания болезни человеку требуется соблюдать постельный режим в течение 1–2 недель.
- Мышечные боли. Во время болезни у многих пациентов наблюдается заметное снижение белковой массы, что приводит к ухудшению состояния мышц.
- Нарушение привычного ритма дня. Те, кто болел ковидом, знают, что при повышениях температуры или других нарушениях состояния организма часто требуется сон, в том числе в течение дня. В повседневной жизни позволить спать в дневное время может далеко не каждый, поэтому после сбоев в распорядке дня человек может столкнуться с бессонницей в ночное время и сонливостью днем.
- Депрессивные состояния. Плохое настроение наблюдается у преобладающей части всех переболевших ковидом, к которым добавляется ощущение подавленности, в отдельных случаях могут возникать суицидальные мысли.
- Невозможность контролировать свое поведение, необоснованные скачки настроения.
- Панические атаки. Переболевшие могут отмечать как легкие приступы, выраженные перепадами артериального давления, тошнотой, так и более тяжелые – ощущение удушья, постоянное головокружение, страх смерти, приливы жара и холода, в некоторых случаях мышечные судороги.
Одной из отличительных черт заболевания является ухудшение работы сердечно-сосудистой системы и астенический синдром, который не проходит даже после сна и отдыха. Постковидный синдром может сопровождаться:
- Резким повышением артериального давления или сохранением пониженного давления в течение длительного времени. Это объясняется недостаточным притоком крови к головному мозгу, в особенности при смене положения тела. В результате у переболевшего появляется головокружение, потемнение в глазах и как следствие – слабость, быстрая утомляемость.
- Замедлением сердечного ритма, появлением тахикардии. В стоячем положении у человека повышается потливость (без физической активности), возникает головокружение, что часто бывает при снижении артериального давления. Кроме наиболее часто встречающихся патологических признаков, к последствиям болезни относятся снижение иммунитета, нарушение менструального цикла у женщин, эректильная дисфункция у мужчин, эндокринные заболевания и даже аллергические реакции. У человека очень часто обостряются скрытые болезни, о которых он даже не подозревал.
При протекании заболевания организм испытывает кислородное голодание, а в ряде случаев сатурация снижается до критических показателей, при этом гипоксия продолжает сохраняться длительное время.
Врачебные рекомендации
Лечебные мероприятия требуются не всегда. Если больной страдает от цефалгии напряжения или мигрени в период инфекционного заболевания, есть возможность уменьшить выраженность болевых ощущений и частоту появления приступов. Для этого нужно соблюдать следующие рекомендации специалистов:
Потребление достаточного количества жидкости. Инфекционный процесс приводит к накоплению в организме большого количества токсинов. Взрослому человеку следует выпивать не меньше 2 литров воды в день для быстрого выведения вредных веществ с мочой.
Соблюдение постельного режима. Вызванное инфекцией воспаление истощает ресурсы организма, поэтому не нужно дополнительно нагружать себя физическими нагрузками
Важно оставаться в постели хотя бы в течение первых 3-5 дней протекания коронавирусной инфекции.
Массаж шеи и затылка. Осторожные массирующие движения в затылочной и шейной зонах улучшат кровообращение и устранят избыточный мышечный тонус.
Перечисленные рекомендации необходимо рассматривать только в качестве дополнения к назначенной специалистом схемы лечения.
Вакцина от КОВИД-19 – зачем она нужна?
Зачем ставят прививки, и какие последствия вакцинации от КОВИДа?
Тут все просто. С точки зрения природы, любой живой вид – это группа, собранная в одной или нескольких популяциях, со своими болезнями и иммунитетом к ним.
Новая инфекция будет заражать группу до того момента, пока большая ее часть не переболеет. Но как только определенное количество ее членов выздоровеет, частота случаев болезни сразу же снизится. Это количество называют порогом коллективного иммунитета.
Порог для каждого инфекционного заболевания свой, и чем оно более заразно, тем порог – выше. Например, для черной оспы, эпидемии которой много раз выкашивали население Европы под корень, успешно побежденной во всем мире под непосредственным контролем советских врачей, эта цифра составляет почти 99%.
Если отказаться от прививки против коронавируса, то шанс дожить до того времени, пока почти все переболеют и остановят болезнь, исчезающе мал, особенно для пожилых и ослабленных. С каждой очередной волной COVID-19 шанс погибнуть от него будет только увеличиваться.
Как дело обстоит с КОВИДом?
Плохо дело обстоит, скажем откровенно. Когда все только начиналось, ученые предполагали, что порог коллективного иммунитета для «короны» будет не очень высоким – от 6 до 21%. Но не тут-то было –
года они уже сообщили, что, пожалуй, ошибались, а вот 60-80% уже больше похожи на правду.
Проанализируем и репортажи в Telegram, и посты в Facebook, и статистику поисковиков, посвященные повторным заражениям пациентов, переболевших коронавирусом в первую волну пандемии, а также бразильской и британской мутациям вируса, и увидим, что никаких 60% для коллективного иммунитета и близко нет.
Порог коллективного иммунитета от COVID-19 намного выше, чем предполагалось
5 декабря 2020575 2
Итак, что мы имеем: постоянно меняющееся, волнообразно текущее заболевание с плохо изученными путями передачи от больного к здоровому, которое может заражать нас по второму, а может, и больше кругу, и непонятно как сказывается на здоровье через много лет.
Судя по количеству ранних осложнений от перенесенного COVID-19, сказывается плохо. Так что без вакцинации на самом деле не обойтись. Просто потому, что природу не обманешь, даже если очень хочется.
Хотя многие наверняка попытаются. Скажем им спасибо, ведь не в последнюю очередь благодаря этим «сознательным» индивидуумам, игнорировавшим все запреты и клинические рекомендации по социальным дистанциям, на майские праздники жарившим шашлыки, устраивавшим во время изоляции «подпольные дискотеки», и ездившим по заграничным курортам через Беларусь, коронавирус еще долго будет гулять по миру.
Теперь про вакцины. В нашей стране их зарегистрировано уже три, и все – строго отечественные. На день написания статьи ими привиты от 5 до 10 миллионов человек. Тут мы впереди планеты всей. Все они предлагаются бесплатно, то есть совершенно даром – каждый желающий может пойти и получить прививку от коронавируса в своей поликлинике по ОМС. Это не больно и не страшно. Да, они работают не на 100% и не со всеми, но их постоянно совершенствуют, и мы надеемся, что в ближайшем будущем они смогут защитить от всех вариантов коронавируса, как выявленных, так и перспективных. Более того, даже если вы привились от COVID-19, это не значит, что вы не заболеете. Но с большой вероятностью вы перенесете инфекцию легко, и вам не понадобятся «скорая помощь», «наиприятнейшая» процедура искусственной вентиляции легких, и, скорее всего, вы переживете и третью, и последующие волны COVID-19, и без тяжелых осложнений.
О побочных эффектах и последствиях вакцинации от КОВИДа в нашей стране сильно распространяться не принято, но судя по тому, что работают они по тому же принципу, что и заграничные, по которым опубликовано уже множество исследований, все не так уж плохо.
Место инъекции может поболеть или даже воспалиться, но это все же редкость, и обычно проходит само, или с помощью банального компресса. Температура может незначительно подняться, а самочувствие ненадолго ухудшиться. По крайней мере, в отношении отечественных вакцин, в отличие от импортных, не сообщается ни об одном смертельном осложнении вакцинации от КОВИД-19.

Реабилитация после КОВИД-19
Почему это так, и что известно на сегодняшний день:
- Больше всего в восстановлении после коронавируса нуждаются люди, выписавшиеся из больниц.
- До 25% госпитализированных с КОВИД-19 необходима неотложная помощь, причем на протяжении довольно длительного времени. У большинства из них (67%) развивается острый респираторный дистресс-синдром – дыхательная недостаточность из-за воспалительных процессов в легких.
- Чем дольше человек пробыл в отделении интенсивной терапии, тем сильнее пострадали его легкие и организм в целом. Особенно это касается тех, кто не мог дышать самостоятельно, и был переведен на искусственную вентиляцию легких (ИВЛ).
- Помимо просто лечения в психологической реабилитации после COVID-19 нуждается каждый первый, чья болезнь проявлялась даже самыми минимальными симптомами.
- Реабилитация ускоряет выздоровление от коронавируса.
Более чем у половины (!) выписанных из больниц пациентов остаются одышка и кашель
Плохая новость заключается в том, что у переболевших наблюдается поражение легких в результате COVID-19 даже через несколько недель после выписки.
Но есть и хорошая: со временем орган самовосстанавливается. Теоретически, и возможно не полностью.
COVID-19 повреждает сосуды мозга
7 января 2021826 2Кроме легких страдает и сердечно-сосудистая система:
Кому без реабилитации не обойтись никоим образом?
Людям, с сопутствующими заболеваниями, при которых коронавирус имеет шанс особенно серьезно повредить организм, поддержка нужна особенно, причем некоторым из них – просто как воздух. Фактически, при некоторых диагнозах реабилитация означает возможность продолжать нормальную жизнь. К ним относятся:
- гипертония – повышенное кровяное давление;
- ишемическая болезнь сердца – сужение подающей в орган кровь коронарной артерии;
- инсульт – нарушение кровообращения в мозге из-за закупорки или разрыва сосудов;
- диабет.
Чем помогает реабилитация и зачем это нужно?
- Она уменьшает количество осложнений у пациентов отделения интенсивной терапии, пострадавших от так называемого ПИТ синдрома – синдрома пост-интенсивной терапии.
- Помогает восстановить здоровье, уменьшает количество инвалидностей и стрессов.
- Кроме того, реабилитация снижает количество физических и когнитивных нарушений, и сложностей с глотанием, которое нередко развивается после интубирования, применяемого при искусственной вентиляции легких.
- Каждый, кому не повезло оказаться в государственном лечебном учреждении среди проносящихся мимо перегруженных врачей, понимает, что немалому количеству столкнувшихся с этим действительно нужна поддержка. Рассказать что к чему, снизить панику, предоставить психологическую помощь, да и просто морально поддержать. По понятным причинам те, кто пробегал мимо вас в больнице, сделать этого не могут – у них на это банально нет ни времени, ни сил.
Последствия от коронавируса у взрослых индивидуальны для каждого и зависят от множества факторов:
- длительности вентиляции;
- возраста;
- отсутствия двигательной активности;
- сопутствующих нарушений – дыхательных, неврологических и проблемах с опорно-двигательным аппаратом.
Реабилитация крайне важна для пожилых людей с сопутствующими заболеваниями – это может сохранить их прежний уровень здоровья, функциональности и независимости.
Помимо этого, она содействует и ранней выписке: во время пандемии с койками все плохо – спрос слишком высокий, особенно во время пика в стране или регионе. Из-за этого пациентов выписывают быстрее, чем обычно, и иногда даже раньше, чем надо бы. И вот тут все решает возможность реабилитации: человека, которому это доступно, можно отпустить из больницы раньше, но при этом обеспечить непрерывность лечения.
Снижение риска ухудшения. Восстановление под присмотром грамотного специалиста и соблюдении его рекомендаций – это почти гарантия того, что КОВИД не вернется, а состояние после выписки не ухудшится, и не потребует повторной госпитализации
Особенно важно при нехватке коек в клиниках.
Людям с тяжелой формой коронавируса необходимо пройти несколько этапов лечения, и получить неотложную, пост-острую и долгосрочную медпомощь. В острой фазе лечатся в отделениях интенсивной терапии, в пост-острой – обычно в больничной палате или реабилитационном учреждении
Долгосрочная фаза наступает по возвращению домой в процессе выздоровления.
Когда все закончится?
Вирус мутирует, люди отказываются прививаться или просто не могут получить вакцину, так что закончится все в любом случае не скоро. И тех, кому потребуется реабилитация после интенсивной терапии, будет становиться все больше.
Изучение эмбрио-, фетотоксичности и тератогенных эффектов в антенатальном и постнатальном периодах развития
Беременные крысы линии Wistar (N = 60) были случайным образом распределены в три группы и иммунизированы внутримышечно на 2, 9 и 16 дни беременности. Крысам из первой исследуемой группы вводили одну дозу вакцины (6 мкг/доза; 0,5 мл), из второй — двойную дозу (12 мкг/доза; 1,0 мл), а из третьей контрольной группы — двойную дозу плацебо (1,0 мл). Ежедневно проводилось измерение массы тела и общего физического состояния животных; на поздних сроках беременности с помощью теста «открытое поле» оценивалась исследовательская активность и состояние самок. Прибавка в весе у самок проходила нормально; летальных исходов или признаков интоксикации не наблюдалось. Ни в одной из исследуемых групп не было признаков преждевременных или трудных родов. В тесте «открытое поле» на 18-е сутки беременности все самки крыс продемонстрировали преимущественно сбалансированный тип поведения с умеренной двигательной и поисковой активностью без признаков беспокойства.
Половину (N = 10 из каждой группы) животных в каждой группе умерщвляли на 20-й день беременности. Статистически значимых различий между исследуемыми группами по количеству желтых тел в яичниках, местах имплантации в матке, живым и мертвым плодам не было. Плоды сформировались нормально, топография всех исследованных органов была в пределах анатомической нормы, гистологическое строение соответствовало возрасту эмбрионов, развитие костей было нормальным. Патологических изменений органов и тканей обнаружено не было.
Другая половина (N = 10 из каждой группы) животных в каждой из трех групп вакцинированных была использована для выявления возможных нарушений эмбрионального развития, проявляющихся в постнатальном периоде. За потомством наблюдали в течение 60 дней после рождения. Проводилась оценка общего состояния потомства крыс, выживаемость, прибавка в весе, физическое развитие, сформированность сенсомоторных рефлексов, эмоционально-произвольного поведения и способности точно координировать движения. Соотношение самцов и самок в потомстве во всех группах было практически одинаковым (примерно 1: 1). Во всех исследуемых группах за весь период наблюдения (от рождения до двухмесячного возраста) смертность детенышей не превышала 4 % и достоверно не различалась между группами. В группах не было различий в физическом и неврологическом развитии детенышей крыс, а индивидуально обусловленные значения исследуемых показателей находились в пределах физиологической нормы.
Таким образом, вакцина «КовиВак» не оказала отрицательного влияния на общее состояние беременных крыс. Эмбриотоксических, фетотоксических или тератогенных эффектов обнаружено не было. Вакцинация не привела к увеличению смертности потомства и не повлияла на физическое и психологическое развитие детенышей крыс.
Где пройти реабилитацию после коронавируса: дома, в клинике или санатории?
Олег Серебрянский,
Главный врач клиники экспертной медицины «Медицина 24/7»
«Проблема последствий коронавируса недостаточно широко освещается в СМИ, а ведь большинству переболевших так или иначе с ней столкнуться все же придется. Что клиника может предложить для реабилитации людям, которые предпочитают ее проходить под контролем опытных врачей:
Респираторная реабилитация для пациентов, чьи легкие были повреждены коронавирусом, и испытывающих трудности с дыханием:
- техника диафрагмального дыхания – врач покажет и научит выполнять ее самостоятельно, даже в домашних условиях, без последующих визитов в клинику;
- обучение дыханию через сжатые губы – простому методу, укрепляющему легкие и заставляющему их работать более эффективно;
- в случае необходимости доктор проведет очистку дыхательных путей;
- врач выполнит процедуру расширения легких с помощью положительного давления на выдохе;
- с помощью специального аппарата проведет стимулирующую спирометрию – процедуру, расширяющую легкие, и позволяющую дышать глубоко и правильно;
- научит вас тренировать дыхательных мышцы;
- опытный специалист может провести ручную мобилизацию грудной клетки, снимающую чрезмерное напряжение мышц, ограничение подвижности и боли в груди;
- покажет и проконтролирует правильное выполнение аэробных упражнений, улучшающих общую выносливость, работоспособность сердечно-сосудистой и дыхательных систем.
Почему лучше и надежнее делать все это в клинике?
Ответ прост – не все необходимые манипуляции возможно провести дома, к тому же некоторые из них нужно делать только под контролем квалифицированного врача.
Функциональная реабилитация при коронавирусе:
Доктор изучит текущие возможности организма, уточнит, какие нагрузки вы могли переносить раньше, и вернет вам прежний уровень выносливости. Кроме того, он поможет восстановить утраченную подвижность суставов, и научит комплексу упражнений для поддержики мышц и дыхательной системы. Кстати, часть из них необходимо проводить в клинике, но часть по желанию вы сможете выполнять и дома.
Помимо этого, опытный специалист скорректирует сложности с балансом и координацией движений, часто встречающиеся у пожилых людей, перенесших заболевание в тяжелой форме.
Некоторым пациентам требуется помощь с восстановлением глотания и когнитивных функций, что без врачебной помощи часто сделать просто не возможно.
И, конечно, только в клинике возможно полностью проверить состояние организма – провести все необходимые анализы и исследования.
Тем, кто желают восстанавливаться в домашних условиях, доктор даст рекомендации по реабилитации после коронавируса – процедурам и упражнениям, которые можно проводить дома.
Причем все вышеперечисленные мероприятия должны проводиться строго индивидуально, и не подразумевать никаких групповых занятий, поскольку возможно повторное заражение, а программа занятий должна быть подстроена только под конкретного пациента.»
Диагностика состояния
Для подтверждения астенического синдрома, характеризующегося слабостью, и назначения лечения необходимо исключить возможность присоединения вторичной бактериальной инфекции, повторного заражения или рецидива. С этой целью пациенту назначается:
- биохимический и клинический анализ крови;
- ЭКГ;
- рентгенография, томография грудной клетки;
- тест на антитела к covid-19;
- УЗИ внутренних органов;
- тест для определения риска тромботических осложнений.
Если усталость и слабость сохраняются длительное время, переболевшему рекомендуется продолжать регулярно измерять сатурацию. Стоит понимать, что ощущение слабости после перенесенного заболевания – это вполне объяснимое явление. Оно связано с тем, что болезнь атакует практически все системы организма.
Нормальные сроки восстановления находятся в пределах от 2 недель до 2 месяцев. В некоторых случаях может потребоваться срочная медицинская помощь, при:
- появлении одышки, боли в области груди;
- резком ухудшении общего самочувствия;
- повышении температуры;
- понижении сатурации до 95% и ниже.
Ухудшение самочувствия после выздоровления всегда является поводом для обращения к специалисту. Лечение может быть назначено врачом после оценки результатов диагностических исследований. Пациент направляется к узкопрофильному специалисту для назначения лечения, но в большинстве случаев достаточно соблюдать рекомендации для скорейшего восстановления.
Другие статьи по теме:
- Температура, тошнота и головная боль
- Температура, тошнота, рвота и головная боль
- Головная боль и температура
- Головная боль и температура 37
- Головные боли после коронавируса
- Головная боль после прививки от коронавируса
*Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Клинический Институт Мозга не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте neuro-ural.ru.
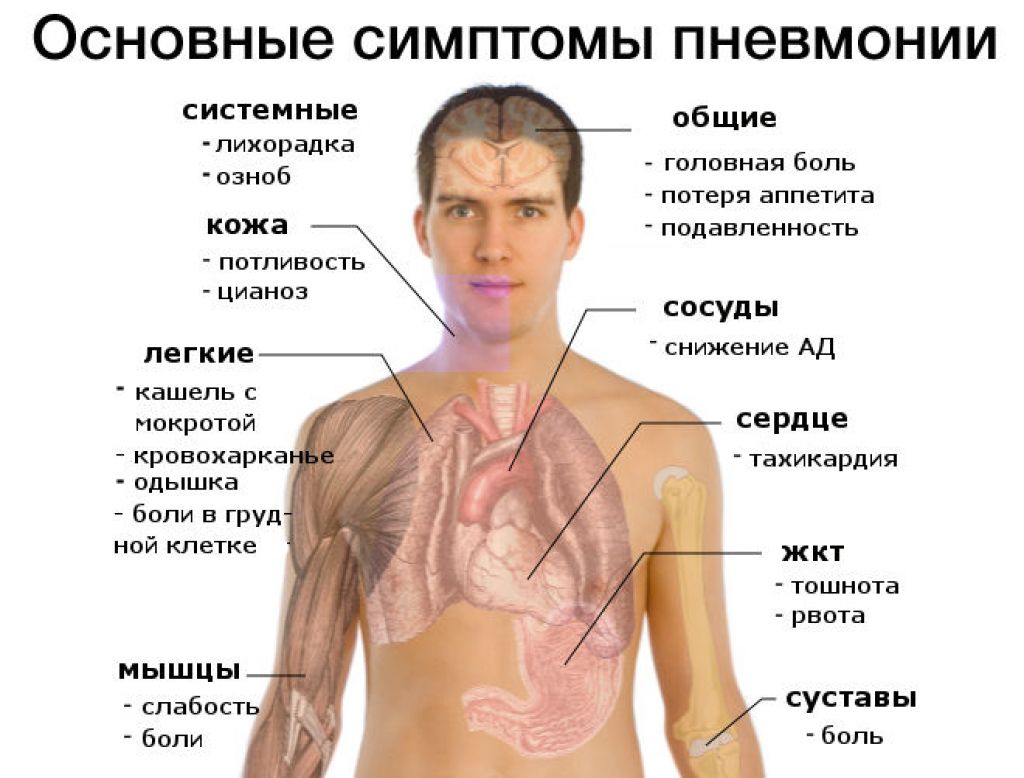
Почему развивается цефалгия?
Головной мозг не обладает собственными болевыми рецепторами. Источниками неприятных ощущений могут быть мозговые оболочки, шейные позвонки или другие анатомические структуры. Часто подобное состояние формируется в ответ на физиологические изменения в отдаленных участках организма. Например, у многих женщин постоянно появляется цефалгия во время менструации. Специалисты считают, что определенные патологические и физиологические изменения влияют на состояние проходящих в мозговых оболочках кровеносных сосудов и синусов.
Поражение выстилающих внутреннюю оболочку сосудов эндотелиальных клеток — хорошо изученная особенность коронавируса. Патологический процесс приводит к уменьшению сосудистого просвета и нарушению кровоснабжения тканей. Если подобные изменения формируются в синусах мозговых оболочек, возникает боль. Больные короной также страдают от воспаления сосудов, тромбов и других недугов, сопровождающихся болезненными ощущениями в области головы.
Другие причины
Первичная или вторичная головная боль, формирующаяся на фоне коронавируса, может быть обусловлена разными этиологическими факторами. Врачи во время обследования учитывают наличие любых хронических заболеваний, проявляющихся этим признаком, поскольку COVID-19 известен своей способностью влиять на состояние практического всех органов и систем.
Дополнительные причины цефалгии:
- формирование тромбов у людей с атеросклерозом и другими факторами риска;
- обострение симптомов артериальной гипертензии;
- изменение тонуса сосудов на фоне нарушения регуляции вегетативной нервной системы;
- нарушение притока крови к клеткам головного мозга и возникновение гипоксии;
- инфекционно-токсический синдром;
- прием отдельных медикаментов для лечения ковида.
Стресс, слабость и другие факторы провоцируют приступы мигрени и головной боли напряжения. Наличие высокой температуры повышает вероятность появления первичной цефалгии. Если голова сильно болит во время движений, причина может быть связана с обострением остеохондроза.
Как можно заразиться коронавирусом?
Вирус SARS-CoV-2 чаще всего передается капельно, т.е. через секрет из носоглотки, выходящий в результате чихания, кашля и речи. Вдыхание мелких капель выделений, находящихся в воздухе, приводит к заражению вирусом окружающих.
Заражение также может произойти через контакт с предметами или руками, поэтому важны дезинфекция и мытье рук. Риск заражения возрастает в закрытых, небольших помещениях.
Вирус SARS-CoV-2 также может быть обнаружен в кале, моче, слезах и сперме инфицированного. Хотя на начальных стадиях заболевания возбудитель может присутствовать в крови, до сих пор не установлено, что инфекция может распространяться через кровь.
Как болеют привитые от COVID-19?
Привитые люди реже имеют дело с самой вирусной инфекцией SARS-CoV-2 и с клиническими симптомами заболевания в том случае, если заражение уже произошло.
Что касается мРНК-вакцин (т.е. Pfizer и Moderna), доказательства, основанные на наблюдениях почти 4 тыс. медицинских работников, вакцинированных двумя дозами, показывают, что при возникновении симптомов заболевания их продолжительность короче в среднем на 2-3 дня, а риск лихорадки ниже на 58%.
В свою очередь, исследование, основанное на данных и симптомах, обозначенных пациентами через мобильное приложение, показывает, что у вакцинированных чаще возникают насморк и чихание, а кашель, головная боль, нарушение вкуса и симптомы со стороны желудочно-кишечного тракта – встречаются гораздо реже.
Вакцинация и реабилитация переболевших коронавирусом в вопросах и ответах
Вакцинация против КОВИД-19 – что это такое? Как долго живет КОВИД в организме?Но! Какие последствия болезни есть у выздоровевших после коронавируса? Как проходит вакцинация от КОВИДа?
Реабилитация после КОВИД-19 в домашних условиях возможна?Возможна, если вы перенесли болезнь в легкой форме, получили рекомендации по дальнейшим действиям от врача и собираетесь четко им следовать
Можно ли сделать вакцинацию от КОВИД по ОМС?Где реабилитацию после КОВИД-19 проходить лучше всего?Вакцинация от КОВИД: 60+ уже можно?Отказ от вакцинации КОВИД возможен?
Какая клиника реабилитации после КОВИДа мне подходит?
Любая, в которой есть необходимые врачи высокой квалификации. Если вы находитесь в Москве, возможно, территориально вам подойдет
, которая точно подобные услуги оказывает.
Вакцинация от КОВИД – купить препарат можно?Какая реабилитация после КОВИД-19 на самом деле необходима?Лучшая реабилитация после КОВИДа – что она в себя включает?
Реабилитация легких после КОВИДа – кому это нужно?Дыхательная реабилитация после коронавируса – это всегда индивидуально и зависит не только от того, насколько инфекция поразила организм, но и от общего состояния здоровья, сопутствующих проблем и возраста. А нужно это всем, чьи дыхательные пути пострадали от заболевания – вне зависимости от серьезности повреждений органа.
Последствия вакцинации от КОВИДа – это страшно?Сколько реабилитация после КОВИДа-19 занимает времени?Нужна ли вакцинация переболевшим КОВИДом?Нужна ли вакцинация от коронавируса пожилым людям?Как пройти вакцинацию от КОВИД-19?
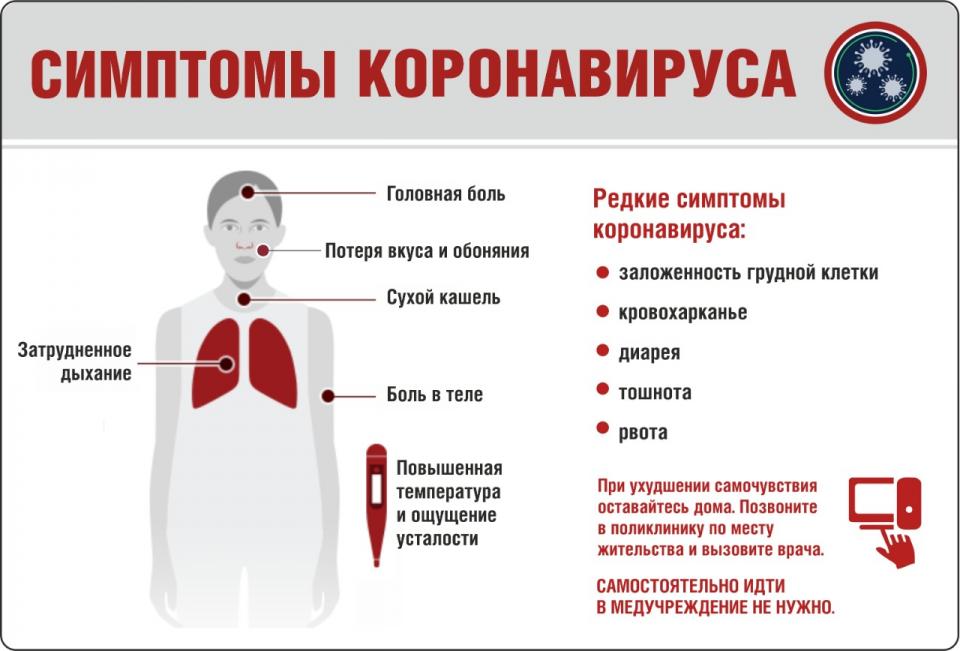
Как часто болит голова при коронавирусе?
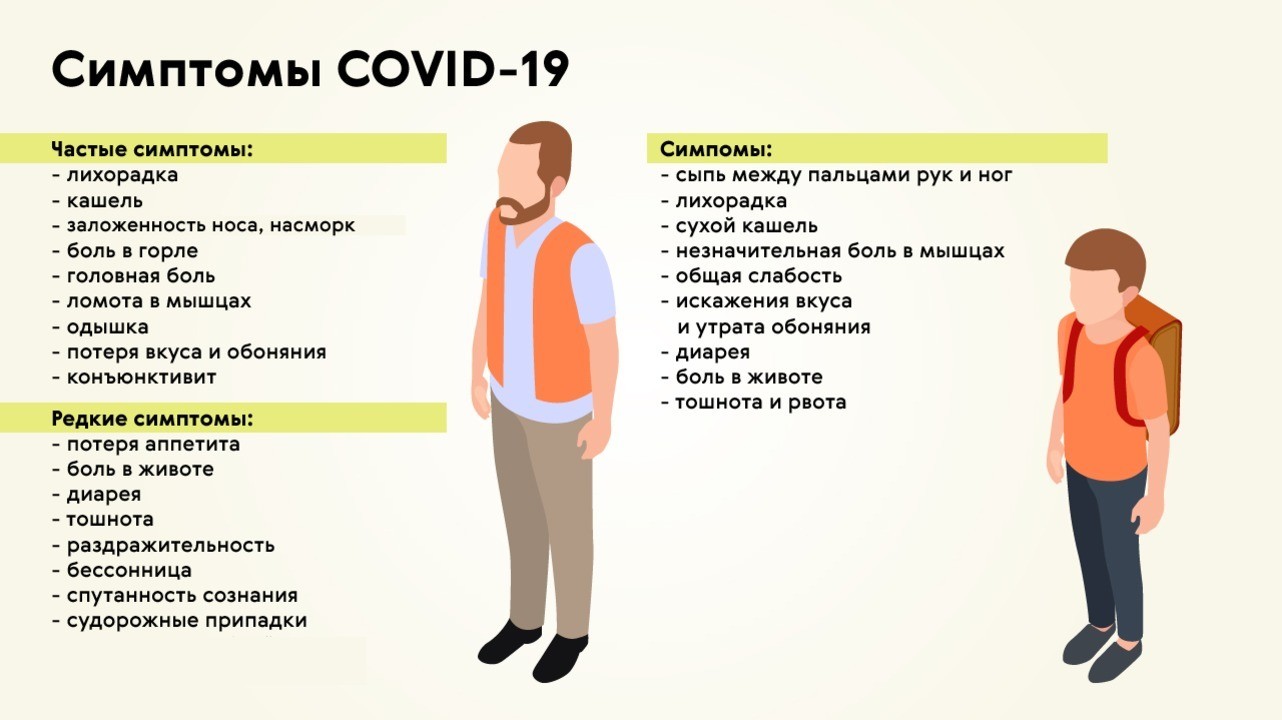
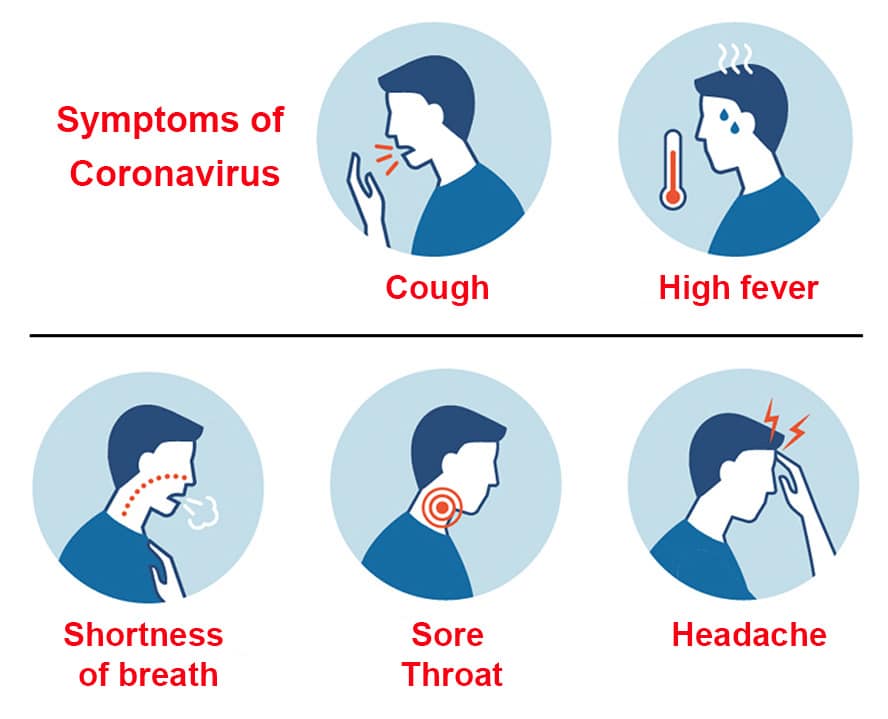
Цефалгия относится к часто встречающимся жалобам среди пациентов, страдающих от COVID-19. Поскольку клиническая картина и симптоматика инфекции в значительной степени варьируются, точно определить время появления неприятных ощущений в области головы с момента заражения невозможно. Зачастую боль возникает на ранних стадиях, когда отсутствуют явные респираторные симптомы в виде кашля, насморка и чихания. У многих пациентов жалоба появляется на поздних этапах и сохраняется в течение нескольких недель после выздоровления.
Проведенные исследования показали, как часто возникает цефалгия на фоне коронавирусной инфекции. Среди госпитализированных пациентов такой симптом обнаруживается примерно в 20% случаев. По результатам исследования Всемирной организации здравоохранения, болезненность в области головы развивается у каждого десятого больного. Позднее возникновение цефалгии ассоциировано с ухудшением течения болезни.
Головную боль нельзя рассматривать в качестве специфического признака ковида. Подобный недуг характерен для разных патологий инфекционной и неинфекционной природы. Острые респираторные вирусные инфекции, включая грипп, почти всегда протекают с цефалгией. Частота появления того или иного признака не всегда связана с особенностями патологического процесса.
Признак опасных осложнений
Боль в голове у пациентов с ковидом в ряде случаев указывает на развитие жизнеугрожающих осложнений. Следует внимательно следить за своим самочувствием и при необходимости пройти диагностику.
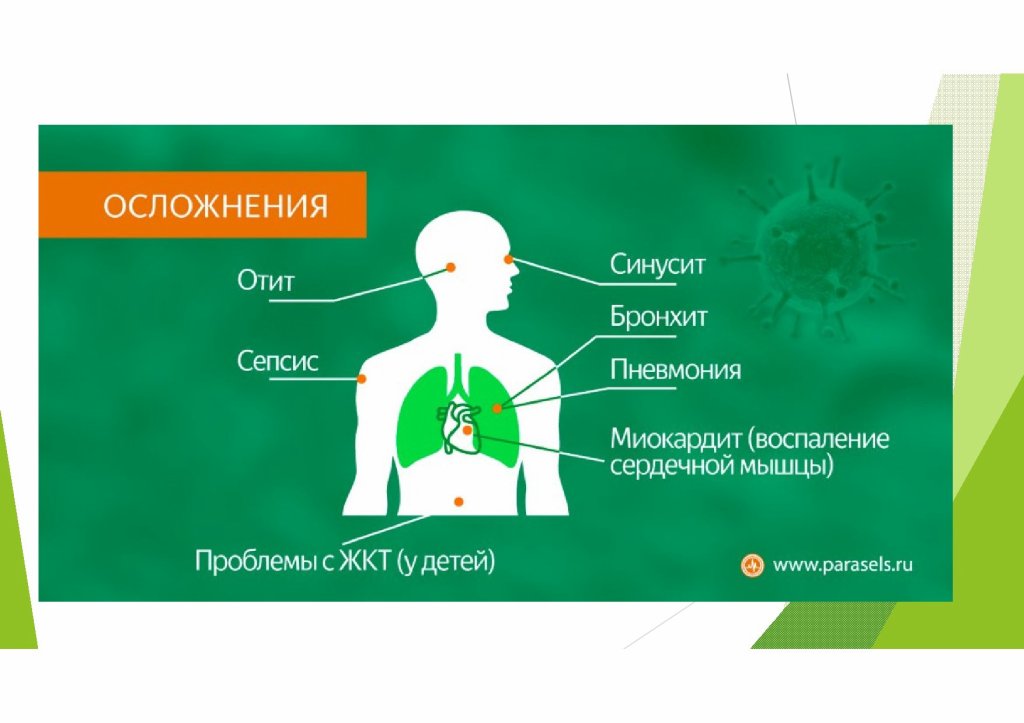
Осложнения COVID-19, проявляющиеся цефалгией:
Ишемический инсульт. Тромбоз сосудов обусловлен повреждением эндотелиальных клеток и воздействием вируса на клетки крови. Сформированный тромб попадает в церебральные сосуды и вызывает закупорку, препятствующую кровоснабжению головного мозга. Осложнение проявляется асимметрией лица, неразборчивой речью, односторонним нарушением движений и другими симптомами.
Энцефалопатия — поражение клеток головного мозга. Согласно статистике, подобное осложнение диагностируется примерно у 30% больных с тяжелым течением коронавирусной инфекции. Сильные головные боли сопровождаются тошнотой, головокружением, рвотой и нарушением сознания. Энцефалопатия может привести к отеку головного мозга.
Гипоксия. Тяжелое повреждение легких на фоне коронавируса приводит к снижению концентрации кислорода в крови. Кислородная недостаточность негативно влияет на состояние нейронов и быстро приводит к необратимому поражению центральной нервной системы. Цефалгия — возможный ранний признак снижения сатурации
Следует обратить внимание на слабость, нарушение сознания, одышку и бледность кожных покровов.
Жизнеугрожающие последствия COVID-19 зачастую развиваются стремительно. При обнаружении тревожных признаков необходимо вызвать бригаду скорой помощи. Своевременные лечебные мероприятия снижают вероятность летального исхода.
Вакцинация против COVID-19 – выводы
Возвращаясь к общей информации, течение болезни COVID-19 (по отношению к данным, собранным до начала популяционной вакцинации) у 15% больных тяжелое, осложняется активной одышкой и гипоксией. У 5% больных развивается дыхательная недостаточность, приводящая к шоку, т.е. внезапной угрозе жизни, возникающее в результате нарушения снабжения кислородом клеток организма.
Шок приводит к полиорганной недостаточности – почечной, печеночной, сердечной, во многих случаях заканчивающейся летальным исходом.
Учитывая вышеперечисленные данные, напрашивается вывод о легитимности вакцинации против COVID-19.