Профилактика геморрагического инсульта и повторного приступа
После перенесённого инсульта больные долго находятся под врачебным наблюдением. У них проверяется уровень сахара и другие кровяные показатели, контролируется АД. Это помогает избежать повторного удара, который, как правило, стоит больному жизни.
Чтобы не допустить повторного инсульта, нужно:
- Аккуратно выполнять врачебные рекомендации и принимать назначенные лекарства.
- Сбалансировать питание, исключив жирное, жареное, конченое, фосфид и трудноусвояемую еду.
- Делать упражнения, утреннюю гимнастику, больше ходить. Это помогает разрабатывать конечности и насыщать организм кислородом.
- Отказаться от вредных привычек и зависимостей.
- Стараться меньше нервничать.
Более 50% кровоизлияний в мозг обусловлены повышением АД, поэтому люди, страдающие гипертонией, находятся в группе риска. Чтобы избежать возникновения инсультов, им нужно поддерживать давление на нормальном уровне, принимая антигипотензивные средства. Особенно опасно сочетание гипертонии и диабета. Сосуды, потерявшие прочность и эластичность из-за сахарной болезни, разрываются чаще, поэтому больным нужно следить на АД и уровнем глюкозы в крови.
Вторая причина возникновения кровоизлияний – травмы головы. При слабовыраженном повреждении сосудов инсульт может развиться не сразу. Поэтому при любом травматическом поражении головы нужно обязательно показаться врачу, чтобы исключить кровоизлияние.
Часто разрыв сосудов возникает из-за врожденных дефектов (аневризм, мальформаций). Больные долгое время страдают от головных болей и даже эпилептиформных припадков, не обследуясь должным образом. В результате они погибают от разрыва сосуда и массивного излития крови в головной мозг. Такой инсульт возникает у молодежи и даже у детей. Он стоил жизни 20-летнему подающему надежды шахматисту Ивану Букавшину и тренеру ЦСКА 45-летнему Сергею Шустикову. Если бы эти люди тщательно обследовались, их бы можно было спасти, проведя плановую операцию.
Вызывает инсульт длительный прием препаратов, влияющих на свертываемость крови. Если врач прописал такие лекарства, нужно постоянно сдавать анализы крови и не превышать рекомендованных сроков и доз.
Немаловажную роль в возникновении геморрагических инсультов играют вредные привычки. Болезнь чаще возникает у курильщиков и у людей, склонных к употреблению спиртного и наркотиков. Особенно часто инсульт возникает у людей с опиатной зависимостью.
Как возникает геморрагический инсульт
В отличие от ишемического типа болезни, при котором симптомы нарастают медленно, классический геморрагический инсульт (удар), возникает стремительно. Часто перед этим у больного наблюдается повышение АД, или диагностируется травма головы, но иногда сосуд разрывается внезапно.
Часто причина заключается в прорыве аневризмы – мешкообразного выпячивания на стенке сосуда. С этим связано большинство геморрагических инсультов у молодых людей.
Лечитесь выгодно и эффективно!
Акция: КОМПЛЕКСНАЯ ОЦЕНКА РИСКА РАЗВИТИЯ ТРОМБОЗОВ
Полная стоимость обследования по прейскуранту составляет 2900 рублей.
Цена со скидкой — 2300 рублей
В некоторых случаях возникает геморрагическое пропитывание, вызванное проникновением крови через стенки сосудов из-за изменения ее вязкости и разрушения сосудистой стенки. Возникают мелкие кровоизлияния, которые сливаются между собой, образуя очаги разного размера. Иногда в мозговой ткани обнаруживается несколько мелких гематом.
Существует два основных вида мозговых кровоизлияний:
- Внутримозговое, при котором кровь изливается в ткани головного мозга. Состояние протекает с потерей сознания, возможности говорить и слышать, часто приводя к смерти. При кровоизлиянии в область мозжечка наблюдаются нарушения координации, рвота, заторможенность состояния. Стволовое кровоизлияние и излитие крови в область Варолиева моста зачастую заканчивается комой и смертью в первые часы.
- Подоболочечное (субарахноидальное) кровоизлияние – это попадание крови в пространство между мозговыми оболочками, вызванное разрывом мелких артерий. Иногда возникает микроинсульт, при котором количество вылившейся крови незначительно. Такой тип кровоизлияний чаще возникает у молодых внешне здоровых людей.
Смертность при мозговом ударе достаточно высокая:
- При кровоизлиянии непосредственно в головной мозг – до 85%.
- При инсульте мозговых оболочек – до 65%.
Геморрагический инсульт – лечение и восстановление
Лечение больных начинается с момента прибытия «Скорой помощи». Во время транспортировки в лечебное учреждение проводят:
- Кислородные ингаляции, поддерживающие дыхание и улучшающие питание тканей головного мозга;
- ИВЛ (искусственную вентиляцию легких), назначаемую больным, которые не могут самостоятельно дышать;
- Стабилизацию показаний АД, осуществляемую гипотензивными средствами;
- Борьбу с отеком мозга с вливанием противоотечных препаратов;
- Предупреждение судорог и психического возбуждения при помощи успокаивающих и противосудорожных лекарств.
Дальнейшее лечение проводится в отделениях реанимации или интенсивной терапии, где больной находится под постоянным врачебным и аппаратным наблюдением. После улучшения общего состояния пациентов переводят в палаты неврологического профиля.
Основная задача лечения – устранить последствия кровоизлияния и не допустить повторного удара. Препараты для лечения геморрагического инсульта подбирают каждому больному индивидуально:
- Давление снижают антигипотензивными средствами. Лекарства и их дозировку назначают индивидуально, не допуская резкого падения АД в первые часы. Давление снижают постепенно, чтобы не подвергать сосуды мозга дополнительному стрессу.
- Для остановки и предупреждения внутримозгового кровотечения применяют препараты, улучшающие состояние стенок сосудов (дицинон, гордокс, контрикал, апротинин). Можно использовать соединения кальция, рутин, аскорбиновую кислоту.
- Для борьбы с отеком мозга используются маннитол или дексазон. Микроциркуляцию крови улучшают введением реополиглюкина и гамма-аминокапроновой кислоты.
- Чтобы улучшить работу мозговых структур, применяют нейропротекторы, приспосабливающие клетки мозга к работе в условиях кислородного голодания – пирацетам, винпоцетин, церебролизин и многие другие.
- Для устранения аритмий применяют бета-блокаторы бетаксолол, пропранолол, надолол, окспренолол, сердечную деятельность поддерживают гликозидами.
- Если больной так и начал дышать самостоятельно, ему проводят ИВЛ или вводят кислород через носовые ходы.
- Для предупреждения застойного микробного воспаления мочевыделительной системы и органов дыхания назначают антибиотики и уросептики.
- Для предотвращения психомоторного возбуждения и создания эмоционального покоя применяют седативные и противосудорожные средства.
- Для купирования тошноты и рвоты назначается церукал.
Поскольку больные в неподвижном состоянии часто страдают запорами, им назначают слабительные в таблетках и свечах. При задержке мочеиспускания урину выводят катетером, а при энурезе используют памперсы.
Хирургическое лечение геморрагического инсульта
Поскольку все проблемы при кровоизлиянии в мозг вызваны скоплением крови, удаление образовавшейся гематомы спасает больного. Правильно проведенная нейрохирургическая операция, сделанная в первые сутки, позволяет сохранить мозговые клетки и избежать тяжелых осложнений. Показания к операции зависят от того, где именно расположена гематома. Глубинные труднодоступные кровоизлияния оперативным образом лечить нецелесообразно, поскольку хирургическое вмешательство травмирует мозговую ткань, не улучшая состояние больного и прогноз.
Прямые показания к операции:
- Поверхностная гематома объемом 20-30 см3 или размером <3 см, приводящая к смещению мозговых структур.
- Кровоизлияние в мозжечок с излитием <10-15 см3 крови, сдавливающее мозговой ствол и вызывающее водянку (гидроцефалию).
- Гематома, сопровождающаяся вдавлением мозговой ткани в затылочное отверстие.
В остальных случаях врач сопоставляет риск от операции на мозге с ее пользой. Если вероятность вылечить больного перевешивает риски, гематому удаляют, Существует несколько методов проведения операции, которые выбираются в зависимости от места скопления крови:
Трепанация, во время которой рассекают черепные кости. Это сложная, травматичная операция, требующая дальнейшего восстановления. Ее применяют при поверхностном расположении гематом. При глубинных кровоизлияниях это – рискованный метод, оправданный только отсутствием альтернативы. В последние годы трепанация применяется только у 25% больных.
Удаление крови через фрезевое отверстие, проделанное над местом расположения гематомы. Кровь из полости черепа отсасывают аспиратором. Точность попадания обеспечивают современные медицинские навигационные системы. На экране монитора врач видит, как из полости черепа удаляется кровь и где находится хирургический инструмент. Эта методика не оставляет шрамов на голове пациента и сокращает период реабилитации. К сожалению, она может использоваться не при всех кровоизлияниях.
При развитии гидроцефалии проводят дренирование мозговых желудочков с удалением лишней жидкости. Параллельно удаляют кровяные сгустки.
Самый передовой метод удаления гематом – эндоскопический, но он пока только развивается. С помощью введённого в головной мозг нейроэндоскопа можно убирать большие скопления крови и закрыть поверженный сосуд. Параллельно проводят удаление сосудистых патологий: выпячиваний, стенок (аневризм) излишней извитости (мальформаций). Операция не оставляет шрамов и переносится легче трепанации.
После хирургического вмешательства больному назначают препараты, восстанавливающие поврежденные мозговые структуры. Для борьбы с болью применяют обезболивающие средства. Своевременное удаление гематом позволяет снизить летальность, особенно у молодых больных, до 20%.
Противопоказаниями к операции являются:
- глубокая кома;
- пожилой возраст (старше 70 лет);
- неснижаемое АД;
- болезни свёртываемости крови;
- тяжелые патологии внутренних органов.
Хирургическое клипирование
Задачей вмешательства является наложение специальной клипсы на шейку аневризмы. Это позволяет исключить ее из общего кровотока без блокировки нормального сосуда. Если аневризма не может быть клипирована используются альтернативные методики (окутывание, триппинг и др).
Важно! Операция по клипированию сосудов мозга проводится с трепанацией черепа. Для проведения вмешательства применяются микрохирургические техники
Это позволяет освободить аневризму (ее шейку) от питающих сосудов. Осложнения после операции возникают от предшествующего разрыва. Устранить все его последствия не так просто. При лечении неразорвавшихся аневризм осложнения возникают реже (в 4-10% случаев).
Инструментальное обследование
Рентгенологическое исследование. При аневризмах грудной аорты рентгенографию проводят в трёх проекциях с непременным контрастированием просвета пищевода. Характерно расширение тени сосудистого пучка. Аневризмы нисходящей аорты выбухают в левое лёгочное поле. У большинства больных отмечается смещение контрастированного пищевода. Иногда определяется кальциноз (обызвествление) аневризматического мешка. При аневризмах брюшной аорты обзорная рентгенография брюшной полости в двух проекциях позволяет выявить кальциноз стенки аорты и узурацию тел позвонков поясничного отдела.
Ультразвуковое исследование (УЗИ) аорты и сердца. УЗИ позволяет выявить наличие и размер в поперечнике и по длиннику аневризм восходящей, нисходящей аорты, дуги аорты, брюшной аорты, состояние отходящих от аорты сосудов, а также наличие порока аортального клапана, характер изменений аортальной стенки.
Компьютерная томография (КТ). При величине просвета аорты более 4 см её расширение рассматривают в качестве аневризматического. При выполнении компьютерной томографии имеется возможность определить вовлечение в процесс крупных артерий и выявить признаки расслоения (диссекции) стенок (при расслаивающей аневризме аорты).
Ангиографическое исследование (аортография). Применяется, как правило, перед оперативным вмешательством при планировании его характера и объёма.
По каким признакам можно заподозрить кровоизлияние в мозг
- Возникает нестерпимая головная боль. Некоторые говорят, что голова у них так никогда раньше не болела. Иногда инсульт сравнивают со «вспышкой» или «взрывом» мозга.
- Повреждение мозговых структур и отек приводят к появлению тошноты и рвоты. В отличие от других болезней, отхождение рвотных масс не приносит облегчения.
- Нарушения зрения. В момент инсульта многие видят яркие световые пятна. Затем наблюдается двоение в глазах и снижение отчетливости зрения;
- На стороне, противоположной поражению мозга, наблюдается онемение конечностей, лицо перекашивается (симптом кривой улыбки), больной не может говорить, не понимает, где он находится, не может назвать свое имя.
- В тяжелых случаях возникает коматозное состояние.
Однако не всегда кровоизлияние вызывает столь резкие симптомы. Иногда проявления «смазаны» или атипичны, например человек жалуется на непрекращающуюся икоту, сердцебиение или внезапную слабость в конечностях. Он некоторое время чувствует себя более-менее нормально, а потом умирает. Поэтому при первых симптомах болезни нужно обязательно вызвать «Скорую». До ее приезда надо:
- Уложить человека, подложив под голову и спину подушки. Нужно чтобы ноги находились ниже головы. Таким образом, снижается приток крови в поврежденный сосуд;
- Для облегчения дыхания нужно расстегнуть одежду, а если в помещении душно – раскрыть окно.
- Чтобы человек не захлебнулся рвотными массами, его голову поворачивают набок.
Аневризма сосудов головного мозга причины возникновения
Окончательно генез артериальной аневризмы не ясен. Некоторые утверждают, что это врожденное явление — неразвившийся, слепо заканчивающийся короткий сосуд. Другие говорят, что это приобретенное состояние — выпячивание в слабом месте гемангиона — структурной единице сосуда, между циркулярными участками гладких мышц. В результате воздействия ударной волны это выпячивание постепенно растет. Образование аневризм de-novo, подтверждает наличие новых аневризм при контрольных ангиографиях у уже оперированных пациентов. Так же имеет место аутоиммунная воспалительная теория возникновения артериальных аневризм, которая активно разрабатывается в университете Хельсинки с участием профессора Ю. Хернисниеми. Таким образом, он считает, что со временем будет создан лекарственный препарат, который сможет лечить и предотвращать аневризматическую болезнь (он считает себя последним из Могикан — т.е. «аневризматических» хирургов).
Реабилитация после геморрагического инсульта
При правильно подобранном лечении больной постепенно восстанавливает все утраченные функции организма. В зависимости от степени поражения мозга на это уходит от трёх месяцев до года и более.
При реабилитации инсульта важны следующие принципы:
- Оперативность – наибольший эффект можно получить в первые полгода после кровоизлияния, в дальнейшем функции восстанавливаются сложнее. Поэтому массаж и реабилитационные процедуры начинают в стационаре;
- Непрерывность – постинсультная реабилитация – сложный длительный процесс. К этому нужно быть готовым; нельзя останавливаться на достигнутом и прерывать назначенные процедуры, если больному стало лучше;
- Дозированность – нагрузку больному дают поэтапно, «форсирование» событий может привести к повторному удару;
- Положительный настрой – известно, что больные, впавшие после инсульта в депрессию, восстанавливаются хуже.
Восстановление после кровоизлияния должно быть комплексным. После стихания острых симптомов кровоизлияния показана восстановительная терапия. На этом этапе эффективны: массаж, физиопроцедуры, иглоукалывание, хвойные, жемчужные и грязевые ванны.
После выписки из больницы желательно санаторно-курортное лечение. Для реабилитации больных создаются специальные центры, в которых люди, перенёсшие инсульт, восстанавливаются под медицинским контролем.
Пребывание в реабилитационных учреждениях прекрасно сочетается с домашним восстановлением. Больные, получив врачебные рекомендации, могут выполнять после выписки. Медперсонал обучает родственников приёмам массажа, который можно делать, пока больной находится дома. Усиливают эффективность занятий растирание конечностей травяными настойками и согревание их грелкой. Длительность массажа постепенно увеличивают с 5 до 20 минут и дольше, массируя не только больную часть тела, но и здоровую. Больные занимаются на тренажерах, разрабатывающих пораженные мышцы. Между курсами делаются перерывы, чтобы клетки мозга могли отдохнуть и перестроиться.
После инсульта человек заново учится стоять и ходить. Это происходит потому, что клетки, отвечающие за привычные действия, погибли, а новым нужно перестроиться, чтобы взять на себя непривычные функции. Поэтому первое время люди передвигаются с поддержкой, а только потом начинают ходить самостоятельно. Для облегчения процессы существуют ходунки и тросточки.
Для восстановления речи больные занимаются с логопедом. Полезно петь, читать вслух, делать упражнения перед зеркалом. Речь после кровоизлияния восстанавливается долго — год и более.
Такой подход позволяет максимально социализировать человека, перенёсшего инсульт. У него восстанавливается речь, появляется возможность передвигаться и обслуживать себя. Больной чувствует себя нужным и быстрее поправляется. Иногда происходит чудо, и люди даже возвращаются на работу.
Статистика и факты
Аневризма брюшной аорты (АБА) это локальное или диффузное расширение диаметра аорты более чем 2 раза. Аневризма брюшной аорты составляют 95% от всех аневризм, при этом примерно у 9% людей старше 65 лет заболевание протекает бессимптомно. Частота заболевания составляет 2-5% среди мужчин старше 60 лет. Пик заболеваемости у мужчин отмечается после 80 лет, а у женщин после 90 лет, соотношение мужчин и женщин с АБА 4:1.
К сожалению, течение заболевания прогрессирующее. Размер аневризмы увеличивается в среднем на 10% в год, часто без симптомов и единственным проявлением заболевания может быть ее разрыв со смертельным исходом. Ежегодно в мире диагностируется до 200 000 случаев аневризм брюшной аорты.
В США от разрывов и послеоперационных осложнений АБА умирает до 15 000 человек в год, при этом от 30 до 50% пациентов погибает от разрыва аневризм брюшной аорты до оказания медицинской помощи. Аневризма брюшной аорты занимает 15-е место среди всех причин смерти и 10-е место среди причин смерти у мужчин старше 60 лет.
Существует несколько классификаций аневризм брюшной аорты. Наибольшее распространение получила анатомическая классификация, согласно которой различают аневризмы расположенные ниже почечных артерий — инфраренальные (95% АБА) и выше почечных артерий — супраренальные.
Примерно в четверти случаев АБА – в процесс вовлечены и подвздошные артерии (артерии таза, которые отходят от брюшной аорты). В 12 % случаев АБА сочетается с аневризмой выше расположенной грудной части аорты. Основные факторы риска возникновения аневризмы это: мужской пол (5-6-кратный риск), возраст (1.7-кратный риск).
Наличие аневризмы у членов семьи увеличивает риск развития АБА в двое. Так, например, от 15 до 25 % пациентов с АБА имеют или имели родственника первой степени с аневризмой брюшной аорты.
Важным фактором возникновения и развития аневризмы брюшной аорты является курение. Так курильщиков с АБА в пять раз больше чем некурящих, 75% пациентов с АБА 4 см и более – курильщики. Риск возникновения аневризмы брюшной аорты увеличивается в зависимости от стажа курения и ежедневного количества выкуриваемых сигарет.
Риск разрыва аневризмы увеличивается при артериальной гипертонии, наличии хронических заболеваний легких, определенных формах аневризматического мешка (симметричные аневризмы меньше подвержены разрыву, чем ассиметричные). Однако основной фактор разрыва – размер аневризматического мешка.
Смертность при аневризме брюшной аорты с диаметром 4 см менее 5% в год, а смертность при АБА в с внутренним диаметром более 9 см составляет более 75 % в год.
Геморрагический инсульт – уход за больным
Для борьбы с пролежнями пациентов постоянно переворачивают, протирая кожу камфорным спиртом. Эффективно применение противопролежневых матрасов, подкладывание под пятки мешочков наполненных песком и перчаток с водой. Под спину и колени больного кладут валики.
Важно ухаживать за слизистой глаз, ведь из-за пареза глазные щели больного полуоткрыты. Для предупреждения кератитов больным закапывают р-р альбуцида, искусственную слезу
На глаза можно класть салфетки, смоченные физраствором. При воспалении закладывают за веки мазь «Актовегин».Для обработки слизистой рта используют мирамистин, губы смазывают глицериновым раствором буры.
Питание больных с геморрагическим инсультом проводят через зонд. Протертую пищу вводят шприцем Жане. Для этого еда должна быть тщательно перемолота в жидкое или полужидкое состояние. Существуют специальные смеси для парентерального питания, вводимые в вену (Кабивен, Нутризон-энергия, Диазон).
Как только больной начинает самостоятельно глотать, его кормят с ложечки. Для этого применяются мясное, фруктовое, овощное пюре и другая пища, которую не нужно пережевывать. Можно использовать детское питание. Для улучшения вкуса, пюре присаливают, добавляя мелко размолотую зелень – петрушку, укроп, кинзу.
Зачем необходима процедура?
Она помогает качественно выполнить реконструкцию сосудов. Позволяет избежать большого ряда проблем, которые могут быть спровоцированы аневризмой. Среди них – трофические нарушения, сердечные расстройства, эмболия тромбическими массами и кровотечение с угрозой для жизни (в результате разрыва аневризматического мешка), недостаток кровоснабжения нижних конечностей.
К абсолютным показаниям для хирургической резекции относятся:
- осложнение тромбозом;
- риск разрыва аневризмы;
- пристеночная бляшка в пораженной аневризмой зоне;
- аневризма подколенной артерии свыше 3 см в диаметре;
- посттравматические аневризмы;
- болевой синдром от сдавливания вен или нервных волокон;
- перемежающаяся хромота при прохождении менее 200 м;
- наличие ишемии тканей в состоянии покоя;
- тромбоэмболические поражения дистального русла сосудов.
Относительными показаниями для резекции аневризмы являются:
- бессимптомные аневризмы с пограничной величиной (2-3 см);
- аневризмы без ишемии в состоянии покоя, но с перемежающейся хромотой при ходьбе на расстояние свыше 200 м;
- аневризмы с развитыми коллатералями;
- тромбированные аневризмы с сохраненным дистальным током крови.
Прогноз при аневризме аорты
При отсутствии своевременного лечения и возникновении тяжёлых осложнений аневризмы аорты прогноз неблагоприятный. Летальный исход может наступить в результате декомпенсации сердечной деятельности, обусловленной развитием пороков аортального клапана при аневризме восходящей аорты, тампонады сердца вследствие прорыва аневризмы в полость перикарда, массивной кровопотери в результате прорыва аневризмы в полые органы и плевральную или брюшную полость.
Однако успехи, достигнутые в настоящее время в хирургическом лечении аневризм аорты, позволяют в случае своевременного и адекватного оперативного вмешательства сохранить жизнь большинству больных. При плановой операции летальность составляет 0-5%, а в случае разрыва аневризмы даже при экстренном оперативном вмешательстве составляет 50-80%. Пятилетняя выживаемость среди оперированных больных составляет 80%, а среди неоперированных – 5-10%.
Причины возникновения аневризмы аорты
Наиболее часто аневризма аорты развивается вследствие атеросклеротического процесса или имеет сифилитическое происхождение. В последнее время на первое место среди причин развития аневризмы аорты выходит её атеросклероз, что обусловлено успехами в лечении сифилиса и увеличением средней продолжительности жизни. Кроме того, сифилис чаще является причиной развития аневризмы грудного отдела аорты, в то время как атеросклероз чаще приводит к формированию аневризмы брюшного отдела.
Другими причинами развития аневризмы аорты являются медионекроз и неспецифический аортоартериит. Возможны также травматические аневризмы (например, после закрытой травмы живота) и ложные аневризмы анастомозов после операций на аорте. В научной медицинской литературе описаны также аневризмы микотического (грибкового) происхождения.
Самой частой причиной развития расслаивающей аневризмы аорты является длительно существующая артериальная гипертензия на фоне Атеросклероза . В этом случае на внутренней оболочке (интиме) стенки аорты, как правило, уже имеются предсуществующие различные небольшие дефекты. Реже в качестве причин расслаивающей аневризмы аорты могут выступать гипертензия на фоне коарктации аорты (врождённый порок, проявляющийся сегментарным сужением просвета аорты); артериальная гипертензия, вызванная другими факторами; Синдром Марфана (наследственная патология соединительной ткани), который сопровождается выраженной слабостью аортальной стенки. Возможно формирование острой расслаивающей аневризмы восходящей аорты вследствие её разрыва, обусловленного закрытой травмой (например, автомобильной). Иногда расслаивающая аневризма аорты может возникнуть в результате ятрогении: как осложнение канюлирования артерий и аорты с целью перфузии при искусственном кровообращении.
Лечение
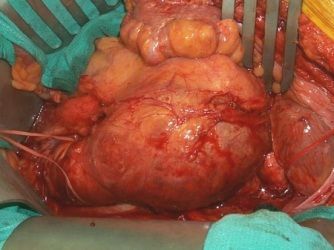 В течение десятилетий единственным радикальным способом лечения аневризмы брюшной аорты была «открытая» хирургическая операция, выполняемая через лапаротомический разрез (вскрытие брюшной полости). Данный метод лечения, предложенный в 1951 году. (Dubost Ch. Франция) все еще остается «золотым стандартом» лечения, что обусловлено накопленным опытом, высокой надежностью метода (5-летняя проходимость протеза более 90%), низкой смертностью в отдаленном периоде: от 0 до 0,34% в год (в среднем 0,18%).
В течение десятилетий единственным радикальным способом лечения аневризмы брюшной аорты была «открытая» хирургическая операция, выполняемая через лапаротомический разрез (вскрытие брюшной полости). Данный метод лечения, предложенный в 1951 году. (Dubost Ch. Франция) все еще остается «золотым стандартом» лечения, что обусловлено накопленным опытом, высокой надежностью метода (5-летняя проходимость протеза более 90%), низкой смертностью в отдаленном периоде: от 0 до 0,34% в год (в среднем 0,18%).
Операция протезирования аневризмы брюшной аорты – одно из самых частых вмешательств в сосудистой хирургии. Например, в США ежегодно выполняется до 40 000 операций. Показания для хирургического лечения аневризма брюшной аорты — подтвержденная АБА диаметром более 4,5-5 см, разрыв аневризмы или надрыв ее стенки.
В плановой ситуации противопоказаниями являются тяжелые сопутствующие заболевания (высокий хирургический риск). В экстренной ситуации (разрыв/надрыв) — противопоказания отсутствуют.
Во время этой операции хирург делает большой продольный разрез на передней стенке живота или сбоку, пораженную часть аорты (аневризму) иссекают и заменяют синтетическим протезом, который пришивается хирургическим шовным материалом. Процедура требует остановки кровотока через аорту в момент фиксации протеза. Открытая хирургическая операция обычно выполняется под общим наркозом в течение двух — четырех часов. Первую ночь после операции пациенты проводят в реанимации. В общей сложности больной находится в стационаре 5-7 дней. Весь период выздоровления вместе с госпитализацией может составить до 3-х месяцев: все зависит от возможностей организма пациента.
Несмотря на то, что открытая операция является испытанным методом лечения, не все пациенты могут ее выдержать. Общая хирургическая смертность при операции протезирования АБА составляет от 5% до 20% (варьирует в разных клиниках) у пациентов которые отмечали боли вызванные аневризмой (симптоматичная АБА) – смертность достигает 50% , еще большая смертность при разрыве аневризмы брюшной аорты.
Летальность удваивается при наличии сопутствующих заболеваний: , хронических болезней легких, хронической почечной недостаточности. Средняя госпитальная летальность при «открытой хирургии» 3,8-8,2%.