Аденокарцинома кишечника – раковая опухоль, произрастающая из железистых (бокаловидных) клеток внутреннего слоя кишки. Она составляет до 80% всех злокачественных новообразований кишечника. Чаще поражаются отделы толстого кишечника, реже – тонкого.
Согласно статистике, у женщин аденокарцинома толстой кишки по распространенности занимает второе место после рака молочной железы, а у мужчин – третье, пропускает вперед только рак легких и простаты. Всего на рак толстого кишечника приходится 15% случаев от всех злокачественных опухолей.
Болезнь – серьезная проблема развитых стран. Наиболее высока распространенность в США, Японии, Англии. Не будем забывать, что в этих странах лучше всего налажена выявляемость онкопатологии. Россия числится на пятом месте.
Максимальная заболеваемость наблюдается в возрасте 40–70 лет. Всемирная Организация здравоохранения зарегистрировала тенденцию к омоложению патологии. Трудность своевременной диагностики заключается в отсутствии симптоматики на ранних стадиях и резком прогрессировании роста в дальнейшем.
Немного о кишечнике и клетках-виновниках болезни
Кишечник человека делится на 2 отдела: тонкий и толстый. С тонкого начинается связь с желудком. Различают:
- двенадцатиперстную кишку;
- тощую;
- подвздошную.
Здесь располагается максимальное количество ферментов, проводится расщепление и усвоение питательных элементов. Все необходимое всасывается в кровь. Толстый кишечник обеспечивает накопление, обратное всасывание воды, формирование массы из шлаков, удаление их из организма. Он делится:
- на слепую кишку с червеобразным отростком (аппендиксом);
- ободочную с четырьмя частями (восходящую, поперечно-ободочную, нисходящую, сигмовидную и прямую).
Конечным отрезком является ампула прямой кишки, заднепроходный канал и анус. Железистые клетки располагаются на слизистой оболочке всех отделов. Они вклиниваются между эпителием, на верхушках ворсинок отсутствуют. Всего составляют до 9,5% клеточного состава слизистой тонкого кишечника, концентрация растет по мере приближения к толстому отделу. Отличаются от соседних способностью вырабатывать слизь, которая необходима для защиты стенки от проходящих каловых масс.
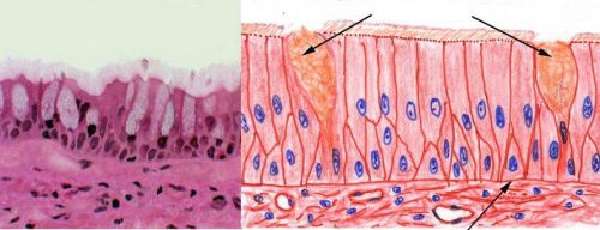
При накоплении слизи клетки на верхушечном конце расширяются и приобретают вид бокаловидных
После выделения секрета в кишечник они вновь становятся призматическими. Злокачественное перерождение характеризуется на первых порах медленным разрастанием внутрь кишки (эндофитный рост) или кнаружи (экзофитный), затем быстрым переходом к метастазированию по сосудам в ближайшие лимфатические узлы, легкие, печень и другие органы.
Наиболее тяжелое течение наблюдается в молодом возрасте. Это объясняется анатомическими изменениями сосудов у лиц после 40 лет: просвет уменьшается, активность переноса метастазов менее выражена. А до 30 лет кишечник имеет выраженную сосудистую и лимфатическую сеть, она обеспечивает высокий риск метастазирования.
Причины
Для рассмотрения причин аденокарциномы выделим общую часть, характерную для любой локализации новообразований. А наиболее типичные факторы риска рассмотрим в конкретных случаях.
Выяснено, что опухолевое перерождение железистых клеток может быть вызвано неправильным питанием с увеличенным употреблением:
- животных жиров из мяса, масла;
- излишества сладостей;
- жареных, копченых, острых блюд;
- алкогольных напитков.
При этом в рационе недостаточно:
- овощей;
- фруктов;
- рыбы;
- молочных изделий;
- круп.
К факторам риска относятся:
- склонность к запорам;
- полипы кишечника;
- хроническое воспаление (колит, энтероколит);
- наследственная предрасположенность;
- низкое качество питьевой воды;
- длительный стаж работы с профессиональными вредностями;
- наличие папилломовируса;
- увлечение анальным сексом.
Эндофитный рост опухоли
Виды опухоли в зависимости от изменений клеток
Опухолевый рост изменяет вид железистых клеток. Наименьшей опасностью обладают те клетки, которые мало отличаются от нормальных. Дифференцировать (различать) их по степени отклонений можно при цитологическом исследовании биопсийного материала. Чем сильнее выражены отличительные признаки, тем меньшей степенью дифференцировки обладают раковые клетки.
Среди новообразований типа аденокарциномы кишечника выделяются:
- Высокодифференцированная опухоль – под сильным увеличением микроскопа в отличие от нормальных видны увеличенные клеточные ядра, функциональных изменений нет, поэтому своевременное лечение бывает эффективно. Особенно результативна терапия пожилых больных. Удается достигнуть длительной ремиссии. У молодых пациентов не исчезает вероятность возникновения рецидивов в ближайшие 12 месяцев.
- Умеренно дифференцированная аденокарцинома – достигает большого размера, клетки сильно разрастаются, вызывают картину непроходимости кишечника, кровотечение, разрыв стенки. Клиническое течение осложняется перитонитом, образованием свищевых ходов. Высок риск перехода в низкодифференцированный вид. Однако, после хирургического удаления и последующего лечения, пятилетнее выживание наблюдается у 70–75% пациентов.
- Низкодифференцированная — опухоль отличается полиморфизмом (разнообразным составом клеток), растет очень активно, быстро распространяется на другие органы, поражает лимфатические узлы. Не имеет четких границ. Операция показана в ранней стадии, заранее предсказать длительность ремиссии сложно. При поздних сроках лечение неэффективно.
В зависимости от вида железистых клеток аденокарциному кишечника подразделяют на:
- Муцинозную опухоль (слизистую) – состоит из эпителия, слизи с муцином, нет четких границ, метастазируется в основном в соседние лимфатические узлы. Важно, что эта разновидность не чувствительна к действию лучевой терапии. Поэтому дает частые рецидивы.
- Перстневидноклеточную – отличается значительной злокачественностью, чаще выявляют с множественными метастазами. Особенно в печень и лимфоузлы. Больше поражает лиц молодого возраста и локализуется в слизистой толстой кишки.
- Плоскоклеточную – обладает высокой степенью злокачественности, наиболее распространенная локализация – прямая кишка. Прорастает в мочевой пузырь, влагалище, простату, мочеточники. Результаты лечения характеризуются частыми рецидивами, низкой выживаемостью (до пяти лет живут не более 1/3 пациентов, остальные умирают в первые 3 года).
- Тубулярную — опухоль с нечеткими очертаниями состоит из похожих на трубки образований в виде кубиков или цилиндров. Размеры могут быть небольшими, растет постепенно и отличается склонностью к массивным кровотечениям. Встречается у половины пациентов с раком кишечника.
Особенности симптомов в зависимости от локализации в кишечнике
Злокачественное поражение разных отделов толстого и тонкого кишечника имеет свои особые свойства и отличия по клиническому течению.
Поражение тонкого кишечника
Аденокарцинома чаще располагается в подвздошной кишке и 12-перстной. Может расти в виде кольца и охватывать весь просвет кишки, приводя к стенозированию и непроходимости. Но возможен инфильтративный рост на отдельных участках, тогда симптомы непроходимости отсутствуют.
Сочетается с другими видами опухолей: с лимфомой подвздошной кишки (в 18% случаев локализуется в подвздошной области), с лимфогранулематозом (болезнь Ходжкина), с лимфосаркомами (неходжкинские лимфомы).
Опухоль из фатерова соска
Конусовидное образование, называемое в анатомии фатеровым соском, расположено посредине нисходящего отдела двенадцатиперстной кишки, на 12–14 см вниз от привратника. В нем располагается сфинктер Одди. Это мышечный жом, который регулирует поступление желчи и сока поджелудочной железы в двенадцатиперстную кишку. От него зависит блокировка возврата кишечного содержимого в вышележащие протоки.
В области фатерова сосочка объединяются опухоли разного генеза. Здесь возможны новообразования из эпителия поджелудочной железы, желчного протока. Отличаются небольшими размерами и медленным ростом.
Часто связаны с наследственным полипозом и генными мутациями. Метастазирует в печень и ближайшие лимфоузлы. Проявляется выраженной клинической картиной.
У пациентов обнаруживают:
- исчезновение аппетита;
- рвоту;
- значительную потерю веса;
- желтушность кожи и склер;
- зуд кожи;
- боли в верхней части живота, возможна иррадиация в спину;
- неясное повышение температуры;
- кровь в кале.
Опухоли толстой кишки
Расположение и строение железистых новообразований толстой кишки различаются по консистенции, размерам, степени дифференцировки. У 40% больных находят новообразование поперечноободочной кишки. В 20% случаев наблюдается аденокарцинома слепой кишки. Приблизительно так же часто – рак прямой кишки.
Сигмовидный отдел поражается у 10% пациентов
Все опухоли вызывают воспалительную реакцию кишечника и в позднем периоде распространяются в виде метастазов, одиночных или стазу множественных. Прорастая в брюшину сквозь стенку, даже высокодифференцированная аденокарцинома толстой кишки постепенно вызывает:
- потерю аппетита;
- частую тошноту со рвотой;
- непостоянные умеренные боли по ходу кишечника;
- запоры и диарею;
- в кале обнаруживается слизь, гной и примеси крови.
При нарастающей интоксикации в связи с присоединением инфекции у пациента появляются:
- интенсивные боли в животе;
- высокая лихорадка;
- признаки перитонита.
Особенности поражения сигмовидной кишки
Факторами риска рака сигмовидной кишки являются:
- преклонный возраст пациента:
- малоподвижный образ жизни;
- длительные запоры, травмирующие слизистую оболочку каловыми камнями.
К развитию рака ведут такие заболевания, как:
- полипоз;
- терминальный илеит;
- дивертикулы кишки;
- неспецифический язвенный колит.
Опухоль характеризуется тремя вариантами течения:
- размером до 15 мм в диаметре при отсутствии метастазирования;
- величиной до половины просвета кишки, но без прорастания стенки и с одиночными регионарными метастазами;
- полным перекрытием просвета кишечника, прорастанием в соседние органы, с множеством отдаленных метастаз.
На ранней стадии поражения возможно образование предраковой дисплазии слизистой оболочки. Характерные симптомы:
- боль в нижней части живота слева;
- метеоризм (вздутие);
- чередование поноса и запора;
- периодически признаки непроходимости кишечника;
- в кале наличие примесей слизи, гноя, крови.
Чем отличаются опухоли слепой и прямой кишки?
Слепая кишка расположена на границе тонкого и толстого кишечника. Здесь чаще всего находят предраковые заболевания (полипоз). Поражение затрагивает и детей, и стариков. Наиболее важными среди причин считаются папилломовирусы, несбалансированное питание.
Выявлено более 600 типов папилломовирусов, из них 40 имеют онкогенные свойства
В прямой кишке завершается процесс пищеварения. В развитии аденокарциномы главное значение имеют:
- травмирование каловыми камнями при длительных запорах;
- папилломовирусы;
- действие токсических ядовитых веществ, выводимых с калом;
- незаживающие трещины заднего прохода;
- неспецифический язвенный колит;
- анальный секс.
Чаще поражает мужчин после 50 лет. Среди симптомов характерны:
- боли в прямой кишке при дефекации;
- ложные позывы (тенезмы);
- ректальное кровотечение.
Анатомия прямой кишки выделяет 3 зоны:
- анальную,
- ампулярную,
- предампулярную.
Аденокарцинома чаще развивается в эпителии ампулярной зоны. Для анального отдела более характерен плоскоклеточный рак. Контуры опухоли неровные, напоминают язву с подрытыми краями. Быстро прогрессирует и дает метастазы.
Классификация по стадиям
В целях создания единого подхода к оценке тяжести аденокарциномы принята международная классификация. Она подразделяет все аденокарциномы кишечника на 5 стадий. Для каждой определены:
- допустимые размеры опухолевого роста;
- наличие близких и отдаленных метастазов.
В стадии 0 – опухоль минимальна, никуда не прорастает и не имеет метастазов. В стадия I-II – размеры допустимы от 2 до 5 и более см, но метастазов нет. Третья стадия подразделяется на:
- IIIa – допускается прорастание в соседние органы и наличие метастазов в лимфоузлах;
- IIIв – сочетает большие размеры и наличие метастазирования только в соседних органах.
Стадия IV – ставится при отдаленных метастазах даже если размеры самой опухоли сравнительно небольшие.
Существует классификация рака кишечника, включающая такой признак, как дифференцировка клеточного состава. Она подразумевает, что:
- Gx – ставят в диагнозе, если клетки не могут быть дифференцированы;
- G1 – степень дифференцировки оценивается как высокая, клетки похожи на нормальные эпителиальные;
- рак толстой кишки степени G2 — показывает среднюю степень перерождения;
- G3 – клетки опухоли мало похожи на нормальные;
- G4 – тип клеток относится к низкодифференцированным, отличаются наибольшей злокачественностью.
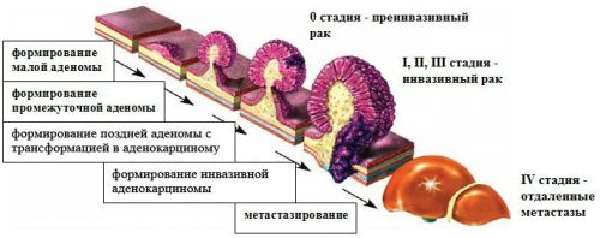
Устаревшая, но очень яркая классификация
Симптомы и диагностические признаки
Кроме приведенных общих симптомов, можно добавить признаки запущенной стадии болезни:
- опухоль пальпируется через живот;
- возникает подозрение на перитонит;
- при развитии непроходимости у пациента появляется рвота каловыми массами, прекращение отхождения газов, интенсивные боли;
- сопутствуют слабость, потеря веса;
- часто наблюдаются кишечные кровотечения.
Наиболее значимыми и информативными методами диагностики являются:
- онкомаркеры;
- биопсия;
- гистологические исследования;
- разные варианты эндоскопии.
Выявление онкомаркеров – это вещества, которые закономерно увеличиваются в концентрации при определенном виде рака, их определяют в венозной крови. При раке кишечника определяют:
- наличие опухолевых клеток маркер СА 19-9 и СЕА при подозрении на рак прямой кишки;
- раковоэмбриональный антиген.
Проведение эндоскопических исследований с введением ректороманоскопа, фиброколоноскопа в прямую кишку, лапароскопа в брюшную полость, а также возможность исследовать ткань экстренно во время операции дает клиницистам способ установить умереннодифференцированный рост железистых клеток. Для цитологии пригодны:
- фрагменты ткани;
- отпечатки удаленной слизистой оболочки;
- гнойные и слизистые выделения.
В заключении указывается тип опухоли как высоко-, низкодифференцированная аденокарцинома толстой кишки или тонкого отдела. 
При колоректальном исследовании раковую опухоль осматривают и берут часть ткани для цитологии
Аденокарцинома толстого кишечника еще различается по гистологическому строению, выделяют:
- темноклеточную опухоль;
- муцинозную;
- рак без классификации.
Лечение
Аденокарциному кишечника лечат тремя методами:
- хирургическое удаление;
- химиотерапия;
- лучевая терапия.
Чаще всего приходится сочетать и комбинировать все доступные способы. Для выбора метода операции учитываются:
- локализация;
- размеры;
- характер дифференцированности клеток;
- классификацию по международной системе.
В период подготовки к операции применяют специальное питание смесями без шлаков, систему слабительных препаратов и очистительных клизм, средство Фортранс для выведения вредных веществ.
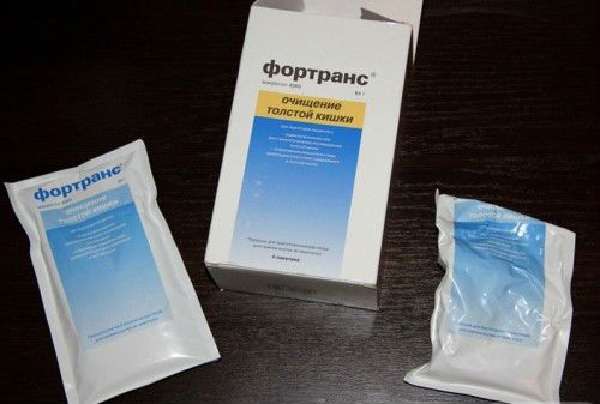
Фортранс принимают по схеме, указанной в инструкции
Оперативным путем проводят:
- резекцию (иссечение) пораженного ограниченного участка;
- экстирпацию (удаление) кишки, лимфоузлов и соседних органов при прорастании в них метастазов.
Обычно заканчивается операция формированием искусственного вывода кала на переднюю брюшную стенку (колостомы). Лучевая терапия проводится 5 дней до операции и спустя месяц после нее. Зона облучения определяется по локализации опухолевого роста.
Для химиотерапии используют комбинации лекарственных средств повторными курсами:
- 5-фторурацил;
- Фторафур;
- Адриамицин;
- Митомицин-C.
Препараты имеют выраженные негативные свойства, поэтому действие контролируют по анализам крови, мочи.
Особенности ухода за больными
В послеоперационном периоде пациенты сильно ослаблены. В связи с применением химиотерапии и облучения, иммунный статус резко падает. Им угрожает инфицирование любым возбудителем. Поэтому рекомендуется:
- чаще менять белье;
- ежедневно заниматься гигиеническими процедурами (чистить зубы, полоскать рот, протирать тело);
- проводить предупреждение образования пролежней (менять положение тела, разглаживать складки белья, смазывать кожу камфарным спиртом, делать массаж);
- в первые дни проводится кормление с помощью зонда и внутривенных смесей;
- нужно предусмотреть применение подгузников для недержания мочи;
- при замене калоприемника обрабатывать кожу вокруг колостомы теплой водой, вытирать насухо;
- возможно, врач порекомендует смазывание кремом.
Какое необходимо питание?
Еда должна поддерживать силы пациента, иметь достаточный калораж, не содержать раздражающих элементов, легко усваиваться. Категорически противопоказаны:
- жирные блюда;
- острые приправы;
- жареные и копченые мясные изделия;
- алкоголь;
- бобовые;
- свежие овощи в салатах.
Больного следует кормить 6 раз в сутки, малыми порциями. Полезны:
- приготовленные на пару котлеты, тефтели из нежирных сортов мяса, птицы;
- неострые морепродукты;
- кисломолочные изделия невысокой жирности;
- каши в жидком виде с чайной ложкой сливочного масла;
- супы из молока, овощей;
- вареные фрукты и овощи;
- ягодные кисели, компоты, чаи с травами.
За диетой пациенту придется следить всю жизнь.
Прогноз
В результате комбинированного лечения аденокарциномы кишечника удается добиться пятилетней выживаемости в зависимости от стадии:
- при первой стадии и полноценном лечении – у 80% пациентов;
- во второй стадии – до 75%;
- из пациентов с IIIа – у половины больных;
- с IIIб – не более 40%.
Больным в четвертой стадии оказывается симптоматическая помощь. Приведенная информация имеет цель предложить читателям активно защищать здоровье свое и близких. Если не смогли уберечься, постараться обратиться к врачу как можно раньше.