Желчнокаменная болезнь (ЖКБ) – это распространённое заболевание, в основу которого ложится нарушение обмена холестерина и билирубина, а также образование конкрементов (камней) в желчном пузыре. Чаще всего недуг диагностируют в промышленно развитых городах, где люди редко следят за правильным питанием.
Желчный секрет способствует расщеплению жиров, всасыванию в кишечник питательных веществ, а также стимулирует перистальтику и предупреждает развитие процессов гниения. Если же концентрация основных элементов желчи меняется, развивается нарушение оттока пищеварительной жидкости. В группе риска находятся люди с лишним весом, а также ведущие малоподвижный образ жизни.
Предрасполагающими факторами также становятся эндокринные нарушения, пристрастие к алкоголю, употребление продуктов, богатых холестерином и обедненных пищевыми волокнами. Долгое время желчнокаменная болезнь может протекать бессимптомно. Чаще всего недуг выявляют лишь тогда, когда он проявляется в виде желчной колики. Это происходит в том случае, если камень ущемляется в биллиарном протоке или шейке желчного пузыря.
Основным симптомом ЖКБ является боль в районе правого подреберья. Болевой приступ настолько сильный, что пациенты не могут его терпеть. Он носит режущий, колющий или раздирающий характер. Колика также проявляется в виде приступа тошноты и многократной рвоты, которая не приносит облегчения.
Патология с трудом поддается консервативному лечению, поэтому специалисты предпочитают проводить хирургическое вмешательство. Золотым стандартом принято считать лапароскопию. Что это за метод, в чем его преимущества, имеются ли противопоказания? Обо всем этом и многом другом поговорим в этой статье.
Общие сведения
В последнее время появляется все больше альтернативных методик, применяемых для борьбы с ЖКБ. Например, с помощью литотрипсии камни дробятся лазером или ультразвуком. Мощное излучение дробит камни, превращая их в песок или мелкие осколки, которые самостоятельно выводятся из организма естественным путем. Такая методика применяется для холестериновых камней, диаметр которых не превышает трех сантиметров.
Существуют риски ожога при литотрипсии, поэтому важна квалификация и опыт врача. Кроме того, выход песка может вызвать болезненные ощущения, а осколки способны повреждать слизистую оболочку протоков. Холецистолитотомия представляет собой малоинвазивную процедуру, при которой извлекаются конкременты, но при этом сохраняется сам желчный пузырь.
Еще одна методика – это литолиз, суть которой заключается в растворении камней кислотами. В желчный пузырь сначала вводится специальное вещество, а затем через дренажную трубку удаляется его содержимое. Лапароскопические операции пользуются большой популярностью как среди пациентов, так и ведущих специалистов. Они считаются высокоэффективными, малотравматичными и сравнительно безопасными.
Для проведения лапароскопии требуется высокая квалификация специалиста и наличие специального оборудования. Лапароскопия камней желчного пузыря может подразумевать удаление органа вместе с конкрементами. Однако иногда под этим термином подразумевается устранение камнеобразований с сохранением целостности органа.
Все же подобное вмешательство проводится крайне редко. Ведь, если в желчном пузыре образовалось достаточное количество камней, какая необходимость оставлять пораженный орган? На этом этапе патологического процесса в нем уже развились такие изменения, что он просто не сможет полноценно выполнять свои функции.
Процедура осуществляется при помощи лапароскопа – специального прибора, который выглядит как видеокамера с фонариком. Хирург делает прокол через переднюю брюшную стенку и помещает вовнутрь лапароскоп. После операции на животе остаются едва заметные косметические рубцы. Открытая холецистэктомия более предпочтительна при атипичном расположении желчного пузыря и высоких рисках его разрыва.
Внимание! Плановые операции предпочтительнее, так как пациент подготовлен и находится в лучшем физическом состоянии. Кроме того, снижается риск возникновения осложнений.
Если сравнить с традиционной открытой операцией, то после нее на коже пациента остается довольно крупный рубец. Для полноценного восстановления больному потребуется достаточно длительный отрезок времени. Все же во время лапаротомии врач имеет возможность осмотреть соседние органы и заметить имеющиеся патологии. Лапароскопическое удаление желчного пузыря проводится не только при ЖКБ и холецистите, но также и развитии осложнений, например, острой закупорке биллиарных протоков.
В плановом порядке операция может быть проведена даже при бессимптомном камненосительстве. Лапароскопия назначается при наличии полипов и состоянии отключенного желчного пузыря, при котором он неспособен ни принимать, ни выделять жидкость. Процедура проводится под общей анестезией. Во время операции используется искусственная вентиляция легких.

Камни в желчном пузыре удаляют с помощью лапароскопа – специального прибора с видеокамерой
Преимущества
Лапароскопическая холецистэктомия имеет целый ряд положительных особенностей:
- минимальное травмирование кожи и мышц брюшной полости. Благодаря этому не только устраняется косметическая проблема. От глубины повреждения зависит длительность периода восстановления. Кроме того, при открытом доступе к желчному пузырю после операции возникают сильные боли;
- степень кровопотери сводится к минимуму. При традиционных операциях могут даже проводить переливание донорской крови;
- шрамы после операции практически незаметны;
- отсутствует угроза образования послеоперационных грыж;
- быстрая реабилитация. Уже через несколько часов после операции разрешается передвигаться по палате. Длительность пребывания в стационаре обычно составляет несколько дней. Полностью вернуться к привычному темпу жизни можно уже через одну–две недели.

Противопоказания
Холецистэктомию запрещено проводить в следующих случаях:
- тяжелые патологии сердечно-сосудистой системы;
- нарушения свертывания крови;
- обострение хронических процессов;
- период вынашивания ребенка.
Существуют и относительные противопоказания. В этих случаях врач все же может принять решение о целесообразности проведения операции. К ним относится сахарный диабет, наличие спаек в брюшной полости и новообразования в желчном пузыре. Решение принимается с учетом соотношения возможной пользы для пациента и имеющейся угрозы для его здоровья.
Подготовка
Перед любым оперативным вмешательством пациенту следует пройти ряд обследований, которые смогут дать оценку готовности организма к лапароскопии. Диагностика поможет обнаружить имеющиеся хронические патологии и предотвратить развитие связанных с ними осложнений. Пациент может быть допущен к операции лишь тогда, когда все результаты анализов находятся в пределах нормы.
Пациентам понадобится сдать общий анализ крови и мочи. Большую роль в диагностике перед операцией по поводу ЖКБ играют показатели почечно-печеночных проб. В обязательном порядке проводится тест на ВИЧ-инфекцию и вирусный гепатит. За десять часов до операции нельзя употреблять пищу. Накануне вечером и утром проводится очистительная клизма. Перед операцией больному дают успокоительные средства. Предпочтение отдают транквилизаторам и противосудорожным препаратам.
Ход операции
Процедура длится в среднем тридцать–сорок минут. Через переднюю брюшную стенку обычно делается четыре прокола длиной до одного сантиметра. В них вводятся полые трубки с клапанами. Через них можно устанавливать и извлекать различный хирургический инструментарий. Далее хирург вводит в брюшную полость углекислый газ. Через несколько дней он самостоятельно рассасывается. Все манипуляции специалист проводит под визуальным контролем, которой обеспечивает видеосистема.
Затем происходит отделение желчного пузыря от близлежащих органов. Он выводится наружу через небольшой разрез около пупка. После извлечения органа хирург зашивает оперативные отверстия. В результате травмирования мягких тканей во время операции происходит скапливание жидкого содержимого в брюшной полости. Для ее выведения вставляется дренажная трубка.
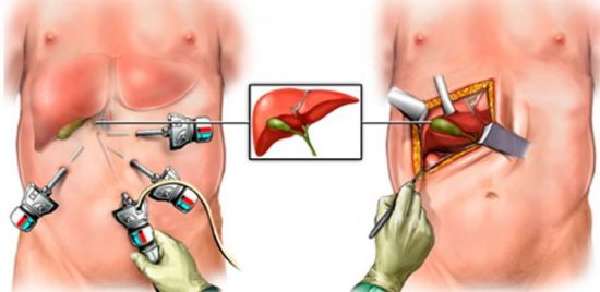
Лапароскопия обычно длится около тридцати минут
Последствия
После проведения операции развивается постхолецистэктомический синдром – функциональное изменение биллиарной системы. Связано это со следующими причинами:
- неправильное обследование организма перед операцией;
- нарушение функционирования желчного пузыря;
- снижение бактерицидных свойств желчи;
- погрешности в проведении операции.
Главным проявлением постхолецистэктомического синдрома является приступ сильной боли. Из-за быстрого прохождения желчных кислот часто появляется диарея. Осложнения вызывает появление и других симптомов: метеоризм, приступ тошноты, сильная рвота, изжога, желтуха, гипертермия, отрыжка кислым. Осложнения при лапароскопии желчного пузыря возникают довольно редко, но все же риск их появления существует.

Они могут появиться как в ходе самой операции, так и после нее:
- кровотечение
- травмирование стенок желудка;
- нарушение целостности печени, кишечника;
- перитонит;
- грыжа;
- нагноение швов.
Иногда появляются осложнения в виде уплотнений, покраснений или выделений. Грыжа в зоне рубца в случае ущемления вызывает болевые ощущения. Патология вызывает рвоту и задержку стула. Нарушение процессов пищеварения – это распространенное последствие лапароскопии. Отсутствие желчного пузыря способствует тому, что незрелый секрет постоянно стекает в двенадцатиперстную кишку.
Желудочно-кишечному тракту (ЖКТ) сложно справиться с большим количеством тяжелой пищи, что проявляется в виде тяжести в животе, болей и тошноты. Люди, у которых был удален желчный пузырь, не застрахованы от нового камнеобразования. Если и дальше продолжать употреблять жирную и жареную пищу, делать большие интервалы между приемами пищи, переедать, вести сидячий образ жизни, в итоге проблема легко вернется снова.
В норме, при наличии желчного пузыря, насыщенная ферментами желчь подавляет активный рост патогенный микроорганизм в кишечнике. После резекции органа возникает дисбактериоз вследствие активизации патогенной микрофлоры. Проявляется это в виде вздутия живота и метеоризма. Неправильные пищевые привычки еще больше усугубляют ситуацию. Поэтому пациентам показана диета по Певзнеру №5.
Реабилитация
Ранний послеоперационный период длится одну неделю. В первые часы после лапароскопии пациенту показан постельный режим. На следующий день ему разрешается поворачиваться в кровати, садиться и вставать. В день операции разрешается пить минеральную воду без газа. На второй день можно употреблять некрепкий бульон, обезжиренный творог, йогурт.
В первые дни могут возникать болезненные ощущения в области проколов. Также может появляться дискомфорт в ключице, пояснице и правом подреберье. Это объясняется повреждением мягких тканей во время хирургического вмешательства. Обычно боль самостоятельно проходит через четыре дня.

Напряжение мышц брюшного пресса может спровоцировать разрыв швов и образование грыжи
При отсутствии выделений, из проколов убирают дренажную трубку уже на вторые сутки. Ежедневно следует делать перевязки, носить мягкое белье и бандаж. Пациенту регулярно измеряют температуру, чтобы избежать развития воспалительных процессов и осложнений. Врачи назначают обезболивающие инъекции, а также курс антибактериальной терапии. Выполнять любые физические нагрузки запрещено.
После снятия швов и выписки из больницы подходит к концу ранний послеоперационный период. Полное восстановление физического и психического здоровья составляет шесть месяцев. Но обычно состояние пациента улучшается через две–три недели. Человек может делать привычную для него работу, при этом избегая тяжелого физического труда.
В течение первого месяца после операции запрещена интимная близость. Избежать неприятных диспепсических расстройств поможет соблюдение диеты. Занятия спортом разрешены не ранее, чем через два месяца после лапароскопии. В течение трех месяцев нельзя поднимать тяжести более 3 кг. Рекомендуется два месяца носить бандаж. Большее время его использовать не стоит, так как это чревато развитием атрофических изменений мышц.
Дольше всего обычно заживает пупочный шов. При долгонезаживающих швах лучше обратиться к специалисту. Это может быть связано с отторжением нитей организмом или сниженной регенерацией. Некоторые пациенты задаются вопросом о том, влияет ли операция на продолжительность и качество жизни. Если другие органы пищеварения не пострадали, операция была выполнена вовремя и без осложнений, угрозы для жизни пациента нет.
Удаленный желчный пузырь никак не повлияет на продолжительность жизни. Примерно через год организм привыкает выделять нужное количество жидкости в определенных количествах. Налаживается пищеварительный процесс. Главной целью правильного питания после удаления желчного пузыря является нормализация желчевыделения и переваривания пищи. Если вы хотите избежать негативных осложнений после операции, скорректируйте рацион и режим питания.
После лапароскопии показаны более частые приемы пищи, но небольшими порциями. Важно уменьшить количество употребляемых жиров. Предпочтение лучше отдавать блюдам без жарки продуктов. Основу рациона должна составлять белково-растительная пища. Ее лучше отваривать, запекать или готовить на пару. Несоблюдение диеты после операции чревато новым камнеобразованием, только уже в желчных протоках.
Отзывы
Татьяна, 55 лет:
Примерно год назад мне проводили лапароскопическое удаление камней из желчного пузыря. Патологию обнаружили чисто случайно во время профилактического УЗИ. Желчнокаменная болезнь абсолютно никак себя не проявляла, поэтому для меня было удивлением получить такие результаты исследования. Операция длилась около тридцати минут, я быстро отошла от наркоза. Уже на следующий день я ходила по палате. Болезненных ощущений практически не возникало. В течение целого месяца я соблюдала строгую диету, а сейчас стараюсь придерживаться принципов правильного питания. Людмила, 54 года:
Я обратилась к врачу с жалобами на боль в правом боку, тошноту, рвоту. Мне было проведено УЗИ, после чего был поставлен диагноз ЖКБ. Врач предложил провести лапароскопию. Операция прошла быстро и без осложнений. Уже на третий день меня выписали. На больничном я была еще десять дней. Иногда возникали боли в животе, но они быстро проходили после приема анальгетиков. Врач обещал, что шрамы будут едва заметными.
Диету я соблюдаю до сих, теперь она уже стала моим образом жизни. Татьяна, 60 лет:
Год назад меня забрали по скорой помощи в хирургическое отделение с коликами в животе. После диагностики выяснилось, что у меня желчнокаменная болезнь. Врач объяснил, что единственным методом лечения является операция. Мне предложили современный и малотравматичный метод – лапароскопию. Перед операцией я прошла ряд обследований, во время которых никаких существенных патологий, кроме ЖКБ, обнаружено не было. Уже на следующий день мне разрешили употреблять жидкую пищу и ходить по больнице. Диету я соблюдаю до сих пор.
Итак, лапароскопия камней желчного пузыря – это современная и высокоэффективная процедура, которая помогает полностью избавиться от беспокоящей проблемы. Операция может проводиться с удалением желчного пузыря или же с сохранением органа и его функций. Чаще всего специалисты прибегают к первому варианту.
По сравнению с традиционной открытой операцией лапароскопия более безопасна и менее травматична. Она не оставляет грубые косметические дефекты. Процедура не вызывает значительных кровопотерь и выраженных послеоперационных болей. Реабилитация после лапароскопии довольно быстрая, уже на второй день пациентам разрешается употреблять пищу и перемещаться по палате.
После удаления желчного пузыря происходит перестройка организма. Если погрешности в питании продолжаются, это может вызвать тошноту, рвоту и диарею. Пациенты должны научиться искусству питания и запомнить, что диета – это не временное явление, а образ жизни!