Принципы правильного питания при болезнях суставов
Диета при болезнях суставов должна быть полезной, сбалансированной и вкусной. Разрабатывать меню надо с учетом болезни, которая поразила хрящи. Например, при аутоиммунных заболеваниях нужна гипоаллергенная диета. При лишнем весе нужно сосредоточиться на похудении.
Подбирая диету при болях в суставах, врачи рекомендуют придерживаться таких принципов:
- Рацион должен обеспечивать больного нужным количеством энергии и питательных веществ. Рекомендованная пропорция — 25 ккал на 1 кг веса. Если человек нуждается в повышенном расходе энергии (после операции, травмы), количество калорий увеличивают в 1,5–2 раза.
- Наиболее оптимальной для организма является диета, где 14 % составляют белки, 30 % — жиры, 56 % — полезные углеводы.
- Нельзя игнорировать жиры и углеводы, но употреблять их надо правильно.
- Необходимо включить в рацион витамины, минералы, пищевые волокна. При болезни, из-за которой организм теряет много полезных веществ, нужно возмещать эту потерю. Например, если быстро уходит кальций, нужно есть творог и йогурт.
- При составлении диеты необходимо учитывать скорость метаболизма, способность организма усваивать пищу.
Для успешного усвоения пищи установите правильный режим питания для суставов. Врачи рекомендуют питаться пять раз в день маленькими порциями. Слишком большие перерывы между едой перегружают ЖКТ, поскольку надо переварить много продуктов, употребленных за один раз. Кроме того, голодный человек нервничает, что плохо отражается на работе нервной системы.
Как выглядит холестерин?
Многие представляют себе холестерин как жир и считают, что чем жирнее пища, тем больше в ней холестерина. Такая точка зрения оправдана лишь отчасти. Холестерин содержится в крови и выглядит как вязкая субстанция. Считать холестерин исключительно вредным нельзя, потому что он расходуется организмом в процессе выработки гормонов и образования клеточных мембран. В разной степени холестерин участвует в работе иммунной, нервной и пищеварительной систем, поэтому определённый объём холестерина должен содержаться в организме постоянно. Другое дело, что удерживать его в пределах допустимой нормы не всегда легко.
Избыток холестерина имеет свойство откладываться на внутренних стенках артерий. Поначалу это незаметный процесс, но постепенно из-за холестеринового слоя диаметр артерии сужается, а кровь начинает хуже через неё проходить. В местах сужения сосуда из холестеринового слоя формируется плотное образование, которое принято называть “холестериновой бляшкой”. Холестериновые бляшки не только практически полностью перекрывают ток крови по сосуду, но и снижают его эластичность. Процесс образования холестериновых называется “атеросклерозом”.
Сами по себе единичные холестериновые бляшки не представляют серьёзной опасности для здоровья, однако если не принимать меры, то со временем их станет слишком много. Кроме того, холестериновая бляшка — это начальная стадия развития тромба. Нередко тромбы образуются там, где находились атеросклеротические бляшки. Опасность тромба в том, что он полностью запечатывают сосуды и могут перекрыть ток крови к жизненно важным органам. Если тромб возникает в сосуде, питающем сердце, у человека может случиться инфаркт миокарда, а если ток крови останавливается в сосуде, питающем головной мозг, то человек может перенести инсульт.
Приводит ли высокий холестерин к смерти?
Сам по себе холестерин не считается смертельно опасным. К смерти могут привести осложнения, вызванные высоким уровнем холестерина. Некоторые из них мы уже назвали. Атеросклероз может спровоцировать развитие ишемической болезни сердца, а одним из осложнений может стать инфаркт миокарда, инсульт, острый тромбоз и другие заболевания. Перечень может быть большим и определяется тем, какие артерии были поражены.
Доброкачественные новообразования кожи
У доброкачественных новообразований обычно не нарушается способность к дифференцировке клеток. Т. е. они сохраняют свои первоначальные функции и по структуре схожи с нормальными клетками. Еще такие клетки медленно растут, могут давить на соседние ткани, но никогда в них не проникают.
Виды доброкачественных новообразований кожи:
- Атерома – опухоль сальной железы, которая образуется из-за ее закупорки. Чаще всего встречается там, где больше всего сальных желез: на шее, спине, голове, в паховой области.
- Гемангиома – сосудистая опухоль, которая образуется из клеток кровеносных сосудов. Имеет цвет от красного до синюшно-черного.
- Папиллома и бородавки. Образование в виде небольшого узелка или сосочка. Причина – вирус папилломы человека (ВПЧ). Обычно возникают на фоне стрессов, снижения иммунитета, вегетативных расстройств. Часто появляются в области подмышек, паховой зоне. Еще папилломы – самые распространенные новообразования кожи век.
- Лимфангиома – опухоль из стенок лимфатических сосудов, которая формируется еще внутри утробы. Внешне это небольшие образования с бугристой поверхностью синюшной или красно-бурой окраски.
- Липома – опухоль жировой прослойки («жировик»). Располагается в подкожном слое, чаще всего в области верхней части спины, плечевого пояса, наружной поверхности бедер. Опухоль безболезненная, мягкая и подвижная.
- Фиброма – образование из соединительной ткани. Чаще встречается у женщин молодого и среднего возраста. Выглядят как новообразование на коже в виде шарика, выступающего над ее поверхностью.
- Нейрофиброма – опухоль из клеток оболочек нервов. Внешне выглядит как плотный бугорок размером 0,1-2,3 см.
В отдельную группу новообразований относят невусы (родинки). Это новообразования кожи разного цвета: коричневого, красного, черного, фиолетового и пр. В большинстве случаев невус – это врожденный порок развития кожи. Но родинки могут появляться и в течение жизни, чаще всего под действием солнечного света. Невусы не имеют склонности к злокачественному перерождению, но в отдельных случаях это может происходить вследствие повреждения или травмы кожи на родинке.
Несмотря на отсутствие прямой опасности, все доброкачественные виды новообразований на коже лица, рук, ног и других частей тела требуют постоянного контроля. Необходимо следить, чтобы опухоли не разрастались, не увеличивались в размерах, не меняли цвет. В противном случае нужно обратиться к врачу.
№9: Рафинированная мука
Известная американская телеведущая Опра Уинфри заметно похудела, исключив из рациона все белое – в частности, белую муку. Возможно, вам уже доводилось слышать о том, что рафинированная мука вредит здоровью. Но знали ли вы, что химическое отбеливание муки хлоргазом лишает ее всех полезных питательных веществ? Вдохнув хлоргаз, человек может умереть. Так почему же мы ставим на стол блюда с этим химикатом?
Кроме того, у белой муки высокий гликемический индекс. Это значит, что она повышает уровни глюкозы и инсулина в крови и может напрямую вызвать диабет. Злокачественные опухоли питаются сахаром из кровотока, поэтому за счет отказа от белой муки, прошедшей технологическую обработку, вы можете предотвратить развитие рака или заставить смертоносную опухоль голодать.
№4: Колбасы и другие готовые мясные продукты
Если вы любите мясо, вряд ли вам понравится идея отказаться от вкусных бутербродов с колбасой или мясной нарезки, хорошо сочетающейся с вином и сыром. Тем не менее, пользу такого отказа сложно переоценить, ведь колбасные изделия и аналогичные им продукты вызывают рак. Их изготавливают с применением избыточных объемов соли и химикатов, вредящих здоровью человека.
Ученые провели исследование, продлившееся 13 лет, и выяснили, что 1 из 17 человек, ежедневно употреблявших 160 г готовой мясной продукции, умер от рака. Соответственно, риск развития онкологических заболеваний составил 44%. Это очень высокий показатель по сравнению с риском, характерным для людей, употреблявших не более 20 г колбас и других готовых мясных продуктов в день. Это мясо напичкано консервантами, придающими продукции свежий вид. Однако эти же консерванты являются известными канцерогенами. Некоторые из них содержатся в сигаретном дыме.
Причины и виды пищевых отравлений
В целом можно выделить 2 основные причины пищевых отравлений:
- реакция организма на продукты, которые отличаются от ежедневного рациона2.
- патогенная флора (бактерии, грибки), вирусы и токсины, попадающие в организм преимущественно с зараженной пищей.
В каждом уголке мира обитают свои возбудители инфекции и они готовы моментально атаковать желудочно-кишечный тракт человека, стоит только зазеваться.
В жаркое время года шанс отравиться возрастает многократно, ведь продукты хранятся меньше, а бактерии размножаются гораздо быстрей. Особенно часто пищевое отравление встречается во время путешествий, поэтому существует отдельное понятие — «диарея путешественника». Отправляясь на юг, в Азию, Ближний Восток, Африку, Южную Америку или жаркие острова, мы переносим резкую смену климатической зоны, пробуем непривычную национальную кухню и пьем местную воду. Все это в сочетании с новыми для нашего организма бактериями и вирусами может стать причиной пищевого отравления.
В США было подсчитано, что из 1000 заболевших человек после путешествий, 1/3 всегда страдает от диареи и пищевого отравления. Кишечная палочка становится самой частой причиной резкой диареи за рубежом1.
Детский организм еще более уязвим. Для неокрепшего организма причиной отравления может стать все, что угодно, особенно в путешествии: невымытые руки, игра в песке, необычные сладости или фрукты. Случайный глоток воды из бассейна или моря также может сказаться на состоянии кишечника ребенка.
Диагностика подагры
Для обследования используются следующие методы:
- пункция сустава и исследование синовиальной жидкости на наличие МУН (кристаллов мононатриевых уратов);
- анализ мочи для определения количества мочевой кислоты;
- анализ крови на уровень мочевой кислоты;
- рентгенография суставов (выявление деформации суставов и подкожных тофусов;
- КТ и МРТ (позволяют определить наличие тофусов).
При дифференциальной диагностике необходимо исключить другие заболевания, такие как псевдоподагра, ревматоидный артрит, артроз, инфекционные заболевания, бурсит большого пальца стопы.
1
МРТ суставов
2
Диагностика подагры
3
МРТ суставов
Нужно ли следить за холестерином здоровым людям?
Часто люди начинают следить за теми или иными показателями, когда появляются проблемы и ухудшается самочувствие, но профилактика всегда лучше лечения. Понятие “здоровый человек” слишком общее. Возможно, сейчас у вас нет проблем с печенью с обменом веществ, но это не значит, что их не будет в будущем. Люди с выявленными нарушениями липидного обмена должны регулярно сдавать анализы на холестерин, но и остальным не стоит проверять прочность своего организма.
Если в вашем рационе часто присутствуют жирные блюда, калорийная пища, да и вообще вы любите налегать на сладкое, то это рано или поздно повысит ваш холестерин. Своё влияние могут оказать и другие факторы сердечно-сосудистого риска. На выходе вы рискуете получить атеросклероз со всеми сопутствующими последствиями.
Норма холестерина
Если по результатам анализов ваш холестерин в норме, значит, серьёзных причин для беспокойства нет. При условии соблюдения правил здорового питания и здорового образа жизни следующее обследование можно проходить через несколько лет.
Если же уровень холестерина повышен (от 5 до 6,4 ммоль/л и больше), то стоит контролировать его каждый полгода, чтобы наблюдать динамику. В это же время нужно пересмотреть свой рацион, убрать оттуда продукты, повышающие холестерин, а также отказаться от вредных привычек: курения и употребления алкоголя. О дополнительных рисках, связанных с наличием сопутствующих заболеваний, вас должен предупредить лечащий врач.
Уровнем повышенного риска считается уровень холестерина свыше 6,4 ммоль/л. Такой показатель говорит о необходимости специализированного лечения, поскольку велика вероятность развития ишемической болезни сердца и других сердечно-сосудистых осложнений. Программу лечения должен составить врач на основе проведённых анализов, в том числе на выявление уровня ЛПНП, ЛПВП и триглицеридов.
№10: ГМО
Многие люди уже слышали термин “ГМО”. Тем не менее, далеко не все понимают, насколько на самом деле опасны генетически модифицированные организмы. Как вообще можно есть что-либо с таким неаппетитным названием? А ведь люди едят. После введения ГМО в 1996 году число людей более, чем с двумя хроническими заболеваниями подскочило с 7 до 13% всего лишь за каких-то 9 лет. Появилось гораздо больше аллергиков, детей-аутистов и пациентов с нарушениями репродуктивной функции и пищеварения.
У крыс, питающихся генетически модифицированными овощами, образуются жуткие опухоли. Гормон роста крупного рогатого скота, содержащийся в молоке, признан одним из самых опасных канцерогенов. Сторонитесь этих тихих убийц и выбирайте сертифицированные, органические продукты местного происхождения, не содержащие ГМО и производимые без применения биотехнологий. Позже вы поблагодарите себя за сознательный выбор.
Лечение подагры
Существуют различные средства и методы лечения подагры: немедикаментозное, медикаментозное, хирургическое лечение, физиотерапевтические процедуры, специальная диета при подагре.
Медикаментозное лечение подагры
Для лечения острой формы заболевания могут быть использованы следующие препараты при подагре:
- нестероидные противовоспалительные препараты, такие как диклофенак (один из наиболее популярных препаратов в лечении подагры), ибупрофен, напроксен, нимесилуд, мелоксикам и др.;
- колхицин — очень эффективное средство для лечения подагры, которое следует использовать только в случае острого артрита;
- внутрисуставные инъекции кортикостероидов (при поражении одного сустава);
- средства, снижающие уровень мочевой кислоты в крови: аллопуринол, фебуксостат;
- средства, повышающие выведение мочевой кислоты с мочой (урикозурические препараты): бензобромарон, пробенецид и др.
Физиотерапевтические процедуры
В острой фазе подагры пациентам назначают аппликации димексида.
В хронической фазе используют фонофорез с гидрокортизоном, магнитолазеротерапию, различные виды аппликаций (из парафина, лечебной грязи, озокерита), а также разнообразные бальнеологические ванны (йодо-бромные, радоновые, хлоридно-натриевые, сероводородные). Это улучшает кровоснабжение в суставах, способствует рассасыванию кристаллов мочевой кислоты, снижению воспалительного процесса в суставах.
Хирургическое лечение при подагре
Хирургическое лечение подагры рекомендуется при:
- наличии крупных тофусов;
- появлении незаживающих свищей после вскрытия тофусов;
- изъязвлении тканей.
Диета при подагре
Диета при подагре подразумевает ограничение продуктов с высоким содержанием пуринов (мочевой кислоты), таких как:
- красное мясо (говядина, баранина, свинина);
- птица (курятина, индейка и др.)
- субпродукты (печень, почки);
- морепродукты;
- алкоголь;
- бобовые (горох, фасоль);
Рекомендуется включать в свой рацион фруктовые соки, молочные продукты, овощи (морковь, сельдерей, картофель), фрукты (апельсины, вишня, киви) и хлеб.
В ограниченном количестве можно употреблять кофе, некрепкий чай, сливочное масло, грибы, картофельные клецки, мороженое, рыбу, ветчину, вареные яйца.
Самолечение подагры может привести к опасным последствиям! Обратитесь к профессионалам!
В нашей клинике проводится комплексное обследование и лечение подагры, ревматизма, ревматоидного артрита, полимиозита, остеопороза, артроза, остеоартроза, системной красной волчанки и других ревматологических заболеваний.
Мы знаем, как быстро убрать суставную боль, облегчить ваше состояние и добиться стойкой ремиссии заболевания!
Материал подготовлен при участии специалиста:
№1: Попкорн для приготовления в микроволновой печи
Без сомнения, приятно закинуть пачку попкорна в микроволновую печь и тем самым организовать себе быстрый и аппетитный перекус. Однако стоит ли такой перекус того риска, которому подвергаются ваши печень, яички и поджелудочная железа?
В оболочке упаковок попкорна для приготовления в микроволновой печи содержатся канцерогенные химикаты. Опасен и химикат, содержащийся в самом попкорне, – именно он придает продукту искусственный вкус и аромат сливочного масла. Если вы не в силах отказаться от любимого перекуса, хорошо сочетающегося с просмотром кино, пора перейти к старомодному приготовлению попкорна на плите или в специальном аппарате (как в кинотеатрах).
Причины подагры
Любой продукт биологического происхождения содержит пурины – вещества, являющиеся строительным материалом для РНК и ДНК. Поступившие в виде пищи пуриновые основания расщепляются, в результате чего образуется мочевая кислота. Это нормальный процесс. Мочевая кислота присутствует в тканях организма и плазме крови. Кровь приносит мочевую кислоту в почки, где она отфильтровывается и выводится с мочой. Часть мочевой кислоты (1/3) выводится через кишечник. Если этот нормальный метаболизм нарушается, мочевая кислота начинает накапливаться в избыточных количествах.
Нарушения пуринового обмена могут быть вызваны:
-
генетически обусловленной ферментопатией. Подагра развивается, если выработка ферментов, отвечающих за превращение пуриновых оснований в мочевую кислоту и вывод последней из организма, отклоняется от нормы (для одних ферментов критичен дефицит, для других – гиперфункция). Подобное нарушение по большей части объясняется повреждением ДНК. Участок, отвечающий за эти ферменты, находится на X-хромосоме. У мужчин одна X-хромосома, а у женщин – две. Именно поэтому подагрой чаще болеют мужчины (у женщин есть, так сказать, «резервная копия» нужных генов);
-
повышенным потреблением пуриновых оснований. Подагру в древности называли «болезнью королей». Короли питались лучше всех, и могли есть мясо молодых животных, мясные деликатесы и кремовые пирожные неограниченно (а эти продукты – лидеры по содержанию пуринов. Также много пуринов в жирной рыбе, мясных и рыбных бульонах, бобовых). Сам по себе избыток пуринов в пище неопасен, поскольку в норме почки справляются со всем объёмом полученной мочевой кислоты. Однако при наличии генетической патологии или проблем с почками, подагра становится весьма вероятной;
-
нарушением выведения мочевой кислоты из организма. При заболевании почек может уменьшиться фильтрация мочевой кислоты. Выводиться её будет меньше, а концентрация в крови нарастать;
-
повышенный катаболизм пуриновых соединений собственного организма. Человек – часть биологического мира, и наше тело построено по общим законам. РНК и ДНК присутствуют в нашем организме – в каждой его клетке, а значит, в них есть собственные пуриновые основания. Усиленное разрушение клеток (или иначе катаболизм – распад сложных соединений на более простые) приводит к такому же росту мочевой кислоты в крови, как если бы мы стали получать избыточное количество пуринов извне. Причинами повышенного катаболизма пуриновых соединений собственного организма могут быть радио- или химиотерапия, приём некоторых медицинских препаратов, гемолиз (распад эритроцитов, который вызывается тяжелыми инфекционными заболеваниями или болезнями кроветворной системы).
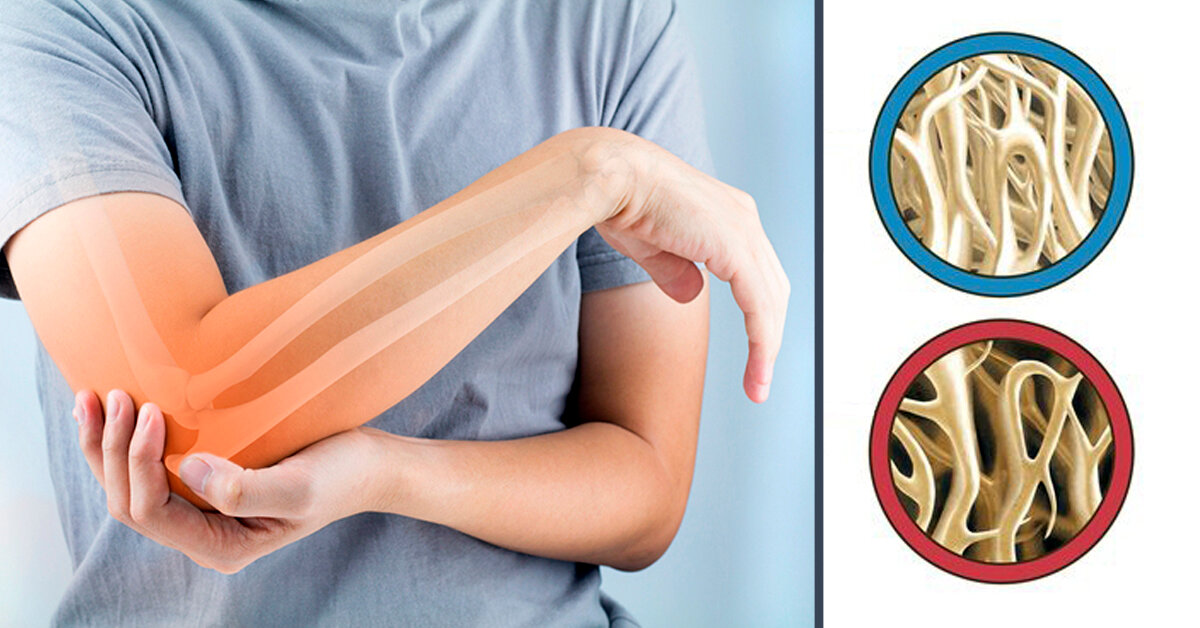
Почему болят суставы
Возраст — не единственная причина износа суставов. Усугубляет ситуацию сидячий образ жизни. Если человек мало двигается, полезные вещества не поступают к сочленениям в нужном количестве. Результат — дегенеративно-дистрофические патологии опорно-двигательного аппарата. Хрящевая ткань, которой покрыты сочленения, становится хрупкой, появляется боль, скованность движений, начинаются проблемы с ходьбой.
Среди других причин, по которым болят суставы, можно выделить:
- ожирение: лишние килограммы создают дополнительную нагрузку на позвоночный столб, хрящи;
- травмы: переломы, вывихи, растяжения, которые повреждают сустав;
- болезни, связанные с нарушением метаболизма;
- аутоиммунные патологии, в частности ревматоидный артрит;
- длительные нагрузки, из-за которых перегружаются сочленения, источается хрящевая ткань, воспаляется суставная жидкость;
- плохая экология.
Отдельно нужно упомянуть о неправильном питании, которое спровоцировало дефицит полезных веществ. Избыток жиров, углеводов, канцерогенов разрушают сочленения, не позволяют им вовремя обновляться.
Как работают ферментные препараты?
Ключевая задача ферментного препарата – в точности повторить физиологический процесс пищеварения, заложенный природой. Для этого препарат должен тщательно и равномерно перемешиваться с пищей в желудке, а затем одновременно с ней попадать в кишечник. Чтобы выполнить это условие, ферментный препарат должен состоять из множества маленьких гранул, и чем мельче эти гранулы, тем эффективнее препарат7.
На сегодняшний день Креон – единственный ферментный препарат панкреатина, содержащий действующее вещество в наиболее эффективной форме выпуска – капсулы с минимикросферами8,9. Минимикросферы — это маленькие частицы, созданные для лучшего усвоения пищи и производятся по запатентованной технологии10. Это значит, что другие препараты, доступные на рынке, не имеют возможности ее воспроизвести.
Узнать больше
Препарат Креон 10000 действует уже через 15 минут после попадания в кишечник, помогая устранять тяжесть в животе, дискомфорт после еды, вздутие, метеоризм, боль и жидкий стул после отравления5,7,11.
Для нормализации пищеварения после отравления Креон следует принимать на 5-6 день и далее на весь период восстановления12. Креон удобен не только для взрослых, но и для детей с рождения, а также пожилых людей. При сложностях с проглатываем капсулы ее можно раскрыть и смешать минимикросферы Креон с пищей11.
Более подробно о препарате Креон можно узнать в специальном разделе.
При усугублении состояния или изначально тяжелом отравлении могут потребоваться помощь врача и дополнительные лекарственные препараты4:
- Антибиотики против бактериальной инфекции.
- Противорвотные препараты. Во время сильной рвоты могут оказаться необходимы, во избежание сильной потери жидкости в организме.
- Регидранты. При сильном отравлении свойственно терять много жидкости, а вместе с ней минералов и солей. Регидранты восполняют потери и предотвращают обезвоживание.
В зависимости от степени тяжести отравления может потребоваться промывание желудка для выведения токсинов или внутривенное введение физиологического раствора и раствора глюкозы3.