Лечение изжоги
Если изжога вызвана нарушениями качества и режима питания или другими внешними факторами, она не требуют специальных мер и легко устраняется после исключения первопричины. В остальных случаях врач разрабатывает план терапии, который включает в себя диетотерапию, консервативные и медикаментозные методы. При тяжелых заболеваниях рекомендуется хирургическое лечение.
Консервативные методы
Пациент должен отказаться от курения, алкоголя, крепкого чая, кофе и нормализовать режим питания. Пищу нужно хорошо пережевывать и принимать небольшими порциями 4-5 раз в день. Еда и напитки должны быть комфортной температуры. Последний прием пищи — за 3-4 часа до ночного сна.
Диета при изжоге
Диету при изжоге назначают после проведения комплексного обследования и консультации диетолога. Ее выбор зависит от заболевания и персональных особенностей пищеварения. При язве назначается диета №1, при гастритах — №2, при заболеваниях желчного пузыря — №5.
Любая диета предполагает собой исключение из меню кислых, острых, соленых, копченых, жареных и жирных блюд, полуфабрикатов, консервов, колбасных изделий, шоколада, продуктов с вредными химическими пищевыми добавками, крепкого чая и кофе, газировки, кислых ягод или фруктов, цитрусовых. Полезно при изжоге употреблять каши, супы без зажарки, приготовленные на пару блюда из нежирного мяса и рыбы, запеченные овощи и яблоки, щелочная вода без газа, нежирные молочные продукты.
Медикаментозная терапия
Для устранения изжоги могут назначаться различные препараты:
- антациды;
- альгинаты;
- гастропротекторы;
- антисекреторные средства;
- прокинетики.
Препараты и порядок их приема определяется только врачом.
Народная медицина
Для устранения неприятного жжения после еды могут использоваться и некоторые народные рецепты:
- отвар ромашки, тысячелистника, подорожника, мелиссы, календулы, пустырника, фенхеля, семян льна;
- сок алоэ;
- липовый или акациевый мед;
- миндаль;
- семена тыквы и подсолнечника;
- раствор яблочного уксуса;
- содовый раствор.
Народные методы можно применять одноразово или дополнять комплекс медикаментозного лечения после согласования с врачом. Применение любого средства допустимо только после исключения противопоказаний.
Другие причины изжоги
В дополнение к специфическим заболеваниям, которые изжога сопровождает как один из ключевых симптомов, боль и жжение за грудиной также иногда испытывают в целом здоровые люди. Специалисты считают, что до двух раз в неделю симптомы изжоги появляются у 33% населения. Появлению этого состояния способствуют следующие факторы:
- Нерегулярный режим питания — прием пищи поздно вечером или ночью или «на бегу», пропуск приема пищи;
- Стимуляторы, в первую очередь курение, злоупотребление алкоголем, кофе и другими напитками с кофеином;
- Чрезмерное употребление сладостей и сладких газированных напитков;
- Слишком жирная и острая еда;
- Аллергическая реакция или пищевая непереносимость любого пищевого продукта. Некоторые люди испытывают сильное жжение в пищеводе, например, после укуса яблока;
- Хронический стресс;
- Избыточная масса тела (ИМТ>25);
- Беременность — прогестерон оказывает сильное расслабляющее действие на мышцы пищеварительной системы;
- Применение препаратов, оказывающих расслабляющее действие на нижний пищеводный сфинктер — нитраты, блокаторы кальциевых каналов, производные теофиллина, антихолинергические препараты.
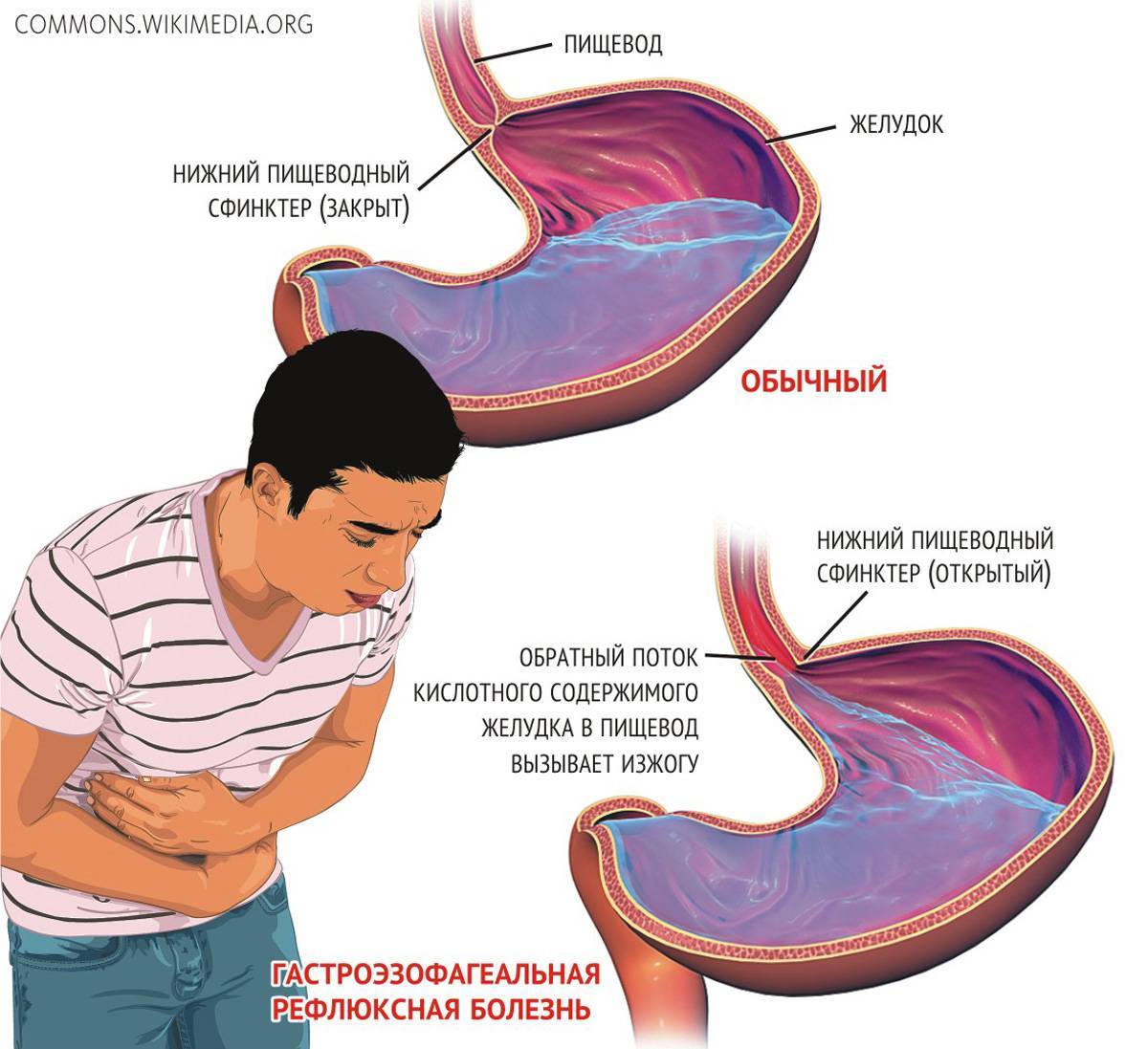
Что такое гастроэзофагеальная рефлюксная болезнь (ГЭРБ)?
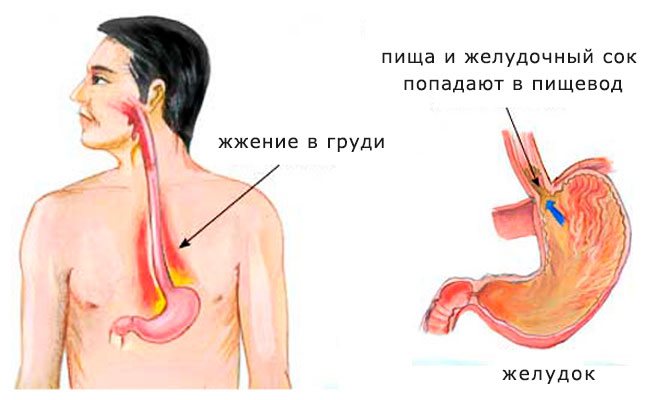
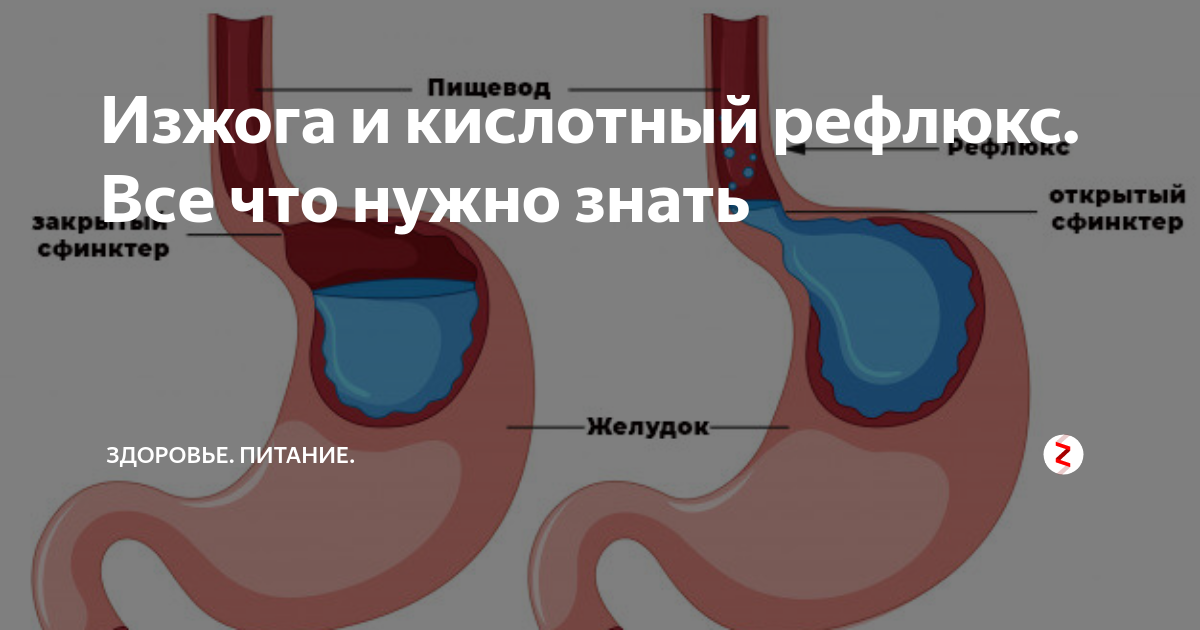
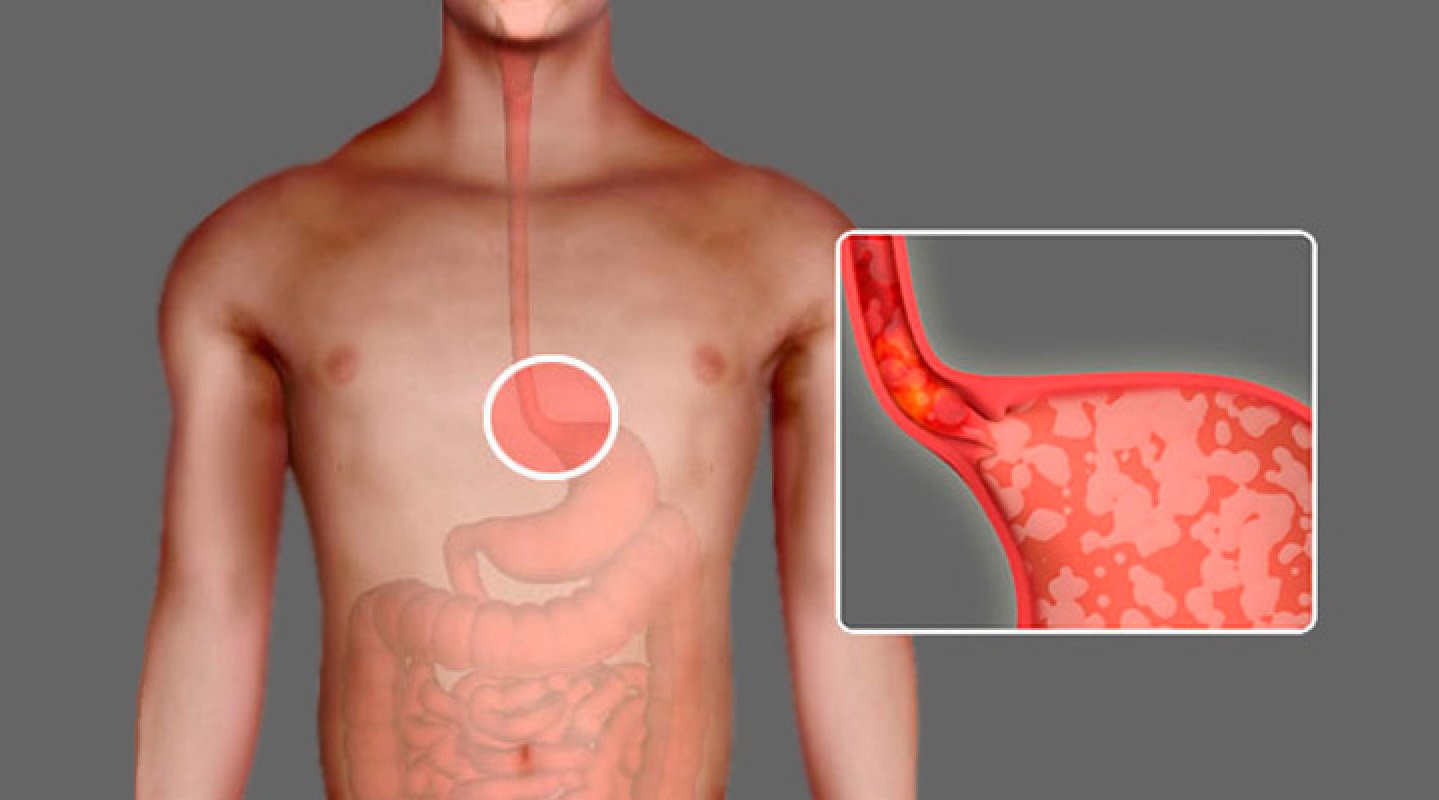
Привычное для многих из нас чувство жжения за грудиной относится к одному из симптомов заболевания с труднопроизносимым названием – гастроэзофагеальная рефлюксная болезнь (ГЭРБ). При этом весьма распространенном заболевании наблюдается заброс в пищевод кислого содержимого желудка и двенадцатиперстной кишки, что и приводит к неприятным ощущениям.
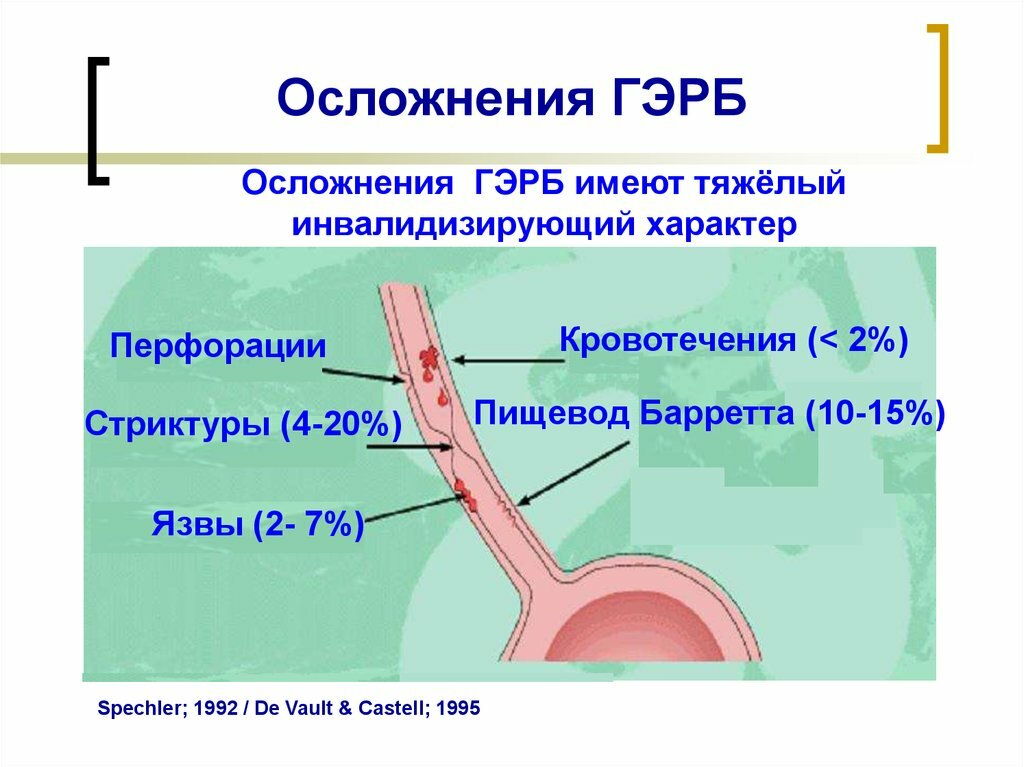
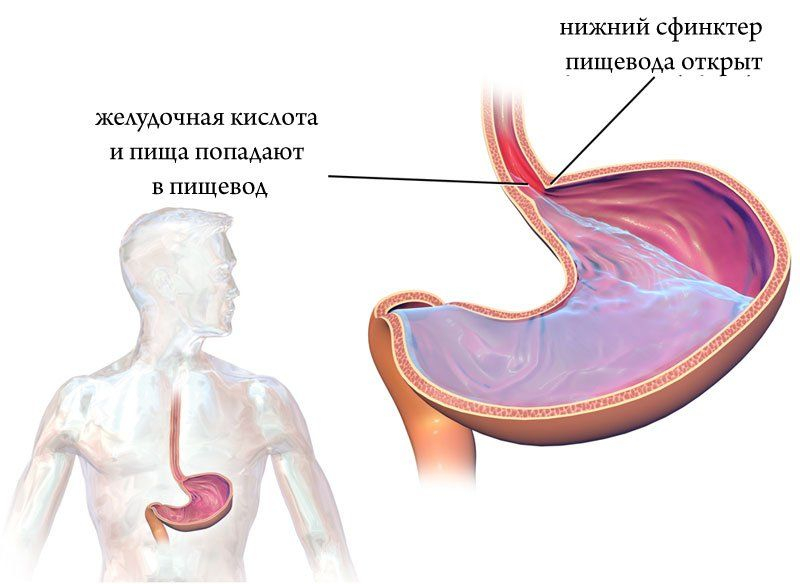
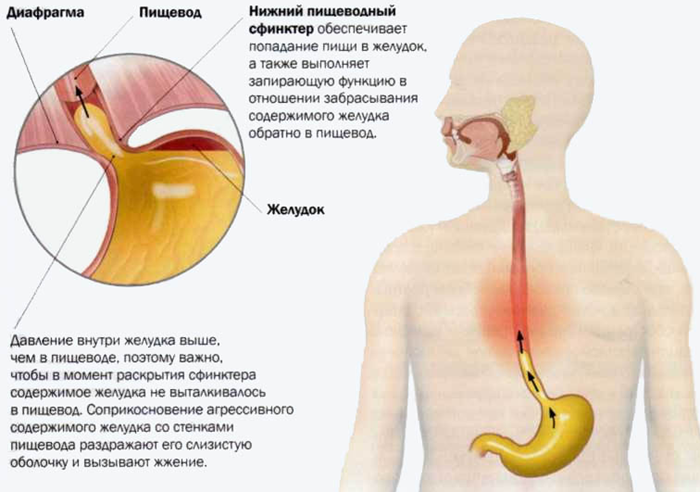
ГЭРБ развивается в результате неполадок в нарушении работы естественного клапана –пищеводного сфинктера, который препятствует попаданию содержимого желудка в пищевод и раздражению слизистой. В норме данный клапан срабатывает за несколько секунд, когда человек глотает, и остается закрытым на весь период переваривания пищи. Если же мышца сфинктера ослабевает, то возникает рефлюкс – обратный выброс части съеденного. Пища, смешанная с соляной кислотой, попадая в пищевод, рано или поздно может привести к появлению микроскопических трещин слизистой, сужению и даже к развитию таких грозных заболеваний, как рак.
Лечение
Консервативное
Если у пациента умеренные боли, его лечат амбулаторно. Госпитализация нужна в экстренных случаях: при сильных болевых приступах и опасных для жизни состояниях. В стационаре врачи используют наркотические анальгетики, снижают степень интоксикации организма, проводят хирургические манипуляции при необходимости.
Для лечения болезней гепатобилиарного тракта применяются следующие группы препаратов:
- Нестероидные противовоспалительные медикаменты. Они быстро купируют боль, снимают воспаление. С болевыми ощущениями, которые возникают из-за функциональных нарушений в органах ЖКТ, справляются спазмолитики. Функциональные расстройства не связаны с изменениями в клетках ― их нельзя обнаружить с помощью лабораторных анализов и аппаратной диагностики. Человек считается практически здоровым, но чувствует дискомфорт: ком в горле, затрудненное проглатывание пищи или синдром раздраженного кишечника ― изменения в двигательной активности толстой кишки без явных причин.
- Желчегонные препараты. Холекинетики повышают тонус желчного пузыря. Для большей эффективности их могут комбинировать с холеретиками, которые увеличивают концентрацию кислот, расслабляют гладкую мускулатуру желчных протоков, сфинктеров Люткенса и Одди. В результате усиливается отток желчи.
- Антибиотики. Их назначают, если обострившееся заболевание ЖКТ провоцирует развитие патогенных бактерий. К таким болезням относятся хронический холецистит и холангит.
- Интерфероны. Создают или усиливают противовирусный иммунитет, используются для лечения гепатитов. Гепатит C можно полностью вылечить с помощью ингибиторов протеаз.
- Гепатопротекторы. Стимулируют регенерацию гепатоцитов ― клеток паренхимы, которые составляют около 80% массы печени. Препараты защищают здоровые печеночные ткани, повышают их устойчивость к негативным факторам.
При хронических болезнях желчного пузыря пациентам прописывают минеральные воды, санаторное лечение. Доказана эффективность фитотерапии для органов ЖКТ и процессов пищеварения.
Физиотерапевтическое
В ходе ремиссии хронические заболевания гепатобилиарной системы можно лечить физиотерапевтическими методами:
- Рефлексотерапия ― воздействие на рефлексогенные точки пальцами, иглами, магнитными, электрическими и другими способами. Процедура направлена на запуск естественных процессов регенерации в органах желудочно-кишечного тракта. Терапия противопоказана при онкологии, острых инфекциях, сердечной недостаточности и пр.
- Электрофорез ― способ введения медикаментов через поры и кожные железы. На определенный участок живота накладывают прокладку с лекарством, защитный слой и электрод. После включения препарат проникает в эпидермис под действием постоянного тока.
- СМТ-терапия ― локальное воздействие на ткани переменным током, который повышает тонус желчевыводящих путей и кишечника, стимулирует регенерацию, препятствует дистрофии, улучшает кровообращение и пр. Центральная нервная система почти не адаптируется к такому влиянию, поэтому у процедуры высокая эффективность. СМТ-терапия вызывает у пациента легкое ощущение вибрации.
Хирургическое
Хирургическое лечение показано при желчнокаменной болезни, онкологии, циррозе печени. Камни удаляются малоинвазивными или оперативными методами:
- Литотрипсия. Разрушение камней внутри желчных протоков и удаление их остатков. Дробление выполняется механическим, лазерным или электрогидравлическим методом. Для процедуры используется эндоскоп.
- Лапароскопическая холецистэктомия. Удаление желчного пузыря через 3-4 прокола. Помимо инструментов в раны вводится углекислый газ, который улучшает видимость. На желчный пузырь ставят клипсу, затем его пересекают и извлекают.
- Лапаротомная холецистэктомия. Удаление желчного пузыря через широкий разрез. Хирурги используют этот метод при осложнениях желчнокаменной болезни, когда невозможно сделать лапароскопию. Через разрез длиной до 30 см клипируют сосуды и иссекают орган. На рану накладывают шов, устанавливают дренаж для постоянного выкачивания жидкостей.
При раке печени проводится гемигепатэктомия или лобэктомия. Это удаление определенных сегментов органа в зависимости от расположения опухоли. В крайних случаях возможна печеночная трансплантация.
Информация в статье приведена исключительно для ознакомления. При появлении первых тревожных симптомов не стоит откладывать визит к врачу.
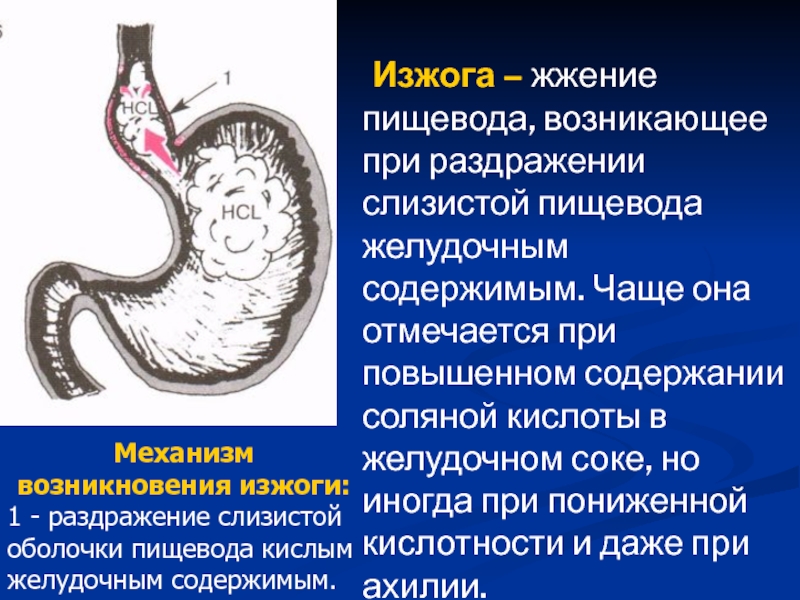
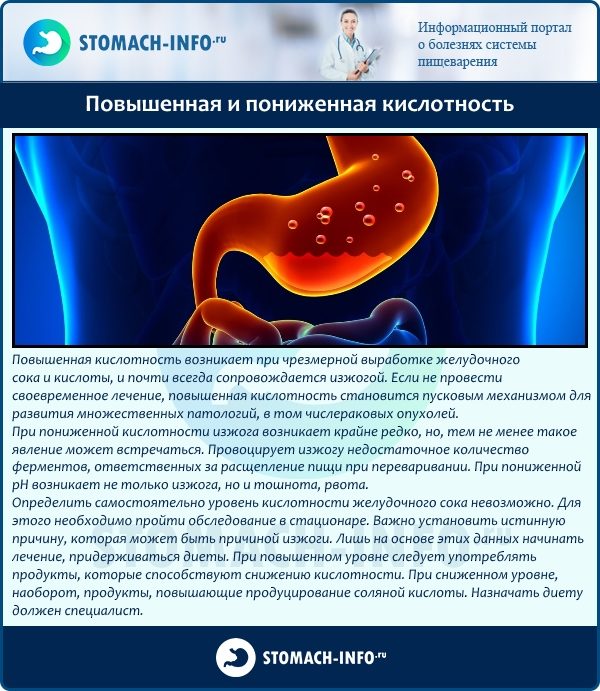
Физиологические и патологические причины изжоги
У людей без патологии органов желудочно-кишечного тракта изжога появляется из-за погрешностей в питании. Избыточное употребление крепкого чая и кофе, алкоголя, жареных блюд, копченостей, острой пищи приводит к загрудинному жжению. Оно проходит само по себе, как только человек нормализует свой рацион.
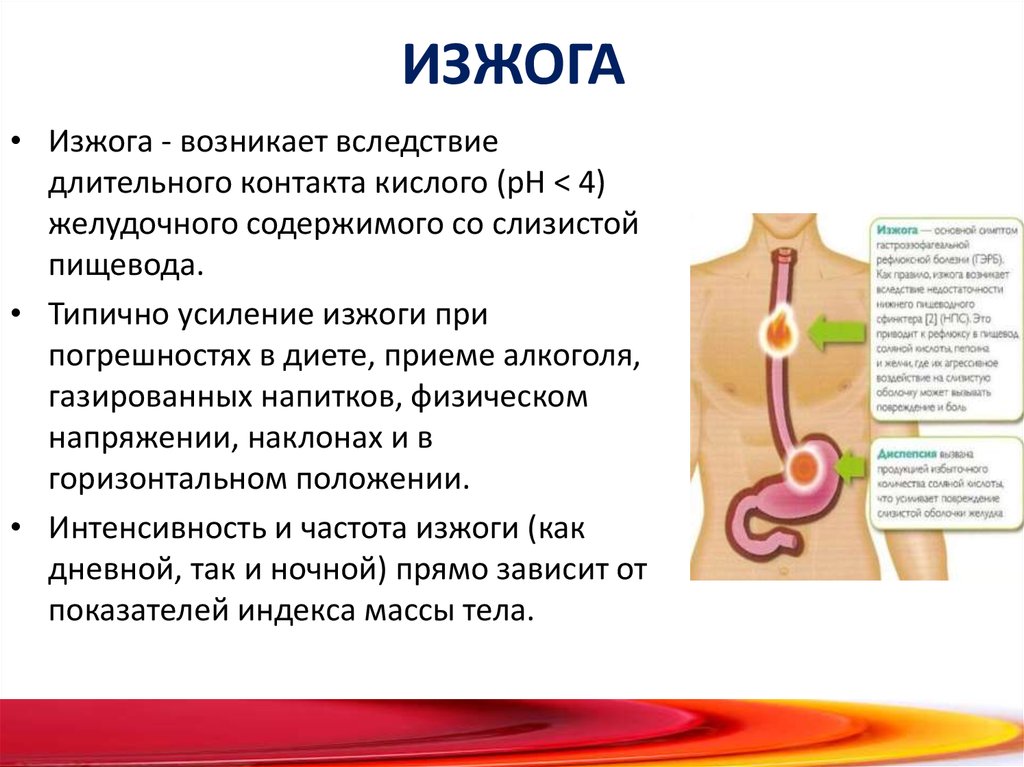
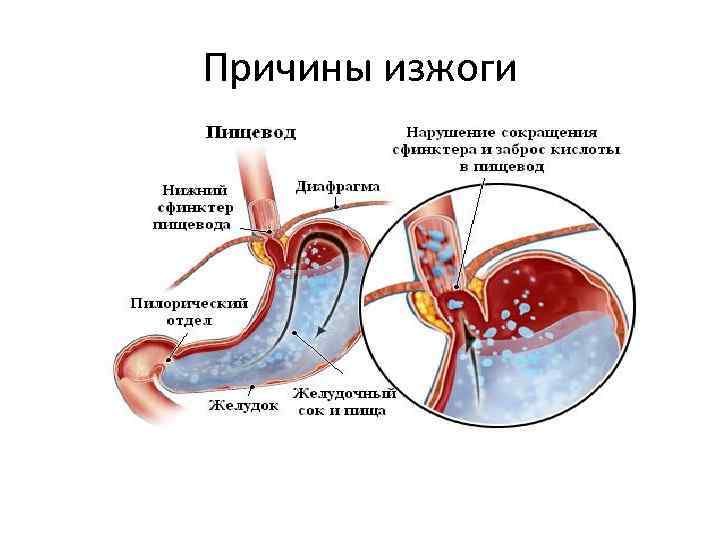
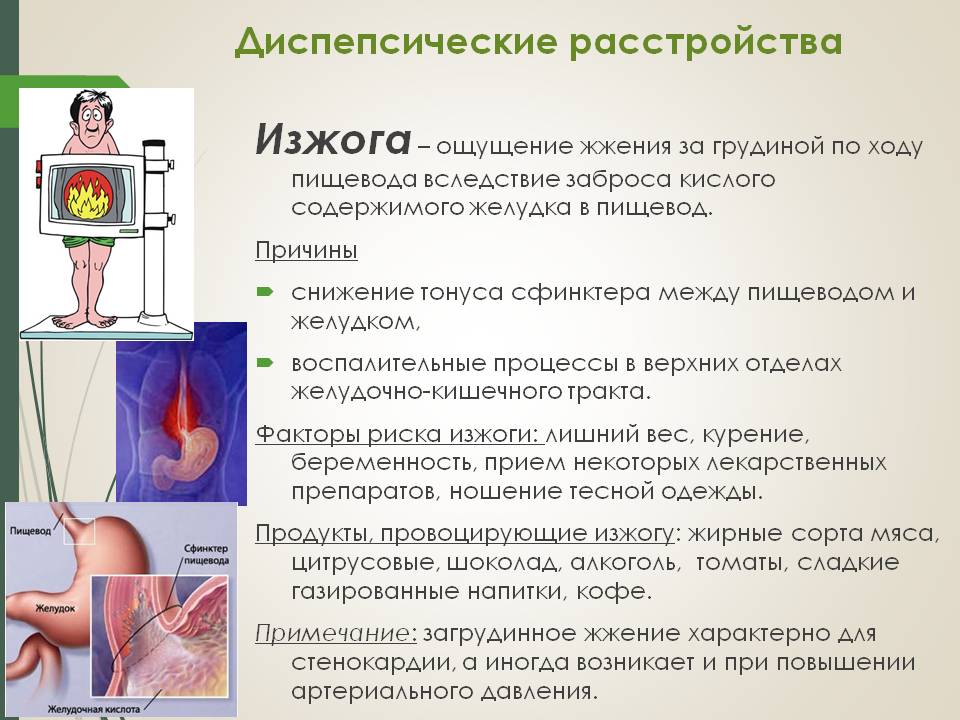
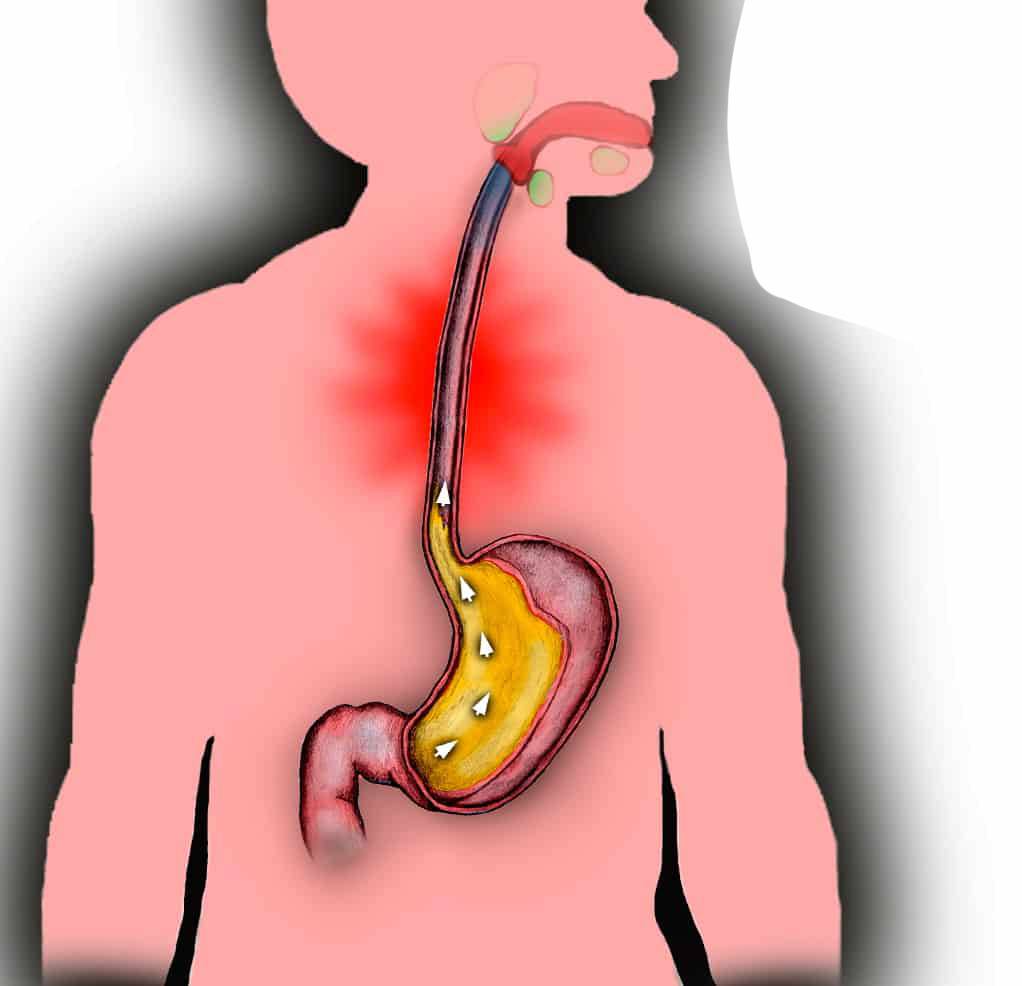
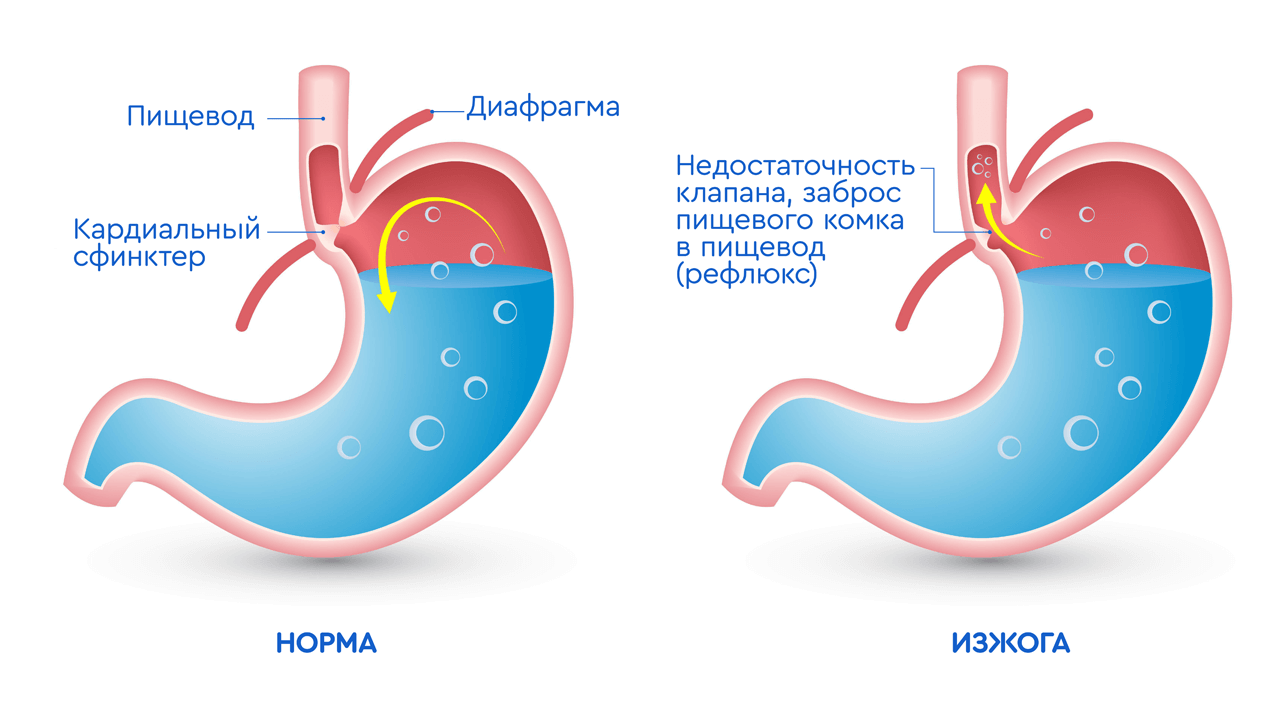
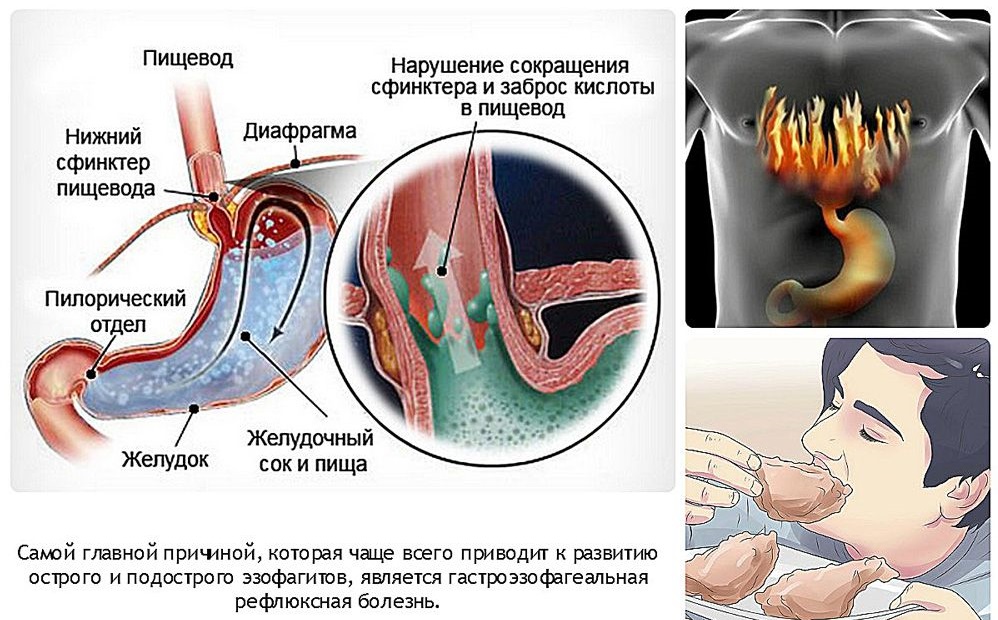
У тех, кто периодически или регулярно страдает от изжоги, ослаблен кардиальный сфинктер — кардия. Анатомически он представляет собой узкое мышечное кольцо, которое отделяет пищевод от желудка.
При нормальной работе пищеводного сфинктера еда, которая попала в желудок, не может обратно попасть в пищевод за счет смыкания отверстия. При ослаблении кардии ее мышцы не могут нормально сокращаться, поэтому смыкания не происходит. Это способствует развитию гастроэзофагеального рефлюкса, при котором содержимое желудка забрасывается в пищевод. Уровень pH в его дистальной части составляет < 4.0, что негативно влияет на состояние слизистой, вызывает ее раздражение и повреждение.
С изжогой сталкиваются многие беременные женщины. При увеличении размеров матки повышается внутрибрюшное давление, которое ослабляет кардиальный сфинктер. Если беременная дополнительно страдает заболеваниями органов ЖКТ, при которых повышена кислотность желудочного сока, это увеличивает вероятность сильной изжоги на фоне ослабления кардии.
При некоторых заболеваниях, включая рак и атрофию желудка, изжога возникает по причине недостаточного переваривания пищи. Из-за застоя химуса – частично переваренной пищи – происходит растяжение желудочной стенки и пищеводного сфинктера. По этой причине содержимое желудка снова забрасывается в пищевод. При этом образуется большое количество органических кислот, которые раздражают слизистую.
Гасит
- Антацидное средство;
- Поможет справиться с изжогой, кислой отрыжкой, чувством переполнения и тяжести в животе;
- Разрешен прием во время беременности и грудного вскармливания.
Подробнее
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ ВНИМАТЕЛЬНО ПРОЧИТАЙТЕ ИНСТРУКЦИЮ ИЛИ ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ
Профилактика изжоги
Чтобы изжога Вас не беспокоила, соблюдайте некоторые правила.
Измените образ жизни:
- после еды не наклоняйтесь;
- не ложитесь сразу после приема пищи (подождать нужно 1,5-2 часа);
- спите на двух подушках;
- не носите тесную одежду, тугие пояса, бандажи или корсеты;
- не поднимайте тяжелое;
- откажитесь от сигарет;
- задумайтесь о похудении при лишнем весе.
Измените режим питания:
- не переедайте;
- не ешьте очень горячую или слишком холодную пищу;
- не наедайтесь на ночь (ужин должен быть за 3 часа до сна);
- старайтесь не есть жирное, жареное, маринованное, острое, а также цитрусовые, лук, чеснок, кислые фрукты и шоколад;
- попробуйте не пить алкоголь, кофе, крепкий чай, кислые соки и морсы.
Что делать, чтобы не было изжоги
Изменения образа жизни, которые помогают избавиться от изжоги
- Если у вас избыточный вес, с ним нужно бороться.
- Перестаньте курить и употреблять алкоголь.
- Избегайте ситуаций, при которых повышается внутрибрюшное давление. К ним относится подъем тяжестей, ношение давящей одежды, поясов, корсетов и бандажей.
- В питании нужно ограничить прием жирной пищи, кислых продуктов (помидоров, цитрусовых, кислых соков), газированных напитков, шоколада и кофе. Еда не должна быть очень холодной или очень горячей.
- Есть желательно небольшими порциями и немного чаще, чем обычно. Однако в российских рекомендациях указывают, что эта рекомендация устарела.
- Избегайте переедания.
- Прекращайте есть за два часа до еды.
- Спать лучше на подушке, чтобы голова была приподнята на 10-20 сантиметров.
При редкой – около двух раз в неделю – изжоге эти меры могут быть достаточным лечением в сочетании с приемом антацидных препаратов.
Степени проявления
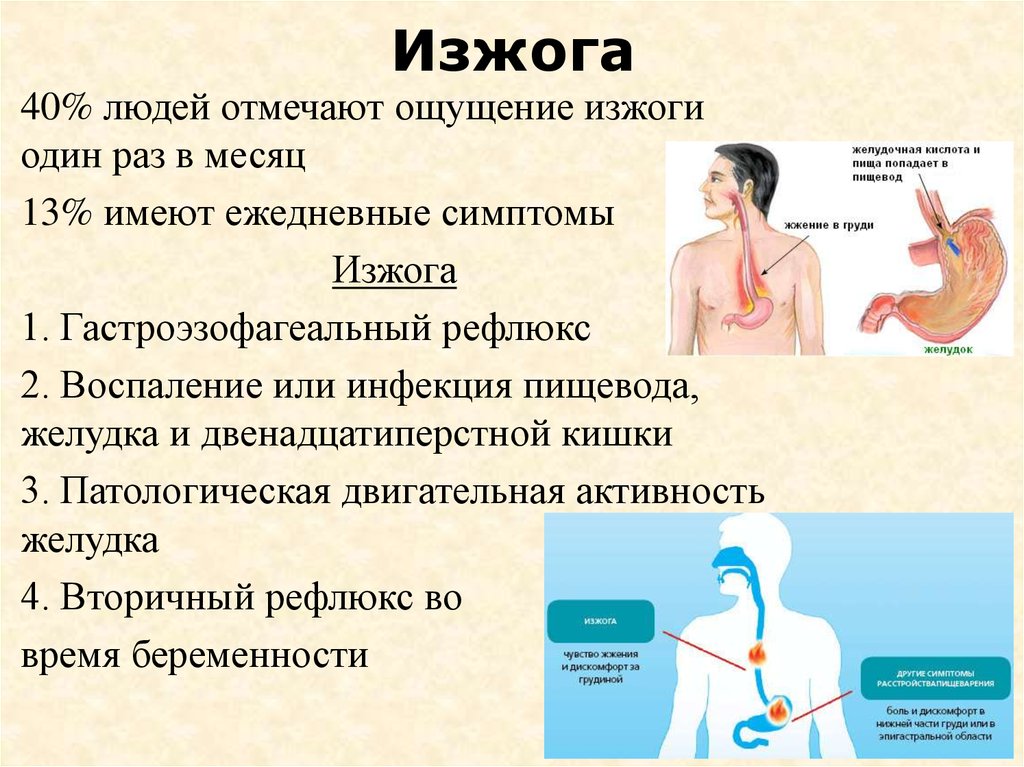
По интенсивности проявлений различают легкую, умеренную и тяжелую изжогу. От легкого жжения страдает до половины всех пациентов. Это чувство может сопровождаться отрыжкой или кислым привкусом во рту. Как правило, неприятное ощущение появляется не чаще раза в месяц. Оно вызвано нарушением привычного рациона питания: перееданием, употреблением большого количества специй.
Если загрудинное жжение беспокоит до трех раз в неделю, можно говорить об умеренной изжоге. Она появляется при нарушении диеты, которая исключает острую пищу, алкоголь. У некоторых пациентов дискомфорт возникает даже при употреблении привычных продуктов. Изжога сопровождается кислой или гнилостной отрыжкой, тошнотой.
В таких случаях человек нуждается в обязательной консультации гастроэнтеролога, так как вышеперечисленные признаки характерны для диспепсического синдрома. Он возникает при различных заболеваниях органов ЖКТ, поэтому для выявления точной причины требуется углубленная диагностика.
Выраженная изжога, которая беспокоит пациента ежедневно, называется тяжелой. По статистике, с выраженной изжогой сталкиваются до 3% пациентов.
Дискомфорт появляется не только после еды, но и натощак. Жжение сопровождается тошнотой и рвотой, нарушением стула, болями, другими симптомами, которые свидетельствуют о наличии заболевания. В этом случае врачебная помощь нужна незамедлительно, так как подобное состояние говорит о серьезной патологии.
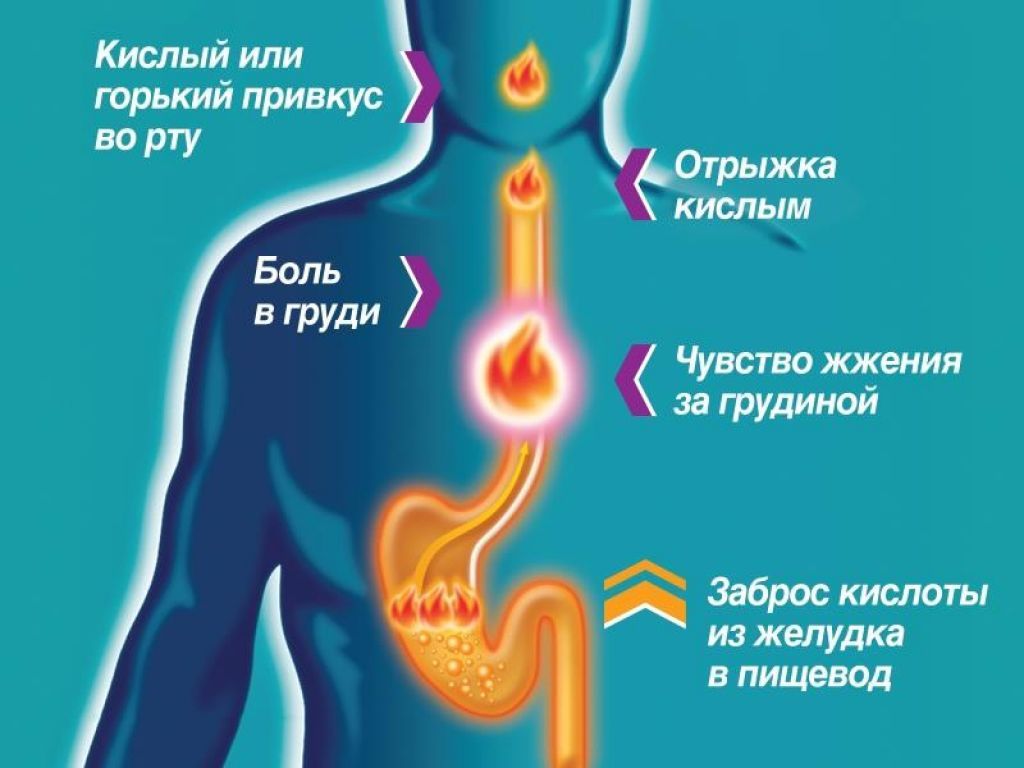
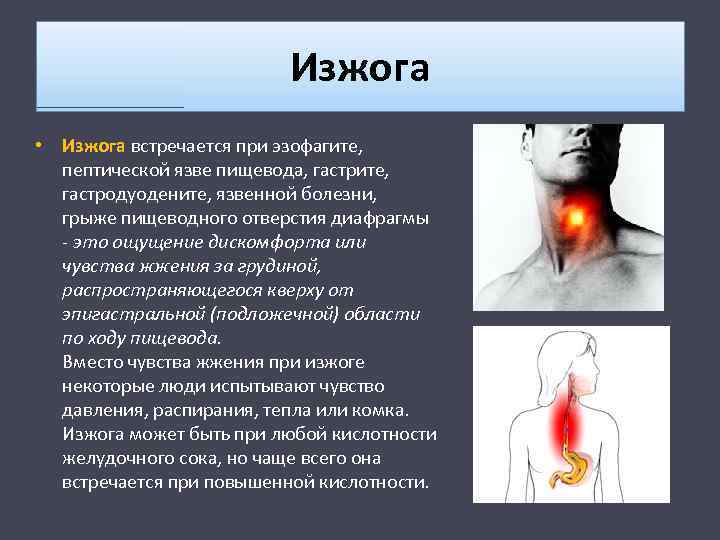
Симптомы, сопутствующие изжоге
Изжога часто сопровождается отрыжкой и вздутием живота (метеоризмом). Может возникать чувство тошноты.
Изжога появляется, как правило, после еды и может продолжаться значительное время – до 2-х часов и дольше. Положение лёжа и наклоны туловища могут спровоцировать или усилить изжогу.
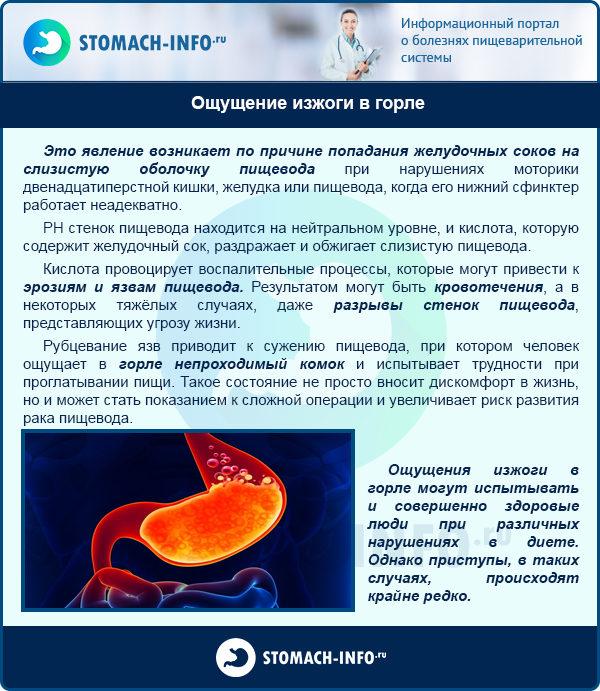
В некоторых случаях пациенты жалуются, что изжога затрудняет глотание, мешает спать. У астматика изжога может вызвать хрипы в горле, кашель и затрудненность дыхания.
Иногда за изжогу можно принять жжение в груди, вызванное проблемами сердечно-сосудистой системы (так может проявляться стенокардия). Однако жгучее ощущение за грудиной при стенокардии возникает обычно после физической нагрузки или стресса и с приемом пищи не связано. В случае стенокардии жжение пройдет, если принять нитроглицерин, а вот на изжогу нитроглицерин не действует. Если Вам удалось победить изжогу с помощью нитроглицерина, обратитесь к кардиологу – необходимо сделать ЭКГ и проверить состояние сердца.
Причины изжоги
1. Грыжа пищеводного отверстия диафрагмы
О.А. Молодкина: «Самой распространенной жалобой при грыже пищеводного отверстия диафрагмы является изжога. Она появляется ночью, после еды или физической нагрузки».
2. Хронический гастрит с повышенной секрецией
О.А. Молодкина: «Провоцирует избыточную секрецию кислоты употребление жирной, жареной и острой пищи, маринадов, холодных блюд, редкие, а также обильные приемы пищи. Изжога в таком случае сочетается с болями в верхней части живота сразу после еды».
5. Болезнь оперированного желудка
Она бывает у людей, которым удалили часть желудка и двенадцатиперстной кишки, например, при язве или опухоли. При этом к изжоге приводит пищеварительный сок, содержащий ферменты поджелудочной и желчь, который попадает в пищевод.
6. Лекарства
Важно! О.А. Молодкина:«К изжоге могут привести нитраты, спазмолитики, седативные, снотворные препараты, транквилизаторы»
7. Некоторые продукты
О.А. Молодкина: «Изжога может возникать и у здоровых людей после сильного переедания, употребления сладостей, черного хлеба, свежей выпечки, острой и жирной пищи, кисломолочных продуктов, алкоголя, шоколада, черного чая, кофе, кислых яблок или слив, лимонов, помидоров, томатных соусов».
Причины возникновения рефлюкса:
- сниженный тонус нижнего сфинктера пищевода (возникает вследствие употребления алкоголя, никотина, напитков с содержанием кофеина, некоторых лекарственных препаратов, а также может происходить при беременности);
- повышенное внутрибрюшное давление (может возникнуть в результате ожирения, метеоризма, беременности);
- диафрагмальная грыжа;
- быстрое и обильное употребление пищи (при этом прием пищи сопровождается заглатыванием воздуха и, соответственно, повышением внутрижелудочного давления);
- чрезмерное употребление продуктов с высоким содержанием животных жиров, жареной, острой, пряной пищи и проч., которая долго переваривается, что провоцирует повышение давления внутри желудка;
- язвенная болезнь двенадцатиперстной кишки.
Особенности лечения
Как избавиться от изжоги? Первый шаг — это консультация гастроэнтеролога. Доктор проведет диагностику и определит причину изжоги. Если человек здоров и изжога беспокоит его лишь в редкие моменты переедания, то врач порекомендует сменить рацион и отказаться от тяжелой пищи.
Но что делать при изжоге, если этот симптом возникает слишком часто? Наиболее вероятно, что у человека существует заболевание желудочно-кишечного тракта, которое провоцирует симптом. Доктор установит диагноз, начнет лечение основной патологии, а значит, уйдет и изжога. Как правило, препараты от изжоги врач назначает в соответствии диагнозом, который был поставлен пациенту.
Признаки изжоги
Распознать изжогу очень просто, так как ее проявления специфичны. Дискомфорт появляется через 15-30 минут после еды5. Если речь идет о заболеваниях поджелудочной железы или желчного пузыря, то симптом появляется чуть позже.
Люди с изжогой обычно жалуются на:
· Чувство жжения, которое может достигать даже горла, но чаще концентрируется в верхней части живота;
· Ощущение кислого во рту;
· Кислую отрыжку;
· Боли в верхней части живота (сочетаются со жжением, иногда напоминают сердечную боль).
Опасность состояния
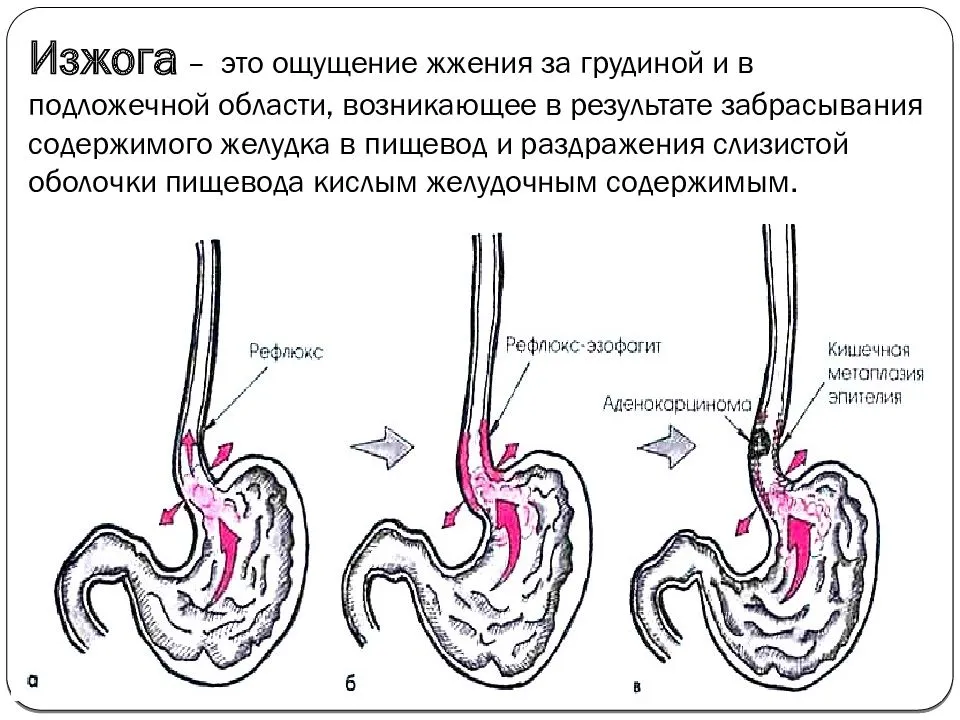
Изжога может привести к ряду неблагоприятных последствий при отсутствии лечения, и если ее недооценивать Постепенно под воздействием соляной кислоты на слизистой оболочке пищевода могут образовываться эрозии, язвы. Эпителий, которым выстлан орган, может видоизменяться, вызывая предраковое состояние3. Поэтому при возникновении жжения в животе рекомендуется лечиться.
Лечение
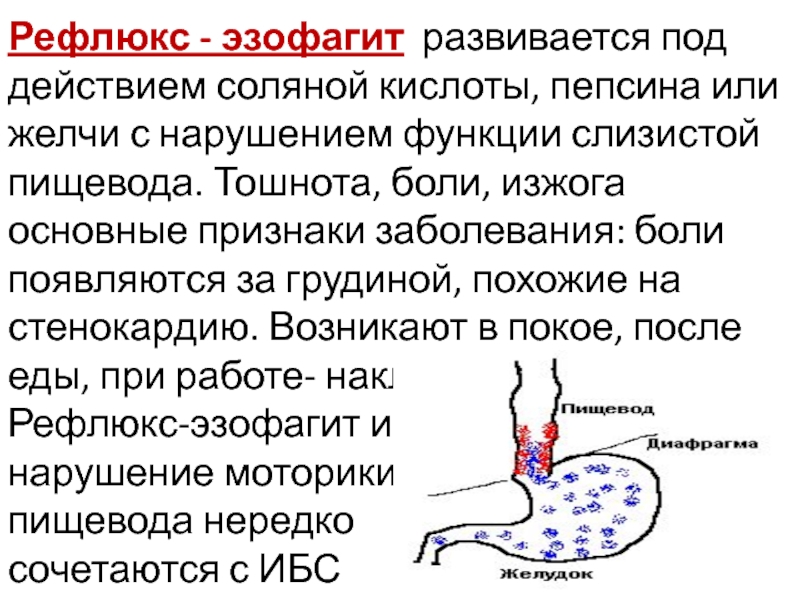
Лечение эзофагита определяется его причиной и степенью тяжести. Если эзофагит вызван химическим или термическим ожогом, то требуется госпитализация. Острую форму заболевания лечат медикаментами, отказом от пищи на 1-2 дня, а также соблюдением диеты.
Если у пациента развивается эзофагит инфекционной природы, то требуется терапия, направленная на уничтожение инфекционных агентов: антибактериальные, противогрибковые или противовирусные препараты. При рефлюксном эзофагите назначаются антисекреторные, антацидные препараты, прокинетики.
При выраженном болевом синдроме назначают обезболивающие препараты. При развитии флегмоны или абсцесса – хирургическое лечение.
Терапия хронического эзофагита предполагает устранение причины его возникновения. Остальные назначения идентичные: диета, медикаментозное лечение, отказ от вредных привычек. Некоторым пациентам показаны физиотерапевтические процедуры.
Прогноз благоприятный для эзофагита легкой и средней тяжести. Успех терапии во многом зависит от соблюдения рекомендаций по питанию и образу жизни. Специфической профилактики возникновения болезни не существует. Профилактика рецидива после успешного лечения – это соблюдение основных рекомендаций, которые врач дает после выздоровления.
Симптомы гастроэзофагеальной рефлюксной болезни (ГЭРБ)
Три наиболее распространенных симптома гастроэзофагеальной рефлюксной болезни (ГЭРБ) и рефлюкс-эзофагита включают в себя изжогу, кислый привкус во рту и дисфагию (трудность при глотании).
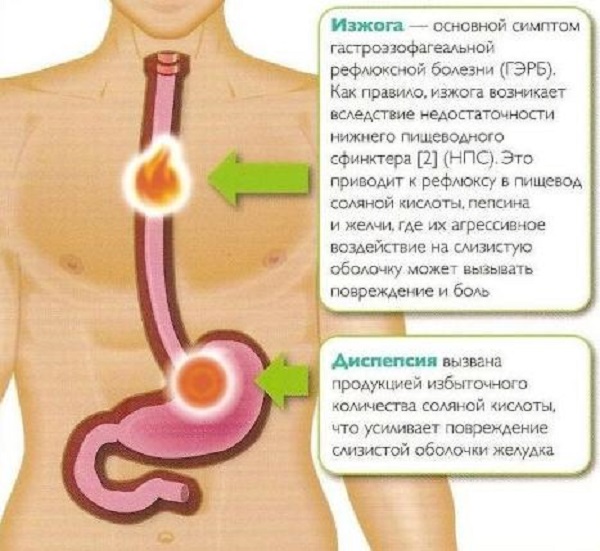
Изжога
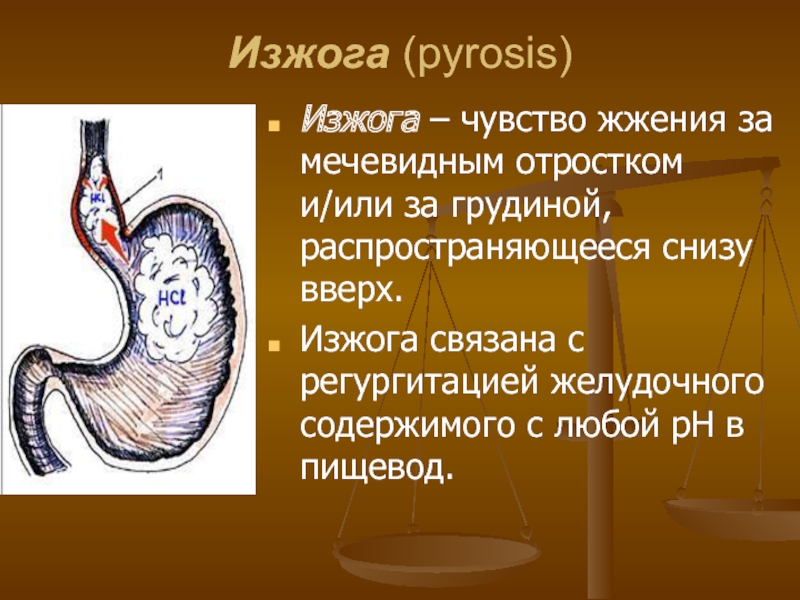
Изжога — это неприятные ощущения или жжение за грудиной. Обычно изжога усиливается после еды или когда вы наклоняетесь вниз, ложитесь.
Кислый привкус
Кислый привкус во рту появляется в результате кислотного рефлюкса — это обратное затекание желудочного сока в горло или рот.
Дисфагия
Примерно треть людей с ГЭРБ подвержены дисфагии. Это один из симптомов рефлюкс-эзофагита. Заброс желудочного сока приводит к повреждению пищевода, образованию на слизистой рубцов и его сужению, из-за чего становится труднее глотать.
Люди с дисфагией, вызванной ГЭРБ, говорят об ощущениях, что где-то за грудиной, в пищеводе, застрял кусочек пищи.
Менее частые симптомы рефлюкса
ГЭРБ может сопровождаться и другими симптомами, которые встречаются реже. Это:
- тошнота;
- затяжной кашель, который часто усиливается по ночам;
- боль в груди;
- свистящие хрипы;
- кариес;
- ларингит — воспаление гортани, вызывающее боль в горле и охриплость.
Если у вас астма на фоне ГЭРБ, симптомы астмы могут усиливаться из-за кислотного рефлюкса, так как желудочный сок будет раздражать дыхательные пути.
Симптомы ГЭРБ у детей
Многие родители не знают, что ГЭРБ может быть распространенным заболеванием у детей до двух лет. Это происходит потому, что детский пищевод короче и уже, чем у взрослых, что создает анатомические предпосылки для рефлюкса желудочного сока.
Возможные признаки гастроэзофагеальной рефлюксной болезни у маленьких детей:
- частое срыгивание — это может происходить сразу после кормления или в течение двух часов после;
- частый плач;
- раздражительность;
- неприятный запах изо рта;
- трудности со сном;
- выгибание спины во время и после кормления;
- отказ от кормления, даже если ребенок с удовольствием сосет соску.
Многие из этих симптомов распространены у грудных детей и в норме. Однако если эти признаки возникают часто, обратитесь к врачу.
Изжога и ГЭРБ: где найти врача?
В случае если изжога и кислый привкус во рту появляется у вас не чаще, чем 1-2 раза в месяц, вы можете обойтись без помощи врача. Справиться с симптомами рефлюкса и избавиться от изжоги вам поможет изменение образа жизни и питания. Кроме того, можно принимать лекарственные препараты, которые продаются в аптеке без рецепта.
Прочитайте подробнее о .