Другие статьи по теме:
- Геморрагический инсульт
- Коронавирус: как отличить от простуды и ОРВИ
- Вакцинация от Covid-19 после инсульта
- Инсульт после прививки от коронавируса
- Ишемический инсульт
- Признаки и симптомы начинающегося инсульта
*Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Клинический Институт Мозга не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте neuro-ural.ru.
Диагностика инсульта после Covid-19
При обнаружении характерных симптомов следует сразу вызвать бригаду скорой помощи. Медики после осмотра госпитализируют пациента в ближайший неврологический стационар, где специалист выполняет другие манипуляции. Оценка общих симптомов, определение неврологического статуса и сбор анамнеза помогают врачу поставить предварительный диагноз.
Дополнительные исследования:
- магнитно-резонансная или компьютерная томография головного мозга;
- общий и биохимический анализы крови;
- ангиография;
- эхокардиография.
Схемы диагностики определяется неврологом. КТ и МРТ — основные методы инструментальной диагностики.
Россия
- Все новости
- Севастополь
- Крым
- Россия
- Новороссия
- В мире
- Политика
- Реклама на ForPost
Врач перечислил способы избежать тромбоза после ковида
Больше пить, худеть, и не только.
Как уберечься от тромбоза после перенесённого коронавируса
Фото: shutterstock.com
Кто подвержен тромбозу и какие есть способы профилактики самого частого осложнения у перенёсших коронавирус, рассказала в беседе с порталом «Доктор Питер» кардиолог Татьяна Чернушенко.
Коронавирус способен поражать кровеносные сосуды изнутри, процесс свёртываемости крови нарушается, и организм отвечает тромбозами — образованием сгустков крови, которые провоцируют инсульты и закупорку сосудов.
Тромбоз как осложнение после коронавируса встречается чаще у больных с тяжёлой и средней формой заболевания, которые длительно придерживаются постельного режима и ограничены в движениях.
Высокая вероятность тромбоза также у онкобольных, людей с венозными проблемами, нарушением обмена веществ и работы сердечно-сосудистой системы. Тромбоз может развиться у женщин, принимающих оральные контрацептивы, а также иметь генетическую предрасположенность, независимо от пола.
Признаки тромбоза при коронавирусе имеют классическую форму: бледность губ и кожных покровов, слабость, головокружение, нарушение мозговой активности и давящая боль в груди.
Лучшим способом профилактики тромбоза Чернушенко называет активное движение — у «обездвиженного» человека риск появления тромбов возрастает кратно
При этом очень важно беречься от травм и переломов
Необходимо пить много чистой воды. Сколько нужно — можно рассчитать по соотношению 35 миллилитров на один килограмм веса. При недостатке жидкости в организме кровь становится более густой и способствует склейке клеток крови.
Важно отслеживать и купировать состояния, способствующие тромбозу: проводить медикаментозную терапию при гипертонии, бороться с избыточным весом. Отказаться от сигарет — сужение кровеносных сосудов при курении тоже осложняет нормальную циркуляцию крови
Для исключения острого тромбоза у пациента берут анализ на D-димер — показатель нарушения свертываемости крови. При этом плохой анализ не всегда является показанием для назначения антикоагулянтов — препаратов для разжижения тромбов. В случае с коронавирусом врач ориентируется на тяжесть заболевания.
Беспорядочный или длительный приём кроворазжижающих средств может вызвать кровоизлияние в мозг или кровотечение внутренних органов. Ни в коем случае нельзя принимать антикоагулянты и перед вакцинацией. Такие случаи были в практике терапевтов, которые замечали кровоподтёки у пациентов на обязательном осмотре перед процедурой.
Читайте по теме: Вирусолог рассказал о сроках смерти от коронавируса
Поделитесь этой новостью с друзьями:
Какой бывает инсульт после коронавируса
Согласно результатам проведенных исследований, COVID-19 преимущественно ассоциирован с повышенным риском развития ишемического инсульта. Это острое нарушение мозгового кровообращения, вызванное затруднением или прекращением поступления крови к церебральным структурам. Поскольку клетки головного мозга неспособны функционировать в условиях недостатка кислорода, возникает их повреждение. Постепенно формируется очаг клеточной смерти (некроз). Нарушается работа головного мозга. Такое состояние может стать причиной летального исхода.
Геморрагический инсульт — более редкий тип ОНМК, при котором происходит нарушение целостности крупного церебрального сосуда (артерии или вены) с выделением крови в мозговое вещество. Формирующийся очаг кровоизлияния сдавливает и повреждает окружающие нейроны, вызывает кислородное голодание тканей. Коронавирусная инфекция может лишь незначительно повысить риск возникновения такого заболевания у пациентов с предрасположенностью к ОНМК.
Предвестники инсульта
Симптомы перед приступом проявляются уже за несколько дней. Однако многие не обращают на них внимания, потому что признаки надвигающегося инсульта исчезают сами собой.
Как распознать близость «удара»? Самые главные предвестники:
- головные боли, которые появляются внезапно и быстро проходят;
- неожиданная для человека слабость;
- беспричинная тошнота;
- недлительные головокружения;
- частые смены настроения.
Также нужно обязательно обратить внимание на такую симптоматику, как:
- нарушения зрения и слуха;
- замедленный пульс;
- онемение конечности;
- приливы крови к лицу;
- нарушение речевой функции или координации движений;
- резкая потливость.
При наличии этих симптомов нужно срочно обратиться к врачу, так как предупредить инсульт еще возможно.
В течение 3-х часов с момента образования очага поражения головного мозга возникают острые проявления близкого «удара»:
- трудности при глотании;
- нестерпимая головная боль, которая приводит к обморокам;
- сильное головокружение;
- рвота;
- судороги;
- сбои в дыхании;
- тахикардия.
На этом этапе пострадавшему требуется срочная госпитализация. При своевременном оказании первой помощи снизится вероятность тяжелых осложнений.
Что делать?
КТ -ангиография проводится с применением контраста. Она озволяет увидеть тромбы, новообразования, аневризмы, патологически суженные участки сосудов. Иногда с данной задачей справляется УЗИ, при этом результат обследования отлично дополняется данными КТ. УЗИ позволяет оценить динамику кровотока, распознать его нарушение, в то время как КТ является наиболее достоверным мтодом визуальной оценки сосудов.
Существует несколько антикоагулянтных и тромболитических схем лечения, которые может рекомендовать только лечащий врач.
Если вы переживаете, что у вас или ваших близких после коронавируса могут быть патологии сосудов, восстановление (постковидный синдром) проходит тяжело, появились необычные симптомы (сильная слабость, головокружение, посинение конечностей, варикоз, пугающие задержки дыхания, фиолетовые высыпания на коже), необходимо сначала в срочном порядке обратиться с этой проблемой за профессиональной медицинской помощью к врачу, который назначит первичные консервативные методы восстановления, а также обследования, которые позволят исключить или подтвердить проблемы с сосудами.
К таким методам, помимо КТ и УЗИ относятся, например:
- Анализ крови на D-димер (факт распада тромбов в крови);
- Общий анализ крови;
- Коагулограмма;
- Липидограмма;
- ЭКГ, ЭхоКГ;
- Допплерография коронарных сосудов;
- Ангиография;
- Постоянный мониторинг артериального давления.
Важно! Терапия и профилактика заболеваний сердечно-сосудистой системы после коронавируса должна быть комплексной. Только врач сможет индивидуально подобрать нужные диагностические и лечебные мероприятия
Примерно у 60% переболевших коронавирусом и госпитализированных пациентов через 3-4 месяца обнаруживаются признаки активного миокардита (и/или перикардита). Миокардит – это воспаление воспаление сердечной мышцы, вызванное вирусным или токсическим воздействием. Болезнь вызывает нарушение сердечного ритма, дыхания, дискомфорт в грудной клетке, бледность и отечность конечностей. Если это заболевание не лечить, то прогноз будет неблагоприятным. Лечением миокардита занимается врач-кардиолог.
Помимо диагностики и приема специальных препаратов для восстановления сердечно-сосудистой системы после коронавируса пациенту рекомендуют:
Лечебную физкультуру.При отсутствии противопоказаний к некоторым видам физических нагрузок пациенту следует как можно больше двигаться. Напротив, сидячий и лежачий образ жизни будет очень вреден. Даже ежедневная утренняя зарядка 10 минут поможет укрепить сосуды, улучшить кровообращение, подвести питательные вещества и кислород к органам.
Физиопроцедуры.Иногда для восстановления сосудов пациенту рекомендуются методы лечения с применением инфракрасного излучения, аппарата для оксигенотерапии и др.
Лечение в санатории.Свежий воздух и реабилитационные процедуры будут крайне полезны.
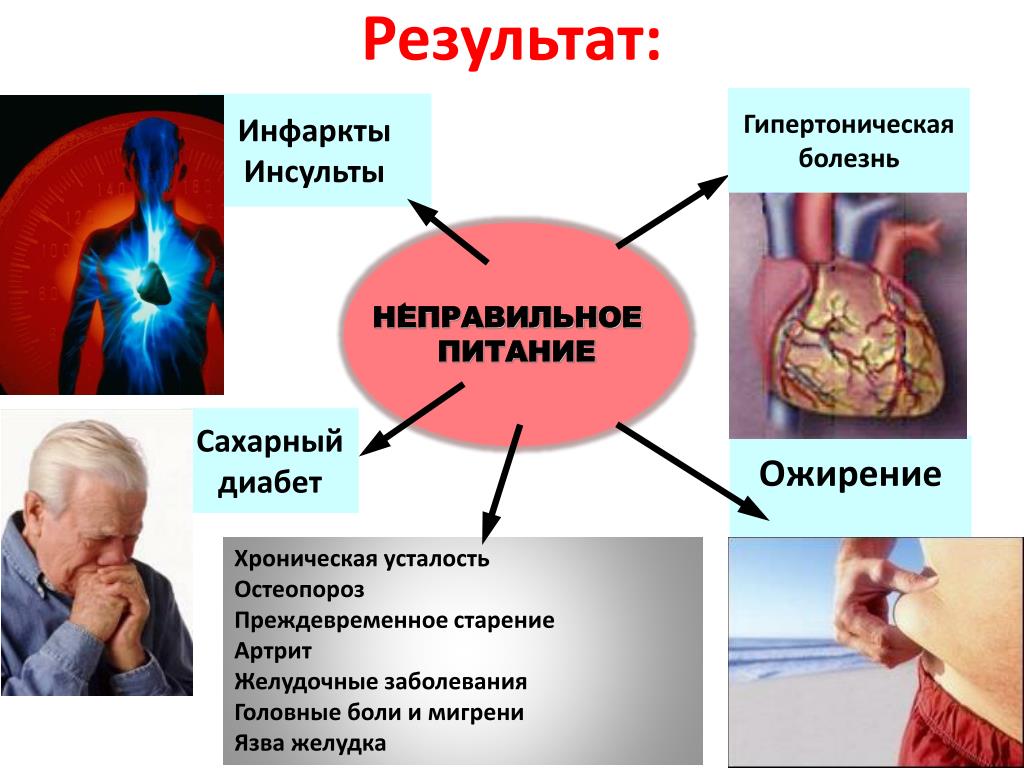
Правильное питание.Необходимо исключить все, что губительно для сосудов – алкоголь, тяжелую и холестеринсодержащую пищу. Предпочтение следует отдать свежим овощам и фруктам, медленным углеводам, белковой пище, рыбе и морепродуктам. Сахар лучше заменить на более натуральные заменители (стевию). Полезно пить травяные сборы для сосудов и сердца.
Поливитаминные комплексы и витамины.Ослабленному организму необходимы новые «строительные блоки». Для сосудов и головного мозга очень полезна полиненасыщенная жирная кислота Омега-3, особенно если в вашем рационе отсутствует рыба. Для сердечной мышцы полезен Коэнзим Q-10. Поливитаминные комплексы должны включать витамины A, B, C, D.
Отказаться от курения.
Симптомы
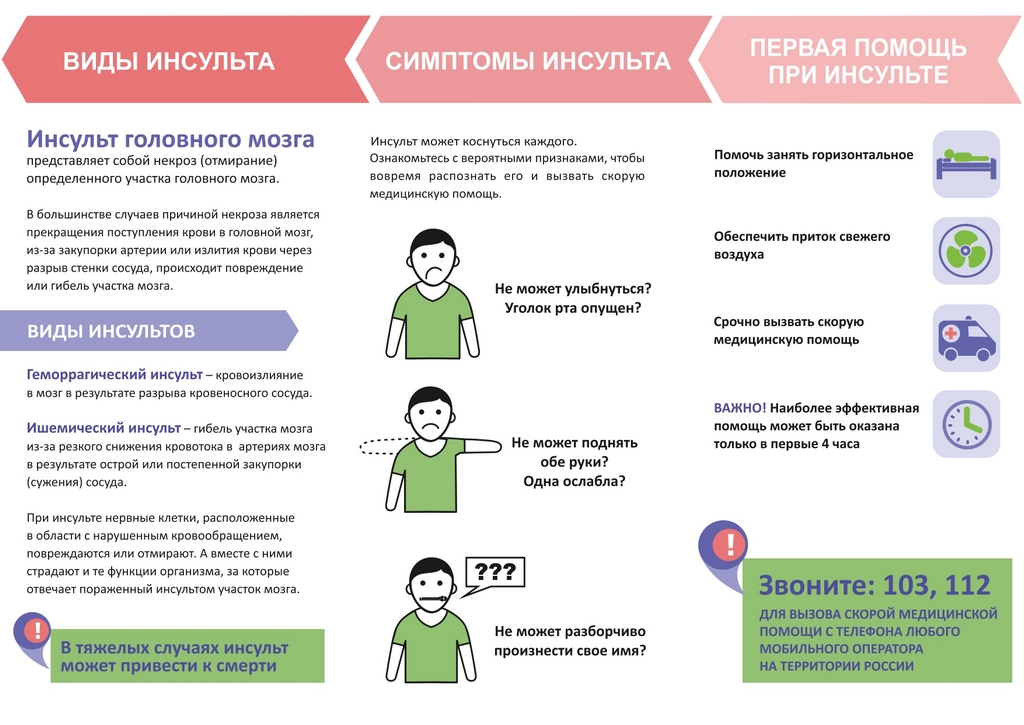
Признаки затруднения или прекращения церебрального кровотока при COVID-19 не отличаются от обычных симптомов инсульта
В первую очередь врачи рекомендуют обратить внимание на неразборчивую речь, неровную улыбку и несимметричную мимику в целом, двигательные нарушения. Можно попросить больного что-то сказать, улыбнуться или поднять обе руки вверх
При ОНМК одна конечность будет расположена чуть ниже.
Другие проявления:
- сильная головная боль;
- непонимание речи, невозможность коммуникации с другими людьми;
- нарушение ориентации в пространстве и времени;
- снижение силы мускулатуры с правой или левой стороны тела;
- тревога;
- головокружение;
- слабость;
- потеря сознания.
Симптоматика при остром нарушении мозгового кровообращения зависит от того, какой кровеносный сосуд был обтурирован. Также на проявления болезни влияют выраженность поражения органа, локализация патологических изменений и другие факторы.
Причины инсульта после Ковид
Многие пациенты спрашивают врачей: есть ли связь между инсультом и COVID-19? Коронавирусная инфекция — респираторное заболевание, преимущественно поражающее дыхательную систему человека. Болезнь вызывает кашель, одышку, лихорадку, насморк, снижение обонятельной чувствительности и другие характерные симптомы. Наиболее частое осложнение ковида — воспаление легких
При этом еще в начале пандемии ученые обратили внимание на способность инфекции влиять на состояние сердечно-сосудистой системы. У многих пациентов повреждаются сосуды микроциркуляторного русла, артерии и вены.
Возникающее в ответ на инфекционный процесс воспаление негативно влияет на внутреннюю сосудистую оболочку (эндотелий) и провоцирует образование тромбов. Плотные сгустки крови в норме образуются только при нарушении целостности сосуда для предотвращения кровопотери, но при ковиде они появляются спонтанно. Оторвавшийся тромб может с током крови попасть в церебральный сосуд с меньшим просветом и вызвать его закупорку. Это и есть наиболее вероятный механизм развития инсульта на фоне COVID-19.
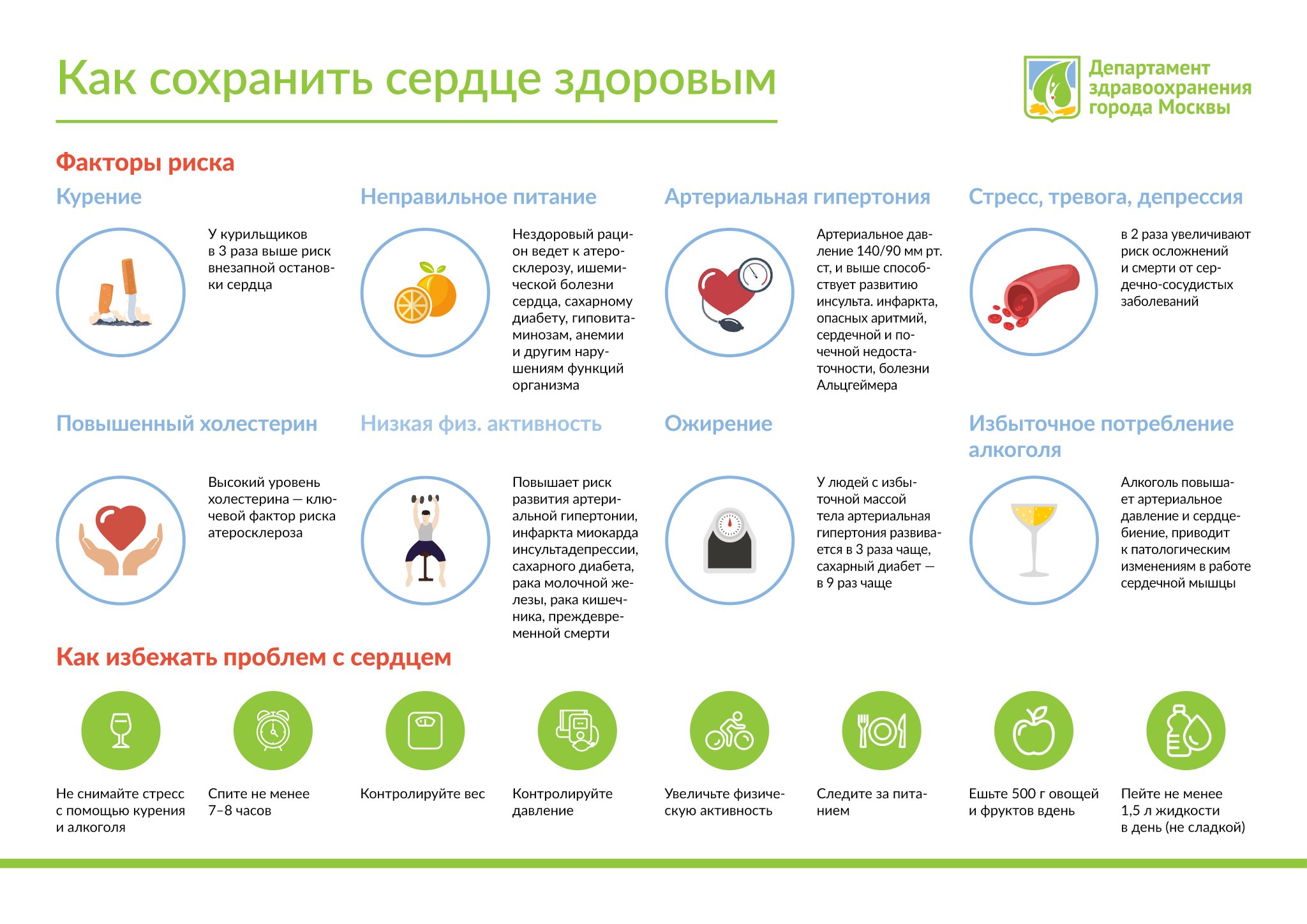
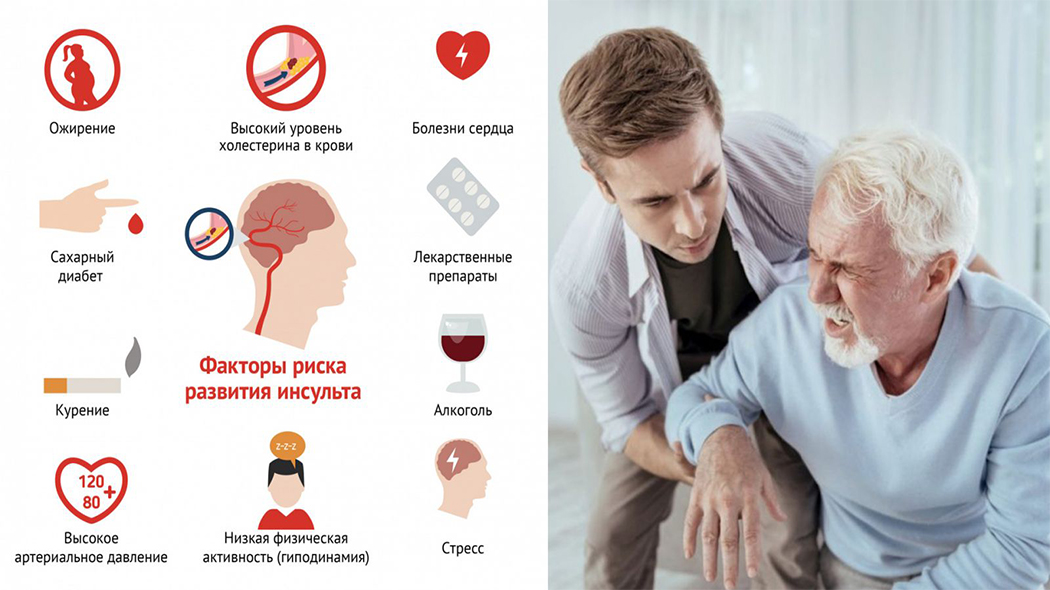
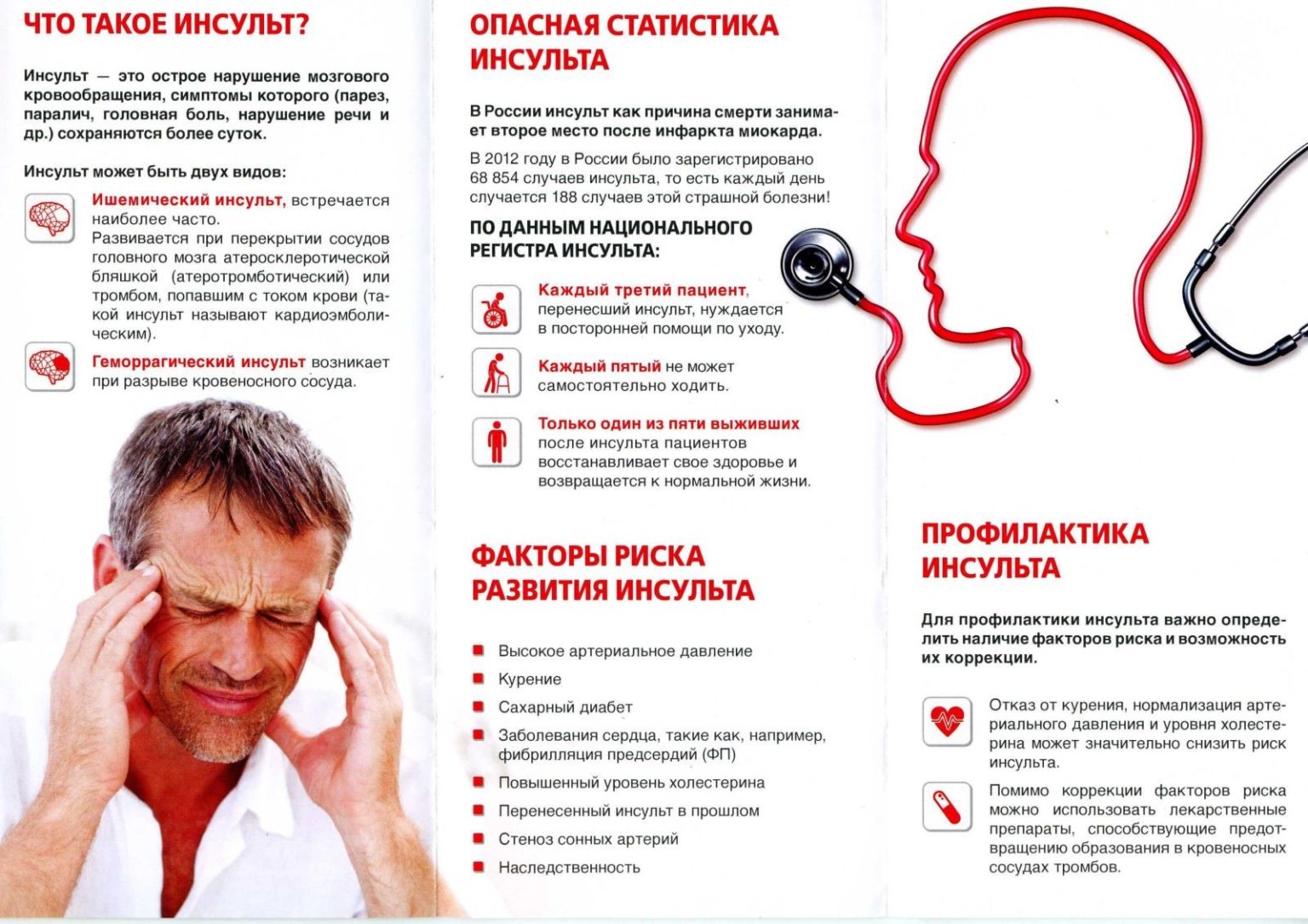
Факторы риска
Ковид повышает риск возникновения острого нарушения церебрального кровотока у всех пациентов, однако следующие коморбидности и факторы риска делают такое осложнение более вероятным:
- перенесенный ранее инфаркт миокарда;
- повышенное кровяное давление;
- нарушение ритма и/или частоты сердцебиения;
- сахарный диабет;
- ОНМК в прошлом;
- нарушение липидного профиля;
- расстройство коагуляции и склонность к формированию тромбов;
- преклонный возраст;
- наследственная предрасположенность;
- курение и алкоголизм;
- употребление наркотических веществ.
При тяжелом течении коронавируса инсульт и другие угрожающие жизни пациента осложнения возникают чаще. Если больного госпитализировали и перевели на кислородную поддержку, проводится оценка состояния крови, артериального давления и сердечной деятельности. Врачи обязательно изучают анамнез и выявляют разные виды предрасположенности к сердечно-сосудистым заболеваниям.
Что нельзя делать после инсульта
После обширного поражения мозга придется во многом изменить образ жизни, чтобы исключить рецидив. Ограничения могут носить временный или постоянный характер.
Что делать после инсульта:
- В течение года нельзя пить алкоголь. Во-первых, в реабилитационный период необходимо принимать препараты, несовместимые со спиртным. Во-вторых, алкоголь может спровоцировать образование новых атеросклеротических бляшек.
- Пожизненно отказаться от курения. Компоненты табака оказывают спастическое действие на сосуды, замедляют кровоток, повышают риск тромбоза.
- Не совершать авиаперелеты. Перепады давления могут быть опасными для поврежденных сосудов.
- Необходимо исключить воздействие высоких температур: не пребывать долго под открытым солнцем, забыть о бане.
- Придется отказаться от копченого, жирного, консерваций, не злоупотреблять сладостями, солью, яйцами, грибами, включить в рацион продукты с полезными аминокислотами, магнием, пить больше воды.
- Не переедать: ожирение провоцирует ССЗ.
- Необходимо грамотно подобрать режим отдыха и активности. Чрезмерные тренировки или гиподинамия одинаково вредны. Можно заниматься лечебной физкультурой, скандинавской ходьбой, легкими занятиями в бассейне: плавание на скорость под запретом.
- Нужно тщательно следить за своим психологическим состоянием, избегать ситуаций, провоцирующих поднятие давления. По этой причине рекомендуется уйти с нервной работы, не водить автомобиль, т. к. ситуации на дорогах вызывают стресс. После инсульта есть ограничения по роду деятельности: нельзя работать на вредных производствах, в профессиях, требующих быстрой реакции (например, водителем), а также в ночную смену и сверхурочно.
Что такое инсульт?
Заболевание представляет собой острое нарушение кровообращения в головном мозге человека. Приступ развивается стремительно. Чтобы человек серьезно пострадал – порой необратимо – требуется от нескольких минут до нескольких часов. Медики называют пределом оказания эффективной помощи временной промежуток в 6 часов. После этого восстановиться пациент уже не сможет, если выживет. Последствия инсульта – это гибель клеток мозга в связи с кислородным голоданием.
Наиболее распространены два вида инсульта:
- По ишемическому типу (ишемический) – занимает долю 75%. Особенность этой патологии – закупорка сосудов либо их сдавливание. Повреждение случается в результате наличия эмболии, тромбоза и некоторых других патологий крови, сосудов, сердца. Смертность – до 15%.
- По геморрагическому типу (геморрагический) – происходит в 20-25% случаев. При этом типе инсульта сосуды разрываются, происходит кровоизлияние в мозг. Смертность – до 35%.
Очень редко (до 7% случаев) происходит субарахноидальное кровоизлияние. Его причины – черепно-мозговые травмы либо разрыв артериальной аневризмы (тоже по причине травмирования пациента). В этом случае кровоизлияние направлено в пространство между мягкой и паутинной оболочками головного мозга. В результате такого «удара» умирает более половины пострадавших.
Пройти обследование вы можете в нашей клинике по адресу: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 20 лет
Список источников
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson’s disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Главное – вовремя обратиться к врачу
Врач, лечащий инсульты, – это невролог. Он принимает участие в восстановлении утраченных психических и физических функций. Основные задачи специалиста при работе с больными, которые уже выписаны из стационара – это вторичная профилактика, которая направлена на предотвращение повторного приступа, а также медикаментозное лечение последствий «удара».
Современным методом диагностики патологии является УЗ дуплексное сканирование сосудов шеи. Формируется изображение сосуда, отображается его проходимость и строение. Диагностика позволяет вовремя выявить и предотвратить сосудистые заболевания, включая инсульт.
Пройти исследование нужно при:
- частых обмороках, головных болях, головокружении;
- гипертонии;
- аритмии;
- повышенном уровне холестерина;
- черепно-мозговых травмах;
- нарушениях сна, зрения и слуха;
- ослабленном внимании, снижении памяти.
Необходимые исследования назначает врач-невролог. На основе данных диагностики прописывается лечение, которое различается, в зависимости от типа инсульта.
Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
Осложнения после инсульта
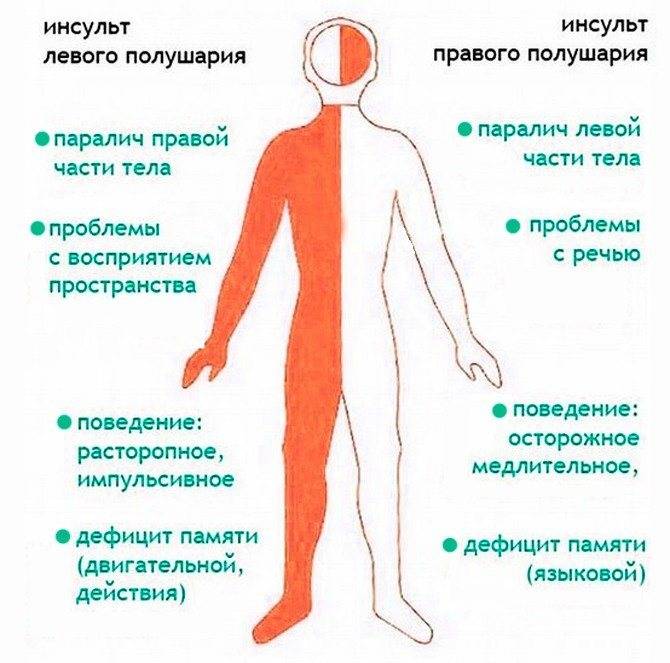
Паралич
Такое осложнение возникает при вовлечении в патологический процесс двигательного центра. Наиболее часто происходит кровоизлияние в левое полушарие мозга, в связи с чем «отнимается» правая часть тела. Также паралич может быть левосторонним. Пациент в результате не может сокращать мышцы и делать какие-либо движения. При этом поведение и восприятие окружающего мира различаются у больных с право- либо левосторонним параличом. Часто происходит нарушение психики (чрезмерная агрессия, например) или мышления.
Кома
Такое состояние может сохраняться от нескольких часов до нескольких лет. Кома случается по причине повреждений коры и подкоркового вещества головного мозга, в результате чего тормозятся все сигналы. В коме у пациента угнетено дыхание и сердечная функция, он находится в бессознательном состоянии, нарушены рефлексы. Некоторые впадают в кому стремительно, а кто-то – постепенно. Во втором случае в течение нескольких часов:
- пациент часто зевает;
- чувствуется общая усталость и недомогание;
- изменяется пульс;
- тело немеет;
- координация движений нарушается;
- конечности утрачивают чувствительность и подвижность;
- наблюдается нарушение сознания;
- дыхательная деятельность становится поверхностной.
Отек мозга
Одно из самых опасных проявлений инсульта. Симптоматика включает: судороги вкупе с психомоторной возбудимостью, головную боль, тошноту и рвоту на фоне повышенного внутричерепного давления.
Отек разделяют на два вида:
- Цитотоксический. Клетки головного мозга отекают в связи с дефицитом кислорода и аденозинтрифосфата. В результате неправильно работают мембранные насосы, в клетки проникают ионы натрия, накапливается вода.
- Связанный с нарушением оттока межклеточных и межтканевых жидкостей, а также крови. Происходит при повреждении капилляров.
Афазия
Нарушение речи и способности писать. Может выражаться в невозможности понять, что говорят другие, замедленной речи, трудностях с запоминанием и письмом.
Нарушение координации
При инсульте нарушается тонус мышц, а также координация движений. В результате человек не может передвигаться без посторонней помощи. Мышцы также спазмируются, в результате чего действия больного еще более затруднены, так как он вынужден преодолевать сопротивление собственного тела.
Рецидив заболевания, почему он бывает?
Провоцирующими факторами второго и последующих приступов выступают атеросклероз, гипертония, тромбозы, неправильное строение сосудов, диабет. Кроме того, часто пациенты вредят сами себе. Поборов первые трудности, они пренебрегают посещением врача и выполнением его рекомендаций. Многие снова возвращаются к вредным привычкам, не лечат сопутствующие патологии.
Как делать массаж после инсульта
Массаж помогает восстановить кровоток и отток лимфы, двигательную функцию, снизить болевой синдром, нормализовать тонус мышц. Больные после инсульта часто пребывают в состоянии депрессии, а массаж — один из самых доступных способов улучшить настроение. Массаж назначают уже в первую неделю реабилитации, при ишемическом инсульте — на 2-4 сутки.
Сначала проводят короткие сеансы по 5 минут, постепенно увеличивая время процедур до 15-30 минут. Пациента не следует переворачивать на живот (в дальнейшем это возможно, но только если разрешил лечащий врач). Первые три процедуры следует посвятить массированию бедер и плеч. С четвертой процедуры можно задействовать мышцы груди, плеч, предплечий, кистей, ног до самых подошв. С восьмой процедуры, если нет запрета доктора, можно перекладывать пациента на бок (на здоровую сторону) и массировать спину.
После инсульта многих пугает ограничение подвижности конечностей, и возникает вопрос: что делать, если нога после инсульта немеет? Начинать необходимо с передней поверхности, затем проработать заднюю поверхность бедра, спускаясь до голеней и стоп.
Более подробную информацию по домашней реабилитации пациентов с инсультом вы можете получить в «Чеховском сосудистом центре» Московской области. Мы консультируем, проводим диагностику, оказываем квалифицированную медицинскую помощь при ССЗ, а при необходимости проводим операции.
Какие сосудистые осложнения наиболее опасны после коронавируса?
Наиболее распространенным и тяжелым осложнением после коронавируса являются тромбозы, особенно при стенозе — сужении сосудов, и разрывы аневризм (выпячивание стенки сосуда с ее истончением). Необходимо учитывать, что поврежденный вирусом эндотелий сосудов восстанавливается медленно, а процессы, происходящие в организме, дают повышенную нагрузку на всю систему кровообращения.
Тромбы, желеобразные сгустки крови, клеточных компонентов и белков, формируются в связи с повреждением сосудов, да еще и на фоне сгущения (нарушения свертываемости) крови. Они растут со временем и циркулируют в крови, при этом пациент не подозревает и не чувствует, что у него формируется тромб.
Такие тромбы могут блокировать артерии сердца и головного мозга. Поэтому осложнением коронавируса может быть инфаркт или инсульт. Не меньшую угрозу для жизни представляет и тромбоэмболия легочной артерии (ТЭЛА). Причем часто тромбы, блокирующие сосуды легких, изначально образуются в глубоких венах ног, после чего они отрываются и перемещаются. Поэтому при наличии таких симптомов как:
- внезапная беспричинная одышка,
- боль в груди,
- кровь в отделяемом при кашле,
- грудные хрипы,
- обморочное состояние, холодный пот, и головокружение,
- резкое учащение пульса в покое.
Речь может идти именно о ТЭЛА. Пациенту в срочном порядке рекомендуется сделать КТ легочной артерии с контрастом. К сожалению в большинстве случаев такая диагностика носит пост симптоматический характер, как и диагностика инсульта. Компьютерная томография в таких случаях является предпочтительным методом визуальной оценки сосудов.
Препараты при инсульте
После приступа больной должен принимать препараты, которые помогут ему быстрее восстановиться.
Обязательно нужно принимать следующие лекарства:
- гипотензивные таблетки;
- противоотечные;
- вазотонические;
- кардиотоничесикие;
- спазмолитические.
После стабилизации пациента ему могут прописать антидепрессанты, чтобы снять стрессовый фактор, объясняющийся боязнью нового приступа.
После ишемического инсульта в первые часы назначают:
- тромболитики для растворения тромбов;
- антикоагулянты.
При геморрагическом инсульте прописывают:
- гемостатики;
- ангиопротекторы;
- препараты для нормализации артериального давления;
- при неэффективности последних – ганглиоблокаторы.
Средства профилактики ишемического инсульта:
- гипотензивные средства;
- гиполипидемическое лечение;
- антигипертензивная терапия.
Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская