Рак легких – онкологическое заболевание, которое занимает первое место по частоте летальных исходов в мире и второе по распространенности. Полностью избавиться от болезни или приостановить ее прогресс можно лишь на начальных стадиях, используя комбинацию хирургических методов и медикаментозной терапии. Для своевременного обнаружения необходимо распознать первичные признаки опухоли, но нередко она быстро развивается и без симптомов.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>
Классификация
Выделяют центральную и периферическую формы рака легких. При первой форме поражаются крупные бронхи и ткани прилегающих органов и сосудов, что вызывает нарушение вентиляции легких. Периферическая форма рака (правого или левого легкого ) локализуется в мелких бронхах. Ее особенность заключается в протекании злокачественного процесса практически без симптомов. Из-за этого болезнь часто обнаруживают лишь на поздних стадиях.
Выделяют 4 стадии:
- 1 стадия – опухоль в легком имеет небольшой размер (до 3 см). Новообразование еще не распространяется в лимфатическую систему и кровь, что означает отсутствие процесса метастазирования.
- 2 стадия – злокачественные новообразования достигают от 5 до 7 см в диаметре.
- 3 стадия – превышение опухоли в размере 7 см и затрагивание близлежащих лимфатических узлов. Злокачественные процессы передаются на плевру, грудную клетку, верхние отделы гортани и трахею.
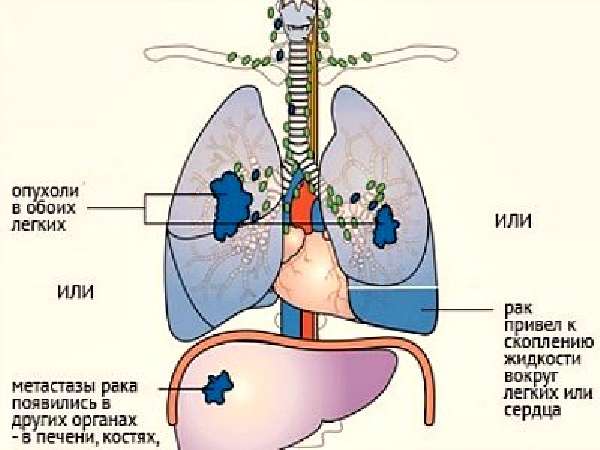
- 4 стадия – распространение метастаз практически на все органы.
Причины
Причиной возникновения рака легких является повреждение клеток под действием канцерогенов. У мужчин и женщин это спровоцировано следующими факторами:
- Курение. В 8 из 10 случаев опухоль в бронхах образуется в пожилом возрасте из-за многолетней вредной привычки, связанной с вдыханием большого объема табачного дыма.
- Радиоактивное облучение, приводящее к генетическим изменениям клеток легких.
- Пассивное курение. Не только сами заядлые любители сигарет могут стать жертвами рака легких, но и люди, пассивно вдыхающие табачный дым.
- Работа на вредных производствах. Опухоль в бронхах может быстро развиться у служащих металлургических, угледобывающих и деревообрабатывающих предприятий.
- Хронические воспалительные заболевания (пневмония, хронический бронхит).
- Запыленность воздуха. При повышении концентрации пыли на 1% риск возникновения опухоли увеличивается на 15%.
- Вирусы. Согласно последним исследованиям, некоторые вирусы способны повредить ДНК клеток, что приведет к их неконтролируемому делению.
Первичные признаки
Симптоматика рака легких на ранней стадии определяется клинико-анатомической формой локализации злокачественных новообразований, их размерами, структурой и темпами роста. На характер проявления влияют степень метастазирования и поражения окружающих тканей.
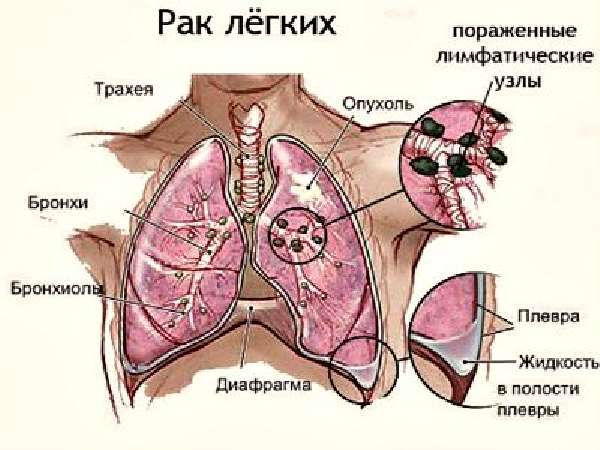
На начальных стадиях симптомы могут быть неспецифичными или отсутствовать полностью, как при доброкачественных новообразованиях. Чтобы понять рак легких это или нет, необходимо знать первичные признаки проявления:
- сухой кашель, усиливающийся при физических нагрузках, переохлаждении и в положении лежа;
- кровохарканье, проявляющееся в мокроте в виде прожилок (у 50% больных);
- выведение гнойной мокроты с содержанием слизи, вызванной прорастанием опухоли в бронхах;
- одышка, которая со временем приносит все больший дискомфорт, так как просвет бронхов частично перекрывается;
- постоянная осиплость голоса;
- боли в спине и грудной клетке, передающиеся в шею, лопатки и руки.
Из-за неспецифичности первичных признаков, развивающийся рак легких нередко выглядит, как обычные легочные заболевания. Потому определить его в домашних условиях практически невозможно. Нередко опухоль в бронхах проявляется в виде рецидивирующей пневмонии, трудно поддающейся лечению.
При развитии опухоли происходит интоксикация, которая проявляется в виде общей симптоматики:
- снижение веса;
- уменьшение трудоспособности;
- общая усталость.
Косвенная симптоматика
При раке легких на начальной стадии у взрослых и детей могут появиться косвенные первые признаки опухоли:
- побледнение кожных покровов;
- появление сероватого оттенка лица;
- отек лика и верхушки грудной клетки;
- пожелтение склер и белков глаз;
- расширение и набухание вен на груди.
Нередко подтверждением развития опухолевого процесса в легких является повышенная температура, которая не проходит длительное время. С постепенным течением злокачественного процесса в бронхах у больного могут нарушиться глотательные функции, появиться боли в костях, нередко переломы.
Диагностика
Для того чтобы проверить на наличие/отсутствие рака бронхов используют следующие методы:
- Рентгенография – самый и доступный способ диагностики. Рентгеновские снимки позволяют обнаружить злокачественные новообразования, определить их размеры и распространенность в близлежащие ткани лимфатических соединений и органов.
- Компьютерная томография (КТ). Это более информативный метод, имеющий разновидности (с контрастным веществом, мультиспиральная КТ, позитронно-эмиссионная томография ). КТ позволяет выявить рак легких на начальных стадиях, протекающих без симптомов.
- Гистологический анализ биоптата. Материал на анализ получают путем трансторакальной биопсии под контролем компьютерной томографии или во время бронхоскопии.
- Цитологический анализ мокроты. Исследование направлено на выявление атипичных клеток, которые могут появиться в прорастающих просветах бронхов при развитии ракового процесса.
- Анализ крови на онкомаркеры. При выявлении независимых онкомаркеров диагностируют начало процесса образования опухоли или уже развивающийся рак. Для этого используют онкомаркеры CEA, CYFRA 21. 1, SCCA, NSE, ProGPR. Для того чтобы увеличить эффективность диагностики, проводят исследование с определением комбинации онкомаркеров.
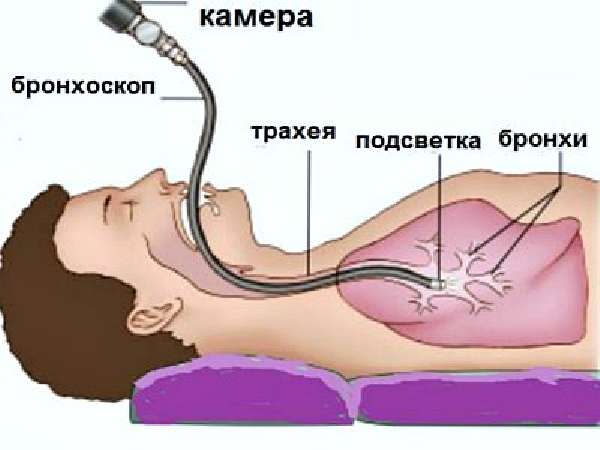
- Бронхоскопия с использованием гибкого оптоволоконного бронхоскопа. Проводится при наличии признаков бронхообструкции неясного происхождения и является эффективными методом диагностирования центральной опухоли. Чтобы получить более точные результаты, применяют флуоресцентную бронхоскопию, позволяющую рассмотреть слизистую оболочку легких под специальным освещением из гелий-кадмиевого лазера.
На начальных стадиях симптомы могут быть неспецифичными или отсутствовать полностью, как при доброкачественных новообразованиях. Чтобы понять рак легких это или нет, необходимо знать первичные признаки проявления:
- сухой кашель, усиливающийся при физических нагрузках, переохлаждении и в положении лежа;
- кровохарканье, проявляющееся в мокроте в виде прожилок (у 50% больных);
- выведение гнойной мокроты с содержанием слизи, вызванной прорастанием опухоли в бронхах;
- одышка, которая со временем приносит все больший дискомфорт, так как просвет бронхов частично перекрывается;
- постоянная осиплость голоса;
- боли в спине и грудной клетке, передающиеся в шею, лопатки и руки.
Из-за неспецифичности первичных признаков, развивающийся рак легких нередко выглядит, как обычные легочные заболевания. Потому определить его в домашних условиях практически невозможно. Нередко опухоль в бронхах проявляется в виде рецидивирующей пневмонии, трудно поддающейся лечению.
При развитии опухоли происходит интоксикация, которая проявляется в виде общей симптоматики:
- снижение веса;
- уменьшение трудоспособности;
- общая усталость.
Косвенная симптоматика
При раке легких на начальной стадии у взрослых и детей могут появиться косвенные первые признаки опухоли:
- побледнение кожных покровов;
- появление сероватого оттенка лица;
- отек лика и верхушки грудной клетки;
- пожелтение склер и белков глаз;
- расширение и набухание вен на груди.
Нередко подтверждением развития опухолевого процесса в легких является повышенная температура, которая не проходит длительное время. С постепенным течением злокачественного процесса в бронхах у больного могут нарушиться глотательные функции, появиться боли в костях, нередко переломы.
Диагностика
Для того чтобы проверить на наличие/отсутствие рака бронхов используют следующие методы:
- Рентгенография – самый и доступный способ диагностики. Рентгеновские снимки позволяют обнаружить злокачественные новообразования, определить их размеры и распространенность в близлежащие ткани лимфатических соединений и органов.
- Компьютерная томография (КТ). Это более информативный метод, имеющий разновидности (с контрастным веществом, мультиспиральная КТ, позитронно-эмиссионная томография ). КТ позволяет выявить рак легких на начальных стадиях, протекающих без симптомов.
- Гистологический анализ биоптата. Материал на анализ получают путем трансторакальной биопсии под контролем компьютерной томографии или во время бронхоскопии.
- Цитологический анализ мокроты. Исследование направлено на выявление атипичных клеток, которые могут появиться в прорастающих просветах бронхов при развитии ракового процесса.
- Анализ крови на онкомаркеры. При выявлении независимых онкомаркеров диагностируют начало процесса образования опухоли или уже развивающийся рак. Для этого используют онкомаркеры CEA, CYFRA 21. 1, SCCA, NSE, ProGPR. Для того чтобы увеличить эффективность диагностики, проводят исследование с определением комбинации онкомаркеров.
- Бронхоскопия с использованием гибкого оптоволоконного бронхоскопа. Проводится при наличии признаков бронхообструкции неясного происхождения и является эффективными методом диагностирования центральной опухоли. Чтобы получить более точные результаты, применяют флуоресцентную бронхоскопию, позволяющую рассмотреть слизистую оболочку легких под специальным освещением из гелий-кадмиевого лазера.
Методы лечения
При диагностировании рака легких требуется незамедлительное лечение. В зависимости от тяжести состояния пациента и стадии заболевания врачи могут использовать следующие методы:
- оперативное удаление опухоли;
- химиотерапия, направленная на подавление роста раковых клеток;
- лучевая терапия, воздействующая на злокачественные новообразования жесткими видами излучений.
Хирургическое вмешательство
Хирургическое вмешательство может быть радикальным или паллиативным (временно облегчающим состояние). Первое означает, что очаги опухоли и пораженные метастазами лимфатические узлы иссекаются. Нередко хирургическое вмешательство комбинируют с другими методами лечения.
Противопоказания к хирургическому вмешательству:
- распространение опухолевых новообразований на близлежащие органы и ткани, не позволяющие провести хирургическое вмешательство;
- сердечная недостаточность;
- наличие отдаленно расположенных метастаз;
- серьезные патологии внутренних органов.
Суть хирургического вмешательства – вскрытие грудной клетки и частичная либо полная резекция легкого. Операция проходит под общим наркозом. При этом после нее пациент должен находиться в стационаре от двух недель до нескольких месяцев. Это связано с возможными последствиями удаления бронхов: одышка, затруднение дыхания и боли.
Химиотерапия
Схема лечения химиотерапией назначается в зависимости от формы и стадии заболевания. Она включает в себя:
- гормональную терапию;
- иммунологическое лечение.
Для химиотерапии используют цитостатики, которые подавляют быстрое развитие и рост раковых клеток:
- Винкристин;
- Гемцитабин;
- Этопозид;
- Нимустин;
- Цисплатин;
- Иринотекан;
- Паклитаксел;
- Доксорубицин;
- Циклофосфамид.
Суть хирургического вмешательства – вскрытие грудной клетки и частичная либо полная резекция легкого. Операция проходит под общим наркозом. При этом после нее пациент должен находиться в стационаре от двух недель до нескольких месяцев. Это связано с возможными последствиями удаления бронхов: одышка, затруднение дыхания и боли.
Химиотерапия
Схема лечения химиотерапией назначается в зависимости от формы и стадии заболевания. Она включает в себя:
- гормональную терапию;
- иммунологическое лечение.
Для химиотерапии используют цитостатики, которые подавляют быстрое развитие и рост раковых клеток:
- Винкристин;
- Гемцитабин;
- Этопозид;
- Нимустин;
- Цисплатин;
- Иринотекан;
- Паклитаксел;
- Доксорубицин;
- Циклофосфамид.
Чтобы уменьшить размеры новообразований, цитостатики назначают до хирургического вмешательства. В большинстве случаев химиотерапия позволяет добиться лечебного эффекта. Однако обширное воздействие на организм сильными препаратами имеет обратимый характер.
Лучевая терапия
Лучевой терапией воздействуют на раковые клетки. Для повреждения опухолевых новообразований используют контактные методы или технологию брахитерапии, которая связана с имплантацией радиоисточника излучения непосредственно в пораженную зону. Вживление источника лучей позволяет повысить эффективность терапии, одновременно снизив токсичность лечения.
Существует технология «Кибер-нож», суть которой заключается в идеально точном воздействии на скопления раковых клеток. Разрушающее действие, от которого умирают злокачественные клетки, основано на ионизирующем излучении.
После эффективного использования вышеперечисленных методов лечения важным является профилактика. Курильщикам стоит отказаться от вредной привычки, чтобы проведенная химиотерапия не была напрасной. При максимальном снижении факторов риска восстановление будет протекать активнее, вероятность рецидива снизится. Больному назначается правильное питание и занятия спортом, направленные на укрепление иммунитета. При этом каждый год ему необходимо проходить полную диагностику.
Прогноз
Прогноз строится на основе действий, принятых пациентом. Если лечение не было оказано, то в 90% случаях смерть наступает через 1–2 года. Если больному проводится некомбинированное хирургическое вмешательство, то в 30% пациенты живут до 5 лет. Если хирургическое вмешательство было проведено на первой стадии, то процент выживаемости достигает 80%, на второй – 45%, третьей – 20%. При использовании других методов шанс на излечение низкий – 1 из 10.
Только при своевременном обнаружении рака легких пациент может надеяться на благоприятный исход. На последней стадии опухоль поражает почти все органы, потому даже хирургическое вмешательство становится неэффективным. При появлении каких-либо симптомов необходимо срочно обратиться к специалистам для установления диагноза.