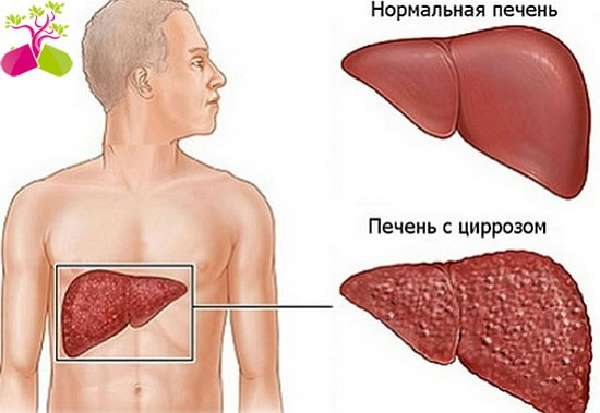
Пневмония – это острое инфекционное заболевание, поражающее респираторные отделы легких и характеризующееся накоплением воспалительного экссудата в альвеолах.

Клиническая картина
Основные признаки пневмонии:
- интоксикационный синдром (лихорадка, озноб, повышенная потливость ночью, тошнота, потеря аппетита, головная боль, недомогание, общая слабость);
- кашель, сначала сухой, затем с выделением слизисто-гнойной мокроты;
- боль в груди и одышкаа во время дыхания.
Клиническое течение воспаления легких отличается у взрослых и детей, это связано с тем, что дыхательная и иммунная системы детей являются недостаточно сформированными. Вследствие этого в детском возрасте наиболее частым осложнением пневмонии является бронхообструктивный синдром. Данное осложнение может встречаться и у взрослых при сопутствующей легочной патологии (бронхиальная астма, ХОЗЛ).
Бронхообструктивный синдром развивается чаще при пневмонии вирусной этиологии, так как вирусы вызывают массивный выброс медиаторов воспаления (цитокинов и интерлейкинов) и способствуют дегрануляции тучных клеток, выделяющих гистамин.
Данная патология обусловлена сложными процессами, взаимно отягощающими течение пневмонии:
- инфильтрация стенки бронха иммунными клетками (макрофагами, нейтрофилами, лимфоцитами);
- гиперсекреция слизи бокаловидными клетками;
- сокращение и гипертрофия миоцитов стенки бронхов.
Бронхообструкцию при пневмонии следует отличать от таковой при бронхиальной астме и остром бронхиолите, так как при этих патологиях воспалительная реакция протекает по гиперчувствительному типу и сопровождается избыточным выделением иммуноглобулинов класса Е.

Основные признаки бронхообструктивного синдрома:
- Свистящее дыхание у пациента, которое слышно на расстоянии.
- Признаки эмфиземы легких (горизонтальный ход ребер, увеличение объема грудной клетки в переднезаднем направлении, расширение межреберных промежутков, уплощение купола диафрагмы, втяжение надключичного пространства).
- Экспираторная одышкаа (затруднение выдоха) и участие вспомогательной мускулатуры в акте дыхания.
- Сухой, приступообразный кашель, изнуряющий пациента.
- Перкуторно над легочными полями определяется коробочный звук.
- Аускультативно выслушивается обилие сухих свистящих хрипов.
Основным методом диагностики бронхоспазма при воспалении легких является спирометрия.
Спирометрия – это метод оценки функции внешнего дыхания, позволяющий выявить обструктивные и рестриктивные легочные нарушения. Основные показатели, определяемые при данном исследовании:
- пиковая объемная скорость выдоха;
- функциональная жизненная емкость легких;
- экспираторные и инспираторные величины потока при 75%, 50% и 25% ФЖЕЛ.
Для дифференцирования бронхоспазма от бронхиальной астмы и хронического обструктивного бронхита проводится проба Тиффно с бронходилататором (чаще это сальбутамол или беродуал), которая показывает, насколько лабильна бронхиальная стенка.
Лечение бронхообструктивного синдрома

При возникновении бронхоспазма лечение пневмонии не ограничивается антибактериальными препаратами и муколитиками. Медикаментозная терапия должна быть комбинированной и обоснованной и включать в себя следующие группы препаратов:
- бета-2-адреномиметики короткого действия (сальбутамол, фенотерол);
- М-холиномиметики (ипратропия бромид, атровент);
- метилксантины (эуфиллин, теофиллин);
- ингаляционные глюкокортикостероиды (флутиказон, беклометазон);
- комбинированные препараты (беродуал, серетид).
Бета-2-агонисты короткого действия взаимодействуют с бета-2-рецепторами в бронхах, уменьшая при этом бронхоспазм. Обладают наиболее быстрым эффектом из всех вышеперечисленных, но способны вызывать привыкание и необратимо блокировать эти рецепторы.
Ингаляционные глюкокортикостероиды обладают способностью уменьшать инфильтрацию бронхиальной стенки и препятствовать секреции слизи бокаловидными клетками. Большим преимуществом ингаляционной формы является отсутствие побочных эффектов системного действия.
Комбинированные препараты представляют собой объединение бронходилатирующих веществ, синергическое действие которых способствует уменьшению доз препаратов и ускорению развития необходимого эффекта.
Например, беродуал представляет собой сочетание М-холиномиметика (ипратропия бромида) и бета-2-адреномиметика (фенотерола), данные вещества усиливают друг друга и улучшают спазмолитическое действие на бронхи. Беродуал можно использовать как раствор для небулайзера.
Ингаляции небулайзером у детей
Одной из наиболее важных задач для пульмонологов ранее являлось обеспечение доставки лекарственного препарата прямо в бронхи (особенно в мелкие) и уменьшение его потерь в ротовой полости и верхних воздухоносных путях. С этой задачей отлично справился прибор, называющийся небулайзер.
Небулайзер представляет собой специальный аппарат, который создает аэрозоль из лекарственного вещества необходимой дисперсности. Он преобразует лекарство в микрочастицы, которые легко достигают мелких бронхов и снимают отек слизистой оболочки. При этом эффект развивается намного быстрее, чем при банальной ингаляции, и доза медикаментов снижается.
Существует два типа небулайзеров: ультразвуковые и компрессорные, каждый из которых имеет свои положительные и отрицательные качества.
Ультразвуковые приборы преобразуют лекарственные вещества в аэрозоль с помощью ультразвука, а компрессорные – благодаря создаваемому ими давлению в жидкости.
В качестве растворов для ингаляций можно использовать водные и масляные растворы лекарственных препаратов.
Хороший результат выявляется также при ингаляциях веществ, разжижающих мокроту и стимулирующих работу мерцательного эпителия. К таким препаратам относятся 2-процентный раствор натрия бикарбоната, ферментные вещества (трипсин, химотрипсин), эвкабал (препарат, содержащий эвкалиптовое и пихтовое масло).