Врачи-пульмонологи часто ставят своим пациентам такой диагноз, как бронхоэктатическая болезнь. Легкие человека устроены очень сложно. Они образованы бронхами различного порядка, которые заканчиваются альвеолами. В последних происходит газообмен. При бронхоэктатической болезни происходит необратимое расширение и деформация бронхов, что проявляется нарушением функции органа.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>
Развитие патологии у взрослых и детей
Бронхоэктазия — это патологическое состояние, характеризующееся расширением (эктазией) определенного участка бронхов по причине повреждения стенки. Бронхоэктазами называются видоизмененные бронхи. От этого заболевания страдают преимущественно молодые лица, включая детей.
Наиболее высокий уровень заболеваемости отмечается в группе от 5 до 25 лет. Мужчины болеют чаще женщин. Обусловлено это образом жизни (курением, профессиональными вредностями). Распространенность этой легочной патологии среди населения составляет 0,5-1,5%.
Болезнь протекает в форме бронхолегочной инфекции с частыми рецидивами. Таких больных беспокоит постоянный продуктивный кашель. Может поражаться один сегмент легкого или целая доля. Реже выявляется диффузная бронхоэктатическая болезнь.
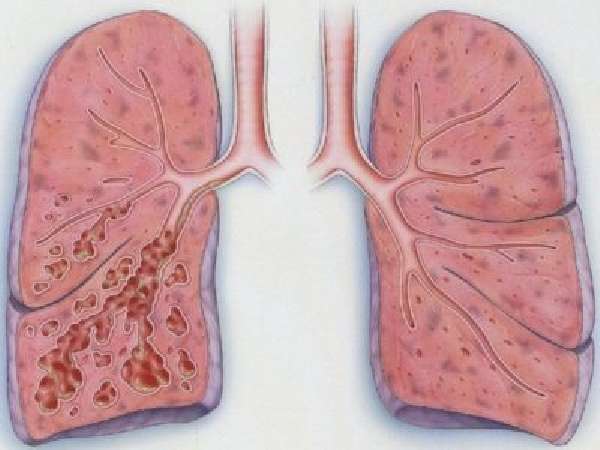
Разновидности заболевания
Классификация данной патологии основывается на следующих признаках:
- причине развития;
- форме деформации бронхов;
- фазе течения;
- состоянии паренхиматозной ткани легкого;
- степени выраженности клинических проявлений;
- локализации патологического процесса.
Разновидности заболевания
Классификация данной патологии основывается на следующих признаках:
- причине развития;
- форме деформации бронхов;
- фазе течения;
- состоянии паренхиматозной ткани легкого;
- степени выраженности клинических проявлений;
- локализации патологического процесса.
В зависимости от основного этиологического фактора различают врожденную и приобретенную бронхоэктатическую болезнь. Первичная форма развивается после рождения у маленьких детей и обусловлена недоразвитием тканей. Вторичная вызвана заболеваниями органов дыхательной системы. По форме деформации бронхов различают цилиндрическую, мешковидную, веретенообразную, четкообразную и смешанную бронхоэктатическую болезнь.
Цилиндрический тип деформации чаще развивается на фоне инфекционных заболеваний. При этом происходит равномерное расширение бронхов. Отличительная особенность этой формы — легкое течение вследствие скопления небольшого количества гнойного секрета. Если на бронхе образуется несколько полостей овальной формы, то он приобретает вид четок. Эта форма болезни протекает более тяжело ввиду скопления гноя.
Очень часто наблюдается мешковидное расширение. Бронхи одиночные и имеют формы мешка или шара. Это ничто иное, как выпячивание стенки, в которой скапливаются мокрота и гной. Все это затрудняет отхождение секрета и нарушает движение воздуха. Иногда диаметр расширенных бронхов плавно сужается. Такая разновидность бронхоэктазии протекает легко, так как есть условия для отхождения секрета.
Различают фазу обострения и временного улучшения состояния больного (ремиссии). Бронхоэктатическая болезнь может протекать с ателектазом или без такового. В первом случае в паренхиме ткани формируются спавшиеся, безвоздушные участки. Бронхоэктазия бывает односторонней (вовлечены бронхи одного легкого) или двусторонней. Болезнь протекает в легкой, выраженной, тяжелой или осложненной форме.
Основные этиологические факторы
Причины развития этого заболевания многочисленны. Они различаются в зависимости от формы бронхоэктатической болезни. Причина развития врожденных бронхоэктазов — нарушение процесса развития бронхов еще во время внутриутробного развития малыша. Неполноценность бронхов связана с недостаточной выработкой особого вещества (альфа-1-антитрипсина).
Генетический дефект является причиной деформации (расширения) бронхов в последующем и нарушения выведения секрета (мокроты). Застойные явления способствуют присоединению инфекции. Подобные изменения в бронхиальном дереве не поддаются лечению и являются необратимыми. Врожденные нарушения могут проявляться в следующем:
- снижении местного иммунитета;
- слабости стенок бронхов;
- размягчении бронхов;
- слабости соединительной ткани;
- усиленной продукции мокроты;
- изменении состава и вязкости секрета бронхов.

Аномалии развития легких обусловлены следующими факторами:
- наследственностью;
- курением и употреблением алкоголя матерью во время беременности;
- токсическим воздействием лекарств на плод;
- плохой экологической обстановкой;
- инфекционными заболеваниями (краснухой, токсоплазмозом, цитомегаловирусной инфекцией);
- хроническими соматическими болезнями.
Причины формирования бронхоэктазов в легких у детей и взрослых кроются в хронической патологии органов дыхания. Респираторные болезни чаще всего возникают в детском возрасте. Выделяют следующие причины вторичной (приобретенной) формы бронхоэктатической болезни:
- длительно протекающую пневмонию;
- пневмосклероз;
- тяжелый хронический бронхит;
- саркоидоз легких;
- наличие опухоли или кисты в легких или органах средостения;
- туберкулез;
- хронические пылевые заболевания (силикозы, силикатозы, карбокониозы, металлокониозы);
- ревматизм;
- системную красную волчанку;
- наличие инородных предметов в нижних дыхательных путях.
К факторам риска деформации бронхов относится переохлаждение, частые респираторные инфекции в детстве, контакт с больными туберкулезом, курение, алкоголизм, профессиональные вредности. Бронхоэктаз — это благоприятный фактор для развития инфекции. Нарушение дренажной функции бронхов способствует активизации и скоплению бактерий (кокков, синегнойных палочек, клебсиелл, хламидий, кишечных палочек, легионелл).

Аномалии развития легких обусловлены следующими факторами:
- наследственностью;
- курением и употреблением алкоголя матерью во время беременности;
- токсическим воздействием лекарств на плод;
- плохой экологической обстановкой;
- инфекционными заболеваниями (краснухой, токсоплазмозом, цитомегаловирусной инфекцией);
- хроническими соматическими болезнями.
Причины формирования бронхоэктазов в легких у детей и взрослых кроются в хронической патологии органов дыхания. Респираторные болезни чаще всего возникают в детском возрасте. Выделяют следующие причины вторичной (приобретенной) формы бронхоэктатической болезни:
- длительно протекающую пневмонию;
- пневмосклероз;
- тяжелый хронический бронхит;
- саркоидоз легких;
- наличие опухоли или кисты в легких или органах средостения;
- туберкулез;
- хронические пылевые заболевания (силикозы, силикатозы, карбокониозы, металлокониозы);
- ревматизм;
- системную красную волчанку;
- наличие инородных предметов в нижних дыхательных путях.
К факторам риска деформации бронхов относится переохлаждение, частые респираторные инфекции в детстве, контакт с больными туберкулезом, курение, алкоголизм, профессиональные вредности. Бронхоэктаз — это благоприятный фактор для развития инфекции. Нарушение дренажной функции бронхов способствует активизации и скоплению бактерий (кокков, синегнойных палочек, клебсиелл, хламидий, кишечных палочек, легионелл).
Характерные проявления
Симптомы болезни наиболее выражены в фазу обострения. Последние наблюдаются преимущественно весной и осенью. Обострения бронхоэктатической болезни характеризуется следующими признаками:
- кашлем с отделением вязкой, гнойной мокроты;
- одышкой;
- болью в груди;
- хрипами;
- умеренным повышением температуры тела;
- потливостью;
- слабостью;
- отсутствием аппетита;
- недомоганием;
- головной болью;
- снижением трудоспособности.

Если симптомы беспокоят человека длительное время, то возможно появление признаков дыхательной недостаточности (посинение кончиков пальцев, губ и утолщение фаланг пальцев). Эту легочную патологию можно заподозрить по продуктивному кашлю. Он имеет следующие особенности:
- приступообразный;
- сопровождается отделением большого объема мокроты;
- усиливается в утренние часы;
- появляется при изменении позы больного.
Мокрота содержит много гноя и иногда примесь крови. Появление гноя обусловлено активностью бактерий и клеток иммунной системы, а кровь появляется в результате разрыва мелких сосудов (капилляров) во время кашля. Объем выделяемой мокроты за сутки достигает 100-200 мл. Отхождение ее не улучшает состояния человека. Он все равно продолжает кашлять.
Мокрота имеет белый, желтый или зеленоватый цвет и дурно пахнет. Почему кашель возникает по утрам? За ночь секрет накапливается, а утром при учащении дыхания и активной деятельности происходит раздражение бронхов и отхождение мокроты. Ко второй половине дня состояние больных улучшается. При выслушивании легких таких больных выявляются влажные хрипы. Они на время исчезают после приступа.

Если симптомы беспокоят человека длительное время, то возможно появление признаков дыхательной недостаточности (посинение кончиков пальцев, губ и утолщение фаланг пальцев). Эту легочную патологию можно заподозрить по продуктивному кашлю. Он имеет следующие особенности:
- приступообразный;
- сопровождается отделением большого объема мокроты;
- усиливается в утренние часы;
- появляется при изменении позы больного.
Мокрота содержит много гноя и иногда примесь крови. Появление гноя обусловлено активностью бактерий и клеток иммунной системы, а кровь появляется в результате разрыва мелких сосудов (капилляров) во время кашля. Объем выделяемой мокроты за сутки достигает 100-200 мл. Отхождение ее не улучшает состояния человека. Он все равно продолжает кашлять.
Мокрота имеет белый, желтый или зеленоватый цвет и дурно пахнет. Почему кашель возникает по утрам? За ночь секрет накапливается, а утром при учащении дыхания и активной деятельности происходит раздражение бронхов и отхождение мокроты. Ко второй половине дня состояние больных улучшается. При выслушивании легких таких больных выявляются влажные хрипы. Они на время исчезают после приступа.
Каждый третий больной человек предъявляет жалобы на боль в груди. Ее появление указывает на вовлечение в процесс плевры. Проникновение в кровь токсинов бактерий проявляется симптомами интоксикации. Вследствие плохого аппетита больные часто худеют.
При врожденной бронхоэктатической болезни возможно отставание ребенка в физическом развитии. Легкое течение заболевания характеризуется одним-двумя обострениями в год. В период ремиссии жалобы минимальны.
При средней тяжести течения обострения возникают 3-5 раз за год. У таких людей снижается работоспособность. Тяжелое течение отличается короткими и редкими ремиссиями. Работоспособность утрачивается. У некоторых больных развиваются осложнения.
Чем опасна бронхоэктазия?
Осложнения при бронхоэктатической болезни наблюдаются часто. Все они подразделяются на легочные и внелегочные. К легочным осложнениям относятся следующие:
- абсцесс легкого;
- кровотечение;
- перифокальная пневмония;
- гангрена легкого;
- бронхообструктивный синдром;
- скопление воздуха в плевральной полости.
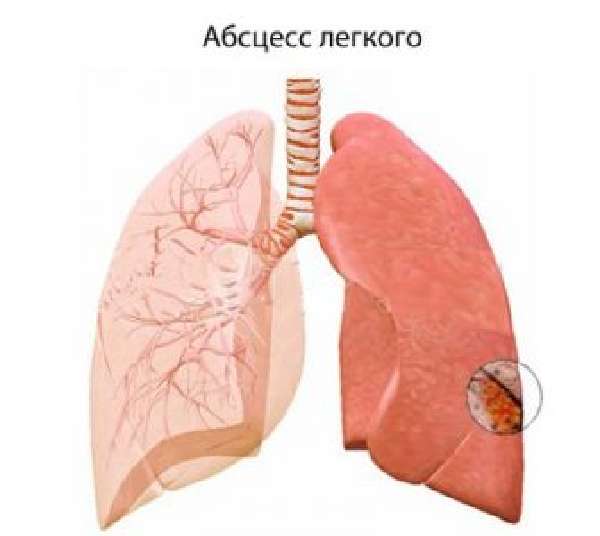
Внелегочные осложнения включают абсцесс головного мозга, анемию, сепсис, поражение почек (развитие амилоидоза), поражение печени и селезенки, нарушение обмена веществ, кахексию. Расширение бронхов при отсутствии своевременного лечения приводит к следующим последствиям:
- хронической дыхательной недостаточности;
- пневмосклерозу;
- поражению почек и сердца;
- септицемии;
- отставанию ребенка в развитии;
- истощению;
- формированию легочного сердца.
Наиболее частым осложнением является развитие дыхательной недостаточности. Причина — нарушение движения воздуха и газообмена в альвеолах. Это приводит к обеднению крови кислородом и нарушению функции других органов. Наличие хронической дыхательной недостаточности подтверждается уменьшением парциального давления кислорода в крови.
Хроническая дыхательная недостаточность проявляется акроцианозом, плохой переносимостью холода, периодическим головокружением, слабостью, одышкой при нагрузке или в покое. К отдаленным последствиям бронхоэктазии относится развитие пневмосклероза. Это состояние, при котором в легких разрастается соединительная ткань. При этом воздушность органа уменьшается.

Внелегочные осложнения включают абсцесс головного мозга, анемию, сепсис, поражение почек (развитие амилоидоза), поражение печени и селезенки, нарушение обмена веществ, кахексию. Расширение бронхов при отсутствии своевременного лечения приводит к следующим последствиям:
- хронической дыхательной недостаточности;
- пневмосклерозу;
- поражению почек и сердца;
- септицемии;
- отставанию ребенка в развитии;
- истощению;
- формированию легочного сердца.
Наиболее частым осложнением является развитие дыхательной недостаточности. Причина — нарушение движения воздуха и газообмена в альвеолах. Это приводит к обеднению крови кислородом и нарушению функции других органов. Наличие хронической дыхательной недостаточности подтверждается уменьшением парциального давления кислорода в крови.
Хроническая дыхательная недостаточность проявляется акроцианозом, плохой переносимостью холода, периодическим головокружением, слабостью, одышкой при нагрузке или в покое. К отдаленным последствиям бронхоэктазии относится развитие пневмосклероза. Это состояние, при котором в легких разрастается соединительная ткань. При этом воздушность органа уменьшается.
Необходимая диагностика
До лечения обязательно проводится диагностика. Необходимо исключить другие заболевания (первичные пневмонии, силикоз, туберкулез, астму). Понадобятся следующие исследования:
- перкуссия грудной клетки;
- выслушивание легких и сердца;
- рентгенологическое исследование;
- осмотр бронхов;
- бронхография;
- проведение функциональных проб;
- оценка газового состава крови;
- спирометрия;
- анализ крови и мочи;
- исследование мокроты;
- электрокардиография;
- УЗИ сердца;
- компьютерная томография.
Наиболее достоверными методами диагностики являются компьютерная томография, бронхоскопия и бронхография. В процессе бронхографии вводится красящее вещество и делается рентгеновский снимок. Это исследование требует местной или общей анестезии. Бронхография выявляет следующие изменения:
- деформацию бронхов;
- их сближение;
- признаки обструкции.
К лечебно-диагностическим процедурам относится бронхоскопия. Врач при помощи специального прибора осматривает бронхи. В процессе бронхоскопии берется секрет для исследования. Рентгенография тоже представляет большую ценность. Она проводится в 2 проекциях и выявляет ячеистость легких, снижение воздушности в определенных участках и неравномерное распределение воздуха. В процессе лабораторных исследований крови удается выявить лейкоцитоз, сдвиг форму влево, анемию, повышение уровня сиаловой кислоты, серомукоида, фибрина и гаптоглобина.
Большое значение для постановки диагноза имеет история болезни пациента. Врач должен выявить возможные факторы риска (указания на частые пневмонии или острые респираторные болезни в анамнезе, курение, контакт с пылью на производстве). В ходе физикального исследования обнаруживается притупление звука в отдельных участках, наличие безвоздушных зон, жесткое дыхание, влажные хрипы.

Наиболее достоверными методами диагностики являются компьютерная томография, бронхоскопия и бронхография. В процессе бронхографии вводится красящее вещество и делается рентгеновский снимок. Это исследование требует местной или общей анестезии. Бронхография выявляет следующие изменения:
- деформацию бронхов;
- их сближение;
- признаки обструкции.
К лечебно-диагностическим процедурам относится бронхоскопия. Врач при помощи специального прибора осматривает бронхи. В процессе бронхоскопии берется секрет для исследования. Рентгенография тоже представляет большую ценность. Она проводится в 2 проекциях и выявляет ячеистость легких, снижение воздушности в определенных участках и неравномерное распределение воздуха. В процессе лабораторных исследований крови удается выявить лейкоцитоз, сдвиг форму влево, анемию, повышение уровня сиаловой кислоты, серомукоида, фибрина и гаптоглобина.
Большое значение для постановки диагноза имеет история болезни пациента. Врач должен выявить возможные факторы риска (указания на частые пневмонии или острые респираторные болезни в анамнезе, курение, контакт с пылью на производстве). В ходе физикального исследования обнаруживается притупление звука в отдельных участках, наличие безвоздушных зон, жесткое дыхание, влажные хрипы.
Консервативные методы лечения
Лечение бронхоэктатической болезни является комплексным. Оно преследует следующие задачи:
- улучшение проходимости бронхов;
- очищение их от микробов;
- дренирование скопившегося секрета;
- уменьшение частоты обострений;
- продление периодов ремиссии;
- устранение симптомов болезни;
- предупреждение прогрессирования заболевания и развития осложнений.
Лечебная тактика зависит от тяжести состояния больного и фазы болезни. В тяжелых случаях требуется госпитализация.

Лечение предполагает санацию бронхов посредством бронхоскопии и дренирования, прием медикаментов, дыхательную гимнастику, массаж груди, постуральный дренаж.
При отсутствии эффекта прибегают к более радикальным мерам (хирургическому лечению).
Для облегчения состояния больного и выведения мокроты организуется позиционный дренаж. При нем человек принимает наиболее оптимальное положение тела, которое обеспечивает отхождение мокроты и очищение бронхов. Поза зависит от локализации расширенных бронхов. При поражении нижних отделов легких требуется наклон туловища вниз. Если бронхоэктазы расположены в верхних участках, то больному нужно придать возвышенное положение.
Секрет бронхов отходит лучше, когда человек лежит на противоположной бронхоэктазам стороне в положении на боку. Подобный дренаж должен проводиться минимум дважды в день. Лекарства лучше вводить после предварительного дренажа. Для лечения таких больных применяются следующие лекарства:
- муколитики (Амброксол, Бромгексин, Ацетилцистеин);
- антибиотики (цефалоспорины, фторхинолоны или макролиды);
- НПВС (Ибупрофен, Аспирин);
- бронхолитики (Сальбутамол, Фенотерол);
- иммуномодуляторы (во время ремиссии).
Лечение предполагает санацию бронхов посредством бронхоскопии и дренирования, прием медикаментов, дыхательную гимнастику, массаж груди, постуральный дренаж.
При отсутствии эффекта прибегают к более радикальным мерам (хирургическому лечению).
Для облегчения состояния больного и выведения мокроты организуется позиционный дренаж. При нем человек принимает наиболее оптимальное положение тела, которое обеспечивает отхождение мокроты и очищение бронхов. Поза зависит от локализации расширенных бронхов. При поражении нижних отделов легких требуется наклон туловища вниз. Если бронхоэктазы расположены в верхних участках, то больному нужно придать возвышенное положение.
Секрет бронхов отходит лучше, когда человек лежит на противоположной бронхоэктазам стороне в положении на боку. Подобный дренаж должен проводиться минимум дважды в день. Лекарства лучше вводить после предварительного дренажа. Для лечения таких больных применяются следующие лекарства:
- муколитики (Амброксол, Бромгексин, Ацетилцистеин);
- антибиотики (цефалоспорины, фторхинолоны или макролиды);
- НПВС (Ибупрофен, Аспирин);
- бронхолитики (Сальбутамол, Фенотерол);
- иммуномодуляторы (во время ремиссии).
Антибиотики вводятся внутримышечно, внутривенно или эндобронхиально в процессе бронхоскопии. Хороший эффект дает физиотерапия. Она проводится только в период ремиссии и при отсутствии гнойных осложнений. Больным рекомендуется проведение ингаляций и питье щелочной воды.
Если выявлена врожденная форма заболевания на фоне дефекта альфа-1-антитрипсина, то назначаются заместительные препараты. В случае развития легочной или сердечной недостаточности может потребоваться кислородотерапия. Лечение народными средствами требует разрешения лечащего врача. Это вспомогательный метод терапии.
Народные средства терапии
С целью разжижения мокроты и лучшего ее отделения наружу могут использоваться средства народной медицины. Некоторые травы противопоказаны в период обострения и при наличии гнойных осложнений, поэтому предварительно требуется консультация специалиста. В лечении бронхоэктатической болезни применяются следующие травяные средства:
- настой на основе листьев алоэ;
- чеснок в виде отвара;
- семена льна;
- морковный сок;
- горец птичий;
- багульник;
- черная бузина;
- сок редьки с медом;
- мать-и-мачеха;
- сок подорожника.

Из них готовятся лечебные отвары, настои и настойки для употребления внутрь. Хороший эффект дает отвар на основе чеснока. Этот продукт славится своими бактерицидными свойствами. В дополнение к этому чеснок повышает аппетит и иммунитет, что очень важно при хронической патологии органов дыхания. Для приготовления отвара понадобится сделать следующее:
- взять 1 головку чеснока;
- измельчить;
- смешать со стаканом молока;
- кипятить в течение 3-5 минут;
- отделить жидкую часть.
Принимать отвар нужно внутрь по 1 ст. л. трижды в день перед едой.
Радикальные способы
Проведение хирургического вмешательства возможно в следующих ситуациях:
- при поражении только одной доли легкого и развитии сердечной или дыхательной недостаточности;
- при отсутствии эффекта от консервативной терапии;
- если больным является подросток;
- при обильных кровотечениях;
- при нестабильном течении болезни с частыми обострениями.
Операция противопоказана при двустороннем поражении легких и наличии легочного сердца. Подобное лечение может проводиться в любом возрасте, даже детском. В последнем случае в легком должно остаться не менее 6 функционирующих легочных сегментов. В ходе операции чаще всего удаляется доля органа. Называется это лобэктомией.
Своевременное консервативное лечение позволяет продлить ремиссию и улучшить состояние больного. Прогноз в данной ситуации благоприятный. После операции большинство больных выздоравливает. При отсутствии лечебных мер или самолечении прогноз неблагоприятный. Таким образом, развитие бронхоэктатической болезни чаще всего обусловлено хронической респираторной патологией (туберкулезом, пневмониями, бронхитом, ХОБЛ).
Дополнительные источники:
- Болезни органов дыхания: рук. для врачей. Н.Р. Палеев, г.Москва, 1989.
- Руководство по пульмонологии. Н.В. Путов и Г.Б. Федосеев, 1984.
- Справочник по пульмонологии. А.Г. Чучалин и М.М. Илькович, г.Москва, 2014.