Противопоказания
Процедура ЭКО, как и любая другая медицинская манипуляция, имеет определенный список противопоказаний. В него входят:
- врожденные или приобретенные аномалии матки (полное отсутствие матки, двурогая матка, двойная матка и т. д.);
- онкологические заболевания;
- тяжелые пороки сердца;
- кардиомиопатия;
- перенесенный инсульт;
- психические расстройства;
- тяжелые заболевания печени, почек и других внутренних органов;
- рассеянный склероз.
Данные противопоказания являются абсолютными. Это значит, что при наличии заболеваний из данного перечисленного списка экстракорпоральное оплодотворение не проводится вообще. Существуют также и относительные противопоказания, которые являются временными. К ним относятся доброкачественные опухоли матки, инфекционные и воспалительные заболевания репродуктивной системы, обострение хронических болезней. После их устранения врач может снова рассмотреть вопрос о проведении ЭКО.
Как попасть в программу ЭКО по ОМС?
Что нужно сделать, чтобы бесплатно пройти ЭКО в клиниках Санкт-Петербурга? Во-первых, необходимо обратиться в женскую консультацию или к урологу в медицинское учреждение, работающее по ОМС, если речь идет о мужском факторе бесплодия. В этих учреждениях вам должны выдать список анализов и обследований, которые потребуются для подтверждения диагноза бесплодия и его причин. Само обследование вы можете бесплатно проходить в любом медучреждении, работающем в системе ОМС, в том числе и в клинике, где планируете делать ЭКО.
К сожалению, количество обязательных тестов и исследований достаточно велико. Это необходимо не только для того, чтобы выяснить, удастся ли успешно провести искусственное оплодотворение, но и сможет ли женщина благополучно выносить и родить малыша. На обследование в рамках подготовки к ЭКО отводится по закону от 3 до 6 месяцев.
Вторым шагом на пути к бесплатному ЭКО является оформление всех необходимых документов, что осуществляется врачами женской консультации или урологом, к которому вы обратились на первом этапе.
Третий этап — обращение в Комиссию по отбору жителей Санкт-Петербурга для проведения экстракорпорального оплодотворения. Туда нужно предварительно записаться по телефону 957-24-09 или электронной почте: gorclb@gmail.com. Это необходимо, в основном, для статистики. Кроме того, специалисты Комиссии проверяют качество проведенного обследования, верность диагноза, могут при необходимости назначить дообследование. Если все в порядке, в Комиссии оформляют направление на ЭКО в ту клинику, которую вы выбрали.
В настоящий момент в Санкт-Петербурге можно пройти бесплатное ЭКО в одной из 20 клиник:
|
|
|
Гормональные нарушения
Нарушения гормонального фона наблюдаются практически у всех женщин, прошедших оплодотворение. Эти проблемы вызываются введением больших доз гормонов на этапе подготовки к ЭКО, если проводилась гормональная стимуляция яичников.
Для многих пациенток — это необходимость и единственная возможность забеременеть, так как стимуляция работы яичников приводит к созреванию сразу нескольких фолликулов. При этом резко повышается концентрация эстрогенов в крови. Гормональный сбой может вызвать нарушения сосудистой проницаемости и скопление жидкости в области легких и брюшной полости. Лишняя влага мешает женщине дышать, вызывает тошноту, рвоту и снижение аппетита.
Ещё одно возможное последствие гормонального сбоя — замедленное нарастание показателей ХГЧ (хорионического гонадотропина), который называют «гормоном беременности». Этот гормон должен: сохранять желтое тело, подготавливать иммунную систему женщины к предстоящей беременности и стимулировать развитие плода. При нехватке ХГЧ рост плода замедляется, что приводит к выкидышу и замиранию беременности.
Поддержка беременности после ЭКО в этом случае просто необходима. При наблюдении в специализированной клинике врачи вовремя смогут скорректировать гормональный фон, убрать отечность и устранить угрозу выкидыша. Для этого гинеколог назначает анализы на гормоны, рассчитывает недостаток и избыток гормональных компонентов, и на основании результатов выписывает нужные лекарства, которые нормализуют показатели.
Такая же процедура проводится и при угрозе выкидыша при классической беременности, поэтому ничего особенного в том, что врач назначит определенные препараты, нет.
Другие прогестагены: производные 17а-гидроксипрогестерона, 19-нор-тестостерона
Другие прогестагены, используемые в гормонозаместительной терапии, как производные 17а-гидроксипрогестерона, так и производные 19-нор-тестостерона, обладают более сильным прогестагенным, антиэстрогенным и антигонадотропным действием, чем прогестерон.
Производные 19-нор-тестостерона более полезны для метаболизма костей, чем производные 17а-гидроксипрогестерона, и обычно они андрогенные. Таким образом, они негативно влияют на углеводный обмен и липидный профиль. Они также могут вызывать эпилепсию и эпилептиформные приступы.
Медроксипрогестерона ацетат
Прогестаген, производное 17α-гидроксипрогестерона, не оказывает андрогенного эффекта, а при пероральном приеме он повышает уровень глюкозы в крови и уровень инсулина в меньшей степени, чем производные 19-нортестостерона. При парентеральном введении препарат нарушает толерантность к глюкозе и вызывает гиперинсулинемию, отрицательно влияет на липидный профиль. Обладает глюкокортикоидным действием.
Препараты:
- Провера: табл. 0,005 г и 0,01 г.
- Депо-Провера: предварительно заполненный шприц 0,15 г / 1 мл, 0,15 г / 3 мл.
- Депо-Провера: суспензия 150 мг и 500 мг.
- Гестомикрон: табл. 0,005 г и 0,01 г.
Комбинированные препараты: Дивина, Премелла, Цикло – Премелла.
Ципротерона ацетат
Прогестаген, производное 17α-гидроксипрогестерона, отличается сильным антиандрогенным действием, блокирует рецептор андрогена, снижает уровень тестостерона, снижает уровни фактора VII и PAI-1 и может слегка нарушать углеводный обмен. Рекомендуется для пациентов с выраженной андрогенизацией.
Препараты:
- Андрокур: табл. 50мг.
- Андрокур Депо: 300 мг / 3 мл.
Комбинированные препараты: Климен.
17α-гидроксипрогестерон капронат
Обладает низкой андрогенной активностью и повышает потребность в инсулине у пациентов с диабетом. При внутримышечном введении он остается активным в течение примерно 10 дней.
Препараты:
- Оксипрогестерона капронат: р-р 1 мл.
- Пролутон депот: 500 мг/2 мл.
Норэтистерон
В форме ацетата, прогестогена, производного 19-нортестостерона, слегка нарушает толерантность к глюкозе и повышает концентрацию инсулина в сыворотке, вводимый с Е2 улучшает толерантность к глюкозе.
В отличие от медроксипрогестерона, он сильно снижает триглицериды, липопротеин (а) и аполипопротеин B. Не имеет глюкокортикостероидных свойств и снижает концентрацию фактора VII и PAI-1. Его можно вводить самостоятельно трансдермальным путем.
Препараты:
- Норетистерон: табл. 0,005 г.
- Примолут Нор: табл. 0,005 г.
Комбинированные препараты: Клиогест, Систен Конти, Активель, Эсталис Секви, Новофен.
Левоноргестрел
Левоноргестрел — прогестаген, производное 19-нортестостерона, обладает очень сильным гестагенным, антиэстрогенным и антигонадотропным действием, а также слабым эстрогенным и андрогенным эффектом. Это отрицательно влияет на липидный профиль, повышает резистентность к инсулину и ухудшает толерантность к глюкозе.
Комбинированные препараты: Климонорм
Линестрол
Прогестаген, производное 19-нортестостерона, легко всасывается из желудочно-кишечного тракта, превращается в печени в норэтистерон — биологически активное соединение. Обладает слабыми эстрогенными и андрогенными свойствами. Нарушает липидный обмен, вызывает непереносимость глюкозы.
препараты:
- Оргаметрил: табл. 5 мг.
- Эндометрил: табл. 5 мг.
Короткий протокол
Короткий протокол используют, если женщина впервые проходит процедуру ЭКО. Длится короткий протокол менее месяца, а все этапы, кроме первого, совпадают с длинным протоколом. Первым этапом короткого протокола является рост фолликулов в яичнике посредством гормонов ФСГ. Отсюда следует еще одно отличие – короткий протокол стартует на третьи сутки менструации.
Успех экстракорпорального оплодотворения оценивается уровнем хорионического гонадотропина
(ХГЧ), гормона, вырабатываемого плацентой во время беременности и посредством ультразвукового исследования (УЗИ). При успешном росте эмбриона, уровень ХГЧ начинает расти уже через неделю, а УЗИ покажет изменения через две или три недели1.
Изменения в половых органах, мочевом пузыре и уретре
Тяжесть атрофических изменений в области гениталий у женщин в постменопаузе зависит от степени дефицита эстрогена, который в основном определяется уровнем периферического превращения андрогенов в Е в течение этого периода и временем с начала менопаузы.
Помимо косметических изменений, таких как депигментация кожи вокруг гениталий, уменьшение и провисание сосков, начинаются атрофические процессы во влагалище и вульве. Появляются чувство сухости, покалывания и жжения, воспаление, выделения из влагалища, диспареуния. Со стороны мочевого пузыря и мочеиспускательного канала женщин беспокоят: частое мочеиспускание, рецидивирующий цистит и уретрит, дизурия, недержание мочи.
Недержание мочи
Лечение заболеваний и симптомов, связанных с менопаузой — одно из основных показаний, принятых международными исследовательскими группами, для применения гормонозаместительной терапией. ЗГТ в Европе назначается при патологических состояниях мочевого пузыря, мочеиспускательного канала, вульвы и влагалища.
В то же время, помимо добавления гестагена во второй фазе менструального цикла, эти же показания являются единственными к применению эстрогенов в постменопаузе в гинекологии.
Следует учитывать, что гормональная терапия может быть реализована при следующих условиях:
- исключены абсолютные противопоказания;
- проведена оценка генитального статуса;
- оценены преимущества и риски применения эстрогена;
- сделан правильный выбор доз и др. показателей приема гестагена;
- оценено влияние планируемого метода HRT на функцию других органов;
- пациент принимает лечение после предоставления полной информации о ЗГТ.
О понятии ЭКО и принципах его действия
Надо понимать, что ЭКО — это не волшебная таблетка, которую можно принять когда захочешь и тут же получить результат. Да, в современной медицине возможно многое, и постоянное исследование вопроса экстракорпорального оплодотворения в разы увеличивает вероятность его эффективности, но гарантий не даст в этом вопросе никто.
Речь идет о зачатии, но не внутри женского организма, а вне его — с помощью высокотехнологичного оборудования. Существует 5 этапов программы ЭКО.
Первый этап — стимуляция овуляции. Точнее, даже так называемая суперовуляция, когда задача врача — получить не одну яйцеклетку, как это бывает в большинстве случаев при естественном зачатии, а сразу 5-7 зрелых клеток. Для чего такое количество? Конечно, чтобы был выбор для оплодотворения, ведь никто не знает, окажется ли клетка пригодна для своей миссии и сможет ли она выдержать такое испытание. Стимуляция совершенно безболезненна — женщина просто принимает гормональные препараты или проходит курс инъекций, а врач по данным УЗИ следит за «ответом» яичников.
Когда наступает овуляция, приходит время второго этапа — пункции. Под наркозом у женщины забирают все зрелые яйцеклетки. Их потом в условиях лаборатории оплодотворяют взятыми у мужчины сперматозоидами — это уже третий этап. Далее следует этап культивирования, то есть выращивания под тщательным присмотром эмбрионов.
И, наконец, полученные эмбрионы остается перенести в лоно будущей мамы — оплодотворенные яйцеклетки транспортируются в полость матки для дальнейшего развития. В итоге из нескольких полученных клеток приживается одна, две и реже — три. Да, при ЭКО, действительно, нередки случаи рождения близнецов.
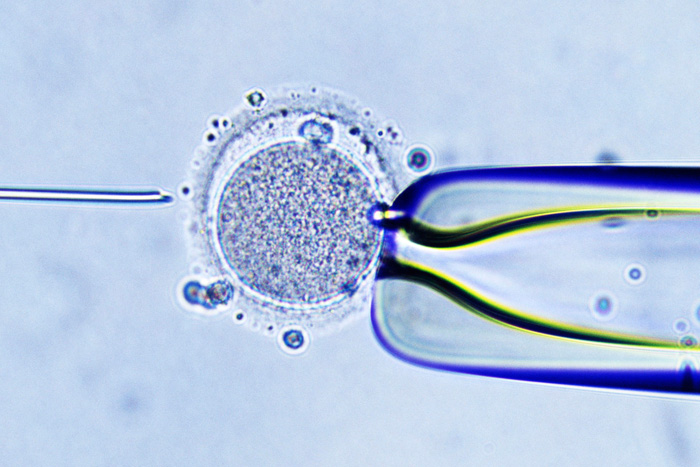
Многоплодие
Во время ЭКО женщине часто подсаживают сразу несколько эмбрионов. Если все они приживаются, возникает многоплодная беременность. Иногда двойня развивается из одной яйцеклетки, как при обычной беременности, у женщины рождаются однояйцевые близнецы. Многие считают двойню или тройню отличным результатом после ЭКО, забывая, что несколько малышей тяжелее вынашивать и легче потерять.
Иногда природа сама регулирует процесс, и лишние эмбрионы перестают развиваться, но зачастую все подсаженные яйцеклетки растут одинаково. Можно, конечно, провести редукцию (удаление) сверхплановых зародышей, но родители редко соглашаются на это.
У женщин, беременных двойней, токсикоз возникает чаще и протекает тяжелее. Матка, растущая гораздо быстрее, давит на ноги, вызывая их отек. Давление на диафрагму в последние месяцы, мешает полноценному дыханию мамы. На поздних сроках при беременности двойней или тройней, чаще наблюдается повышение давления, которое может привести к судорожному синдрому (эклампсии) и преждевременным родам. Поскольку близнецы и так появляются на свет с небольшим весом, это может привести глубокой недоношенности и гибели новорожденных.
Перерастяжение матки и повышенная нагрузка на организм вызывают:
- кровотечения;
- кислородное голодание плодов;
- анемию, вызванную высокой нагрузкой на кроветворную систему мамы;
- синдром фето-фетальной трансфузии, когда один плод забирает больше питательных веществ, тормозя развитие второго;
- тромбозы сосудов плаценты. При многоплодной беременности одно или оба «детских места» бывают расположены неправильно, что вызывает преждевременное плацентарное отслоение;
- косое, поперечное или тазовое расположение в матке одного или всех малышей
Женщине, у которой в результате ЭКО сформировалась многоплодная беременность, нужно особое наблюдение и строгий контроль, поэтому ей чаще делают УЗИ, чтобы узнать, как развиваются детки. Состояние малышей, вынашиваемых ЭКО-мамами, контролируют с помощью УЗИ и допплерометрии.
Алгоритм записи на ЭКО по ОМС в ООО «ЦИЭР» ЭмбриЛайф»
Как получить ЭКО по ОМС в Санкт‐Петербурге?
Запишитесь на бесплатную консультацию к одному из наших врачей‐репродуктологов по телефону (812) 327‐50‐50
День консультации должен приходится на 2–3 день м/ц (чтобы незамедлительно вступить в протокол ЭКО). По согласованию с врачом месяц вступления в протокол может быть перенесен.
На первичный прием принесите, пожалуйста, следующие документы:
- направление на ЭКО по ОМС
- выписку из амбулаторной карты, содержащую сведения о состоянии здоровья, проведенном обследовании и подтверждении диагноза
- оригиналы + копии результатов обязательных анализов и обследований согласно перечню Приказа Минздрава России от 31.07.2020г. № 803н (Вы можете найти этот список со сроками годности на нашем сайте)
- оригиналы + копии документов : Паспорт РФ, СНИЛС, Страховой полис ОМС, Свидетельство о браке (при зарегистрированном браке)
- оригиналы + копии документов супруга (или партнера): Паспорт РФ
Обратите внимание, что в случае отсутствия оригинала одного из документов, вступление в протокол ЭКО по ОМС не возможно. Фотографии результатов анализов и других обследований не принимаются
Если у Вас есть вопросы по срокам годности анализов, по документам или любые другие — обязательно напишите нам на info‐oms@embrylife.ru, мы ответим в ближайшее время и поможем разобраться в ситуации.
В каких медицинских организациях можно пройти ЭКО по ОМС?
Экстракорпоральное оплодотворение по государственной программе проводится как в государственных, так и в частных платных клиниках, участвующих в реализации территориальных программ ОМС. Оказывать медицинскую помощь с использованием методов вспомогательных репродуктивных технологий вправе медицинские организации, созданные как Центры вспомогательных репродуктивных технологий, либо медицинские и иные организации, имеющие в структуре лабораторию (отделение) вспомогательных репродуктивных технологий, при наличии лицензии на осуществление медицинской деятельности по акушерству и гинекологии (использованию вспомогательных репродуктивных технологий).
Среди ограничений к применению базовой программы ЭКО следует отметить:
- наследственные заболевания (гемофилия, мышечная дистрофия Дюшенна, ихтиоз, связанный с X-хромосомой, амиотрофия невральная Шарко-Мари и др);
- тяжелые соматические заболевания;
- подтвержденное исследованиями снижение овариального резерва;
- состояния, при которых лечение с использованием базовой программы ЭКО неэффективно и показано использование донорских и (или) криоконсервированных половых клеток и эмбрионов, а также суррогатного материнства.
Плюсы и минусы ЭКО
У любого метода лечения всегда есть как свои положительные, так и отрицательные стороны. ЭКО дает возможность стать родителями тем парам, у которых любые другие способы терапии бесплодия оказываются неэффективными. Отметим еще плюсы ЭКО:
- возможность рождения здорового ребенка в семейных парах с наследственными заболеваниями;
- шанс «отложенного» родительства — предварительная криоконсервация женских половых клеток. Проводится, например, перед лучевой или химиотерапией во время лечения онкологического заболевания.
Важно!
Не нужно опасаться подсадки замороженных эмбрионов — считается, что они обладают лучшим имплантационным потенциалом. Как показывает статистика, вероятность наступления долгожданной беременности с помощью ЭКО в этом случае возрастает.
Экстракорпоральное оплодотворение сопряжено и с некоторыми рисками:
- Синдром гиперстимуляции яичников. Он характеризуется увеличением размера яичников, повышением проницаемости сосудистых стенок. Плазма крови в результате этого пропотевает в межклеточное пространство, что приводит к развитию отеков, скоплению жидкости в брюшной и плевральной полостях. Из-за сгущения крови возрастает риск образования тромбов.
- Внематочная беременность. Вероятность развития этого состояния при ЭКО незначительно выше, чем при естественном развитии беременности.
- Многоплодная беременность. Для повышения вероятности наступления беременности при ЭКО в матку подсаживают несколько эмбрионов. При благоприятных условиях они все имплантируются, что становится причиной многоплодной беременности.
- Перекрут яичника. Это редкое осложнение, которое наблюдается при ЭКО незначительно чаще, чем при обычной беременности. Требуется экстренное хирургическое вмешательство.
Ранее существовало мнение, что экстракорпоральное оплодотворение повышает риск развития у женщины онкологических заболеваний. Но результаты нескольких крупных исследований показали, что данная репродуктивная технология не увеличивает риски развития злокачественных новообразований матки, молочных желез и яичников. По данным Европейского центра репродуктологии и эмбриологии, вероятность раковых заболеваний у женщин после ЭКО не превышает 0,00001%. Они могут развиться в том случае, если уже были до начала протокола, просто остались на тот момент недиагностированными⁴.
Минус ЭКО — необходимость длительной гормональной терапии для стимуляции роста фолликулов, индукции овуляции, поддержание прогестероновой фазы. Прием гормональных препаратов связан с риском появления у женщины целого ряда неприятных симптомов:
- прибавки веса;
- отеков;
- головной боли;
- кожных высыпаний;
- перепадов настроения.
Многие гормональные препараты вводят инъекционным путем. Это доставляет женщинам определенный дискомфорт. Помимо этого, на протяжении менструального цикла женщина должна неоднократно посещать клинику для оценки роста фолликулов и развития эндометрия.
Показания и противопоказания к ЭКО
К помощи экстракорпорального оплодотворения прибегают в следующих ситуациях:
-
Отсутствие или непроходимость маточных труб у пациентки.
-
Массивный спаечный процесс в полости малого таза.
-
Преждевременная менопауза.
-
Эндометриоз любой локализации.
-
Некорректируемые нарушения овуляторного цикла.
-
Безуспешные попытки ВМИ в анамнезе пары.
Показаниями к ЭКО со стороны мужчины могут являться:
-
Астенозооспермия.
-
Анатомические аномалии полового члена.
-
Аутоиммунные заболевания.
-
Ретроградная эякуляция.

Процедура ЭКО запрещена при следующих состояниях женщины:
-
Наличие хронических болезней, исключающих нормальное вынашивание плода.
-
Деформации маточной полости, при которых имплантация эмбриона невозможна.
- Полипы матки, требующие хирургического вмешательства.
-
Онкологические патологии.
- Психические заболевания.
Показания к процедуре
Условно бесплодие разделяют на женское, мужское, смешанное (проблемы есть у обоих полов), и необъяснимое, если беременность не наступает при отсутствии каких либо отклонений. Наиболее часто нарушения связаны с репродуктивной системой женщин, но мужчины ненамного отстают от них. Главным показанием к проведению ЭКО является бесплодие или безрезультатные попытки беременности на протяжении года, при условии активной половой жизни без какой-либо контрацепции.
Более полные показания следующие:
- Трубное бесплодие. Причиной служит полное отсутствие маточных труб.
- Олигоастенотератозооспермия. Под страшным названием скрывается плохое качество мужской спермы.
- Эндометриоз
. Женское гинекологическое заболевание, при котором внутренние стенки матки излишне разрастаются. - Эндокринное бесплодие. Связано с серьезными гормональными нарушениями у женщины.
- Бесплодие неясной этиологии
. Причиной может являться стресс, постоянное ощущение тревоги и прочие психологические проблемы. - Шеечный или цервикальный фактор. В этом случае началу беременности мешает излишнее образование и качество слизи внутри цервикального канала. Сюда же относят возможное сужение канала матки, что препятствует проникновению сперматозоидов.
- Абсолютное бесплодие. Подобное состояние провоцируют различные заболевания – ранняя менопауза, отсутствие или заболевания яичников.
- Смешанный тип. Подобное бесплодие объединяет мужские и женские разновидности2.
Программы ведения беременности
Платная гинекология предлагает своим клиенткам различные виды программ сопровождения беременности. Каждая из них разработана с учетом особенностей организма женщины во время беременности, сопутствующих заболеваний, пожеланий клиентки относительно проводимого лечения (к примеру, есть программа с гомеопатическим сопровождением) и других нюансов. Это позволяет в индивидуальном порядке следить за здоровьем беременной женщины и будущего малыша, что в свою очередь минимизирует возможность развития отклонений в этот период.
Клиентке предоставляется возможность самостоятельно обсудить с врачом ту или иную программу ведения беременности, оценить целесообразность ее выбора и заключить контракт с понравившимся специалистом. Врач акушер-гинеколог находится на связи постоянно: ему можно позвонить или написать на электронную почту, задать волнующий вопрос и получить исчерпывающий ответ на него. При необходимости пациентке будут назначены экстренные анализы, дополнительные обследования или сразу лечебные мероприятия.
Главная особенность индивидуальных программ сопровождения беременности – доброжелательные отношения между беременной, ее семьей и ведущим врачом. Это позволит создать все условия для беззаботного протекания беременности.
Инфекционно-воспалительные процессы
Женщины, забеременевшие после ЭКО, часто страдают хроническими воспалениями органов половой сферы, которые и приводят к невозможности естественного зачатия. Хотя в период подготовки к беременности женщин максимально пролечивают, болезни часто обостряются снова. Все это сказывается на работе иммунной системы и снижению выработки гормонов, ответственных за нормальное протекание беременности.
У пациентки при обострении инфекции возникает кровянистая «мазня», указывающая на угрозу прерывания. Плоду в этих условиях нелегко удержаться в матке, поэтому требуется медицинская поддержка беременности. Врачебное наблюдение помогает устранить опасные воспалительные процессы, сохранив беременность.
Нужно понимать, что самостоятельно принимать антибиотики и другие лекарства нельзя. Это навредит ребенку, приведя к патологиям и даже гибели плода. Гинеколог знает, какие препараты и в каких дозах допустимы, при этом обязательно учитывает срок беременности. Врач обязательно взвешивает риски и для матери и для ребенка, выбирая щадящий вариант лечения.
Выявляются воспаления простыми анализами крови, мочи и на УЗИ малого таза. Это недорогое обследование часто является спасительным для столь желанной беременности.
Что такое экстракорпоральное оплодотворение (ЭКО)
По данным специалистов ВОЗ, в мире около 5% людей страдает от бесплодия. Исходя из этих данных, можно предположить, что только на территории РФ проживает не менее 3 млн человек, которые не могут стать родителями¹.
Современные технологии лечения с использованием гормональной терапии и эндоскопических методов во многих случаях позволяют добиться наступления беременности и рождения здорового ребенка. Но они малоэффективны при трубном бесплодии у женщин или нарушении сперматогенеза у мужчин, когда в сперме практически отсутствуют жизнеспособные сперматозоиды. Таким семейным парам именно ЭКО дает надежду и возможность стать родителями.
Может ли ЭКО вызвать онкологическое заболевание?
«Активно этот вопрос стал обсуждаться после публикаций и новостей в СМИ о звездах (Жанна Фриске, Анастасия Заворотнюк, Анастасия Хабенская), у которых был обнаружен рак головного мозга. И вдруг кто-то вспомнил, что этих женщин объединяет не только онкологическое заболевание, но и проведенная процедура ЭКО. Итог — массовая паника, страшные истории и боязнь многих пациенток использовать методы ВРТ, даже если это их единственный шанс забеременеть. Взаимосвязь данных процессов люди объясняют дозами гормонов, которые используют для стимуляции.
Если говорить о реальных фактах, то никак и ни при каких обстоятельствах большие дозы гормональных препаратов, используемых в циклах ЭКО, не влияют на клетки головного мозга и «не заставляют» их трансформироваться в раковые. Есть гормонозависимые формы онкологических болезней, например рак молочной железы, яичников, эндометрия. Но по данным многочисленных исследований, частота возникновения этих форм рака у женщин, использующих ЭКО, сопоставима со здоровыми женщинами».
Зеберг Татьяна Игоревна
эксперт
Об ЭКО как о методе лечения бесплодия впервые заговорили в Великобритании в 1978 году, когда в семье Браун появилась долгожданная дочь — Луиза Джой. Супруги более девяти лет безуспешно лечились от бесплодия, а потом стали первой парой, которая прошла через экстракорпоральное оплодотворение.
В России данный метод внедрили специалисты Научного центра акушерства, гинекологии и перинатологии им. академика В.И. Кулакова Минздрава РФ. Первый ребенок после проведения ЭКО родился в нашей стране в феврале 1986 года.
При ЭКО яйцеклетка оплодотворяется, а затем культивируется в лабораторных условиях. В дальнейшем эмбрион переносится в полость матки.
 Рисунок 1. Этапы ЭКО. Изображение: bigmouse / Depositphotos
Рисунок 1. Этапы ЭКО. Изображение: bigmouse / Depositphotos
Первоначально экстракорпоральное оплодотворение проводилось врачами в естественных менструальных циклах и эффективность процедуры была достаточно низкой. Это объяснялось целым рядом причин:
- созревание только одной, значительно реже — двух яйцеклеток;
- высокий риск гибели оплодотворенной яйцеклетки;
- привязанность репродуктивной лаборатории к моменту естественной овуляции у женщины.
Шансы 50 на 50
В настоящее время предпочтение отдается проведению ЭКО в режиме контролируемой гиперстимуляции яичников. Это дает возможность одновременного созревания и получения нескольких яйцеклеток. Такой подход значительно повысил вероятность наступления беременности. И теперь эффективность программы ЭКО достигает 40%, а в некоторых центрах и 50%. При этом вероятность зачатия в естественном цикле не превышает 20–25%².
Результат применения данного метода лечения бесплодия зависит от нескольких факторов:
- причина и длительность бесплодия;
- возраст женщины;
- общее состояние здоровья будущих родителей.
Нередко парам для наступления беременности требуется проведение повторного ЭКО. Не стоит отчаиваться, если первая попытка оказалась неудачной. Врач тщательно проанализирует каждый этап процедуры, что позволит в следующем цикле устранить возможные риски и добиться положительного результата. Согласно статистическим данным, во втором цикле вероятность наступления беременности возрастает на 5%, а в третьем — на 8–10%⁴.
Как паре подготовиться к ЭКО?
«Перед вступлением в протокол ЭКО пара делает ряд обследований и, конечно, при наличии тех или иных отклонений проходит лечение. Ведь наша цель не просто получить эмбрион, а достичь беременности и родить здорового ребенка. Обязательным является назначение фолиевой кислоты, профилактических доз витамина Д. Рекомендуется включить в рацион питания продукты, богатые кислотами омега-3, нормализовать режим сна, труда и отдыха, отказаться от вредных привычек, а при избыточной массе тела и ожирении — снизить вес».
Зеберг Татьяна Игоревна
эксперт
Как проходит процедура ЭКО
Процедура включает в себя семь этапов. Первый этап ЭКО – обследование. Оно обязательно для обоих партнеров. По результатам врач порекомендует протокол проведения процедуры ЭКО.
Индукция овуляции
Если по данным обследования не обнаружено противопоказаний, уже с начала следующего менструального цикла женщине проводится индукция овуляции. Это необходимо для того, чтобы получить несколько яйцеклеток. В норме, при обычном менструальном цикле в яичнике созревает один фолликул с одной яйцеклеткой. Гормональная стимуляция позволит спровоцировать рост сразу нескольких фолликулов и получить запас яйцеклеток. Это нужно для страховки: во-первых, не все яйцеклетки способны к оплодотворению, а во-вторых, даже успешное оплодотворение не гарантирует нормального развития эмбриона.
Длительность созревания фолликулов будет определяться схемой стимуляции, которую рекомендовал репродуктолог для осуществления процедуры ЭКО.
Получение яйцеклеток для ЭКО
Это инвазивная процедура. Она проводится в условиях операционной под&
внутривенной анестезией. Саму анестезию принято называть медикаментозным сном, она абсолютно безвредна для здоровья пациента и длится в среднем 10–15 минут. Репродуктолог пунктирует яичник с помощью специальной тонкой иглы, которую вводят через верхнюю стенку влагалища. Для того чтобы визуализировать фолликулы, используется контроль с помощью трансвагинального УЗИ. На какой день цикла проводить пункцию фолликулов, определяется выбранной схемой протокола ЭКО. В коротком протоколе это примерно 12–14 день менструального цикла. За 34–36 часов до пункции женщине назначается инъекция тригера, по истечении этого времени все созревшие яйцеклетки должны быть аспирированы и переданы на очистку в эмбриологию.
Получение и обработка спермы
В тот же день, когда проводят получение яйцеклеток, производят и забор спермы у партнера пациентки. Обычно ее получают при помощи мастурбации, но при определенных урологических заболеваниях может понадобиться пункция яичка. Полученный материал подвергается обработке, при которой сперматозоиды отделяют от семенной жидкости.
Экстракорпоральное оплодотворение
При классическом протоколе процедуры ЭКО оплодотворение производится естественным образом: ооциты и сперматозоиды смешиваются в пробирке и помещаются в питательную среду. При мужском бесплодии требуется дополнительное вмешательство — выбор сперматозоида и его инъекция в яйцеклетку (ИКСИ, ИМСИ/ИПСИ, НАСУМ). При классической процедуре ЭКО оплодотворение наступает в течение 16–18 часов, при этом образуется зигота.
Культивирование эмбрионов
Если все в порядке, то зигота начинает делиться и уже на пятые сутки достигает стадии развития под названием бластоциста. На этом этапе проводится предимплантационная генетическая диагностика (ПГД), которая позволяет определить наследственные заболевания и генетические поломки, возникшие при дроблении. Для ПГД необходима всего одна клетка, поэтому исследование не несет вреда для эмбриона.
Перенос эмбриона
День переноса определяется репродуктологом. В настоящее время рекомендуют осуществлять подсадку не более двух эмбрионов, чтобы избежать осложнений, связанных с многоплодной беременностью. В идеале подсаживают один. Вероятность наступления беременности после процедуры ЭКО зависит не от количества подсаженных эмбрионов, а от их качества.
После подсадки женщине назначают ряд медикаментов, которые способствуют поддержанию беременности. Через 14 дней проводится тест на беременность, а на 21-й день – УЗИ.
Материнские проблемы: беременные с букетом болезней
К ЭКО в основном прибегают женщины в возрасте 30 лет и старше. Большой процент из них имеют различные заболевания внутренних органов (почек, сердца, печени, желчного пузыря) и нарушения обмена веществ. Все эти «болячки» склонны к обострениям во время беременности, что негативно влияет на внутриутробное развитие ребенка.
У пациенток, уже имеющих проблемы со здоровьем, может возникнуть сахарный диабет беременных, вызванный неправильной работой поджелудочной железы. В этом случае уровень глюкозы в крови повышается, что вызывает кислородное голодание плода. Это осложнение чаще возникает, если женщина вынашивает близнецов, что нередко бывает после искусственного оплодотворения.
Если вовремя не пролечить возникшие нарушения, беременность можно потерять. Для этого женщины, наблюдаясь в платной гинекологии, регулярно сдают кровь на биохимию и сахар. Ещё один важний и совсем дешевый анализ — общий анализ мочи, показывающий состояние почек и мочевыводящего аппарата в целом.