ВВЕДЕНИЕ
На протяжении многих лет исследования, проводимые как на животных, так и на человеке, выявили зависимость поведения потомства от степени стрессового состояния матери и от воздействия глюкокортикоидов на плод в период внутриутробного развития. За последние 10 лет было получено значительное количество убедительных эпидемиологических данных о том, что замедление развития плода в матке является очень важным фактором риска возникновения сердечно-сосудистых нарушений и нарушений обмена веществ во взрослом возрасте. Позднее было показано, что очень важным, даже ключевым, моментом подобной предрасположенности является также воздействие на плод избытка глюкокортикоидов. Даже кратковременное (48 часов) применение дексаметазона на ранних сроках беременности может приводить к постоянному повышению артериального давления у взрослых овец. Понимание механизма подобного программирования и физиологических изменений, происходящих при этом, является одной из самых актуальных задач современной эндокринологии и биологии развития.
Многие годы определяющим фактором в развитии неинфекционных заболеваний во взрослом возрасте считалось воздействие неблагоприятных условий жизни и наличие генетической предрасположенности. Позднее было выдвинуто предположение о том, что самая первая окружающая среда, матка, в период внутриутробного развития человека, может играть даже более значимую роль, чем каждый из вышеперечисленных факторов. Это привело к созданию концепции «программирования», состоящей в том, что изменения внутриутробной среды, возникающие в определенные, ограниченные по времени периоды, может иметь отдаленные долговременные последствия и запускать цепь событий, приводящую к развитию функциональных нарушений во взрослом возрасте.
Концепция о влиянии внутриматочного окружения на дальнейшую судьбу потомства не так уж нова
Однако ранее проводимые исследования в этой области большее внимание уделяли влиянию внутриутробных воздействий на поведение новорожденного/подростка/взрослого. И если отмечались какое-либо отклонения, они рассматривались как поведенчески или психически обусловленные
Были проведены работы, посвященные связи состояния психического здоровья потомства с влиянием большого количества разнообразных «стрессов», испытываемых беременной. Эти «стрессы» включали в себя многократное воздействие громкого внезапного шума (например, на женщин, проживающих около аэропортов) или проживание в стране, готовящейся к войне, или ведущей войну (например, 6-дневная Израильская война). В этих случаях отмечалась задержка внутриутробного развития плода, трудности и/или замедление формирования двигательных, вербальных и социальных навыков. Исследования, проводимые на животных, были в основном сосредоточены на изучении влияния роли предполагаемых медиаторов этих нарушений — глюкокортикоидных гормонов надпочечников.
Как обнаружить золотистый стафилококк — анализы
Диагноз стафилококковой инфекции ставится врачом на основании конкретных клинических симптомов и результатов микробиологических тестов, показывающих наличие стафилококков в биоматериале, полученном от пациента.
Кроме того, если пациент подозревает пищевое отравление или купил подозрительные продукты, пищевой ингредиент можно отправить в микробиологическую лабораторию для обнаружения токсинов или штамма стафилококка, который их произвел.
Основной лабораторный тест — это посев материала, взятого у пациента. Материалом может быть кровь, мокрота, гнойные выделения из раны, синовиальная жидкость, а в случае воспаления груди — материнское молоко. Иногда берут несколько проб из разных мест. Посев из носа также может обнаружить носительство стафилококка.
Образцы помещают на питательную среду и инкубируют в специальных условиях для оценки роста стафилококков. При положительном результате проводится тест на чувствительность выделенного стафилококка к антибиотикам, так называемая антибиотикограмма.
Выращивание материала обычно занимает около 24-48 часов. Есть также быстрые тесты, дающие результаты уже через несколько часов. Диагностика и лечение золотистого стафилококка сложные, поскольку носители могут иметь несколько видов стафилококка одновременно.
Врач диагностирует и проводит лечение золотистого стафилококка, в том числе на основании конкретных симптомов.
Спрей Тантум® Верде при местном лечении ОРВИ и простуды у детей
Для лечения симптомов ОРВИ и простуды у детей рекомендован спрей Тантум Верде. Он снимает воспаление и помогает в борьбе против сезонных вирусных инфекций благодаря активному веществу бензидамину.Тантум Верде оказывает противовоспалительное, местное обезболивающее и антимикробное действие.Это означает, что лекарство помогает не только облегчить боль, но и действует на ее причину – воспаление.
Рекомендуемые дозировки спрея Тантум Верде:
- детям 3–6 лет – по 1 впрыскиванию на каждые 4 кг массы тела, но не более 4 впрыскиваний (максимальная разовая доза) 2 — 6 раз в день
- детям 6–12 лет − по 4 впрыскивания 2 — 6 раз в день
- детям старше 12 лет, взрослым и больным пожилого возраста − по 4 — 8 впрыскиваний 2 — 6 раз в сутки
Спрей Тантум Верде
подробнее
Раствор Тантум Верде
подробнее
Таблетки Тантум Верде
подробнее
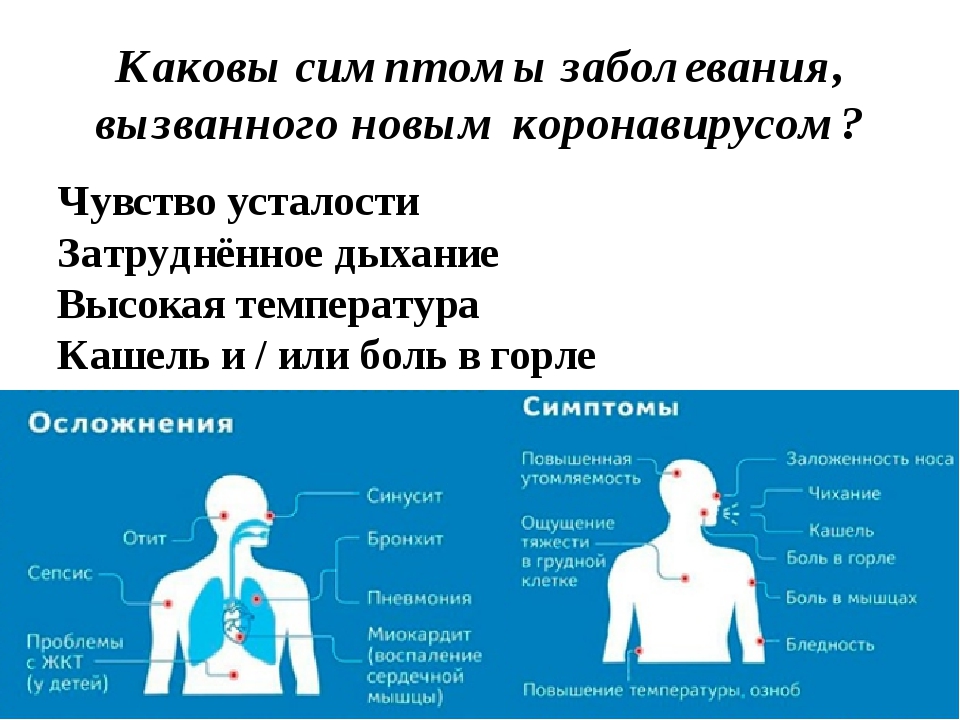
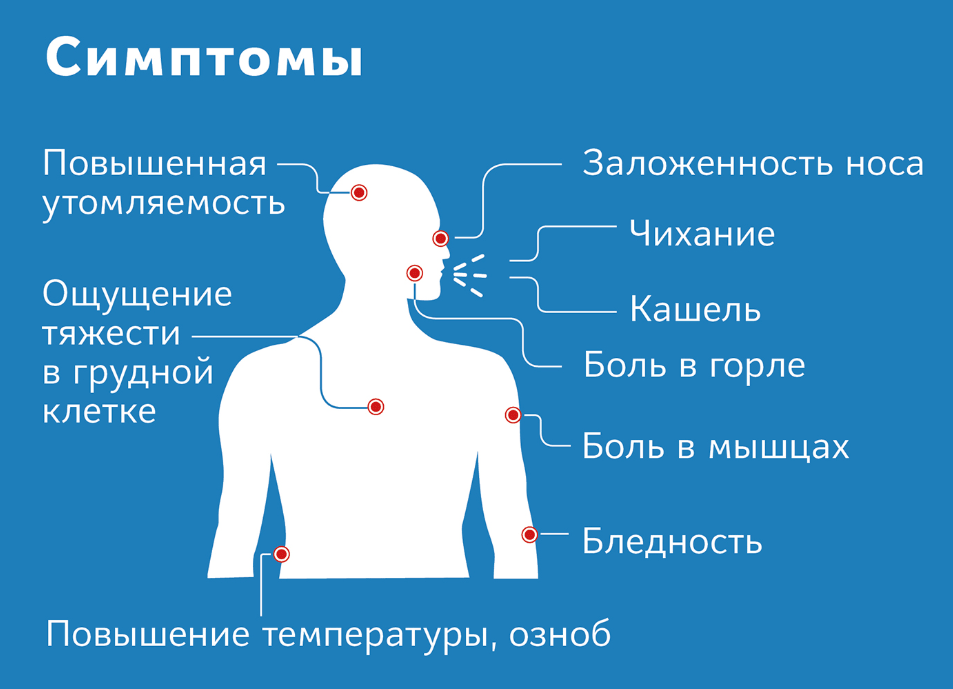
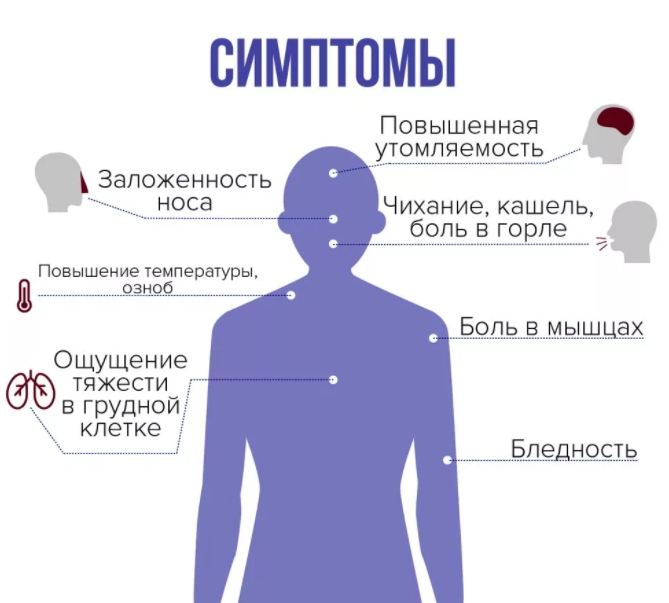
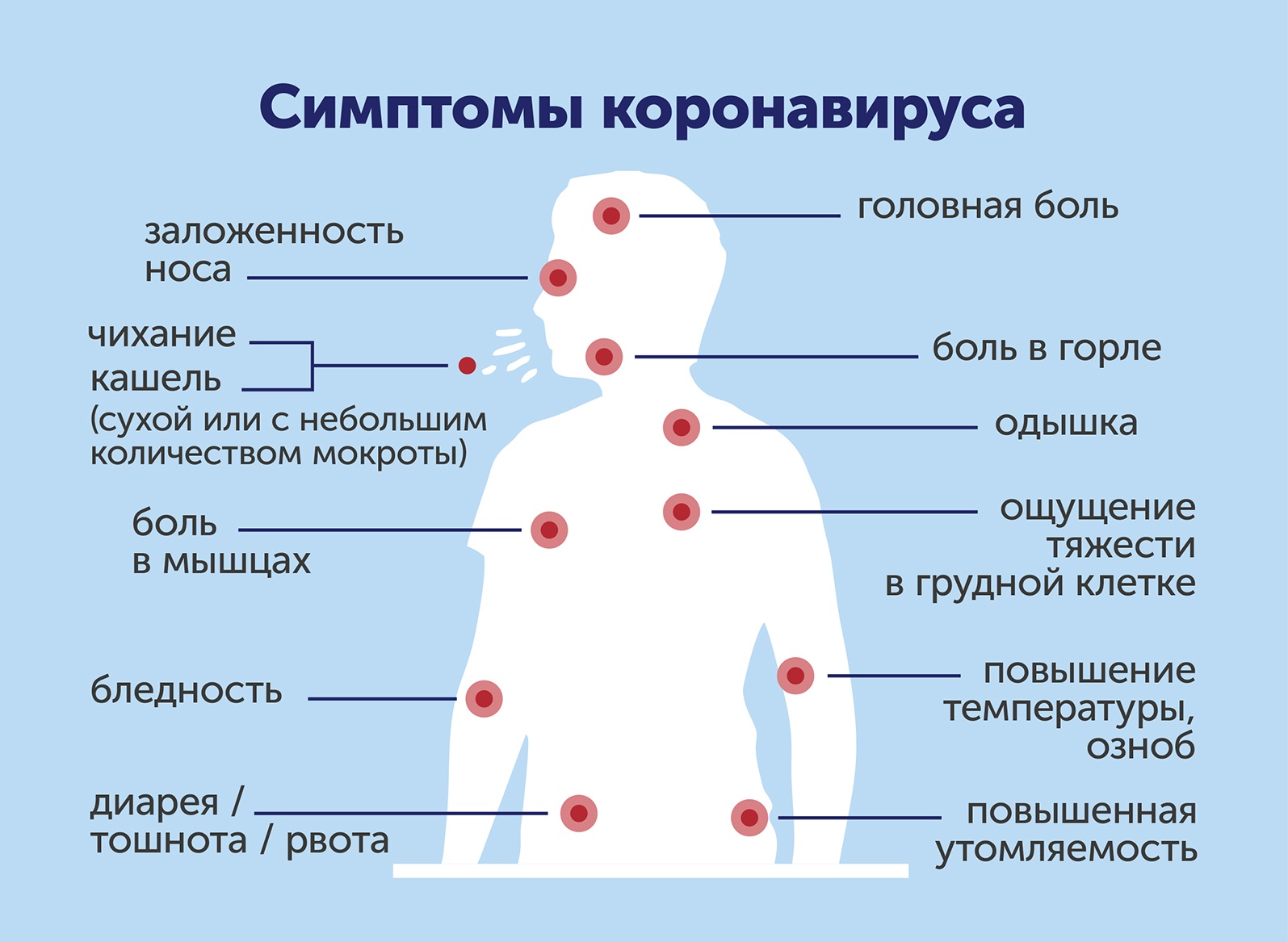
Симптомы в зависимости от пораженного органа
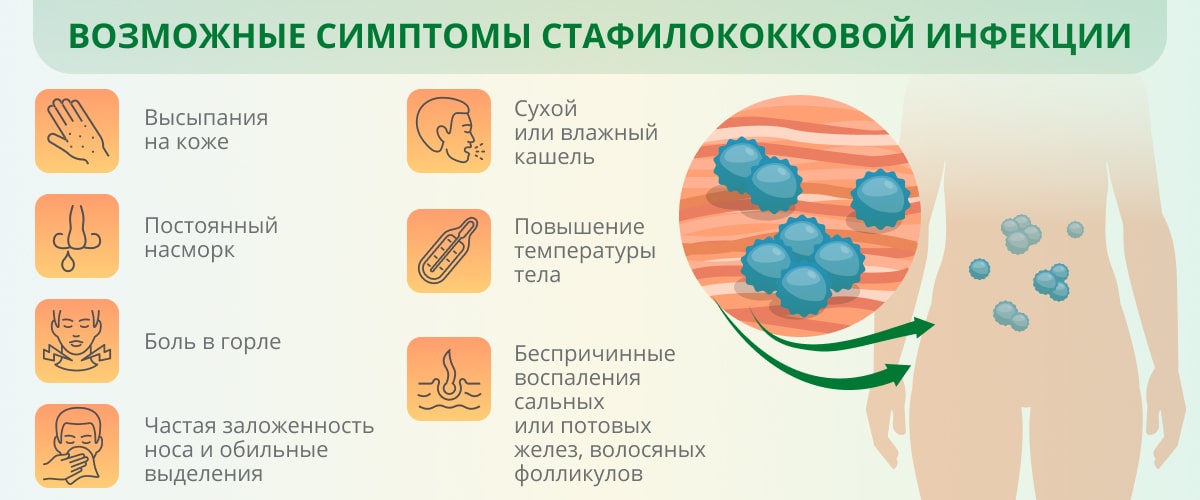
Симптомы стафилококковой инфекции зависят от места локализации стафилококк в организме ребенка и от степени снижения защитных сил организма. К основным признакам стафилококковой инфекции относятся
- повышение температуры тела
- выраженный интоксикационный синдром (вялость, слабость, отсутствие аппетита, тошнота).
Омфалит
Поражение микробом пупочной ранки, которое сопровождается отеком пупочного кольца, гнойным отделяемым из раны. При вовлечении в процесс пупочной вены прощупывается уплотненная и утолщенная вена. Также наблюдается гиперемия, которая распространяется вверх, в сторону грудины.
Поражение кожных покровов
- При псевдофурункулезе (поражение потовых, а не сальных желез) возникают плотные, красного цвета узелки в кожных складках (скопление потовых желез), которые затем нагнаиваются.
- Везикулопустулез характеризуется образованием пузырьков с жидким содержимым, которые самопроизвольно вскрываются и на их месте образуется корочка.
- Эксфолиативный дерматит (болезнь Риттера), или «синдром ошпаренной кожи» характеризуется образованием больших пузырей, по виду напоминающих ожоги, затем кожа слущивается и формируются незащищенные раны.
- Абсцесс – поражение глубоких слоев кожи с видимым покраснением и уплотнением. Формируется полость, содержащая гной.
- Панариций – поражение крайней фаланги пальца.
- Флегмона – в процесс кроме кожных покровов вовлекается подкожная клетчатка, которая нагнаивается.
Поражение глаз
При поражении слизистой глаз развивается конъюнктивит (светобоязнь, слезотечение, отек век, гнойное отделяемое из глаз).
Поражение дыхательных путей
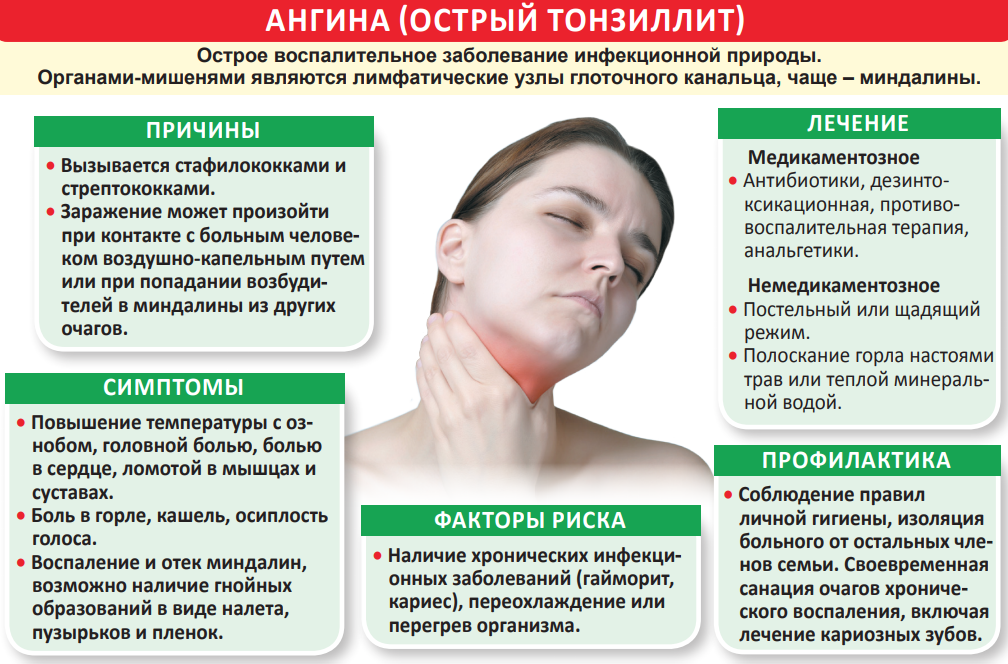
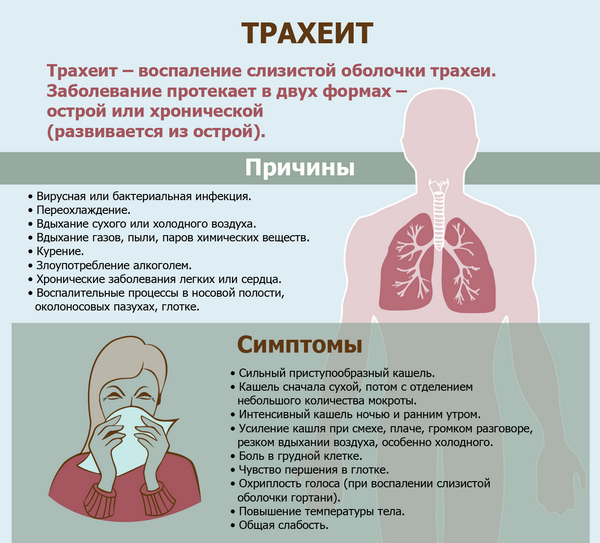
Ринит – покраснение слизистой с обильным гнойным отделяемым из носа. При проникновении инфекции ниже развивается ангина, характеризующаяся болью в горле, фарингит, трахеит с сухим и болезненным кашлем.
Инфицирование бронхов и легких приводит к бронхитам и пневмониям. Как правило, бронхиты и пневмонии протекают сочетано с фарингитами, ринитами, трахеитами.
Отмечается значительное повышение температуры (до 39-40°C), сухой кашель, одышка.
Возможно развитие стеноза дыхательных путей.
Поражение центральной нервной системы
Проникновение золотистого стафилококка в головной мозг ведет к развитию менингита и абсцесса головного мозга. Заболевания у детей протекают тяжело, с высокой температурой и явлениями интоксикации.
Характерна «мозговая» рвота, головные боли, положительные менингеальные симптомы, эписиндром и кожная сыпь. При спинномозговой пункции жидкость вытекает под давлением, имеет зеленоватый оттенок с примесью гноя.
Поражение мочевыводящих путей
Развиваются уретрит, цистит, пиелонефрит. Характерные симптомы: учащенное и болезненное мочеиспускание, боли в поясничной области, высокая температура. В анализах мочи определяются белок, большое количество лейкоцитов, высевается золотистый стафилококк.
Поражение костей и суставов
При инфицировании костей и суставов развиваются артриты и остеомиелит.
Пищевая токсикоинфекция
Развивается при употреблении зараженной или испорченной пищи и протекает с явлениями острого энтероколита. Характерны повышение температуры, тошнота, рвота до 10 и более раз в сутки, жидкий стул с примесью зелени.
Сепсис
Заражение крови или сепсис, возникает при выраженном иммунодефиците. Течение заболевание тяжелое, с очень высокой температурой, выраженными симптомами интоксикации, нарушением сознания (от возбуждения до вялости).
При развитии инфекционно-токсического шока резко падает артериальное давление, больной теряет сознание и может впасть в кому.
Септикопиемия – циркулирование золотистого стафилококка в крови с формированием гнойных очагов, как на коже ребенка, так и во внутренних органах.
При септицемии характерно развитие инфекционного токсикоза. Септицемию может осложнять присоединение пневмонии, развитие ДВС-синдрома и прочее.
Грипп
Грипп также относится к группе ОРВИ, однако из-за склонности гриппа к распространению с развитием эпидемий его выделяют отдельно. Кроме того, грипп сопровождается более выраженными клиническими проявлениями, и при нем выше риск осложнений. Существует подвид вируса гриппа H5N1, передающийся от больных птиц (уток, кур) человеку («птичий» грипп) или свиней («свиной» грипп).
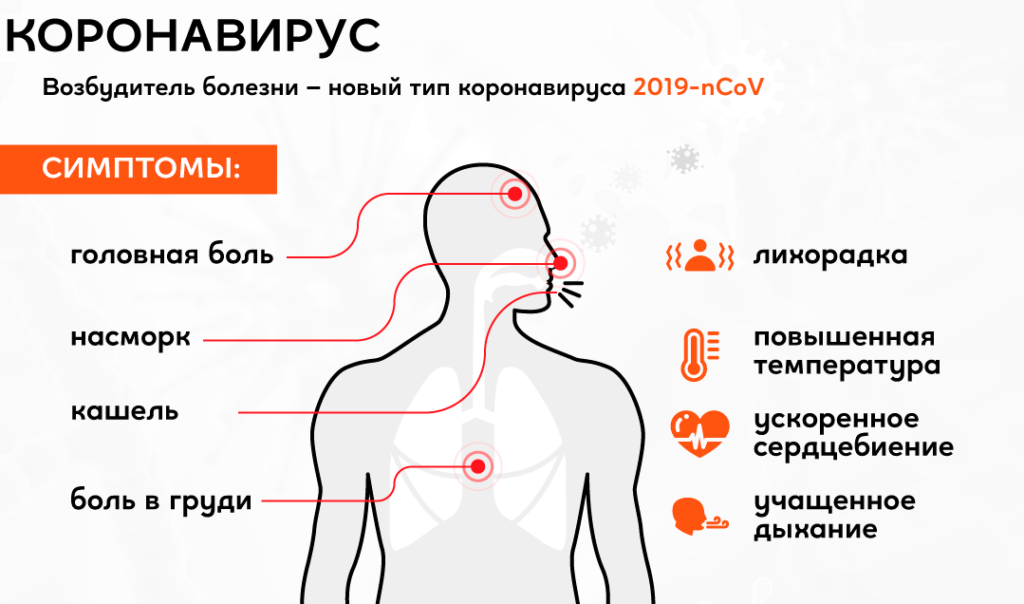
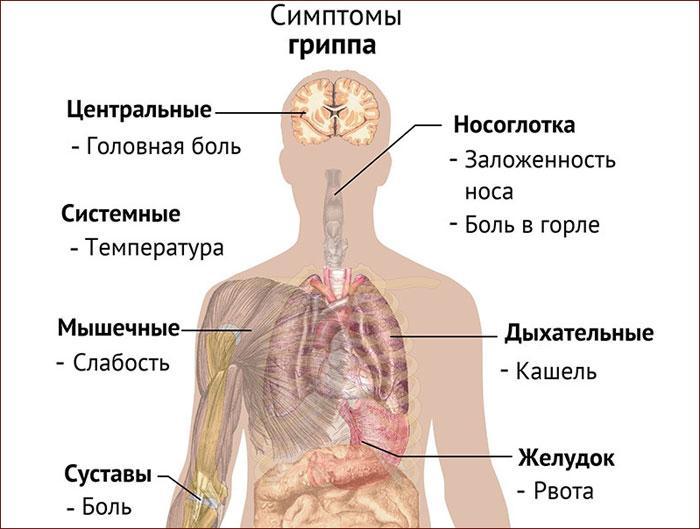
Для гриппа характерно острое начало с повышения температуры до 38–40 °С, сопровождающейся болями и «ломотой» в мышцах, головной болью, ознобом, разбитостью, общей слабостью, плохим аппетитом. Затем присоединяются боль и першение в горле, сухой кашель. Насморк для гриппа не характерен, что отличает его от других ОРВИ («сухой катар»). Температура тела нормализуется на 3–5 день заболевания.
К осложнениям гриппа, помимо пневмонии, относят воспаление придаточных пазух носа, среднего уха (особенно у детей), респираторный дистресс-синдром (отек легких), менингит. Наиболее опасен грипп для маленьких детей, стариков, а также для больных ВИЧ-инфекцией, сахарным диабетом и людей с ослабленным иммунитетом.
При ОРВИ и гриппе нужно быть внимательным при повторном повышении температуры тела и ухудшении самочувствия — это говорит о развитии осложнений либо о наличии другого заболевания. «Тревожные признаки», при появлении которых нужно обязательно обратиться к врачу:
Сохранение повышенной температуры тела (более 37,5 °C) более 7 дней, а также ее повторное повышение;
- усиление головной боли;
- рвота;
- сонливость либо спутанность сознания;
- ригидность затылочных мышц (невозможность согнуть голову так, чтобы подбородком коснуться груди);
- одышка (затрудненное дыхание);
- боль в груди;
- кровянистый характер мокроты;
- любая сыпь на кожных покровах;
- непереносимость яркого света.
Диагноз ОРВИ и/или гриппа чаще всего не вызывает сомнений и основан на характерной клинической картине. Для выявления осложнений ОРВИ могут потребоваться общий анализ крови и мочи, рентгенография органов грудной клетки или придаточных пазух носа, иногда бактериологический анализ мокроты.
1
Лабораторная диагностика в МедикСити
2
Лабораторная диагностика в МедикСити
3
Лабораторная диагностика в МедикСити
Лечение гриппа и ОРВИ
- Соблюдайте домашний режим. Если в квартире, кроме Вас, есть кто-то еще, носите медицинскую маску, которую меняйте каждые 2 часа.
- Пейте больше теплой жидкости (до 2 л в день) — это позволит избежать обезвоживания в условиях высокой температуры тела и улучшит выведение токсинов из организма.
- При повышении температуры тела выше 38,5 °С, либо если Вы плохо переносите высокую температуру, принимайте жаропонижающие средства (парацетамол, ацетилсалициловая кислота). Помните, что ацетилсалициловая кислота (аспирин) категорически противопоказана детям младше 16 лет!!!
- Для облегчения симптомов ОРВИ можно использовать комплексные препараты, содержащие помимо жаропонижающего средства противокашлевые, противоаллергические компоненты, а также витамины. Внимательно читайте инструкции по применению!
- Для облегчения кашля можно принимать всевозможные травяные настои или отхаркивающие препараты, однако на продолжительность заболевания эти средства не влияют.
- Для воздействия на возбудителей применяют интерфероны (основной фактор противовирусной защиты в организме) и стимуляторы образования интерферонов; осельтамивир или занамивир (эффективны только при гриппе); противогриппозный иммуноглобулин вводят ослабленным людям, а также больным тяжелыми формами гриппа. Прежде, чем принимать эти препараты посоветуйтесь с врачом!
- Антибиотики для лечения неосложненных форм ОРВИ и гриппа не применяют, поскольку они не влияют на вирусы.
Почему скапливается слизь в носоглотке и горле?
Существует ряд различных причин слизи в горле. Некоторые из них являются длительными (хроническими), другие краткосрочными состояниями организма, а иногда постназальный синдром возникает в ответ на определенные триггеры.
Общие причины, почему в горле собирается слизь, включают:
- хронические болезни лор-органов;
- кислотный рефлюкс, гастроэзофагеальная рефлюксная болезнь;
- сезонная аллергия;
- аллергия на плесень, пыль, шерсть домашних животных или другие вещества;
- анатомические аномалии, такие как искривление перегородки носа или увеличенные носовые раковины;
- некоторые лекарства (иногдаконтрацептивные и гормональные средства, препараты для снижения артериального давления);
- чрезмерное использование сосудосуживающих спреев или капель;
- инфекции, такие как синусит, простуда, грипп, цитомегаловирус, респираторно-синцитиальный вирус, аденовирус, стрептококковая ангина;
- ринит, вызванный беременностью;
- вазомоторный ринит;
- неврологические заболевания;
- инородные тела носа и пазух.
Возможно образование густой слизи в горле в ответ на внезапные триггеры:
- употребление острой пищи;
- употребление молочных продуктов;
- чрезмерная физическая нагрузка;
- инородное тело в носу.
Частые вопросы по заболеванию
В чем разница между инфекционным и реактивным артритом?
Какой врач лечит?
Неспецифические инфекционные процессы – хирург или травматолог, специфические – хирург и другой узкий специалист – инфекционист, дерматовенеролог, фтизиатр. При переходе в хроническое течение ревматолог.
Какой прогноз лечения инфекционного артрита?
Зависит от вызвавшей заболевание инфекции. Большинство острых артритов заканчиваются выздоровлением. Исход специфических инфекций зависит от течения основного заболевания: вирусные артриты заканчиваются полным выздоровлением, а туберкулезные не всегда имеют благоприятный исход.
Инфекционный артрит может протекать тяжело с непредсказуемыми последствиями
Поэтому очень важно лечить его своевременно и правильно. В центре «Парамита» это умеют делать
Список литературы:
- Белов Б. С. // Бактериальный (септический) артрит и инфекция протезированного сустава: современные аспекты. — : Современная ревматология., 2010 r.
- Parvizi J Jacovides C, Antoci V, et all, // Diagnosis of periprosthetic joint infection:. — : J Bone Joint Surg AM, 2012 r..
- Isaacs J. Oxford textbook of rheumatology. – Oxford University Press, 2013.
- Slobodin G. et al. Acute sacroiliitis //Clinical rheumatology. – 2016. – Т. 35. – №. 4. – С. 851-856.
Причины бронхита
Чаще всего бронхит возникает из-за вирусной инфекции. Основными возбудителями являются — грипп, парагрипп, риновирусы, энтеровирусы и метапневмовирус. Бактериальная инфекция может поразить бронхи человека, но на счету бактерий не более 19 % всех случаев заболевания. Врачи перестали использовать понятие острый бактериальный бронхит – так как зачастую оно является ошибочным.
Самые распространенные вирусные и бактериальные возбудители бронхита2:
- Грипп. Озноб, высокая температура, боли в мышцах (ломота) и лихорадочное состояние. При гриппе, бронхит часто дополняет трахеит, образуя трехобронхит. Зимой выявлен наибольший риск заражения.
- Парагрипп. Редко поражает взрослых людей. Симптомы аналогичные гриппу. Опасный период – осень.
- Риновирус. Классический насморк. Возможно осложнение в виде бронхита. Чаще всего атакует в осенний и весенний периоды.
- Коронавирус. Отличается легким течением, а главным симптом является нарастающая боль в горле. Риск заражения преимущественно зимой и весной.
- Респираторно синтициальный вирус. Страдают преимущественно люди в возрасте. Характерны сухие хрипы и прогрессирование в бронхит. Проявляется зимой и весной.
- Аденовирус. Провоцирует высокую температуру, лихорадку, конъюнктивит и значительные боли в области горла. Изначально вирус поражает слизистые носа и миндалины, далее воспаляются — глотка, трахея и бронхи. Вирус распространяется круглый год.
- Метапневмовирус. Провоцирует боль в горле и сухой кашель. Высокий шанс развития бронхита. Чаще атакует зимой.
- Бактерии Bordetella pertussis (бордетелла). Бордетелла вызывает коклюш, при котором поражаются сами бронхи. Сильный приступообразный кашель сопровождается тошнотой и рвотой, могут возникать проблемы с дыханием. Большей частью коклюш возникает у детей.
- Бактерии семейства Mycoplasma (микоплазма). Бактерии провоцируют бронхит и развитие микоплазменной пневмонии которая входит в разновидность атипичной пневмонии.
- Бактерии Chlamydophila pneumoniae (хламидия пневмония). Основной вид бактерий, провоцирующих легкую форму пневмонии.Воспалительный процесс сразу переходит на бронхи.
- Бактерии Streptococcus (стрептококки) и Streptococcus pneumoniae (пневмококки). Бактерии входят в группу пневмококковых инфекций. Чаще всего вызывают острую форму бронхита, являются причиной развития пневмококкового бронхита и пневмонии.
- Бактерии Staphylococcus (стафилококки). Стафилококки провоцируют бронхит и пневмонию. Бактерии способны нанести существенный вред, особенно при параллельном развитии гриппа или других вирусных инфекций.
Методы диагностики
В большинстве случаев, диагноз ставится по клиническим признакам и по результатам опроса пациента. Однако, могут потребоваться дополнительные анализы, которые укажут на точную причину ухудшения самочувствия. Они помогут отличить болезни верхних дыхательных путей от пневмонии, определить причину аллергии, обнаружить признаки гриппа и коронавирусной инфекции. Так, врач может назначить следующие методики:
- флюорография – проводится для оценки состояния легких и определения признаков пневмонии;
- лабораторные исследования – могут включать ПЦР для выявления возбудителей вирусных заболеваний, общий анализ крови;
- аллергопробы – специфические тесты, которые позволят определить повышенную чувствительность к ряду раздражителей.
Полноценную диагностику невозможно провести в домашних условиях. Без некоторых тестов лечение может быть исключительно симптоматическим – просто маскировать симптомы болезни. В Клиническом Институте Мозга расположено точное, современное оборудование, благодаря которому поставить диагноз можно в краткие сроки.
Виды стафилококковой инфекции
Различают генерализованные и локальные формы стафилококковой инфекции.
К генерализованным формам относится сепсис (септикопиемия и септикоцемия).
К локальным формам относятся заболевания кожи, слизистых оболочек, внутренних органов, костей, суставов, молочных желез и пупочного канатика. Также отдельной графой стоит выделить пищевые отравления эндотоксином стафилококка.
Кроме того, стафилококковая инфекция может быть первичной и вторичной (при наличии первичного очага). По течению выделяют острые, затяжные и хронические формы, а по тяжести стафилококковой инфекции легкой, средней и тяжелой степени.
Как часто возникают стафилококковые инфекции?
Эпидемиологические данные чаще всего относятся к внутрибольничным инфекциям, которые в настоящее время называют инфекциями, связанными со здравоохранением (HCAI). Повышенный риск заражения относится к пациентам после операции (заражение места операции), с ожоговыми ранами, с сосудистыми катетерами, имплантированными протезами, а также проходящим длительную антибактериальную терапию.
Источниками микробов в больнице являются как пациенты, так и персонал, особенно при стафилококковых поражениях кожи или инфекциях, а также хронические носители. Передача в основном происходит через руки персонала. Капельный путь встречается гораздо реже. Такая передача может также происходить от пациентов со стафилококковой пневмонией.
Инфекции Staphylococcus aureus может быть спорадической инфекцией или вспышкой. В случае вспышки необходимо как можно скорее провести эпидемиологическое расследование. Наибольшая угроза эпидемического распространения золотистого стафилококка существует в отделениях неонатологии, интенсивной терапии, хирургии и ожоговых.
Патогенез
Практически все структурные элементы золотистого стафилококка обладают патогенностью и оказывают негативное воздействие на организм человека.
Факторы патогенности:
- поверхностные белки бактерии (адгезии) взаимодействуют с клетками человеческого организма;
- капсула защищает стафилококк и его белки от поглощения фагоцитами, помогает прикрепляться к тканям;
- компоненты клеточной стенки вызывают развитие воспалительных реакций, инактивируют фагоциты, вызывают местные реакции в виде анафилаксии, феномена Артюса и др.;
- ферменты повышают устойчивость стафилококка к действию антибиотиков, облегчают проникновение в ткани и волосяные фолликулы, вызывают свертывание плазмы крови;
- токсины вызывают разрушение белков клеток крови, эпидермиса, провоцируют некротические реакции, нарушают водно-электролитный баланс клетки.
Энтеротоксины вызывают пищевые отравления, синдром токсического шока. Компоненты стафилококка проявляют сенсибилизирующее действие, обусловливают появление дерматитов, бронхоспастического синдрома и др.
Как диагностируется патологическая слизь на задней стенке горла?
Синдром постназального затекания устанавливается на основании следующих диагностических методов:
- Физическое обследование. Врач осмотрит заднюю часть вашего горла, чтобы увидеть, есть ли покраснение или отек, и спросит о других признаках инфекции (таких как головные боли, лихорадка, озноб и мышечные боли).
- Риноскопия. Выявляются возможные патологии полости носа и пазух, которые могут приводить к данным симптомам (искривление носовой перегородки, ринит, полипозные разрастания в носу, воспаление глоточной миндалины).
- Инструментальное обследование. Сюда включается эндоскопическая риноскопия, назофарингоскопия, ларингоскопия (при которой используется эндоскоп для осмотра верхней части глотки), 24-часовой рН-зонд (при котором можно проверить наличие кислотного рефлюкса), эзофагогастродуоденоскопия (при которой исследуется слизистая оболочка пищевода, желудка и тонкий кишечник для диагностики гастроэзофагеальной рефлюксной болезни).
- Компьютерная томография носа и околоносовых пазух, МРТголовы (позволяет определить патологию околоносовых пазух и полости носа).
- Лабораторные тесты. Это исследование образца слизи на задней стенке носоглотки и мокроты. Если мокрота окрашена кровью, это может быть признаком желудочно-кишечной или легочной инфекции. Этот тип состояния потребует дополнительной оценки. Исследование мокроты на флору.
- Тесты на аллергию. Если эпизоды, когда слизь стекает по носоглотке, повторяются каждые несколько дней или недель и исчезают на определенное время, это может быть связано с аллергической реакцией или чувствительностью, например, к определенной пище. Врач может порекомендовать вам вести дневник симптомов слизи в горле и кашля, отмечая, что вы ели и с чем могли контактировать (например, с пыльцой или домашними животными). Аллергические пробы могут точно определить, почему слизь в носоглотке стекает в горло.
Инвазивные стафилококковые инфекции
Наиболее тяжелые инвазивные инфекции с высокой смертностью включают сепсис и эндокардит, относящиеся к естественным клапанам или связанные с наличием сосудистых протезов сердца, а также различных типов сосудистых катетеров. Бактерии могут попадать в кровяное русло непосредственно во время травмы или операции или путем преемственности локализованных первичных инфекций.
Инфицирование крови может вызвать вторичные инфекции в различных органах и системах, в первую очередь в легких, почках, центральной нервной системе, опорно – двигательном аппарате. Смертность может достигать 50% случаев.
Стафилококковая пневмония встречается редко, но является одной из наиболее серьезных инфекций этого типа. Такое осложнение чаще наблюдается во время эпидемии гриппа, а также у госпитализированных пациентов, особенно находящихся на респираторной терапии.
Staphylococcus aureus является важным этиологическим фактором острого первичного остеоартроза во всех возрастных группах, кроме новорожденных. У взрослых инфекция чаще всего поражает кости позвоночника, а у детей длинные кости.
Острый первичный остеоартроз
Staphylococcus aureus также является основным этиологическим фактором хронического остеита. Особенно распространены стафилококковые инфекции при протезировании и инфекции суставных капсул.
Инфицирование Staphylococcus aureus центральной нервной системе обычно происходит через кровоток, через преемственность из инфицированных тканей или в результате прямого проникновения микроорганизма, например, в результате нейрохирургических процедур.
Золотистый стафилококк редко отвечает за инфекции мочевыводящих путей, включая абсцессы почек.
Лечение стафилококковой инфекции
Лечение больных со стафилококковой инфекцией должно быть строго индивидуальным. При легких формах локализованной стафилококковой инфекции у детей старшего возраста обычно ограничиваются симптоматической терапией. При тяжелых и среднетяжелых формах применяют комплексную терапию: антибиотики и специфические противостафилококковые препараты (противостафилококковый иммуноглобулин, противостафилококковая плазма, стафилококковый анатоксин, стафилококковый бактериофаг). По показаниям применяют хирургические методы лечения, неспецифическую дезинтоксицирующую терапию, витаминотерапию. Для предупреждения и лечения дисбактериозов используют бактерийные препараты (бифидумбактерин, бификол и др.), а также стимулирующую терапию, повышающую защитные механизмы организма.
Обязательной госпитализации подлежат больные с тяжелыми формами стафилококковой инфекции независимо от возраста.
Новорожденных и особенно недоношенных детей госпитализируют и при легких проявлениях стафилококковой инфекции.
Из антибактериальных препаратов предпочтительнее полусинтетические пенициллиназоустойчивые пенициллины, цефалоспорины 3-го и 4-го поколения (цефтриаксон, цефатоксим, цефепим и др.).
При остром сепсисе, абсцедирующей деструктивной пневмонии, менингоэнцефалите назначают одновременно два антибиотика в максимальных возрастных дозах. Наиболее эффективно их внутривенное введение.
При всех тяжелых и генерализованных формах стафилококковой инфекции, особенно у детей раннего возраста, применяют гипериммунный антистафилококковый иммуноглобулин. Этот препарат содержит не только противостафилококковые агглютинины, но и антитоксин, его вводят внутримышечно в дозе 5-6 АЕ/ (кг • сут) ежедневно или через день, на курс 5-7 инъекций. В настоящее время выпускают гипериммунный антистафилококковый иммуноглобулин для внутривенного введения, который рекомендуется применять у детей раннего возраста при сепсисе и других тяжелых генерализованных формах стафилококковой инфекции.
Гипериммунная антистафилококковая плазма содержит противостафилококковые антитела (антитоксин) и оказывает бактерицидное действие на стафилококк. Вводят внутривенно с интервалом 1-3 дня по 5-8 мл/кг (не менее 3-5 раз).
Стафилококковый анатоксин применяется для стимуляции выработки специфического стафилококкового антитоксина. Он показан в случаях затяжного течения пневмонии, сепсиса, энтероколита, рецидивирующих стафилодермий, фурункулеза и других заболеваний, когда особенно угнетена способность организма к иммуногенезу.
Анатоксин вводят подкожно в возрастающих дозах (0,1-0,2-0,3- 0,4-0,6-0,8-1,0 Ед) с интервалом 1-2 дня.
Общие принципы лечения стафилококковых гастроэнтеритов и энтероколитов такие же, как и других острых кишечных инфекций. Больных госпитализируют по клиническим и эпидемиологическим показаниям. Новорожденных, а также детей 1-го года жизни необходимо помещать в отдельный бокс, желательно вместе с матерью. Если больного оставляют дома, то обеспечивают систематическое наблюдение врачом, хороший уход, рациональное питание с учетом возраста ребенка, формы болезни и тяжести состояния. Если источником инфицирования ребенка явилось молоко матери, необходимо временно прекратить вскармливание материнским молоком и назначить донорское грудное молоко или молочнокислые (В-кефир, кефир, ацидофилин, простокваша и др.) либо адаптированные (биолакт, детолакт, тутели и др.) смеси в соответствии с возрастом и тяжестью поражения желудочно-кишечного тракта.
При пищевой токсикоинфекции в 1-е сутки заболевания необходимо сделать промывание желудка 2% раствором гидрокарбоната натрия. При выраженном токсикозе с дегидратацией сначала проводят инфузионную терапию , а затем оральную регидратацию.
Профилактика
Соблюдайте следующие правила:
- После посещения тренажёрного зала протирайте антисептиком места, соприкасавшиеся с инвентарём.
- Обрабатывайте порезы и ранки антибактериальными препаратами (йод, салициловый спирт, перекись водорода) сразу после возникновения.
- Не делите предметы гигиены, косметику с другими людьми.
- Места гнойников, импетиго нельзя мыть водой, расчёсывать, надавливать.
- Избегайте острой жирной еды, сладостей.
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
5 декабря 2020
Слизь в горле: лечение
Стратегия, что делать при слизи в горле, зависит от причины постназального затекания. Лечение слизи в носоглотке у ребенка также зависит от исходной причины и по методам не отличается от лечения слизи в носоглотке у взрослого.
Некоторые советы помогут вам чувствовать себя более комфортно независимо от причины:
- пейте больше воды, чтобы сделать слизь более жидкой;
- используйтеувлажнитель и очиститель воздуха во время сна;
- делайте промывания носовых проходов слабыми солевыми растворами с помощью нети-пота;
- используйте увлажнитель или диффузор с эфирными маслами, такими как мята и эвкалипт.
Как избавиться от слизи в носоглотке с помощью безрецептурных средств?
Заложенность носа, боль в горле и кашель часто можно лечить безрецептурными препаратами:
- леденцы, спреи от кашля и боли в горле;
- антигистаминные средства, которые лечат симптомы аллергии;
- солевые назальные спреи;
- средствадля разжижения слизи;
- паровые ингаляторы, которые помогают глотать и легче дышать.
Обязательно проконсультируйтесь с врачом или фармацевтом перед использованием новых лекарств.
Как вылечить слизь в носоглотке рецептурными препаратами
Существует также ряд рецептурных препаратов, используемых для лечения слизи в носоглотке. Например, лечение аллергии включает отпускаемые по рецепту лекарства. При стойком постназальном синдроме, осложненном астмой, врач может назначить стероидные противовоспалительные средства. Если у вас бактериальная или грибковая респираторная инфекция, то могут понадобиться антибиотики или противогрибковые препараты.
Гастроэзофагеальная рефлюксная болезнь, как причина слизи в носоглотке у взрослого, требует комплексного лечения, включающего отказ от жирной и острой пищи, прием кислотоснижающих препаратов и сон в правильном положении (со слегка приподнятой головой).
Как лечить слизь в носоглотке с помощью операции
Если симптомы стекания слизи по задней стенке носоглотки трудно поддаются лечению или причина анатомическая, решением может быть хирургическое лечение. В зависимости от показаний проводятся операции на околосновых пазухах: хирургическая коррекция перегородки носа, вазотомия нижних носовых раковин, абляция или нейротомия задненазального нерва.
При раздражающем ощущении слизи в горле постоянно, обращайтесь в «Клинику уха, горла и горла» в Москве! Наши опытные отоларингологи установят четкую причину патологии и назначат грамотное лечение.
Лечение
Глобальной проблемой в мире является рост устойчивости (резистентности) пневмококка к антибиотикам – это означает, что лечение пневмококковой инфекции антибиотиками зачастую неэффективно. Главным фактором развития антибиотикоустойчивости пневмококка является нерациональный прием антибактериальных препаратов. При проведении мониторинга в 2004-2005 гг. 11% штаммов пневмококка были устойчивы в пенициллинам, 7% — к макролидам, 40,8% — к ко-тримоксазолу. Но уже в 2011-2012 гг. аналогичное исследование показало, что уже 29% штаммов S. pneumoniae имеют сниженную чувствительность или резистентны к пенициллину, 26% штаммов — резистентны к макролидам, 50% штаммов — к ко-тримоксазолу. По последним данным, до 10% штаммов пневмококковой инфекции приобрели резистентность и к комбинациям пенициллина широкого спектра действия с ингибиторами β-лактамаз, что прогностически крайне неблагоприятно, так как в связи с быстротечным развитием заболевания (2-3 дня) времени на определение чувствительности к антибиотикам, как правило, нет, и пациенты с тяжелым течением пневмококковой инфекции нередко погибают, несмотря на введение стандартных антибактериальных препаратов.
Общие сведения о заболевании
Инфекционный артрит – это воспаление сустава, вызванное местной или общей инфекцией. Симптомы болезни и ее течение во многом зависят от вызвавшей инфекционный процесс инфекции.
Коды инфекционных артритов по МКБ-10:
- стафилококковый — M00.0;
- пневмококковый — M00.1;
- стрептококковые — M00.2;
- вызванные другими уточненными бактериальными возбудителями — M00.8;
- пиогенный неуточненный — M00.9;
- туберкулезный – М01.1;
- гонококковый — M01.3;
- вирусный – М01.5.
Заболевание очень распространено и может стать причиной стойкого нарушения суставной функции. Четверть пациентов, обращающихся по поводу заболеваний суставов, страдают инфекционными артритами.