Какие прививки от коронавируса существуют и какая лучше
Во всем мире на данный момент проходят испытание более 60 вакцин. Это далеко не окончательные цифры. Появление новых штаммов вируса приводит к разработке лучших вакцин по борьбе с COVID-19.
Список вакцин от Коронавируса:
- «Abdala / CIGB-66» (Вакцина Абдала) Центра генной инженерии и биотехнологии (Куба);
- «AstraZeneca Vaxzevria» (Вакцина Астразенека) разработанная Оксфордским университетом и компанией AstraZeneca (Великобритания), выпускается для Индии под маркой Covishield;
- «BBIBP-CorV» (Вакцина КорВи) компании Sinopharm (Китай);
- «BNT162b2» (Вакцина Пфайзер) компаний BioNTech/Pfizer (Германия/США/Китай);
- «Convidecia» (Вакцина Конвиденция) компании CanSino Biological (Китай);
- «CoronaVac» (Вакцина КоронаВак) компании Sinovac (Китай);
- «Covaxin» (Вакцина Коваксин) компании Bharat Biotech (Индия);
- «Janssen» (Вакцина Янссен Джонсон и Джонсон) компаний Janssen Pharmaceutica и Johnson & Johnson (Бельгия, США)
- «Moderna» (Вакцина Модерна) компании Moderna (США), для Японии выпускается под маркой TAK-919;
- «QazVac» (Вакцина КазВак) НИИ Проблем Биологической безопасности (Казахстан);
- «Sputnik Light» Центра им. Гамалеи (Россия);
- «Vero Cell» (Вакцина ВероЦел) — вторая вакцина компании Sinopharm (Китай);
- «Ковивак» Центра им. Чумакова (Россия);
- «Спутник V» Центра им. Гамалеи (Россия);
- «ЭпиВакКорона» Центра «Вектор» (Россия).
Какая из вакцин от коронавируса лучше?
Заявляемая эффективность вакцин варьирует. Согласно проводимым испытаниям это 50% для КоронаВак (Китай) и порядка 90-95% для вакцин Pfizer (Германия/США/Китай) и Sputnik-V (Россия).
На данный момент нет абсолютных критериев выбора лучшей прививки от коронавируса. На это есть как минимум одна важная причина.
Наличие более яркой, схожей с протеканием болезни, реакции на прививку может говорить о лучшем иммуномодулирующем эффекте вакцины, что идет в разрез с комфортом и легкостью ее перенесения.
Подтверждается, что наличие хронических заболеваний повышает риск тяжелого протекания вакцинации. Тем не менее, отказ от вакцины несет гораздо более высокую опасность течения болезни, вплоть до летального, у человека в этой группе риска.
Какие антитела сильнее — после болезни или прививки?
На этот вопрос ответили ученые из США, опубликовавшие в журнале Scientific Reports результаты исследования, посвященного этой теме. Специалисты рассказали, что происходит с антителами после болезни и введения вакцины.
Ученые взяли 41 образец сыворотки у 33 человек с документально подтвержденной историей инфекции SARS-CoV-2. Затем этот материал сравнили с сыворотками 28 человек, у которых никогда не было COVID-19, но которые получили две дозы мРНК-вакцин (Pfizer или Moderna). Результаты группы после иммунизации вакциной также сравнивали с группой вновь диагностированных пациентов с COVID-19.
Выводы довольно показательны:
- Исследование показало, что у привитых людей в 17 раз больше нейтрализующих антител по сравнению с людьми с естественным иммунитетом.
- У привитых в 30 раза больше антител, чем у заболевших.
- Более высокие уровни антител у вакцинированных людей приводят к лучшей нейтрализации патогена.
Данные показали, что антитела, вызванные вакциной против коронавируса, работают лучше, чем те, которые вырабатываются при заболевании. Получается, что у привитых шансы заразиться или тяжело переболеть значительно ниже.
В условиях другого варианта коронавируса антитела из образцов привитых людей оказались также гораздо эффективнее в его нейтрализации, чем антитела, образовавшиеся после заболевания. Соответственно, ученые пришли к выводу, что антитела, индуцированные мРНК, более эффективны против вариантов патогенов, чем «естественный иммунитет».
Справедливости ради стоит отметить, что исследования проводилось в лабораторных условиях и с определенными вакцинами, поэтому нельзя сказать на 100%, что выводы касаются любых прививок. Также ученые отметили разницу в медианном возрасте между группами с естественным иммунитетом и вакцинированными группами, хотя это не должно объяснять столь большую разницу в уровнях антител
Мифы о вакцинации от COVID-19
Нежелательные явления — это нормальные возможные последствия введения любой вакцины. Но кроме обычных и тщательно изученных эффектов, есть мнение, что «Спутник V» может вызывать неожиданные долгосрочные последствия:
Миф № 1: вакцина вызывает бесплодие
Ни одна из известных вакцин не влияет на репродуктивную функцию мужчин или женщин. Вопрос безопасности для потомства остается одним из важнейших для разработчиков лекарственных препаратов, в том числе вакцин. Это относится к серьезным нежелательным явлениям. Поэтому при минимальных сомнениях препарат не пройдет 1 фазу клинических испытаний на лабораторных животных. В этом случае дальнейшие разработки будут прекращены. Вакцины, прошедшие вторую и третью фазу, гарантировано безопасны для будущих родителей.
Нет никаких доказательств, что хоть одна вакцина вызывает проблемы с фертильностью. А вот как отреагирует организм беременной женщины на коронавирусную инфекцию — большой вопрос.
Миф № 2: вакцина влияет на ДНК
Ни одна из зарегистрированных сегодня вакцин не способна встраиваться в ДНК. Вакцины не проникают в клеточное ядро, где находится ДНК. Поэтому она в безопасности. Происхождение этого мифа науке неизвестно.
Миф № 3: от вакцины можно заразиться коронавирусом и получить положительный тест ПЦР
Вакцина не вызывает активное заболевание, а стимулирует специфический иммунитет другими способами. ПЦР после прививки будет положительной, только если заразиться до вакцинации. Чем раньше привиться, тем быстрее сформируется специфический иммунитет. Единственный риск, который я вижу, — это кратковременное повышение температуры тела. Оно может быть выявлено, например, в аэропорту и помешать отлету. Поэтому в идеале привиться следует за два-три дня до авиаперелета.
Миф № 4: при хронических заболеваниях нельзя прививаться
В этом случае перед вакцинацией лучше проконсультироваться с лечащим врачом. При обострении хронического заболевания, возможно, прививку следует отложить. А возможно, и нет. Но сами по себе хронические болезни не относятся к противопоказаниям. Наоборот, при них сильно увеличиваются риски тяжело перенести коронавирусную инфекцию. В этом случае безопаснее вакцинироваться и защитить ослабленный организм.
Что такое иммунитет организма?
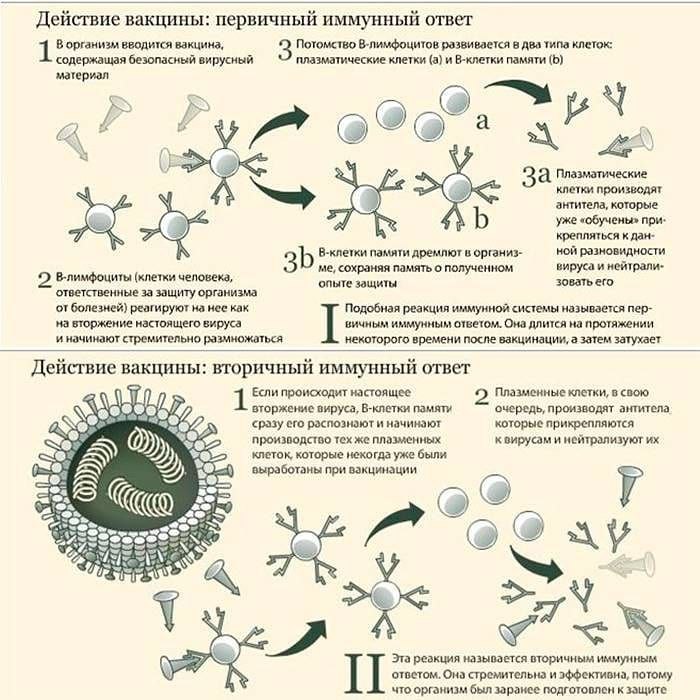
Иммунитет — это способность организма побеждать патогенные микроорганизмы (вирусы, бактерии и грибки), нейтрализовать токсины и предотвращать развитие инфекционных заболеваний. За иммунитет отвечает иммунная система.
Иммунная система — это совокупность органов и иммунных клеток, взаимосвязанных сложной сетью. В эту систему входят костный мозг, тимус, селезенка, лимфатические узлы и миндалины.
Клетки иммунного ответа — белки клеток крови, борющиеся с бактериями и вирусами образуются и созревают в костном мозге. Они участвуют в различных типах иммунного ответа: некоторые готовы бороться с патогенами сразу, другим для реакции нужно время.
Клетки иммунной системы, участвующие в разных видах иммунитета:
- Т- и В-лимфоциты;
- макрофаги;
- нейтрофилы;
- эозинофилы;
- базофилы.
Как получить иммунитет к коронавирусу? В каком случае риски выше?
Все начинается с гуморального иммунитета, направленного на SARS-CoV-2 — второй линии защиты организма, более специализированной на обнаружение угрозы. Главную роль в нем играют антитела. Они нацелены на специфический патоген (антиген) – распознают его, подключаются к нему и нейтрализуют.
Важную роль здесь играет иммунная память – благодаря ей после первого контакта с антигеном иммунная система способна выявить его при следующем контакте. И, таким образом, более эффективно вырабатывать антитела.
Гуморальный иммунитет к коронавирусу может быть достигнут двумя способами, имеющими разные уровни риска. Вы можете:
- Заразиться и заболеть COVID-19;
- Сделать прививку от КОВИД.
Когда организм при болезни вступает в контакт с вирусом, стимулируется иммунный ответ, формируется иммунитет выздоровевших. Однако такой способ приобретения иммунитета связан с рисками. У каждого человека инфекция протекает по-разному. У одних больных коронавирус дает незначительные симптомы, у других — болезнь угрожает жизни.
При вакцинации от COVID в организм вводится модифицированный белок, полученный из шипа вируса — антиген вируса – белок S. Сам по себе он безвреден и не может вызвать инфекцию, но вызывает иммунный ответ. Иммунитет после вакцинации, после первой дозы, появляется в течение 14 дней. В зависимости от типа вакцины для укрепления иммунитета вводится вторая доза и бустерная доза. Риски осложнений в этом случае гораздо ниже.
Риск повторного заражения
Новость о том, что в Китае пошла вторая волна заражения коронавирусом у тех, то им уже переболел, снова взбудоражила мир. По последним данным в Ухане, где и была начальная вспышка, уже около 200 «новых» случаев заболевания, которые диагностированы у ранее переболевших людей. При этом врачей подобный вариант развития событий не удивляет, ведь переболеть ОРВИ дважды за сезон, а то и подряд — это не редкость. Почему так происходит?
Одна из них — ослабленный иммунитет, который неспособен противостоять инфекциям извне. В этом случае защитные силы организма попросту не справляются с поставленной перед ними задачей и не могут дать бой инфекции.
Вторая причина — недолеченность. Нередки ситуации, когда человек при первых же улучшениях перестает принимать лекарства в прописанных количествах. Ему кажется, что всё — болезненные ощущения снизились, а значит, можно и сбавить темпы, чтобы, например, не травить себя таблетками. В результате оказывается, что он не до конца победил вирус, и тот под действием благоприятных для себя причин вдруг снова выстреливает.
Например, антибиотики бесполезны в борьбе с вирусом. И если их все же пить, на сам возбудитель они не подействуют, но зато будут добивать иммунную систему. В идеальном раскладе к врачу надо обращаться как можно быстрее, в самом начале заболевания. Это требуется для получения грамотной схемы лечения, подбора лекарств и прочих деталей.
Эффективность прививок от коронавируса
Эффективность вакцины от COVID-19 и вырабатываемый организмом иммунный ответ может отличаться от человека к человеку, и зависит от состояния его здоровья, а также индивидуальной реакции на вводимый препарат.
Доказанная эффективность вакцинации от коронавируса, согласно исследованиям, не дает 100% результат. Лучшие на сегодня данные по всем изученным прививкам в мире — 95%.
Если вы привились:
- Степень риска заражения и сложность протекания болезни у привитого, согласно полученным данным, существенно меньше.
- Хотя доказано, что вакцина против COVID-19 защищает человека от серьезного заболевания и смерти, точно определить степень защиты от заражения пока невозможно.
- Во избежание заражения следует по-прежнему соблюдать меры безопасности.
Иммунный ответ и эффективность
Слабый иммунный ответ — невысокая температура и отсутствие серьезных признаков болезни — в некоторых случаях может говорить об ослабленном иммунитете и, возможно, более серьезном течении болезни при заражении.
При этом не стоит путать иммунный ответ и развитие сопутствующих заболеваний при вакцинации. При наличии хронических заболеваний или аллергических реакций на компоненты вакцины, возможен медотвод.
Кто может получить медотвод написано в противопоказаниях инструкции к вакцине.
Какая доза вакцины переносится тяжелее
«Спутник» — двухэтапная вакцина. Первое введение вакцины вызывает нестойкую иммунную реакцию, а вторая доза закрепляет результат. Такой способ введения увеличивает эффективность вакцины и продолжительность защиты организма. Интервал между вакцинами должен быть от 21 дня или немного больше. Отклонение в несколько дней (в ту или иную сторону) опасности не представляет.
Считается, что на введение вакцины сильнее реагируют молодые и здоровые пациенты, но официальных данных нет. Нежелательные явления во второй раз могут быть сильнее, чем после первой дозы, а могут быть и слабее. Это нормальная реакция, которая может быть связана с другим типом аденовируса.
Обычно пожилые люди переносят вакцинацию лучше, чем молодые. Риск появления такого нежелательного явления, как повышенная температура тела, значительно уменьшается с возрастом.
Что нельзя делать до и после прививки
Чтобы максимально исключить осложнения и легкого перенести прививку, до вакцинации и после рекомендуется соблюдать несколько простых правил.
До прививки:
- Не переутомляйте организм физически.
- Не злоупотребляйте спиртным. Лучше воздержаться от приема алкоголя за 3 дня до прививки.
- Употребляйте здоровую, богатую белком и витаминами, пищу для подкрепления иммунитета.
После прививки:
- Не покидайте медучреждение в течение 30 минут после прививки, для быстрой помощи в случае аллергических реакций.
- В течение 3-х дней после вакцинации не мочите место инъекции.
- Не посещайте сауну, баню, солнечные ванны (3 дня).
- Не принимайте алкоголь(3 дня).
- Избегайте чрезмерных физических нагрузок (3 дня).
Первые 3 дня после прививки формируется иммунный ответ, поэтому критически важно избегать вредных и изматывающих воздействий на организм. Замените серьезные физические нагрузки легкими прогулками
Старайтесь хорошо высыпаться
Соблюдайте прочие меры предосторожности и гигиены
Что делать, чтобы не стать жертвой коронавируса читайте здесь.
ВАЖНО!
Информация представлена для ознакомления и не рекомендована для самодиагностики и самолечения. Диагностические исследования и лечение должен назначать только лечащий врач
Получить консультацию врача клиники можно в удобное вам время, записавшись на прием в регистратуре.
| Часы работы | Адрес | Телефон |
| Ежедневно 8:00 — 21:00 | Москва, ул. Кржижановского 15к.7 Схема проезда | +7 (499) 120-6116 |
Нежелательные эффекты других российских вакцин
«КовиВак»
Это инактивированная вакцина. То есть в организм доставляется убитый коронавирус. Это старая и испытанная технология, по ней сделано много вакцин от вирусных заболеваний: полиомиелита, гриппа и других. Мертвые вирусы не могут вызвать заболевание, но их попадания достаточно, чтобы организм научился их распознавать. В итоге при попадании живого вируса от зараженного человека сильный иммунный ответ формируется сразу.
Для усиления иммунного ответа в «КовиВак» добавили гидроксид алюминия. В одной дозе содержится до 0,5 мг. Эта доза намного меньше допустимой.
В инструкции к препарату сказано, что редко вакцина может вызвать головную боль и кратковременное повышение температуры. Чаще встречается боль и уплотнение в месте инъекции.
«ЭпиВакКорона»
Эта вакцина отличается от «Спутника V» и «КовиВак» тем, что при ее создании не используются вирусы. В организм вводятся не убитые или обезвреженные частицы вируса, а искусственно созданные белки. По ним иммунная система тренируется узнавать настоящие вирусы. Такой способ создания уменьшает реактогенность вакцины, поэтому она рекомендована для вакцинации пожилым или ослабленным людям.
В публикации в российском журнале «Инфекция и иммунитет» разработчики вакцины утверждают, что из нежелательных явлений отмечалась только небольшая боль в месте введения. А головной боли, мышечной слабости и других общих проявлений вакцина «КовиВак» не вызывает.
Почему возникают нежелательные явления после прививки от коронавируса
Вакцина знакомит иммунную систему с вирусом, и в ответ на чужеродное вмешательство запускается иммунный ответ.
Происходит местная реакция — в ответ на повреждение кожи и введение вакцины туда устремляются клетки первой линии обороны. Они должны предотвратить распространение инфекции, которая смогла преодолеть кожный барьер. Это проявляется отеком и краснотой в месте укола.
Затем вакцина попадает в кровь. Это заставляет иммунитет реагировать на возможную угрозу и запускает защитные механизмы. Вырабатываются антитела, чтобы запомнить и уничтожить вторгшийся вирус. Кроме этого, организм стремится ослабить неприятеля и не дать вирусу быстро размножиться, пока антитела ищут способ уничтожения врага. Один из способов — нагревание организма, так как многие вирусы не переносят высокую температуру окружающей среды.
Все вместе это может вызвать типичную реакцию: температуру, мышечную слабость, головную боль. Насколько сильно будут выражены нежелательные явления, зависит не столько от вакцины, сколько от индивидуальных особенностей организма. Ведь одну и ту же инфекцию один человек переносит спокойно, а другой — с температурой под сорок. У большинства пациентов после вакцинации никаких реакций не возникает.
Вакцины от коронавируса, зарегистрированные и одобренные в России
- — комбинированная векторная вакцина «Гам-КОВИД-Вак» — другое название «СПУТНИК V». Разработка НИИ им. Гамалеи, Москва.
- — вакцина на основе пептидных антигенов «ЭпиВакКорона». Разработка научного центра «Вектор», Новосибирск.
- — вакцина коронавирусная инактивированная цельновирионная концентрированная очищенная «КовиВак». На основе инактивированного («убитого») вируса SARS-CoV-2. Разработка научного центра им. Чумакова, Москва.
- — вакцина для профилактики COVID-19 «Спутник Лайт». Разработка НИИ им. Гамалеи, Москва.
Проводимые в декабре 2020 года исследования показывают, что 38% жителей Росси хотели бы сделать прививку от коронавируса. К августу 2021 года в некоторых городах число вакцинировавшихся приближается к 33%, что говорит о высоком проценте вакцинирования, но не соответствует ранее ожидаемому уровню, даже с учетом принимаемых мер.
Доверие к вакцинации еще не сформировано, кроме того наличие нескольких различных препаратов стимулирует к выбору лучшей по результатам отзывов.
Специфический иммунитет
В этом случае иммунная реакция направлена против определенного фактора — типа вируса или бактерии. На его создание уходит несколько дней. Однако, как только он развился, он очень эффективен, поэтому нас интересует именно этот вариант.
Он включает:
- Клеточный иммунитет. Этот тип иммунитета зависит от Т-лимфоцитов и заключается в прямой атаке и уничтожении этими лимфоцитами вирусов и бактерий. Болезнетворные микроорганизмы попадая в организм поглощаются макрофагами. Затем выделяется ряд веществ — антигенов, т.е. фрагментов уничтоженного патогена, к Т-лимфоцитам. Это стимулирует Т-клетки при обнаружении антигена на поверхности микроорганизма немедленно его устранять.
- Гуморальный иммунитет. Зависит от антител, вырабатываемых В-лимфоцитами. Они обладают способностью связываться с вирусами и бактериями и таким образом устранять их. Как и в клеточном ответе, В-лимфоциты активируются первыми, трансформируются в плазматические клетки и начинают вырабатывать первичные антитела, т.е. те, которые связываются непосредственно с антигенами вируса/бактерий. Это антитела типа M (IgM) в начале, позже к ним присоединяются антитела типа G (IgG).
Специфический иммунитет – также можно разделить по длительности действия на кратковременный (пассивный) и длительного действия (активный) и естественный и искусственный:
- естественный пассивный иммунитет – антитела в грудном молоке;
- искусственный пассивный иммунитет – введение сыворотки с антителами;
- специфический активный естественный иммунитет – после болезни;
- специфический активный искусственный иммунитет – вакцинация.
Специфический активный естественный иммунитет, полученный после болезни и специфический активный искусственный иммунитет после прививки будут бороться с вирусом, но чтобы добиться иммунитета, организм проходит разный путь.
Зачем заполнять дневник вакцинации на «Госуслугах»
На сайте госуслуг можно зарегистрировать возможные нежелательные явления. Это нужно для того, чтобы собрать как можно больше статистики и сделать более масштабные выводы о безопасности вакцины
Особенно это важно, если введение вакцины в отдельно взятом случае сопровождается серьезными нежелательными реакциями.
В большинстве случаев нежелательные явления от прививки проходят через короткое время без вреда, в отличие от коронавирусной инфекции. Пока не зарегистрировано ни тяжелых осложнений, ни смертельных случаев, достоверно связанных со «Спутником V» или другими российскими вакцинами.
Возможные реакции после прививки от коронавируса
Согласно имеющейся и уже достаточно большой базы статистических наблюдений у привитых от коронавирусной инфекции в течение 1-3 дней могут наблюдаться следующие симптомы:
-
слабость, недомогание, общая усталость, тошнота
Рекомендуется: уменьшить физическую нагрузку и дать себе отдохнуть.
-
озноб, жар, ломота в теле и мышцах, головная боль, повышение температуры тела выше 37°C
Рекомендуется: при температуре тела выше 38°C принять жаропонижающие и обезболивающие препараты (парацетамол или ибупрофен). Если температура тела выше 39°С и не снижается в течение 4-х часов после приема медикаментов, необходимо вызвать врача.
- боль, зуд, отек и покраснение в месте введения вакцины
Рекомендуется: как правило, лечения не требуется. Для уменьшения отека и дискомфорта можно принять антигистаминные препараты. - насморк, заложенность носа,боль и першение в горле
Рекомендуется: полоскать горло, орошать антисептическими средствами, обильное теплое питье, использование назальных спреев.
При проведении вакцинации врач расскажет о возможных побочных эффектах и мерах по их коррекции. Подробное описание возможных симптомов после прививки вы найдете в памятке участника вакцинации COVID-19 (см. ниже).
Противопоказания
Основные противопоказания к зарегистрированным в России прививкам от Ковид являются:
- гиперчувствительность к компонентам препарата (в частности, к гидроокиси алюминия и другим);
- тяжелые формы аллергических заболеваний;
- реакция или поствакцинальное осложнение на предыдущее введение вакцины «ЭпиВакКорона»;
- острые инфекционные и неинфекционные заболевания, хронические заболевания в стадии обострения — прививки проводят не ранее, чем через месяц после выздоровления или ремиссии. При нетяжелых ОРВИ, острых инфекционных заболеваниях ЖКТ вакцинацию проводят после нормализации температуры;
- иммунодефицит (первичный);
- злокачественные заболевания крови и новообразования;
- беременность и период грудного вскармливания;
- возраст до 18 лет.
C осторожностью:
- при хронических заболеваниях печени и почек,
- при нарушениях функции эндокринной системы,
- при наличии болезни системы кроветворения,
- при заболеваниях ЦНС (эпилепсия, инсульты и другие),
- при болезни сердечно-сосудистой системы (инфаркт миокарда в анамнезе, миокардиты, эндокардиты, перикардиты, ишемическая болезнь сердца).
Важно понимать, что сами по себе перечисленные болезни не являются безусловным противопоказанием к вакцинации. Кроме того, прививка от коронавируса в этих случаях более актуальна, поскольку пациенты-хроники относятся к группе высокого риска
При заражении у них вероятнее всего развиваются осложнения Ковида вплоть до летального исхода.
Важно, чтобы на момент введения вакцины состояние организма было стабильным, не наблюдалось обострения хронической болезни. Перед проведением прививки проконсультируйтесь со своим лечащим врачом