Существуют ли какие-либо серьезные побочные эффекты, о которых мне следует знать?
Выявлено и исследовано несколько очень редких случаев серьезных побочных эффектов, но ученые пришли к выводу, что риск развития серьезных осложнений вследствие заболевания COVID-19 намного выше, чем риск проявления этих побочных эффектов. Ниже приведены доказательства этого тщательного и постоянного изучения.
-
В середине июля 2021 года в Центре контроля и профилактики заболеваний (CDC) заявили, что примерно у 100 из 13 миллионов американцев, получивших вакцину J & J, появился синдром Гийена-Барре. Синдром Гийена-Барре — это редкое неврологическое заболевание, при котором иммунная система организма атакует нервные клетки. Более подробную информацию можно прочесть здесь »
-
В конце июня 2021 года центр CDC сообщил, что у более чем 1200 американцев наблюдалось поражение сердечной мышцы, возможно связанное с вакцинами Pfizer-BioNTech и Moderna. Проблемы с сердцем встречались очень редко — на каждый миллион введенных вторых доз вакцины приходится 12,6 случаев поражений сердечной мышцы. Более подробную информацию можно прочесть здесь »
-
Специалисты CDC и FDA заявляют, что на конец ноября 2021 г. выявлено 54 случая диагностирования нарушения свертываемости крови, называемого тромбоцитопенией, которое возникло после введения вакцины J & J (среди 16,4 миллиона доз). 16 декабря специалисты CDC порекомендовали американцам вместо вакцины J & J получать вакцину Pfizer-BioNTech или Moderna. Более подробную информацию можно прочесть здесь »
Защита от PIMS-TS
Риск развития PIMS-TS является низким и затрагивает менее 0,1 % детей, инфицированных SARS CoV-2. Хотя до 70 % детей с PIMS-TS поступают в отделения интенсивной терапии , почти все пациенты выздоравливают без осложнений . Сообщается, что от 79 % до 100 % сердечных нарушений проходят в течение 14–30 дней после выписки из больницы . Через шесть месяцев после выписки 96 % детей имеют нормальную эхокардиограмму, а почечные, гематологические, отоларингологические и неврологические нарушения устраняются в значительной степени .
Однако поздние осложнения от PIMS-TS остаются неопределенными, и уровень смертности оценивается в 1–2 % . На сегодняшний день нет данных о том, предотвращает ли вакцинация PIMS-TS: хотя, защищая от инфекции SARS-CoV-2, она вполне может также предотвратить постинфекционные последствия; чтобы это подтвердить, необходимы дальнейшие исследования. Поскольку патогенез PIMS-TS остается неясным, существует также гипотетический риск того, что антитела, индуцированные вакцинацией COVID-19, могут вызвать PIMS-TS, хотя на сегодняшний день доказательств этого нет.
Что дает вакцинация от COVID-19?
Проследить эффективность вакцинации можно по результатам применения препарата Pfizer. Исследования Израильских ученых показывают, что всего одна дозы вакцины обеспечивает снижение риска:
- гибели от ковид – 72%;
- тяжелого течения заболевания – 62%;
- госпитализации из-за болезни COVID-19 – 74%;
- заражения только SARS-CoV-2 – 42%;
- развития симптоматической болезни COVID-19 – 57%.
Вторая доза Pfizer повышает эффективность вакцины и процентные пункты, описанные выше. По заявлениям ученых, риск тяжелого заболевания снижается на 92%, госпитализации на 87%. В этом исследовании сообщается, что после первой дозы вакцины Pfizer риск бессимптомной инфекции SARS-CoV-2 снижается на 42%, а после введения 2 дозы, до 90%.
Предупреждение контактного заражения
Еще одно преимущество вакцинации детей заключается в том, что она помогает уменьшить передачу инфекции и тем самым снизить количество тяжелых случаев заболевания у взрослых, а также риск появления новых вариантов вируса. Вакцины против COVID-19 не только снижают заболеваемость, но и уменьшают уровень инфицирования. Первоначальные исследования показали, что, заразившись, вакцинированные люди с меньшей вероятностью передают вирус из-за снижения вирусной нагрузки и продолжительности вирусовыделения и, как следствие, передача от вакцинированного человека к членам семьи значительно ослабляется (по данным одного исследования , на 50 %). Однако более поздние исследования, проведенные с тех пор, как дельта-вариант стал доминирующим, показывают сходные вирусные нагрузки у вакцинированных и невакцинированных лиц .
Дети, в том числе младенцы, также могут передавать SARS CoV-2 . Тем не менее, несмотря на то, что передача в школах может способствовать распространению SARS-CoV-2 , уровень передачи в образовательных учреждениях низкий, и случаи заболевания чаще касаются взрослых . Риск заражения в школах сильно коррелирует с уровнем инфицирования местных жителей, который можно снизить путем вакцинации старших возрастных групп. Тем не менее, риск передачи инфекции в разных возрастных группах при разных условиях может измениться с появлением новых вызывающих беспокойство вариантов вируса.
В случае дельта-варианта было высказано предположение, что инфицированные, но вакцинированные полной дозой лица с такой же вероятностью передадут SARS-CoV-2, как и инфицированные невакцинированные лица, хотя выделение вируса будет активно происходить в течение более короткого срока . Однако последние данные из Австралии свидетельствуют о низком риске передачи инфекции в образовательных учреждениях при наличии мер защиты — даже в случае дельта-варианта (коэффициент передачи от взрослых детям составил 8 %, от детей взрослым — 1,3 % и между детьми — 1,8 %) .
Ранее во время пандемии сообщалось, что случаи носительства в семьях чаще встречались у родителей или подростков, а не у маленьких детей . Однако одно исследование показывает, что дети и подростки с большей долей вероятности заражают других . В другом исследовании сообщалось, что передача инфекции в семьях чаще происходила от детей в возрасте до трех лет, чем от подростков в возрасте 14–17 лет . Однако это может измениться с появлением дельты или других новых вариантов. В популяции с низким числом вакцинированных взрослых инфицированные дети передали дельта-вариант 70 % домочадцев (в 57 % семей заразились все члены) .
Тем не менее, как только значительная часть взрослого населения будет вакцинирована, предотвращение передачи инфекции от невакцинированных детей станет менее важным. Существует более веский аргумент в пользу вакцинации детей и подростков, живущих с лицами с ослабленными иммунитетом или с другими членами семьи, которые входят в группу высокого риска, не только для защиты последних, но и для улучшения психического здоровья первых.
Другое предположение состоит в том, что, как только SARS-CoV-2 станет одним из возбудителей сезонных ОРВИ, первичная инфекция SARS-CoV-2 в раннем детстве, когда COVID-19 протекает в легкой форме с последующим усилением в результате продолжающегося воздействия в более старшем возрасте, может привести к формированию популяционного иммунитета, как это наблюдается при обычных циркулирующих коронавирусах, и это более эффективно, чем массовая иммунизация .
Что показали опыты на животных?
Правда, только на людях. А на животных, в том числе обезьянах, можно. Что разработчики вакцины от Pfizer/BioNTech и сделали еще на стадии доклинических испытаний — то есть до начала опытов на людях. Ученые заражали вирусом самых разных животных, часть из которых прививали разными дозами вакцины, часть нет, и сравнивали результаты.
Для нас интереснее всего результаты, полученные на обезьянах, а именно макаках-резусах. Даже одна доза вакцины способствовала появлению нейтрализующих антител (то есть тех, которые максимально эффективно предотвращают проникновение вируса в клетки), титры которых были в разы больше, чем у выздоровевших людей.
Чтобы заразить макак SARS-CoV-2, разработчики пшикали им в нос или трахею вирусные частицы в огромной концентрации, а затем каждый день брали мазок из носа – как при обычном тесте на SARS-CoV-2 — и смотрели количество коронавирусной РНК. Хотя это не равно прямой оценке количества вирусных частиц, такой метод используется повсеместно, и ученые давно установили примерную корреляцию между количеством РНК и концентрацией вирусных частиц.
На первый день после заражения у привитых обезьян количество РНК коронавируса в носу было сравнимо с количеством вирусной РНК у непривитых животных. Но уже на третий день после заражения ни у одной из шести вакцинированных макак РНК коронавируса не определялась ПЦР-тестом — а это очень чувствительный тест. В мазке из глотки вирусная РНК у обезьян после прививки не детектировалась ни на какой день после заражения. У макак, не получивших вакцину, количество РНК было приличным как в первый, так и в третий день после заражения что в носу, что в глотке.
Эксперименты, которые бы показали, могут ли привитые обезьяны, которых специально заразили SARS-CoV-2, инфицировать непривитых, ученые не проводили — вероятно, из-за дефицита обезьян, так как все вакцинированные макаки пошли под нож: разработчики смотрели, есть ли у них поражения легких (их не оказалось).
Вероятно, если бы исследования проводили сейчас, макак бы оставили в живых, а поражение легких определяли при помощи КТ. Но так это были предклинические испытания вакцины, все работы выполнялись весной или даже в конце зимы, когда вопрос о передаче вируса от привитых на повестке дня не стоял — хотя и зря, конечно.
Еще один момент упущенный в работе — ученые оценивали количество РНК в носу и глотке макак, привитых не стандартной дозой в 30 микрограмм — именно столько получают при вакцинации люди — а повышенной дозой в 100 микрограмм. Скорее всего, это тоже связано с техникой проведения предклиники и ограниченным количеством обезьян. Их мало не потому, что у BioNTech с Pfizer не хватило денег купить еще парочку животных, а потому, что число задействованных в испытаниях обезьян должно быть заранее согласовано с различными этическими комитетами и сведено к строго необходимому минимуму.
Однако даже после вакцинации стандартной дозой титры антител у привитых обезьян были в девять раз выше, чем у среднего переболевшего ковидом (после тройной дозы — в 18 раз), поэтому можно предположить, что она также дает достаточную защиту.
Таким образом, у нас есть полученные на приматах довольно неплохие данные, которые показывают, что в верхних дыхательных путях привитых, которые подхватили SARS-CoV-2, вирус не успевает размножиться до концентраций, достаточных для заражения окружающих — натренированная вакциной иммунная система уничтожает его раньше.
Конечно, можно представить ситуации, когда заразившийся вакцинированный все раявно может инфицировать другого человека — например, жену или мужа при очень тесном общении, но говорить о массовом распространении вряд ли приходится.
Вакцина защищает от ковида?
Самые интересные с точки зрения распространения инфекции события происходят именно в верхних дыхательных путях — носо- и ротоглотке — в первые дни после заражения. Если вирус успеет сильно размножиться там, человек, подхвативший его, будет заразен, если нет — не будет или будет не очень.
Вакцина — не оберег и не силовое поле, она не создает вокруг привитого невидимую оболочку, сквозь которую не могут пробраться пролетающие вирусы. На слизистые вакцинированного точно так же могут попасть вирусные частицы, например, вылетевшие изо рта зараженного собеседника, которые не знают, что новый хозяин привит, и немедленно начинают заниматься тем, что они умеют — а именно искать клетки с рецепторами ACE2, цепляться за рецепторы при помощи спайк-белка, пролезать внутрь клеток, перехватывать управление на себя и заставлять зараженные клетки синтезировать новые вирусные частицы.
Просто иммунная система привитого очень быстро распознает врага и немедленно запустит синтез специфических точно настроенных антител, которые максимально эффективно предотвращают связывание спайк-белка с рецепторами. А активированные по сохраненным после вакцинации инструкциям Т-клетки быстренько уничтожат клетки, которые вирус уже успел заразить.
Все эти операции по зачистке происходят очень быстро — но все же не мгновенно. Какое-то время вирус, не замеченный особыми соглядатаями иммунной системы, будет проникать в клетки, синтезировать новые копии себя и выходить из клеток наружу в поисках новых жертв.
Защита от COVID-19
COVID-19, как правило, в детском возрасте протекает легко, и в госпитализации нуждаются менее 2 % детей с симптомами . Частота поступления госпитализированных детей в реанимацию колеблется от 2 % до 13 % . В некоторых американских исследованиях говорится о более высоких показателях (от 10–25 % до 33 % ). Однако эти цифры часто включают детей, госпитализированных с COVID-19, а не вследствие COVID-19, и поэтому степень тяжести в этих случаях завышена. У детей и подростков риск смерти от инфекции SARS-CoV-2 составляет 0,005 % , а у тех, кто госпитализирован с COVID-19, — 0–0,7 % .
Однако, опять же, эти цифры часто включают детей, умерших c SARS-CoV-2 в качестве сопутствующего заболевания, а не из-за самой инфекции (недавнее популяционное исследование показало, что только 41 % случаев смерти детей, о которых сообщалось, что они произошли в результате инфекции SARS-CoV-2, были вызваны COVID-19) . Поэтому профилактика инфекции SARS-CoV-2 не является столь веским аргументом в пользу вакцинации всех здоровых детей, как в случае взрослых. Тем не менее, ситуация может измениться, если появятся новые штаммы, которые вызывают более тяжелое заболевание у условно здоровых детей.
На данный момент существует недостаточно данных для оценки риска развития миокардита у детей и подростков с COVID-19, хотя в одном американском отчете предполагается риск величиной 876 случаев на 1 000 000 . В другом исследовании сообщалось о вариабельном соотношении риска развития миокардита у пациентов с COVID-19 по сравнению с пациентами без COVID-19, равном 36,8 у детей младше 16 лет и 7,4 — у подростков в возрасте 16–24 лет . В третьем исследовании говорится о 8,2-кратном увеличении числа случаев госпитализации с миокардитом, но среди 1371 пациента (дети и подростки младше 18 лет) случаев инфицирования COVID-19 не было . Информация о прогрессировании миокардита на фоне инфекции SARS-CoV-2 (например, развитие фиброза), в настоящее время отсутствует.
В США с появлением более контагиозного варианта дельта недавний рост частоты инфицирования у детей привел к переполненности больниц и отделений интенсивной терапии . Для госпитализированных детей показатели поступления в отделение интенсивной терапии и смертности в настоящее время стабильны на уровне 23 % и 0,4–1,8 % соответственно . Следует отметить, что это произошло в условиях низкого охвата вакцинацией взрослого населения, а также ввиду несоблюдения профилактических мер. Нет сведений, указывающих на возрастание тяжести COVID-19 у детей с тех пор, как дельта-вариант стал доминирующим.
В настоящее время вакцины против COVID-19 имеют разрешение на экстренное применение только у детей в возрасте от 12 до 16 лет и предназначены для устранения жизнеугрожающих состояний. Было установлено, что если дети не подвержены высокому риску тяжелого COVID-19 из-за наличия основного заболевания, неясно, перевешивают ли преимущества риски в этой возрастной группе, так что следует ожидать одобрения в рамках стандартного процесса регулирования .
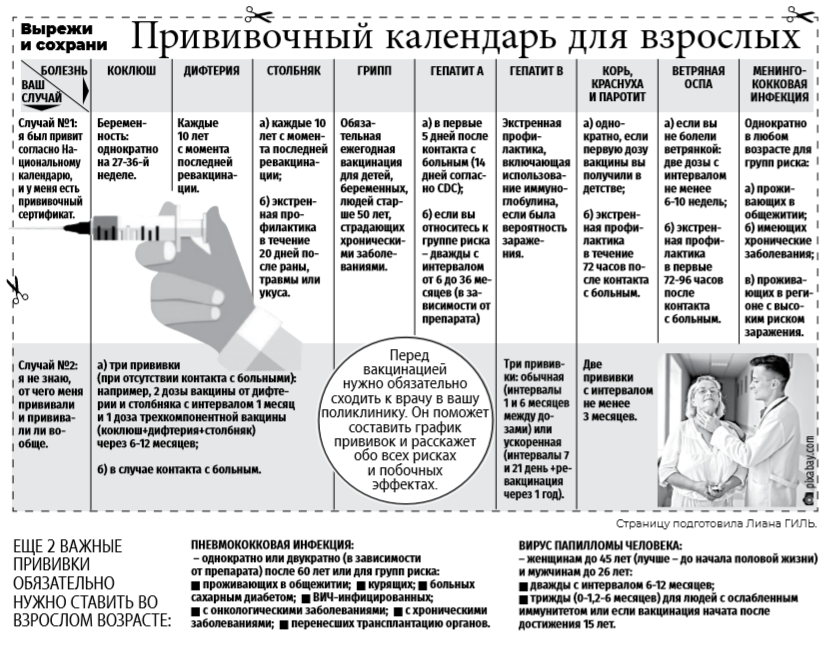
Есть веские причины рассматривать возможность проведения вакцинации детей и подростков с более высоким риском госпитализации или тяжелого течения заболевания в результате инфекции SARS-CoV-2, поскольку в их случае риск вреда от вакцинации оценивается как более низкий, чем риск вреда от самой инфекции. В этот список входят дети с неврологическими нарушениями, синдромом Дауна, иммунодефицитом, злокачественными новообразованиями, некоторыми сердечными, респираторными и почечными заболеваниями, ожирением и плохо контролируемым диабетом .
Низкий риск госпитализации и смерти от COVID-19, возможно, не является убедительным аргументом против вакцинации, поскольку риск аналогичен или даже выше, чем при других заболеваниях, против которых регулярно проводятся вакцинации, например, ветряная оспа, краснуха, гепатит А и грипп . Кроме того, если инфицирована большая часть детей, то даже очень низкая встречаемость тяжелого заболевания также может привести к высокому абсолютному количеству случаев. К тому же, странах с низким/средним уровнем дохода (СНСД) COVID-19 может сильнее сказаться на здоровье детей из-за сопутствующих заболеваний, влияющих на иммунитет, включая диарею, лихорадку денге, туберкулез, недоедание, задержку роста и анемию .
Аналогичным образом, в странах с высоким уровнем дохода дети из малообеспеченных семей и групп этнических меньшинств чаще заражаются SARS-CoV-2, что может быть связано с большей вероятностью проживания с непривитыми взрослыми или в многопоколенных и переполненных семьях . Также сообщалось, что у этих детей более тяжелое течение инфекции и они чаще страдают от PIMS-TS .
После прививки можно не заболеть, но заражать других?
Может ли коронавирус в верхних дыхательных путях привитого размножиться до количеств, когда вылетающие изо рта капельки слюны и слизи несут достаточно вирусных частиц, для того чтобы, оказавшись на слизистых непривитых, они могли начать устойчиво размножаться?
На этот вопрос вполне можно ответить не из общих соображений или косвенно, извлекая какие-то коэффициенты из эпидемиологических данных о заразившихся, а экспериментально. Для этого нужно взять привитых, заразить их коронавирусом, а затем в течение самых опасных с точки зрения передачи вируса первых дней определять количество вирусных частиц в верхних дыхательных путях. Чтобы быть совсем уверенными, можно поселить таких привитых рядом с непривитыми и неболевшими и посмотреть, заразятся ли те.
Почему 6 добровольцев умерли на испытаниях вакцины от Pfizer/BioNtech? Объясняет Ирина Якутенко
Схема опыта ясна, результаты будут однозначно подтверждать или опровергать гипотезу о возможной передаче вируса вакцинированными, но есть один нюанс. Человечество (и этические комитеты, оценивающие протоколы исследований) считают неэтичным проводить эксперименты по намеренному заражению людей в тех случаях, когда не существует стопроцентно эффективного лекарства от этой болезни. А от ковида такого лекарства не существует.
Британская компания hVIVO, специализирующаяся на такого рода испытаниях, в конце октября заявила, что, несмотря на отсутствие надежной терапии, намерена в январе 2021 года заразить несколько десятков молодых здоровых людей ковидом, чтобы понять, какова необходимая для этого минимальная доза — но что-то пока о том, как продвигается эксперимент, ничего не слышно. Иначе говоря, хотя прямой способ выяснить, являются ли привитые, на которых подсядет вирус, переносчиками, существует, но использовать его нельзя или очень затруднительно.
Защита от постковидного синдрома
Хотя вакцинация в определенной степени предотвращает заражение SARS-CoV-2 и, как предполагается, развитие стойких симптомов после инфекции, для точного определения частоты проявления постковидного синдрома у детей требуется больше информации . Существующие на сегодняшний день исследования сообщают о распространенности в диапазоне от 1,2 % до 66 % . Однако большинство из этих исследований имеют существенные ограничения, в том числе отсутствие четкого определения случаев заболевания, отсутствие контрольной группы, включение детей без лабораторно подтвержденной инфекции SARS-CoV-2, последующее наблюдение в произвольные моменты времени и большое число пациентов с отсутствием клинического ответа .
Из пяти проведенных на сегодняшний день исследований, включавших контрольные группы , в двух не было обнаружено различий в распространенности стойких симптомов между инфицированными и неинфицированными детьми . Это подчеркивает сложность разграничения симптомов, вызванных COVID-19, и симптомов, связанных с другими факторами, обусловленными пандемией, такими как изоляция и закрытие школ. Три исследования, в которых была показана разница, имели существенные ограничения, в том числе потенциальную предвзятость при отборе из-за высокого числа пациентов с отсутствием клинического ответа, что могло привести к переоценке риска развития постковидного синдрома .
Как болеют привитые от COVID-19?
Привитые люди реже имеют дело с самой вирусной инфекцией SARS-CoV-2 и с клиническими симптомами заболевания в том случае, если заражение уже произошло.
Что касается мРНК-вакцин (т.е. Pfizer и Moderna), доказательства, основанные на наблюдениях почти 4 тыс. медицинских работников, вакцинированных двумя дозами, показывают, что при возникновении симптомов заболевания их продолжительность короче в среднем на 2-3 дня, а риск лихорадки ниже на 58%.
В свою очередь, исследование, основанное на данных и симптомах, обозначенных пациентами через мобильное приложение, показывает, что у вакцинированных чаще возникают насморк и чихание, а кашель, головная боль, нарушение вкуса и симптомы со стороны желудочно-кишечного тракта – встречаются гораздо реже.
Вакцинация против COVID-19 – выводы
Возвращаясь к общей информации, течение болезни COVID-19 (по отношению к данным, собранным до начала популяционной вакцинации) у 15% больных тяжелое, осложняется активной одышкой и гипоксией. У 5% больных развивается дыхательная недостаточность, приводящая к шоку, т.е. внезапной угрозе жизни, возникающее в результате нарушения снабжения кислородом клеток организма.
Шок приводит к полиорганной недостаточности – почечной, печеночной, сердечной, во многих случаях заканчивающейся летальным исходом.
Учитывая вышеперечисленные данные, напрашивается вывод о легитимности вакцинации против COVID-19.