Диагностика
Своевременное обнаружение патологических изменений в кишечнике напрямую влияет на успешность излечения. Диагностика рака прямой кишки в нашем проктологическом отделении подразумевает комплексное обследование. На консультации врач выявляет симптомы и характер течения болезни. Проводится визуальный осмотр с ректальной пальпацией, а у женщин дополнительно и вагинальной. Процедура позволяет установить локацию пораженного сегмента прямой кишки, подтвердить врастание в стенки соседних органов. Одновременно берется биоматериал для выполнения биопсии и цитологического исследования. Пациент сдает анализ кала для выявления скрытой крови, а также анализ крови на онкомаркеры. Для уточнения и подтверждения диагноза в нашем центре выполняются такие виды диагностики:
- аноскопия, ректороманоскопия, колоноскопия
- трансректальное УЗИ;
- УЗИ органов брюшной полости;
- УЗИ органов малого таза.
Для проверки состояния слизистой кишечника выполняется колоноскопия. Данное исследование мы рекомендуем с профилактической целью людям старше 50 лет, а также лицам, страдающим систематическими запорами, кишечными кровотечениями, болезнью Крона, дивертикулезом, а также при беспричинной потере веса и при положительном результате анализа на скрытую кровь в каловых массах. На первичном приеме наш врач подробно проконсультирует по вопросам подготовки к обследованию. Пациент раздевается до пояса и укладывается на кушетке на левый бок.
Скрининг проводится с использованием местного обезболивания или седации. Врач вводит прибор с датчиком через анальное отверстие и тщательно осматривает слизистую. Исследование длится 15-40 минут. Оно позволяет выявить малейшие патологии на стенках кишечника на ранних этапах. Длительность процедуры зависит от необходимости забора биоматериала. По окончанию колоноскопии пациент может идти домой.
МРТ и УЗИ дают расширенную информацию. Они позволяют увидеть состояние примыкающих к пораженной зоне органов. Врач видит степень выраженности злокачественной опухоли и наличие метастазов в различных органах и тканях. Обследование позволяет принять решение по поводу последующей хирургической операции, можно ли новообразование удалить вместе с прямой кишкой. КТ с контрастированием понадобится для выявления отдаленных метастазов, которые чаще всего находятся в легких и печени. Контраст вводится внутривенно. С его помощью можно определить пути кровоснабжения опухоли.
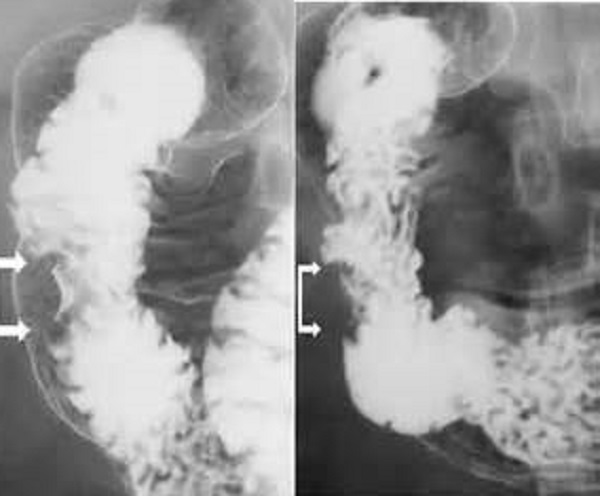
Ирригоскопия представляет собой рентгенологический метод обследования. Она дает возможность увидеть степень сужения просвета кишечника. Процедура показана и в ситуациях, когда невозможно выполнить осмотр с помощью колоноскопа. ПЭТ-КТ не принадлежит к обязательной диагностической процедуре, но дает расширенную картину по распространению злокачественных клеток по организму. Радиоактивная глюкоза подсвечивает те места в организме, которые потребляют глюкозу. На их фоне опухоль выделяется более ярким цветом.
Анализ крови на онкомаркеры указывает на присутствие онкологии в кишечнике косвенно. Уровень белков, которые вырабатывают раковые клетки, повышаются не всегда. Заподозрить болезнь можно по повышению антигенов СА-19-9, РЭА и СА-242.
Профилактические мероприятия
Предугадать и предупредить развития рака кишечника сложно. Но существует ряд рекомендаций, выполнение которых позволит избежать этого заболевания. Профилактика колоректального рака включает в себя:
- коррекция поведения – повышения уровня физической активности;
- введение в рацион продуктов, богатых клетчаткой;
- забыть о регулярном и обильном употреблении алкогольных напитков;
- качественное лечение любых заболеваний системы ЖКТ;
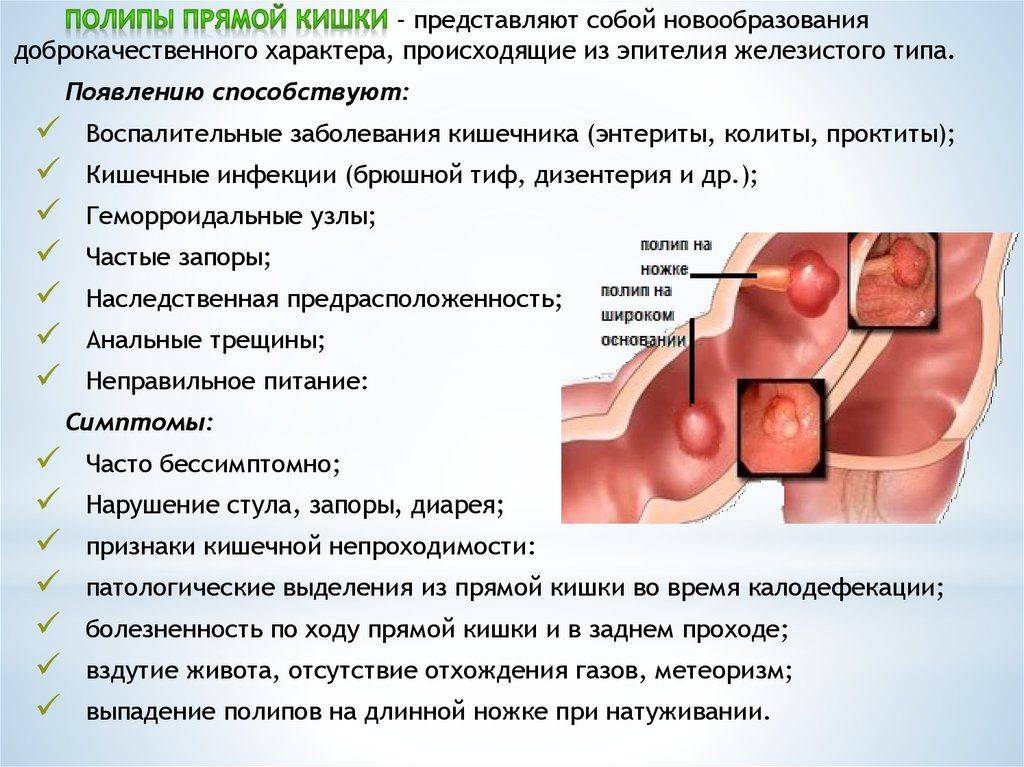
- удаление полипозных образований по показаниям;
- не заниматься самодиагностикой и лечением.
В медицинской литературе встречаются сведенья о снижении заболеваемости онкологическими патологиями кишечника при приеме малых доз ацетилсалициловой кислоты на постоянной основе.
Рак кишечника успешно лечится. Для ранней диагностики требуется лишь принести в лабораторию немного фекалий в специализированной таре. При появлении любой подозрительной симптоматики обращайтесь к врачу, а не пользуйтесь сомнительными рецептами из интернета.
Симптомы рака, которые часто игнорируют назовет видеосюжет:
Кашель
Основная причина хронического кашля — курение сигарет. Этот кашель является результатом раздражения, вызванного химическими веществами сигаретного дыма. Но те же ядовитые соединения, которые вызывают кашель курильщика, могут также вызывать гораздо более серьезные проблемы, такие как бронхит, эмфизема, пневмония и рак легких.
Хронический кашель всегда должен рассматриваться курильщиками как предупредительный знак. Особенно должны беспокоить сопутствующие симптомы: жар, кровохарканье, одышка, потеря веса, слабость, утомляемость, потеря аппетита, боль в груди, не вызванная кашлем, ночная потливость, хрипы в легких.
Кашель
Профилактика Рака прямой кишки (колоректального рака):
Диспансерному наблюдению у хирургов-проктологов с осмотрами не реже одного раза в год подлежат больные группы риска (страдающие полипами и полипозом прямой кишки, хроническими воспалительными процессами в прямой кишке (проктиты, язвы), осложнениями длительно существующего геморроя — трещинами, свищами и др.)
Важной профилактической мерой является нормализация питания, уменьшение в рационе содержания мясных продуктов, борьба с запорами.
Поскольку замечено уменьшение риска заболевания раком толстого кишечника у курильщиков, некоторые авторы рекомендуют с профилактической целью после 60 лет начать курить.
Как лечится рак толстой кишки?
Выбор метода лечения колоректального рака зависит от места и стадии рака на момент постановки диагноза.
Основной метод лечения этого рака — хирургическое вмешательство — резекция опухоли с большим краем здоровой ткани (в случае небольшой опухоли она может быть удалена без фрагмента кишечника).
Виды операций по лечению колоректального рака:
- Правая гемиколэктомия. Выполняется, когда рак находится в правой части толстой кишки (например, слепая кишка, толстая кишка),
- Левая гемиколэктомия. Проводится в случае опухоли, расположенной в левой части поперечной ободочной кишки и верхнем сегменте сигмовидной кишки.
- Иссечение нижней сигмовидной кишки вместе с прямой кишкой. Процедура, выполняемая по ходу опухолей прямой кишки.
Иногда для удаления измененного фрагмента толстой кишки используется лапароскопическая процедура, но это не является стандартной практикой.
В дополнение к хирургическому лечению используются химиотерапия и лучевая терапия. В последнее время много написано о молекулярной терапии, которая позволяет распознавать раковые клетки и разрушать их, не затрагивая здоровые клетки. Тем не менее, такие препараты в настоящее время используются в качестве дополнительного лечения к вышеупомянутым стандартным методам.
Лечение Рака прямой кишки (колоректального рака):
Радикальное лечение рака прямой кишки проводят чисто хирургическим методом, хотя в настоящее время ведутся исследования об использовании лучевой терапии в предоперационном периоде.
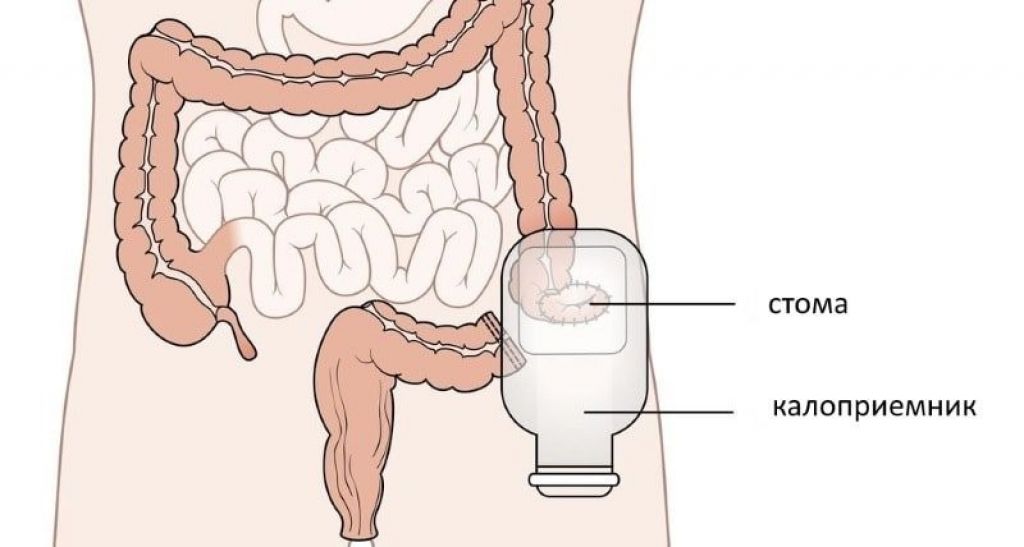
В основном выполняют два типа операций: брюшно-промежностпую экстирпацию прямой кишки с образованием противоестественного заднего прохода на брюшной стенке и брюшно-анальную резекцию с низведением сигмовидной кишки и подшиванием ее к коже физиологического заднепроходного отверстия. Второй тип операции выполним лишь при относительно высоко расположенных раках ранней стадии и при условии длинной сигмовидной кишки, которую без натяжения можно низвести к анальному отверстию.
Операции при раке прямой кишки требуют подготовки кишечника, как и при раках толстой кишки. Послеоперационный период у этих больных тяжел, ибо вмешательства сложны и травматичны. Требуется проведение активных противошоковых мероприятий, восполнение потерянной крови и жидкостей. При низведении кишки ее обычно оставляют открытой, укрывая повязкой, а при наложении противоестественного заднего прохода кишку вскрывают только через 2 суток. Во избежание скопления газов больных в эти дни не кормят, разрешая лишь питье чая и минеральной воды. После того как искусственный анус начнет функционировать с нормальным выделением газов и кала, больных переводят на общее питание. Уход за этими больными требует смены повязок и туалета в окружности выведенной на брюшную стенку кишки, а также перевязок обширной раны, образующейся в промежности после удаления кишки с окружающей ее клетчаткой.
Запущенные формы рака прямой кишки требуют паллиативного (облегчающего состояние больного) лечения в виде наложения противоестественного заднего прохода, что избавляет больного от мучительных болей при акте дефекации, а также в некоторой степени способствует замедлению роста опухоли, не подвергающейся постоянной травматизации каловыми массами.
При низко расположенном неоперабельном раке можно помочь больному и продлить его жизнь путем электрокоагуляции опухоли, обнажаемой со стораны крестца, также с предварительным наложением противоестественного заднего прохода. В дополнение к паллиативным операциям проводят лучевую терапию запущенных форм рака прямой кишки с временным улучшением или химиотерапию.
Рецидивы рака прямой кишки возникают нередко в зоне рубцов и мягких тканей промежности. Лечение ограниченных рецидивов проводят путем повторных иссечений, в ряде случаев предпосылая им лучевую терапию.
При операбельных формах рака прямой кишки прогноз наиболее благоприятный по сравнению с другими локализациями рака желудочно-кишечного тракта. Стойкое 5-летнее излечение превышает 50%.
Диарея или запор
Любое непривычное «поведение» кишечника должно Вас насторожить – частота и новые ощущения во время дефекации, качество каловых масс.
Диарея часто является одним из симптомов онкологического заболевания, если длится более двух недель. Когда кишечник поражен опухолью, прохождение через него каловых масс затрудняется. Кишечнику легче опорожниться, если стул будет жидким, водянистым.
Недомогание должно насторожить Вас уже через несколько дней, так как грозит организму обезвоживанием, нарушением всасывания питательных веществ и электролитного баланса. В случае серьезного заболевания диарея может сопровождаться другими неприятными симптомами со стороны ЖКТ – вздутием живота, болью, тошнотой и рвотой.
Длительный запор также может быть симптомом рака толстой кишки. Авторитетное издание “ European Journal of Cancer ” в исследовании 2004 года поддержало гипотезу, что частые, привычные запоры являются дополнительным фактором риска возникновения опухолей в толстом кишечнике. И наоборот – злокачественное образование способно сильно затруднять прохождение каловых масс и вызывать длительные запоры.
Интересный факт!
Прогноз выживания

Боль — тревожный симптом
Прогнозы при колоректальном раке делать сложно. На длительность и качество жизни при успешном лечении этого заболевания влияют возраст пациента, стадия заболевания, наличие сопутствующих хронических недугов и вредных привычек, соблюдение рекомендаций врача по поведению в постоперационный период.
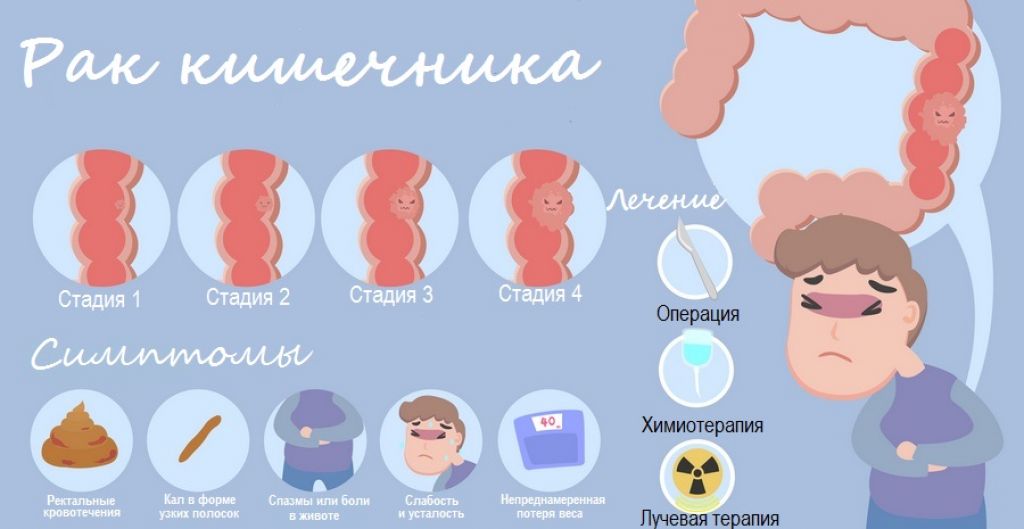
Даже наличие колостомы не является причиной для снижения качества и длительности жизни пациента. Прогнозы исходя из стадии заболевания:
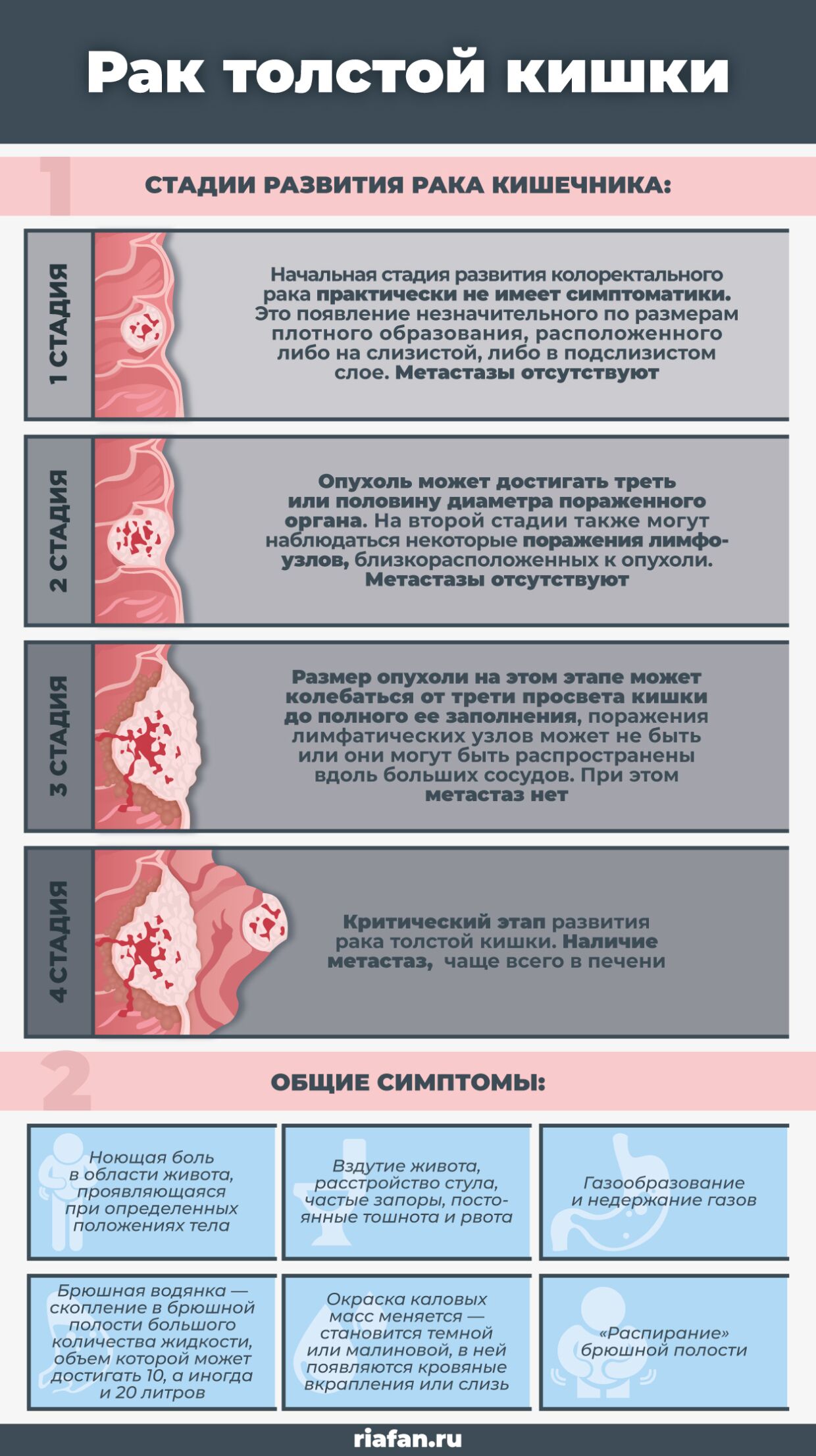
- На первой стадии без распространения опухоли на соседние ткани прогноз выживаемости составляет 99% в течение 5 лет.
- На второй стадии, без метастазирования, но при прорастании карциномы в стенки кишечника – 85% пациентов перешагнет пятилетний рубеж.
- На 3 стадии с поражением лимфатических коллекторов – выживают 65% больных.
- На 4 стадии, в зависимости от распространенности вторичных опухолей и объема поражения печени, шансы прожить 5 лет после постановки диагноза имеют 35% пациентов.
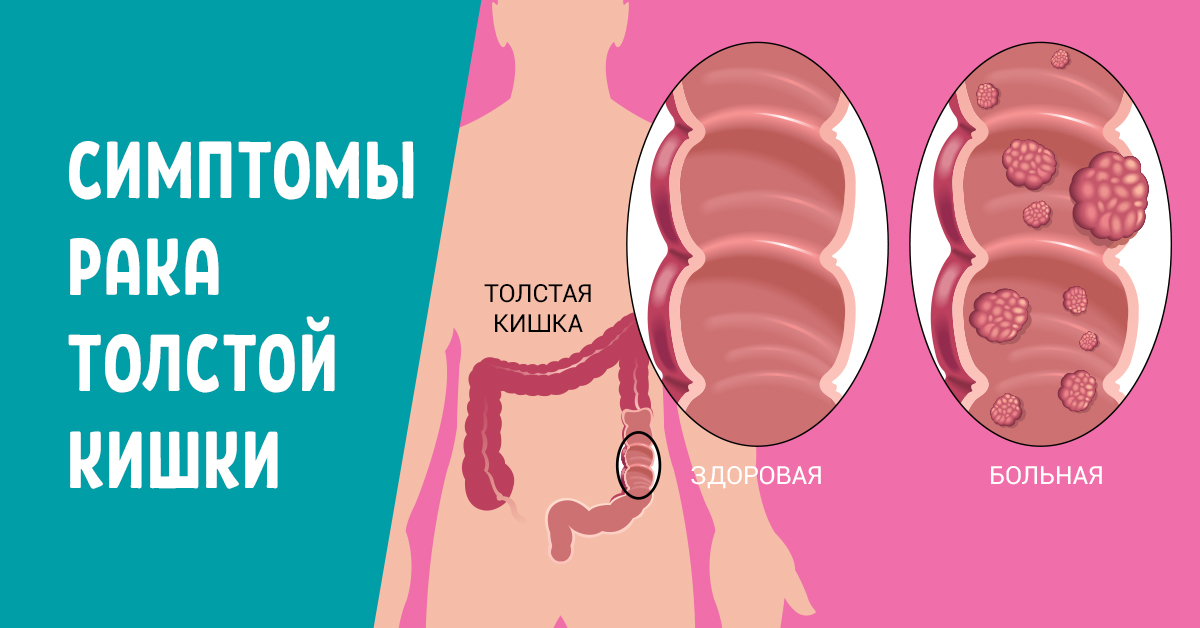
Симптомы рака ободочной кишки
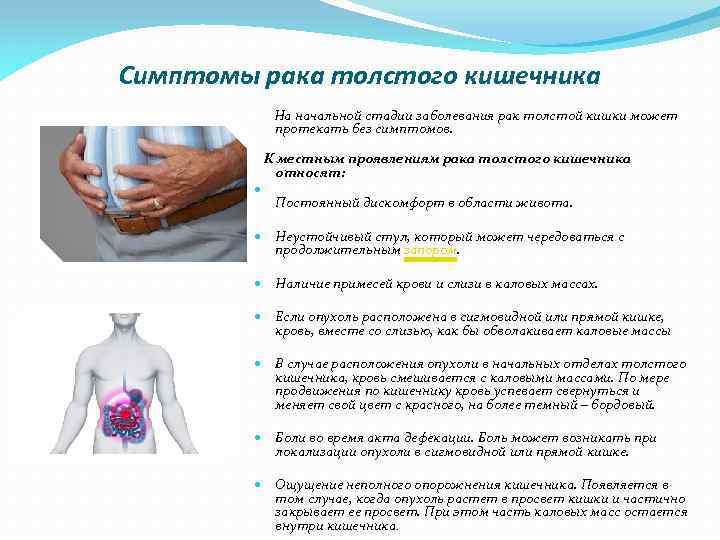
На первых стадиях симптомы малозаметны. В связи с этим пациенты обычно обращаются к врачам с большой опухолью, что затрудняет лечение. Необходимо знать специфические симптомы, чтобы при необходимости вовремя обратиться за врачебной помощью. Признаки бывают разные и зависят от локализации опухоли, от темпа и особенностей роста клеток. Так, опухоль, расположенная в правой половине нарушает всасывание. У пациентов это проявляется частыми позывами на дефекацию, потерей массы. При образовании опухоли в левом отделе, пациент жалуется на запоры.
Рак поперечно-ободочной кишки проявляется такой симптоматикой:
- Расстройство пищеварения. Снижение аппетита, чувство тяжести, боли в животе, тошнота, вздутие, рвота, запоры или поносы.
- Слизистые или кровянистые примеси в кале.
- Слабость и недомогание, потеря веса и аппетита. Признаки интоксикации.
- На последних стадиях отмечают анемию, увеличение живота (на фоне асцита).
Эти симптомы характерны и для других заболеваний ЖКТ, поэтому при их появлении стоит незамедлительно обратиться к врачу, чтобы исключить онкологию.
Лечение и прогноз
Для лечения применяют хирургический метод, химиотерапию, лучевую терапию. В большинстве случаев принято сочетать несколько методик для достижения большего эффекта. При любом размере опухоли полноценное лечение рака ободочной кишки невозможно без операции, которая проводится эндоскопическим способом – небольшая опухоль может быть удалена во время колоноскопии, опухоль большего размера – во время лапароскопии путем резекции кишки. По показаниям проводится комбинированное лечение с помощью химиотерапии и лучевой терапии (для снижения риска рецидива заболевания, для борьбы с метастазированием опухоли).
Подробно о резекции кишки вы можете прочитать в статье нашего хирурга, кандидата медицинских наук Гордеева Сергея Александровича.
Прогноз зависит от стадии, размеров опухоли, здоровья пациента, наличия метастазов. Современные методики обеспечивают практически стопроцентное излечение на 1 и 2 стадии.
Очень важно пройти диагностику вовремя. Это можно сделать в клинике ЦЭЛТ, где работают признанные специалисты
Опытные медики поставят точный диагноз и назначат эффективное лечение. Никаких очередей и волнений, клиника ЦЭЛТ предлагает высокий уровень медицинской помощи.
- Опухоли желудка, органов забрюшинного пространства, почек, надпочечников, мягких тканей
- Кишечная непроходимость
Лечение синдрома раздраженного кишечника у детей
Иногда этой болезнью могут страдать также дети и подростки. В последнее время лечение синдрома раздражённого кишечника у детей проводится всё чаще и чаще. Это связано с тем, что современные школьники очень загружены учёбой и дополнительными кружками и секциями. В результате этого многие из них постоянно испытывают стресс и не могут нормально питаться. Кроме того, некоторые из нынешних детей излишне злоупотребляют фастфудом и прочей вредной и тяжёлой пищей. В таком случае педиатр после подтверждения диагноза рекомендует таким подросткам и детям регулярные физические нагрузки, правильное распределение времени на учёбу и отдых, а также диету и регулярное питание с отказом от газированных напитков, сладостей с заменителями сахара и тому подобных продуктов. В этой возрастной категории лечение синдрома раздражённого кишечника в домашних условиях не рекомендуется. Ведь для быстрорастущего организма ограничение в потреблении витаминов и микроэлементов может быть губительным. А некоторые лекарственные средства могут нанести ему непоправимый вред. Поэтому заниматься подбором терапии и диеты должен только врач.
Препараты для лечения синдрома раздраженного кишечника
Медикаментозная терапия и приём лекарственных препаратов при этом заболевании также может сочетаться с некоторыми домашними методиками. Их применение не должно заменять основную терапию и должно быть согласовано с лечащим врачом. Лечение синдрома раздражённого кишечника народными средствами может включать в себя акупунктуру и рефлексотерапию. Кроме того, многие диеты и ограничения в потреблении некоторых видов пищи также вполне можно отнести к народным методикам.
Лечение синдрома раздраженного кишечника в домашних условиях
Также лечение синдрома раздражённого кишечника возможно и травами. При этом хороший эффект даёт потребление алоэ вера. Кроме того, могут помочь улучшить самочувствие и некоторые другие травы или травяные сборы. Отличаются эффективностью многие виды народных слабительных и противодиарейных средств, созданных на основе трав. Такие лекарства есть сейчас во многих аптеках. Их отличает дешевизна и минимальное количество побочных эффектов. Но при этом при их приёме также следует проконсультироваться с врачом. Такие методики обычно используются лишь как вспомогательные и не могут заменять профессионального лечения, назначенного специалистами.
Считается, что полностью и навсегда избавиться от этой проблемы даже при правильном лечении и соблюдении диеты практически невозможно. Но терапия в большинстве случаев помогает снизить количество обострений и улучшить их течение. В период между приступами лечение синдрома раздражённого кишечника вполне возможно и в домашних условиях. Оно включает в себя правильную диету и соблюдение пищевых ограничений. Кроме того, избежать обострений помогает и профилактика травами.
Людям, которым диагностировано это заболевание, следует избегать стрессов и правильно организовывать своё время. Им следует заботиться о регулярном питании и не ограничиваться перекусами. Некоторым больным рекомендуется сменить работу на более спокойную и менее интенсивную. Хороший результат дают активные занятия спортом и отдых на природе. Уменьшить проявление болезни помогает и здоровый психологический климат в семье. Поэтому лечение синдрома раздражённого кишечника в домашних условиях может быть не только проблемой самого больного, но и задачей всех членов его семьи.
Методы диагностики
При подозрении на рак кишечника в первую очередь назначают колоноскопию. Во время процедуры в толстый кишечник вводят через задний проход специальный инструмент в виде тонкой длинной гибкой трубки — колоноскоп. На конце колоноскопа находится миниатюрная видеокамера и источник света. Увеличенное изображение транслируется на экран аппарата, таким образом, врач имеет возможность осмотреть слизистую оболочку кишки изнутри.
Колоноскопия помогает обнаружить любые патологические образования на слизистой толстого кишечника: злокачественные опухоли, полипы, язвы, участки воспаления. Во время исследования можно получить фрагмент ткани и отправить его на анализ в лабораторию.
После того как во время колоноскопии обнаружена злокачественная опухоль, зачастую необходимо уточнить некоторые подробности. Врачу нужно выяснить, насколько сильно новообразование проросло за пределы кишки, распространилось ли оно в регионарные лимфоузлы, есть ли отдаленные метастазы. Для этого используют дополнительные методы диагностики: КТ, МРТ, ПЭТ, рентгенографию костей и грудной клетки, УЗИ органов брюшной полости.
Общий анализ крови помогает выявить анемию. Кишечное кровотечение диагностируют с помощью анализа кала на скрытую кровь. При раке кишки в крови могут повышаться уровни некоторых онкомаркеров, но в целях диагностики злокачественной опухоли такое исследование неинформативно. Уровни онкомаркеров проверяют в динамике, чтобы оценить эффективность лечения.
Как лечится СРК
В идеале оказывать помощь пациенту должны три специалиста: психиатр, гастроэнтеролог (он посоветует, что принимать при расстройстве кишечника) и психотерапевт. Лучше, если психиатр и психотерапевт — это один и тот же врач, который по первому образованию психиатр и имеет право выписывать препараты, а дополнительно прошел обучение психотерапии. В нашей клинике практически все психиатры владеют различными методиками психотерапии, без чего работа в сфере психосоматики практически невозможна.
В исключительных случаях пациентам везет найти специалиста, который работает на стыке гастроэнтерологии и психиатрии. Но таких специалистов мало, поэтому гастроэнтеролог обычно привлекается отдельно.
Есть три этапа лечения СРК.
Первый этап — подбор препаратов при синдроме раздраженного кишечника. На первом этапе мы выбираем так называемые симптомы-мишени (например, тревогу) и подбираем препараты для их купирования. Составляем шкалы с симптомами от 10 до 0. Пациент наблюдает за своим состоянием, ведет дневник и оценивает, на каком уровне тревога беспокоит его на сегодняшний момент в баллах от 0 до 10. Когда симптоматика доходит до 0, мы переходим на вторую стадию лечения. Обычно первый этап длится от двух недель до трех месяцев.
Второй этап — психотерапия. На втором этапе на передний план выходит работа над развитием навыка отвлечения внимания. Используем когнитивно-поведенческие приемы и терапию принятия ответственности.
Терапия принятия ответственности (АСТ, Acceptance and commitment therapy) — модель поведенческой психотерапии, которая ставит целью увеличение психологической гибкости для улучшения качества жизни. Применяется для широкого круга проблем, таких как тревожные расстройства, депрессия, ПТСР, хронические боли, расстройства пищевого поведения.
Обычно этап длится от двух до шести месяцев в зависимости от того, как долго прогрессировало заболевание. Если пациент болел три месяца, стадия продлится примерно два месяца. Если заболевание длится годами, стадия займет минимум полгода.
Третий этап — противорецидивная терапия
Начинаем отменять препараты, осторожно и постепенно снижая дозу до минимальной (делать это следует обязательно под контролем врача). Основной критерий эффективности лечения — снижение дозы не ведет к возобновлению симптомов
Повторюсь, длительность приема препаратов зависит от длительности самого заболевания. У врачей есть специальная схема-график, по которой мы рассчитываем срок психофармакотерапии. Мы показываем его пациентам, объясняя, почему их курс лечения займет именно такой период времени и объясняем, как долго на самом деле оно длится
Важно, чтобы пациент не бросал лечение при первых признаках улучшения, иначе мы можем получить так называемый «эффект рикошета», когда на резком отказе от лекарств развивается стремительной ухудшение состояния. Эффект лечения необходимо «закрепить», организм должен привыкнуть работать по правильной схеме
Пациентам с СРК и паническими атаками нужны сеансы психотерапии с расслаблением, погружением в приятные воспоминания, гипнотическими и медитативными техниками, успокаивающей арт-терапией. Иногда мы предлагаем массаж акупунктурных точек
Таким образом мы пытаемся воздействовать на разные органы чувств, вызывая приятные ощущения, отвлекая внимание от дискомфорта в животе. Порой им помогает носить с собой флакончик с эфирным маслом приятного запаха
Важен индивидуальный подход. Пациенты пробуют разные варианты расслабления и ведут дневник — что помогает лучше, что хуже. Один пациент придумал собственный лайфхак, отвлекаясь при панической атаке на рассматривание красивых девушек (притом что сам был абсолютно верен своей жене).
Виды рака толстой кишки
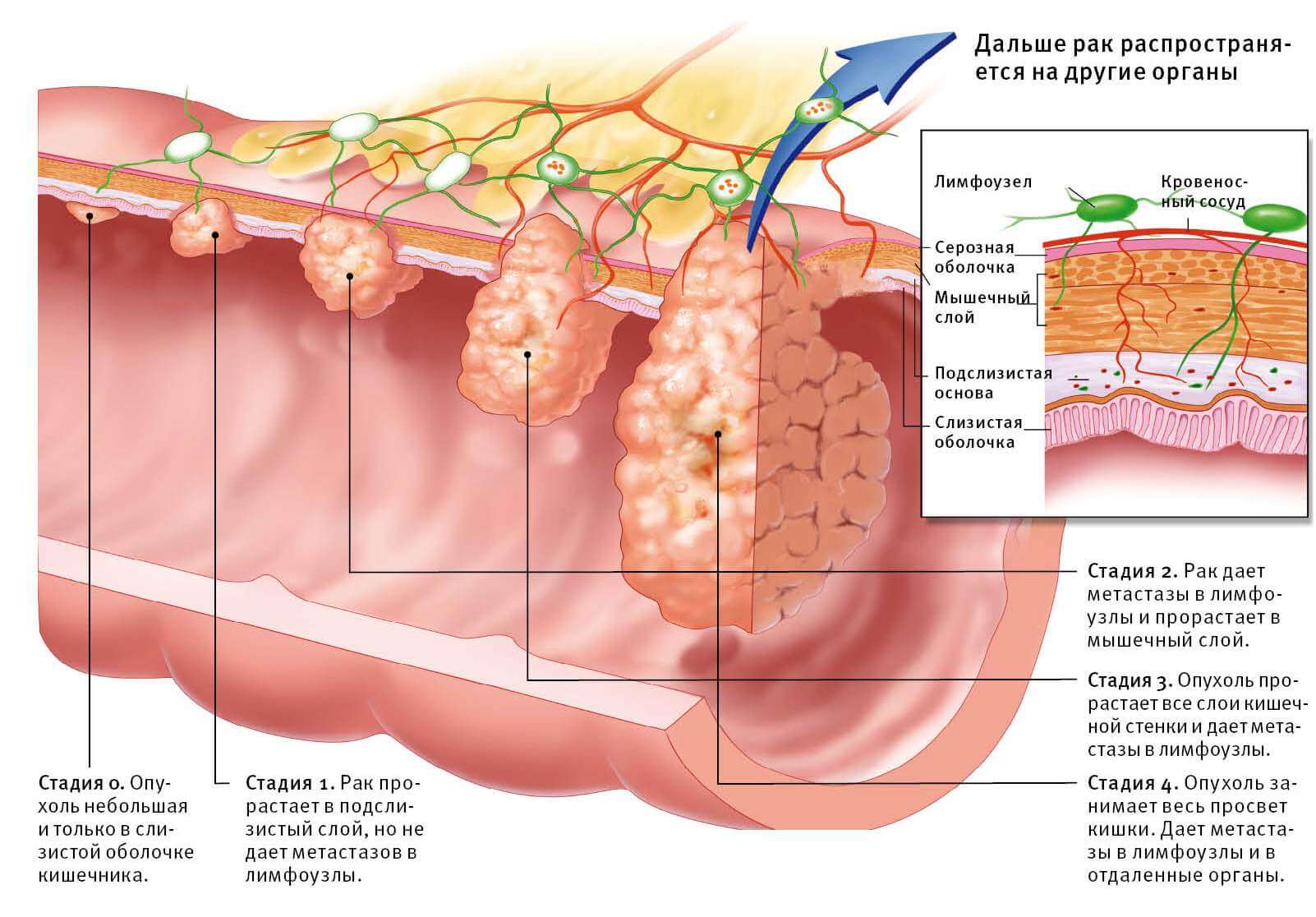
Рак толстой кишки подразделяют по различным параметрам. По формам роста:
- экзофитная (опухоль растет в просвет кишечника);
- эндофитная (рост направлен в стенку кишки);
- блюдцеобразная — представляет собой язвенную опухоль рост которой направлен и в толщу и в просвет кишки.
По типам клеток, из которых образовалась опухоль. Это имеет значение для определения степени злокачественности опухоли и определяется по данным гистологического исследования ткани опухоли, полученной при биопсии или при операции.
Среди опухолей ободочной кишки выделяют аденокарциному (ее еще и подразделяют по степени дифференциации клеток), коллоидный рак (его называют слизистым или коллоидным), перстневидноклеточный рак, и недифференцированный рак
Для прогноза важно знать степень дифференциации клеток, (чем выше дифференциация, тем лучше)
Важно! Для перстневидноклеточного рака часто отмечается рост внутрь стенки кишки, отсутствие четких границ, вовлечение в процесс соседних органов, быстрое метастазирование. Этот вид рака чаще встречается у молодых людей
Лечебная тактика
Основная методика лечения колоректального рака – это хирургическое иссечение пораженной части кишечника с близлежащими лимфатическими коллекторами.
Дополнительно показана химиотерапия. Но она не является самостоятельной методикой, а используется для подавления активности опухоли перед резекцией и в постоперационном периоде.
Это объясняется тем, чем колоректальные карциномы малочувствительны к лечению цитостатиками. Препараты вводятся в крупные сосуды, питающие новообразование или вторичную опухоль. При метастазировании в печень у неистощенных пациентов показана резекция злокачественной ткани в органе.
Методику оперативного вмешательства определяет онколог исходя из размеров карциномы, ее локации и наличия вторичных новообразований.
Традиционно проводят:
- Общеполосное вмешательство с иссечением пораженного участка и соседних сегментов. Возможно формирование колостомы.
- Эндоскопические методики при небольших размерах новообразования на ранних стадиях при отсутствии метастазирования.
- Использование высокочастотного ножа для резекции карциномы, близлежащих лимфатических коллекторов, вторичных опухолей.
- В постоперационный период первая колоноскопия проводится через 3 месяца после хирургического лечения. В дальнейшем процедура проводится ежегодно в течение 5 лет. При отсутствии рецидивов переходят на режим 1 раз в 3 года.