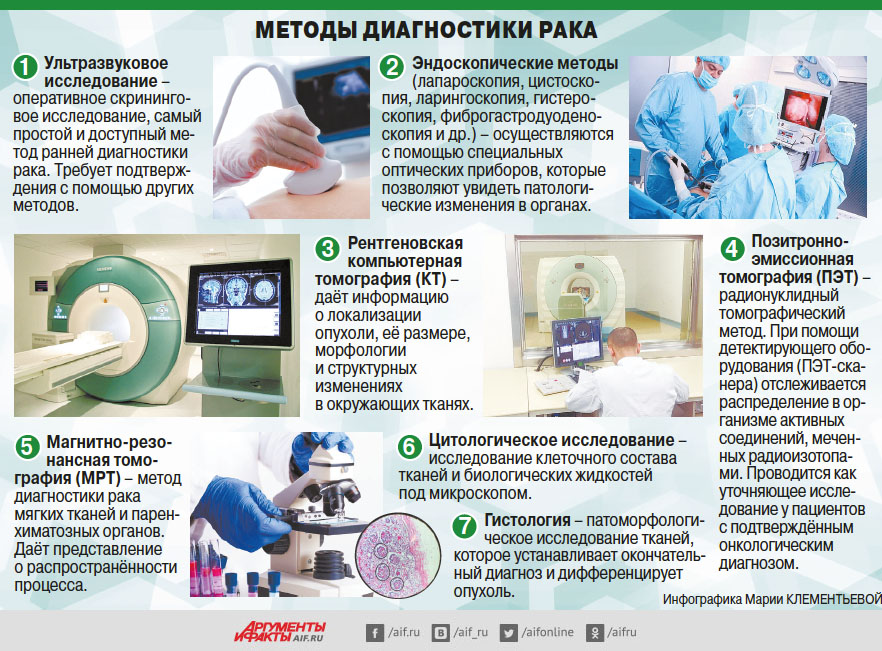
Список исследований, доказанно снижающих смертность от рака
(по данным National Cancer Institute, США)
Колоноскопия, сигмоидоскопия и высокочувствительные методы обнаружения крови в кале — для рака толстой кишки. При проведении колоноскопии и сигмоидоскопии врач имеет возможность обнаружить полипы кишечника и удалить их до того, как они переродятся в раковую опухоль. Обычно проведение в качестве скрининга эндоскопических исследований кишечника рекомендуется в возрасте от 50 до 70 лет.
Низкодозированную спиральную томографию легких применяют в качестве скринингового обследования у тяжелых курильщиков в возрасте от 55 до 74 лет.
Маммографию проводят у женщин в возрасте от 40 до 74 лет для раннего выявления рака молочной железы. Метод существенно снижает смертность от этого заболевания, особенно в группе старше 50 лет.
Пап-тест и анализы на вирус папилломы человека снижают заболеваемость раком шейки матки, так как обнаруживают атипичные клетки до развития опухоли. Смертность от этой патологии неуклонно снижается. Эти исследования рекомендуют проводить регулярно, начиная с 21 года и до 64 лет.
Другие скрининговые тесты
Определение альфа-фетопротеина в крови совместно с УЗИ печени применяют в качестве скрининга рака печени при высоком риске его развития.
МРТ молочных желез используют при мутациях в генах BRCA1 или BRCA2. У этой группы очень высок риск рака груди и некоторых других злокачественных новообразований.
Определение онкомаркера CA-125 в крови часто делают вместе с трансвагинальным УЗИ женских половых органов для раннего обнаружения рака яичников, особенно при повышенном риске этого заболевания.
Самообследование молочных желез и врачебный осмотр груди не снижают смертность от рака молочной железы. Конечно, при обнаружении образования в молочной железе необходимо полное обследование для постановки диагноза.
Анализ крови на маркер ПСА совместно с пальцевым ректальным исследованием предстательной железы позволяет обнаружить опухоль простаты на ранней стадии.
Регулярно проводить осмотр кожи часто рекомендуют людям с высоким риском рака кожи. Хотя такое самообследование не снижает смертность от злокачественных новообразований кожи и приводит иногда к гипердиагностике, изменения формы и цвета родинок, появление новых или изъязвлений на коже — повод обратиться к врачу.
Трансвагинальное УЗИ позволяет получить изображение яичников и матки, что важно для женщин с повышенным риском рака яичника (с мутацией BRCA1 или BRCA2 ) или рака эндометрия (с синдромом Линча). Раннее выявление злокачественных опухолей очень важно для снижения смертности, а при выявлении предрака — и заболеваемости
Раннее выявление злокачественных опухолей очень важно для снижения смертности, а при выявлении предрака — и заболеваемости
Диагностика колоректального рака
«Золотым стандартом» в сфере диагностики колоректального рака считается колоноскопия. Однако, в качестве скринингового теста, учитывая ее инвазивность и связанные с ней риски, применяется редко. При плановом скрининге лиц из групп риска колоноскопия проводится в среднем раз в 5 лет. Процедура выполняется под анестезией и позволяет сразу провести удаление полипов и отправить биоптат на гистологическое исследование. Биопсия обязательна для подтверждения диагноза.
При диагностике колоректального рака пациентам также назначают клинический и биохимический анализы крови и ЭКГ. При колоректальном раке показатели гемоглобина, эритроцитов, лимфоцитов, общего белка, уровни электролитов часто ниже нормы, а тромбоциты, лейкоциты, нейрофилы, моноциты, эозинофилы — выше. СОЭ выше нормы наблюдается более чем у 90% пациентов.
Чтобы уточнить характеристики опухоли, а также с целью стадирования и контроля лечения, врач назначит анализы на онкомаркеры РЭА и СА 19-9, КТ или УЗИ органов брюшной полости, КТ или рентген грудной клетки, МРТ малого таза (высокой четкости).
МРТ малого таза
МРТ органов малого таза (высокой четкости) позволяет увидеть наличие прямого прорастания опухоли в сфинктер. Это позволит рассмотреть возможность его сохранения при операции.
Суть скрининговой диагностики
В переводе с английского языка это мудреное слово «скрининг» означает просеивание. Чем раньше выявлено заболевание, тем легче оно поддается лечению – это аксиома. В последнее время разработаны качественно новые методы аппаратной, инструментальной, и лабораторной диагностики заболеваний. С их помощью можно не только выявить само заболевание, но и определить степень риска этого заболевания.
Но здесь есть проблемы. Многие из этих исследований являются либо дорогостоящими, либо сложными в техническом исполнении. Некоторые из них инвазивны, т.е., связаны с проникновением во внутренние среды организма. Такие исследования не только технически сложны, но и вызывают болезненные ощущения у пациента. В определенных ситуациях они представляют потенциальную опасность.
Для наглядности можно привести несколько примеров. Например, колоноскопия (эндоскопия толстого кишечника) – надежный метод диагностики рака прямой кишки, а также предраковых состояний (полипов, анальных трещин). Но здесь нужна предварительная подготовка, эндоскопическая аппаратура.
Поэтому проводить колоноскопию абсолютно всем вряд ли целесообразно. К ней прибегают лишь в тех случаях, когда имеются специфические жалобы (выделение крови, местные болезненные ощущения). Но если жалобы отсутствуют, есть смысл заменить колоноскопию более простым исследованием, анализом кала на скрытую кровь. Хотя некоторые специалисты все-таки настаивают на включении колоноскопии в медицинский скрининг.
Еще один пример – КТ или МРТ (компьютерная, магнитно-резонансная томография). Проводить их абсолютно всем нет смысла из-за высокой стоимости и большой нагрузки на дорогостоящую аппаратуру. То же самое касается инвазивных исследований: гистероскопии (эндоскопии матки), ангиографии сосудов мозга, конечностей.
К ним прибегают лишь по строгим показаниям, когда имеются соответствующие жалобы или симптомы, или же обнаруживаются изменения в более простых исследованиях, проведенных ранее. В общих чертах цель медицинского скрининга заключается в поэтапном просеивании обследуемых лиц. Вначале «отсеивают» тех, у кого нет жалоб, и не выявлены отклонения. Такие лица считаются здоровыми. Те, у кого жалоб нет, но отклонения выявлены, подвергаются более тщательной диагностике.
Если в дальнейшем конкретное заболевание не подтвердилось, но имеется повышенный риск, разрабатывают комплекс профилактических мер, назначают превентивное лечение. Эту категорию тоже отсеивают от тех, у кого диагноз все-таки подтвердился. Таким пациентам проводят целенаправленное лечение. Здесь, скорее всего, понадобятся дополнительные исследования для определения характера, стадии заболевания, выявления имеющихся осложнений.
Вкратце суть скрининга можно сформулировать так: от простого к сложному. Скрининговые исследования должны соответствовать следующим требованиям:
- доступность;
- простота исполнения;
- дешевизна;
- безопасность;
- возможность воспроизвести результаты.
Основная ответственность в обеспечении медицинского скрининга ложится на плечи штатного медперсонала (врачи, медсестры) государственных медицинских учреждений амбулаторного типа (поликлиники, амбулатории, здравпункты на производстве, мобильные лаборатории). Впрочем, частные медцентры с высококвалифицированными специалистами и широкими техническими возможностями тоже осуществляют поэтапное просеивание.
Скрининг КРР в СПб
Всем взрослым жителям мегаполисов, особенно в зонах умеренного климата, целесообразно проходить ежегодный скрининг для исключения диагноза колоректальный рак. Это заболевание в подавляющем большинстве случаев не является наследственным, а провоцирующими факторами выступают сидячая работа, недостаток солнца и несбалансированное питание. По большому счету, рискует каждый.
Поймать болезнь на ранней стадии не требует больших усилий и затрат. В стандартный набор скринингового теста входит анализ кала на скрытую кровь и пируваткиназу.
Пройдите скрининг колоректального рака в медцентре ТРАДИЦИИ: СПб, 11-я линия В.О., д.36.
Если вы проживаете далеко от нас, вызвать специалиста можно и на дом в любой район города, а также в города Ленинградской области и даже немного за ее пределы. Уточнить информацию можно по телефонам: +7 (812) 323‑07‑49 и +7 (921) 932‑14‑79 (пн-пт 9.00 — 21.00; сб-вс 10.00 — 18.00)
Скрининг колоректального рака
Скрининг колоректального рака — это профилактическое наблюдение пациентов, находящихся в группах риска. Мероприятия по скринингу включают в себя посещение проктолога и сбор образцов кала для исследования на скрытую кровь и онкомаркер пируваткиназу. Это просто и дешево.
По статистике, банальное пальцевое ректальное исследование позволяет обнаружить наличие опухоли и ее характеристики в 70% случаев, ведь та же прямая кишка – это всего лишь последние 15 см пищеварительной системы. У женщин пальцевое ректальное исследование дополняют влагалищным.
Анализ кала на скрытую кровь
Анализ кала на скрытую кровь (проба Грегерсена) рекомендуется сдавать ежегодно всем лицам в возрасте старше 40 лет, при положительном результате понадобится внеплановая колоноскопия.
Анализ кала на пируваткиназу
Пируваткиназа – фермент, который вырабатывается опухолевыми клетками и применяется для ранней диагностики предраковых заболеваний и рака толстой кишки.
Сдать все виды анализов или организовать их забор на дому вы можете, обратившись в медицинский центр «Традиции». Мы осуществляем забор биологического материала на территории Санкт‑Петербурга и Ленинградской области: +7 (812) 323-07-49 и +7 (921) 932-14-79
Скрининг рака предстательной железы
Скрининг рака предстательной железы с помощью исследования крови на ПСА у мужчин в возрасте старше 50 лет в настоящее время не считается убедительно доказавшим свою эффективность в связи с большим количеством ложно положительных результатов и осложнений от диагностических манипуляций и проведенного лечения у пациентов с отсутствующим или медленноразвивающимся раком предстательной железы. В связи с этим решение о проведении такого скрининга должно приниматься пациентом с учетом всех рисков.
Данные методы скрининга рекомендуется пациентам, у которых нет повышенного риска развития определенных онкологических заболеваний, связанных с возможными наследственными синдромами. На это может указывать семейная история рака. В этом случае рекомендуется обсудить с онкологом или медицинским генетиком возможность и целесообразность генетического тестирования. Это может изменить подходы к скринингу в сторону увеличения возрастных интервалов и частоты обследований, а также необходимостью дополнительных обследований.
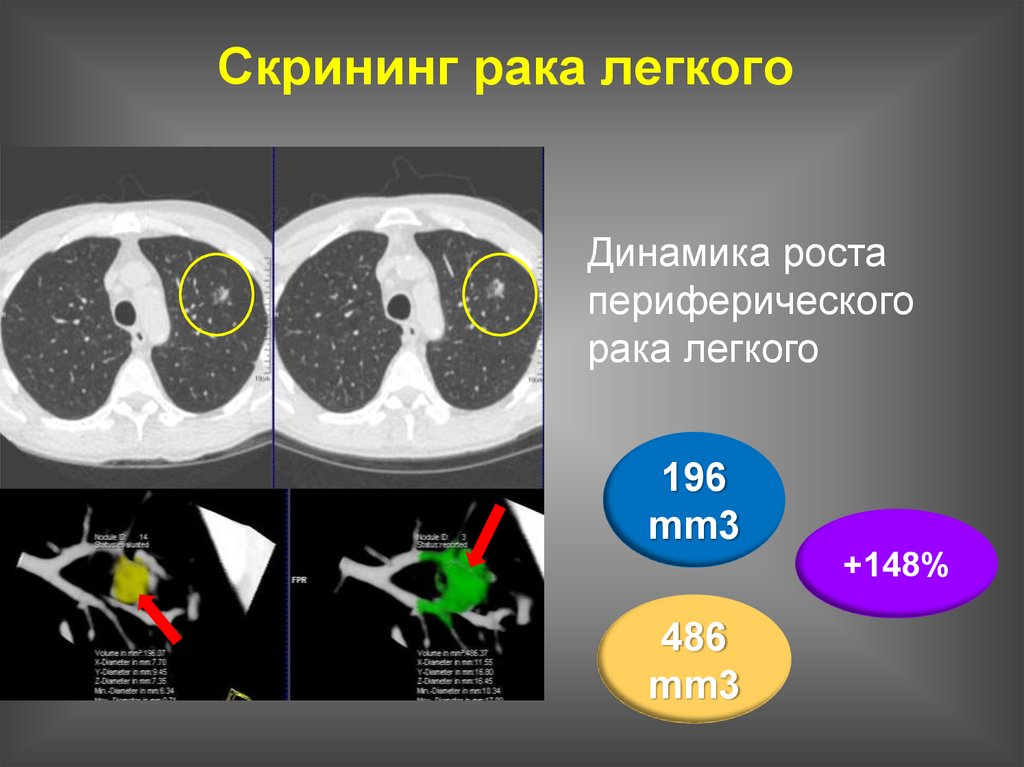
Конгресс WCLC 2018: Скрининг рака легкого работает. Результаты второго самого большого популяционного исследования NELSON
Результаты голландского исследования NELSON показали, что компьютерная томография (КТ) снижает риск смерти от рака легкого у мужчин на 26% и у женщин на 39% в популяции с высоким риском. Это второе самое большое популяционное исследование рака легкого после National Lung Screening Trial (NLST), проведенного в США. Результаты NELSON были представлены на 19th World Conference on Lung Cancer (Abstract PL02.05).
NELSON – популяционное контролируемое исследование, в котором приняли участие 15 792 мужчин и женщин в возрасте от 50 до 74 лет, которые курили более 10 сигарет в день в течение более 30 лет или 15 сигарет в день в течение более 25 лет. Среднее количество пачек-лет составило приблизительно 40 лет для всей популяции. Чуть более половины участников продолжали курить на момент рандомизации, около 45% бросили курить в последние 10 лет. Участники были рандомизированы в соотношении 1:1 в группы скрининга и контроля. Экспериментальной группе предлагали сделать КТ, а после повторить исследование через 1, 2 и 2,5 лет после рандомизации (всего 4 этапа). Период наблюдения составил около 10 лет для 93,7% участников.
Охват скрининга в течение первых трех этапов был высочайшим, но к четвертому этапу спал почти на две трети. Уровень комплаентности в среднем был около 86%. Всего 261 случай рака легкого был обнаружен до 4 этапа скрининга. Всего было выполнено 27 053 снимка. При финальном анализе 2,2% сканов были положительными, уровень обнаружения рака легкого составил 0,9%. «Это значит, что при положительном результате КТ и направлении на другое КТ вероятность обнаружения рака составляла 41%, – поясняют авторы исследования. – Это есть предиктивная ценность положительного результата».
Что более важно, половина всех обнаруженных опухолей были ранними, 69% из них были IA и IB стадий. Только у 10-12% участников обнаружили метастатический рак
Хирургическое лечение рака в группе скрининга встречалось в 3 раза чаще, чем в группе контроля (67,7% против 24,5%, P
За 10 лет наблюдения отношение рисков смерти между группами скрининга и контроля составило 0,74 (P=0,003) у мужчин, у женщин – 0,61 (P=0,0543).
«Эти результаты свидетельствуют, что КТ-скрининг – эффективное средство для оценки образований в легких у людей с высоким риском развития рака», – считают авторы исследования. «КТ повышает вероятность выявления подозрительных образований. Учитывая последующее хирургическое лечение и низкий уровень ложно-положительных результатов, скрининг может значительно увеличить шансы на излечение от этой трудной болезни», – заключают они.
Первое большое исследование NLST, которое изучало скрининг рака легкого, было опубликовано в 2013 году. В основном на основании этих результатов US Preventive Services Task Force рекомендовало проходить ежегодное КТ взрослым в возрасте 55-80 лет, которые имеют анамнез курения не менее 30 пачек-лет и которые продолжают курить сейчас или бросили менее 15 лет назад. Впрочем, несмотря на это, уровень скрининга в США все еще остается невысоким. В 2017 году в JAMA Oncology были опубликованы данные, согласно которым из 6,8 миллиона подходящих курильщиков в 2015 году скрининг был доступен только 3,9%.
Факторы риска
Вы находитесь в группе риска по колоректальному раку, если ваш возраст больше 40-50 лет или если у вас диагностировано что-либо из перечисленного в списке:
- предраковый подтип полипа (аденома);
- доброкачественный полип диаметром более 1 см;
- несколько полипов;
- полип в нижнем отделе ЖКТ;
- полип, которому 5 лет и более;
- дисплазия оболочки кишки на месте удаления полипа;
- полипозный синдром (семейный аденоматозный полипоз, синдром Линча и др.);
- ВЗК (язвенный колит или болезнь Крона);
- хронический колит;
- папилломы и кондиломы в прямой кишке;
- сахарный диабет, инсулинорезистентность, высокий ИМТ;
- ослабленный иммунитет (ВИЧ-инфекция, супрессивная терапия);
- ранее перенесенный рак, потребовавший лучевой терапии органов брюшной полости;
- патогенные мутации в генах, ассоциированных с наследственными формами колоректального рака.
На вероятность развития колоректального рака очень сильно влияет качество жизни. Сидячая работа, низкая двигательная активность, вредные привычки (курение, алкоголь), неправильное питание с низким содержанием клетчатки и высоким содержанием животных жиров, недостаток инсоляции и дефицит витамина D провоцируют колоректальный рак. Неудивительно, что среди жителей пасмурного и дождливого Питера колоректальный рак вышел на 1 место среди онкологических заболеваний.
СРБ и сердечно-сосудистые заболевания
В последнее время уровень белка CRP также принимается во внимание при диагностике и лечении сердечно-сосудистых заболеваний. Он используется для оценки риска инфаркта миокарда, ишемического инсульта и внезапной остановки сердца
Оказывается, существует взаимосвязь между риском ишемической болезни сердца и уровнем СРБ в крови пациента.
Низкий уровень CRP сопровождает легкое воспаление, которое медицина связывает с атеросклерозом, потому что воспалительный процесс играет ключевую роль в отслоении атеросклеротических бляшек, формировании местных сгустков крови и закупорке кровеносных сосудов. Уровни CRP также связаны с гипертонией, низким уровнем «хорошего» холестерина и метаболическими нарушениями, приводящими к абдоминальному ожирению.
По данным клиники Кливленда – некоммерческого многопрофильного академического медицинского центра (штат Огайо, США) тест на CRP можно использовать для выявления риска развития сердечно-сосудистых заболеваний:
| Значение CRP | Риск развития сердечно-сосудистых заболеваний |
| ниже 1 мг / л | Низкий |
| от 1 до 2,9 мг / л | Умеренный |
| превышает 3 мг / л | Высокий |
Однако, тест CRP не дает полной картины риска сердечно-сосудистых заболеваний.
Другие причины повышенного СРБ
Если показание выше 10 мг / л, это может быть сигналом для дальнейших исследований, чтобы ответить на вопрос, что является причиной воспаления.
Такое высокое значение CRP может указывать на:
- остеомиелит или инфекцию костей;
- туберкулез;
- воспалительные заболевания кишечника;
- волчанку;
- заболевание соединительной ткани;
- какое-то аутоиммунное заболевание;
- обострение аутоиммунного артрита;
- пневмонию;
- диабет 2 типа;
- рак – с особым показанием для лимфомы.
Повышение уровня СРБ может быть у женщин:
- принимающих противозачаточные таблетки;
- у беременных – это состояние может указывать на осложнения, поэтому для уверенности следует провести дополнительные тесты.
СРБ и рак
Самая высокая концентрация CRP наблюдается у пациентов со злокачественными новообразованиями, особенно с новообразованиями кроветворной системы. Иногда это трехзначные числа и больше. Если результаты анализа крови на СРБ показывают высокий уровень С-реактивного белка, врачи немедленно начинают искать неопластический процесс, который, помимо повышенного уровня СРБ, еще не вызвал никаких симптомов, кроме измененного уровня СОЭ.
Однако следует помнить, что тест CRP бесполезен при диагностике рака. На его уровень влияет слишком много других факторов. Низкий уровень СРБ не исключает наличия новообразования, а его повышенный уровень должен направлять диагноз в первую очередь на инфекционно-воспалительные заболевания. Более того, белок CRP – очень пластичная молекула: норма может увеличиваться до тысячи раз за 24 или 48 часов — это бывает при острых бактериальных или вирусных инфекциях и после серьезных травм.
Симптомы колоректального рака
Симптомы и признаки колоректального рака неспецифичны и схожи с клинической картиной многих гастроэнтерологических и проктологических заболеваний:
- раннее насыщение в процессе поглощения пищи;
- изменение консистенции стула;
- ректальные кровотечения;
- абдоминальные боли;
- императивные позывы к дефекации;
- чувство неполной опорожнённости кишечника;
- слабость, утомляемость, потеря веса.
- раздражение и непроходимость кишки.
На начальных стадиях онкологического процесса, начавшегося в толстой кишке, симптоматика может отсутствовать. Рак прямой кишки может протекать бессимптомно или со слабо выраженными признаками, напоминающими геморрой, аж до 4-й стадии. Высокая смертность зачастую обусловлена поздней диагностикой, поскольку многие до последнего упорно занимаются самолечением геморроя.
Не занимайтесь самолечением! Пройдите скрининг проктологических и гастроэнтерологических заболеваний в медицинском центре «Традиции». Запишитесь на приём к онкопроктологу, гастроэнтерологу и другим узкопрофильным специалистам медицинского профиля в Санкт‑Петербурге или закажите выезд врача на дом: +7 (812) 323-07-49 и +7 (921) 932-14-79
Проблемы
Скрининги, безусловно, являются действенным направлением профилактической медицины. Но не следует забывать о «подводных камнях». Прежде всего, это не всегда высокая достоверность – большое количество ложноотрицательных и ложноположительных результатов. Ложноотрицательный результат – анализы не показывают имеющееся заболевание. Попросту говоря, обследуемый пациент признается здоровым, и отсеивается от дальнейших исследований. Между тем, заболевание прогрессирует, и обнаруживается уже на стадии выраженных клинических проявлений.
При ложноположительных результатах свои нюансы. Заболевания объективно нет, но диагностика его показывает. Для уточнения прибегают к другим, более избирательным исследованиям. Но результаты этих исследований тоже нуждаются в уточнении. Формируется замкнутый круг. В итоге для того чтобы установить истину, затрачивается масса времени, средств, и душевных сил.
Причина ложноположительных результатов – низкая специфичность некоторых диагностических тестов. В качестве конкретного примера можно привести ПСА. Высокий уровень этого показателя часто отмечается не только при раке, но и при воспалении, аденоме простаты.
Многие клиницисты настаивают на включении в скрининговую диагностику ФГДС (фиброгастродуоденоскопии), колоноскопии. Но эти исследования инвазивны, и связаны с дискомфортом и опасностью из-за травмирования слизистых.
Но даже если результаты достоверны, нет гарантии, что рано начатое лечение обязательно приведет к благоприятному исходу. Особенно это касается агрессивных форм рака и некоторых генетически обусловленных заболеваний. Та же самая гипертоническая болезнь, сахарный диабет, полученные по наследству от родителей или ближайших родственников, зачастую устойчивы к лечению. Все это говорит о том, что к вопросам, связанным со скрининговыми исследованиями, нужно подходить дифференцировано.
Скрининг рака шейки матки
Женщины старше 25 лет (в США с 21 года) до 65 лет.
Во всем мире рак шейки матки становится управляемым заболеванием за счет эффективного скрининга. Достаточно сходить к гинекологу и сделать простой анализ — ПАП тест (мазок на цитологию по Папаниколау или методом жидкостной цитологии). При нормальном показателе это исследование рекомендуют выполнять каждые 3 года. Женщинам старше 30 лет можно в качестве альтернативы выполнять тестирование на ВПЧ (мазок и шейки матки) с тем же интервалом при нормальном показателе (при отсутствии инфицирования). Также можно выполнять (с 30 лет) двойное тестирование – ПАП тест и ВПЧ тест и при нормальных показателях интервал может быть увеличен до 5 лет. Если будут выявлены изменения, гинеколог проконсультирует о необходимости дальнейших действий.
CRP – показания к обследованию
CRP назначается:
- если у пациента есть риск возникновения бактериальной инфекции;
- для пациентов, находящихся на послеоперационном выздоровлении – если значения CRP остаются повышенными через три дня после операции, то можно заподозрить бактериальную инфекцию;
- новорожденным с признаками инфекции;
- пациентам с признаками сепсиса: лихорадкой, ознобом, учащенным дыханием и сердцебиением;
- когда необходимо оценить состояние здоровья, например, при волчанке или артрите;
- чтобы проверить эффективность терапии воспаления – во время нее уровень СРБ должен снижаться;
- для изучения повреждений тела и последствий после перенесенных операций, трансплантации органов и ожогов, для раннего обнаружения возможной инфекции.
Тест CRP может помочь при:
- оценке степени тяжести воспалительного процесса;
- раннем выявлении послеоперационных осложнений;
- обнаружении отторжения трансплантата;
- мониторинге успешности лечения антибиотиками при бактериальных инфекциях;
- наблюдении за пациентами с воспалительными ревматическими заболеваниями.
Таким образом, наиболее распространенное применение теста CRP – определение его уровня при подозрении на воспаление, вызванное бактериальной инфекцией.
Это особенно полезно для отличия вирусных инфекций от бактериальных. Так как при вирусных инфекциях – воспалениях, сопровождающихся повышенным оседанием и увеличением количества лейкоцитов, уровень СРБ остается в более низком диапазоне, чем в случае бактериальной инфекции. И в этом случае его рост намного выше.
Повышение CRP присутствует в следующих случаях:
- при воспалении;
- после операции;
- при наличии злокачественных заболеваний;
- при аллергических реакциях;
- при хронических воспалительных заболеваниях, таких как ревматоидный артрит или волчанка.
Дополнительные исследования
В подавляющем большинстве случаев достаточно стандартного обследования. В сложных ситуациях, при наличии противопоказаний могут понадобиться дополнительные исследования.
Трепан-биопсия под контролем УЗИ
Трепан-биопсия — забор ткани с помощью специальной иглы под контролем УЗИ. Осуществляется при подозрение на присутствие в лимфоузлах раковых клеток. Также врач может назначить биопсию метастазов по данным КТ и МРТ, если это имеет значение при выборе тактики лечения.
УЗИ органов брюшной полости
УЗИ органов брюшной полости позволит не только провести трепан-биопсию, но и осмотреть с разных ракурсов степень прорастания раковой опухоли сквозь стенку кишки, исследовать точные характеристики (форму, размер, подвижность) и наличие метастазов в брюшной полости.
Трансректальное и трансвагинальное УЗИ
Кроме оценки инвазии опухоли, трансректальное (у мужчин) и трансвагинальное (у женщин) УЗИ позволяет определить расстояние от нижнего края опухоли прямой кишки до анального канала
Это крайне важное исследование поможет решить вопрос о проведении сфинктеросохраняющей операции. ТРУЗИ назначат и при планировании местного иссечения опухолей ободочной кишки.
МРТ брюшной полости
МРТ органов брюшной полости с внутривенным усилением выполняется при планировании резекции печени (около 25% пациентов при первичной диагностике КРР уже имеют метастазы в печени). КТ не всегда позволяет в полной мере высказаться о распространенности процесса.