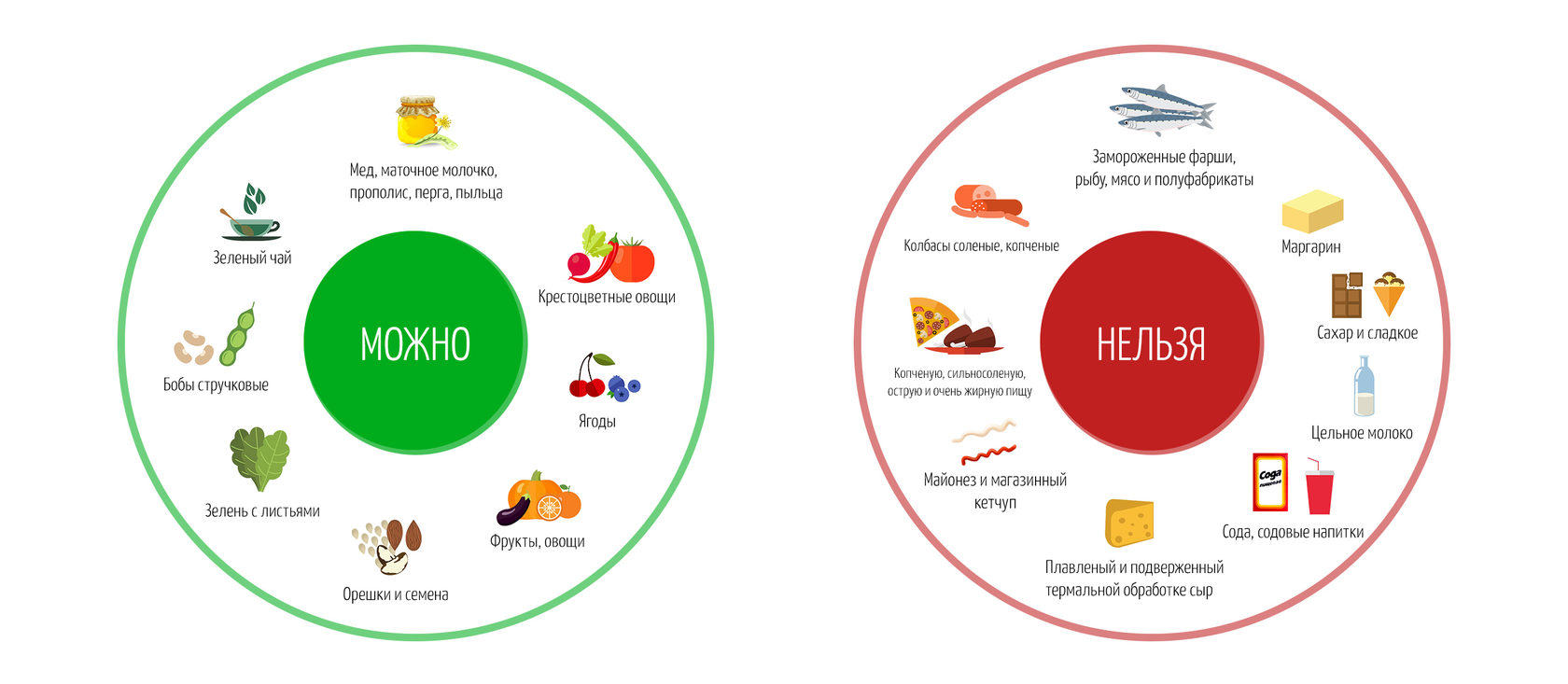
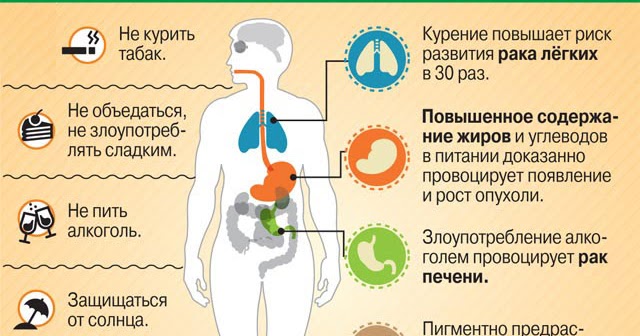
Вредные пищевые привычки
Питание может как помогать организму справляться со своими функциями и бороться с внешними и внутренними угрозами, так и нарушать его работу. Конечно, можно руководствоваться принципом: “Вредно всё, что не полезно”, однако среди “неполезных” продуктов есть и более вредные.
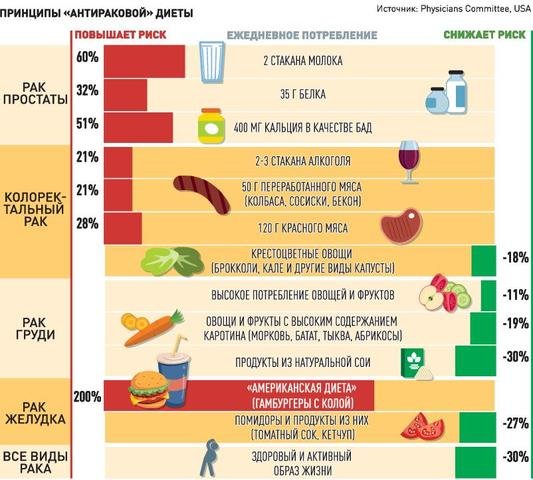
Например, шведские учёные предупреждают женщин-сладкоежек о том, что частые перекусы сладостями повышают риск развития рака матки. Было отмечено, что женщины, которые привыкли перекусывать сладостями и выпечкой по 2-3 раза в день на 33% чаще болеют раком.
Оксфордские исследователи угрожают раком любителям спиртного. Конечно, вред алкоголя давно не новости, но споры всегда велись об объёмах. Если верить британским учёным, даже малое количество алкоголя увеличивает риск заболевания раком, а каждый десятый случай заболевания раком среди мужчин-британцев спровоцирован алкоголем. Чаще всего алкоголь способствует развитию рака ротовой полости, пищевода и кишечника, а у женщин ещё и рака груди. Похожие результаты в ходе своих исследований получили и немецкие учёные, к числу вредных напитков они отнесли и популярное в Германии пиво.
Медики подсчитали примерные риски развития рака из-за алкоголя. По их мнению, если человек ежедневно выпивает количество алкоголя, аналогичное 50 граммам чистого спирта, вне зависимости от сорта напитка, то риск развития рака увеличивается втрое. Употребление более 80 граммов чистого спирта в сутки повышает риск развития раковых заболеваний в 18 раз, а в совокупности с курением — в 44 раза.
Особенности национальных исследований: дополнительный этап КИ в России
У контроля за новыми препаратами в России есть свои баги (или фичи, как посмотреть). По закону, одобренные зарубежные препараты должны пройти дополнительные клинические испытания в России: якобы, это повысит качество зарубежных препаратов.
Когда препарат уже прошел 3 фазы, вышел в продажу на мировой рынок, в нашей стране он еще может быть не зарегистрирован. Мы знаем, что он работает, в его инструкции на иностранных языках есть показания, подтвержденные 3 фазами исследований в США, или Канаде, или Европе.
Скажем, 12 показаний — 12 диагнозов, при которых препарат будет эффективен. Но в России еще не все эти показания подтвердили официально, только 6 из 12. И если у пациента именно тот вид рака, для лечения которого препарат еще пока официально не зарегистрирован в РФ, такой препарат бесплатно, в рамках ОМС, он не получит.
Это на 2–3 года замедляет пациентам доступ к новым лекарствам.
Международная клиника Медика24 участвует в исследованиях фазы III.
Так мы вносим вклад в ускорение процесса регистрации препаратов. Чем быстрее у фармацевтических компаний окажутся данные по необходимому количеству пациентов, тем быстрее лекарство «примут на вооружение». Сначала во всем мире, затем и у нас. В итоге мы влияем на то, чтобы его смогли получать все — не только в частных клиниках, но и в любом государственном онкодиспансере, по ОМС.
К тому же, для наших пациентов участие в клинических исследованиях III фазы — это возможность получить уже достаточно проверенное и безопасное новое лечение- без нескольких лет ожидания, пока оно официально «доберется» до России.
К сожалению, нас таких мало. Не всякая клиника может принимать у себя КИ.
Во-первых, у клиники должен быть сертификат GCP, Good Clinical Practice.
Во-вторых, исследователей должно быть минимум двое. У них тоже сертификаты, и не так-то просто их добыть: выдаются контролирующим органом страны-производителя препарата. В нашем случае это США и Франция. Проверяли двух врачей полгода.
В-третьих, сама клиника. Обязательно отделение реанимации, своя лаборатория, сертифицированные медсестры, правильная калибровка нужных автоматов, определенные помещения для хранения препаратов и документов, анонимные помещения, где нет камер — для пациентов. Чтобы запуститься в первый раз — пришлось переоборудовать некоторые кабинеты и палаты: вплоть до новых кроватей, все по дизайну КИ.
Для разных препаратов — разные холодильники
Словом, те клиники и врачи, которые хотят этим заниматься, должны еще постараться, чтобы создать определенные условия.
С каким типом рака коррелирует?
Рак кишечника является третьей по частоте причиной смерти в Соединенных Штатах, как и во всем мире (41 192). Связь употребления в пищу красного мяса с раком кишечника является доказанной. Менее убедительны данные касательно связи употребления красного мяса с риском развития рака молочной железы, поджелудочной железы, легких, пищевода, желудка, печени, желудка, мочевого пузыря и простаты, а также неходжкинской лимфомы и миеломы (3-40, 45,176,177,187-190,193,197-204,207).
Виды красного мяса
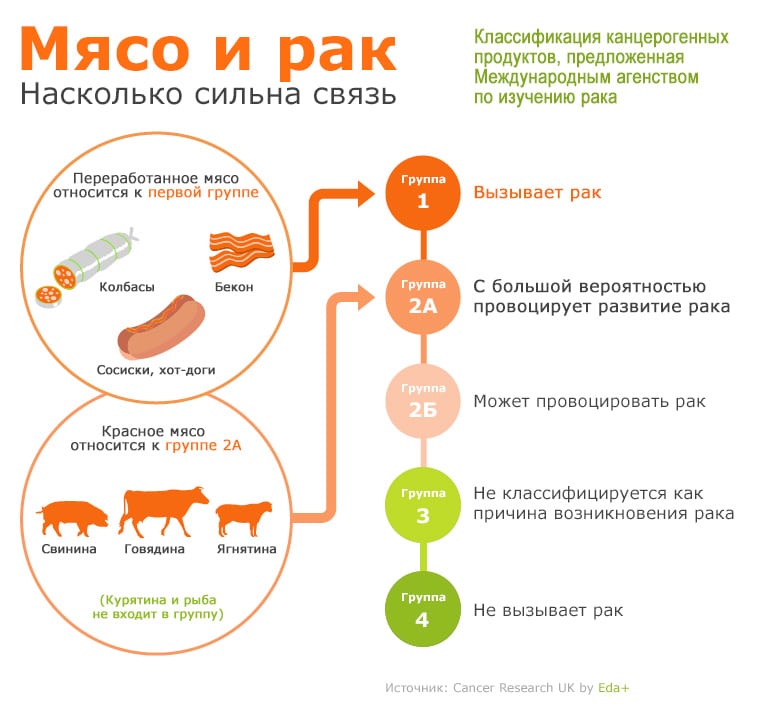
По данным ВОЗ, «красным мясом называется мясо млекопитающих животных, а именно: говядина, телятина, свинина, баранина, ягнятина, конина, козлятина» (43).
«Обработанным называется мясо, которое прошло процесс соления, копчения, ферментирования, вяления и др. для улучшения вкуса или увеличения срока хранения». (43).
Основное отличие состоит в том, что переработанное красное мясо проходит больше этапов обработки, чем просто красное мясо.
Красное мясо и классификация рисков рака
ВОЗ классифицирует переработанное красное мясо как канцероген группы 1, а красное мясо как канцероген группы 2А (43 179 181 191).
Вещество из группы 1 определяется как «канцерогенный для человека», в то время как из группы 2А «может вызывать рак» (43,179,181,191).
Важно отметить, что МАИР (Международное агентство по изучению рака) относит продукт к группе 1 по такому принципу:
«Вещество может быть помещено в данную группу, когда имеется не достаточно доказательств канцерогенности его у людей, но имеется достаточно доказательств его канцерогенности у экспериментальных животных и убедительные доказательства у людей, подвергшихся его воздействию». (215) ,
Отнесение продукта к группе 2А:
«Вещество может быть отнесено к данной группе, когда нет достаточных доказательств канцерогенности его у людей и достаточных доказательств канцерогенности у экспериментальных животных, а также убедительных доказательств того, что механизмы канцерогенеза у людей и животных совпадают. В исключительных случаях вещество может быть отнесено к этой категории на основании ограниченных доказательств его канцерогенности у людей ». (215).
Почему «мясоедение» повышает риск рака: главный аргумент
В настоящее время имеются убедительные данные, которые позволяют связать употребление в пищу большого количества мяса с повышенным риском таких онкологических заболеваний, как рак толстой кишки, пищевода, легких, матки, желудка, простаты, молочной железы, мочевого пузыря и ротовой полости.
Наиболее опасны две категории продуктов животного происхождения:
- Красное мясо: свинина, говядина, баранина и др.
- Обработанное мясо: хот-доги, гамбургеры, наггетсы, соленое, вяленое мясо.
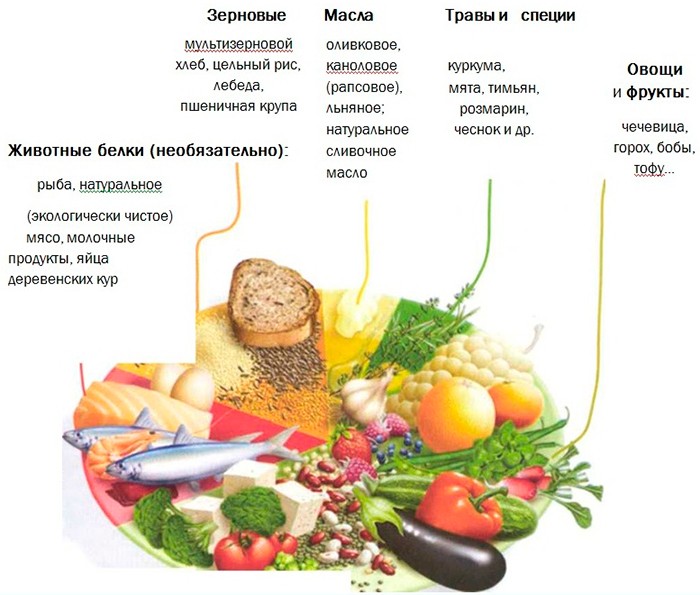
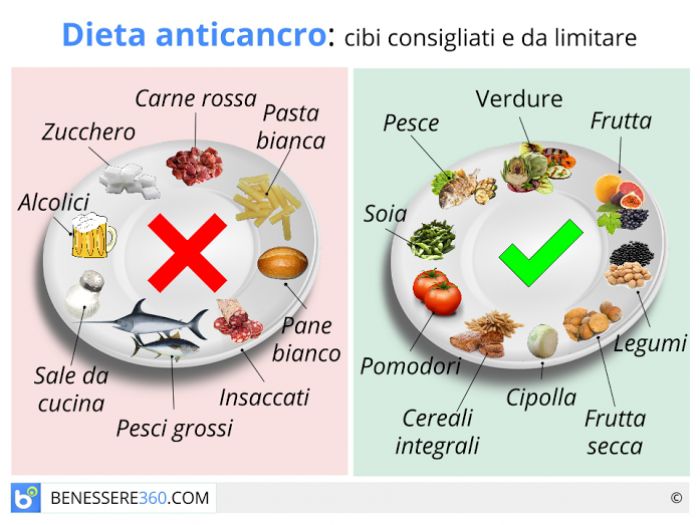
Эти продукты по возможности стоит заменить растительным белком (соя и другие бобовые), курицей (лучше грудка), рыбой, нежирными молочными продуктами и яйцами.
Имеет значение и способ приготовления. Когда мясо жарят на сковороде, гриле или барбекю, в нем выделяются канцерогенные соединения — гетероциклические амины.
Как происходит исследование
К нам в атмосфере полной секретности привозят само вещество и толстую папку на 1 200 листов, где прописан дизайн и протокол исследования. Там указана каждая мелочь: как, в какое время и в каких дозах мы должны вводить препарат, как часто и в каком количестве брать кровь на анализ, какие анализы проводить, как часто делать МРТ и КТ. Сколько раз в день и в какой форме отправлять «шифровки в центр» — отчеты компании-организатору КИ.
Набираем 2 или 3 группы пациентов, подписываем с ними информированное согласие.Обычно на участие в клинических исследованиях люди соглашаются по 2 причинам:
- отсутствие эффективных методов лечения их болезни,
- желание сделать вклад в развитие науки.
В любом случае это исключительно добровольное решение. Исследователи обязаны в письменном виде предоставить пациенту информацию о цели КИ, о том, как оно будет проводиться, какое лекарство будет применяться, и т. п. Все это отражено в особом документе -информированном согласии. Каждый участник исследования застрахован от причинения вреда жизни и здоровью.
Наши пациенты пока ни разу не отказывались — для них это невероятный шанс получить лечение, причем бесплатное, когда остальные методы терапии уже исчерпали себя.
Конечно, всех подряд взять в исследование не получится. Требования даются «сверху», и это очень узкий набор параметров: сколько должно быть лет участникам, какой точный диагноз, были/не было операций, уровень креатинина и железа в крови — до знака после запятой.
Но онкологических пациентов у нас много. Если клиент признается, что денег на лечение нет — мы обязательно проверяем требования к участникам исследования. Вполне возможно, что ему найдется место.
В данный момент открыт набор в 18 крупномасштабных исследований.
Конечно, масштабы в частной клинике — совсем не то, что в большом НИИ, но обычно 3–4 пациента в неделю попадают в протокол исследования. Это немало: не менее 10 человек в месяц, которые получают самое продвинутое передовое лечение — бесплатно.
И у них самих появляется дополнительный шанс, и будущие пациенты скорее смогут получить этот препарат, когда закончится КИ.
Пациенты вовсе не обязательно постоянно находятся в клинике — если это не запрещено дизайном КИ и пациент чувствует себя хорошо — он участвует амбулаторно. Приходит, получает свою капельницу и уходит. Есть и такие, кому лучше остаться в клинике, под присмотром.
В результате долгих месяцев скрупулезного выполнения длинного списка требований, постоянного мониторинга состояния пациента, консолидации данных по десяткам параметров мы делаем исследования, которые будут опубликованы, а пользоваться результатами — расширенной возможностью применения новых препаратов — будут все врачи из всех онкоцентров страны. И несколько десятков человек получают шанс на лечение прямо сейчас.
Надеемся, этот текст был для вас просто интересным чтением.
Материал подготовлен кандидатом медицинских наук, врачом-онкологом, заместителем главного врача по лечебной работе международной клиники Медика24 Сергеевым Петром Сергеевичем по материалам открытых источников.
American Cancer Society guideline for diet and physical activity for cancer prevention
Эксперты Американского онкологического общества (American Cancer Society (ACS)) опубликовали обновленные с 2012 г. рекомендации, касающиеся диеты и физической активности для профилактики онкологических заболеваний на основе последних научных данных. Новый руководящий документ ACS согласуется с официальными позициями Международного агентства онкологических исследований (IARC), Всемирного фонда исследований рака (WCRF), Американского института исследований рака (AICR), а также с рекомендациями Американской кардиологической ассоциации (АНА) и Американской диабетической ассоциации (АDА) по профилактике ишемической болезни сердца и диабета. Доказано, что по меньшей мере 18 форм рака связаны с ожирением, кроме того, выявлены корреляции между раком, заболеваниями сердца, диабетом и другими проблемами со здоровьем, связанными с ожирением.
Обновленные рекомендации ACS включают следующие положения:
- Необходимо стремиться к достижению или поддержанию нормального веса в течение всей жизни. Лица с избыточным весом или ожирением могли бы снизить риск развития некоторых форм рака, потеряв всего несколько лишних фунтов веса.
- Взрослым лицам рекомендуется еженедельная умеренно-интенсивная физическая активность в течение 150–300 минут или высоко-интенсивные занятия в течение 75–150 минут. Оптимально стремиться к верхнему порогу (300 или 150 минут соответственно) или даже превышать его (прим. ранее рекомендовались 150 мин и 75 мин, соответственно).
- Рекомендуется придерживаться здоровой диеты в любом возрасте, а именно, потреблять богатые нутриентами продукты питания в количестве, позволяющем достичь и поддерживать здоровый вес, разнообразные овощи (разных цветов), богатые клетчаткой бобовые и др.; цельные фрукты (не соки) и цельнозерновые продукты. Необходимо избегать красное мясо и мясопродукты, подвергнутые интенсивной обработке, прохладительные сахаросодержащие напитки и очищенные зерновые продукты.
- Лучше всего – полностью избегать алкоголя (прим. установлена связь между потреблением алкоголя и 7 формами рака). Но если вы все же употребляете алкоголь, то следует придерживаться следующих рамок: не более 1–2 порций в день для женщин и мужчин, соответственно (прим. под порцией понимается примерно 330 г пива, 150 г вина, 50 г крепкого алкоголя).
Некоторое время назад активно изучался вопрос: уменьшает или увеличивает потребление кофе риск отдельных форм рака? Потенциальные механизмы, с помощью которых кофе может проявить благоприятные эффекты в отношении некоторых форм рака, полностью не ясны. В обжаренном кофе обнаружено множество биологически активных веществ, включая кофеин, флавониды, лигнаны и другие полифенолы (прим. мощные антиоксиданты). Кофе повышает расход энергии, ингибирует повреждение клеток, регулирует гены, вовлеченные в репарацию ДНК и обладает противовоспалительными эффектами. Кроме того, кофе также влияет на время транзита кишечного содержимого и метаболизм в печени ряда канцерогенных веществ. Все эти факторы могут способствовать снижению риска развития некоторых форм рака желудочно-кишечного тракта.
Новые рекомендации отражают подкрепленную научными доказательствами теорию о том, что именно диетические паттерны в целом, а не какие-то конкретные продукты питания, плюс рекомендации по физической активности уменьшают риск рака и положительно влияют на здоровье человека
Обращает внимание, что в новом документе ACS существенно изменились рекомендации в отношении повышения физической активности.. 16 июля 2020
16 июля 2020
Примечание:
Эллисон-Силва (2016) отмечает, что ТМАО, соединения, образующиеся при воздействии высоких температур и загрязнители окружающей среды не характерны для красного мяса (208). N-нитрозосоединения и гемовое железо, которое катализирует образование NOC характерны для красного мяса. Однако даже эти механизмы не объясняют канцерогенность красного мяса, поскольку другие плотоядные животные имеют меньший риск развития рака, чем люди (208).
Загрязнители окружающей среды и возбудители инфекции, которые попадают в организм человека через молочный скот могут частично объяснить эти расхождения в рисках (208).
Попадание в ткани N-ГНК вызывает воспаление, что объясняет увеличение риска развития рака (208).
Многочисленные исследования выявили канцерогенные соединения (например, ПХД или дибензофураны) в сыром красном мясе. При приготовлении или обработке можно только добавить новые канцерогены или увеличивать концентрации (например, ПАУ / ГКА) ранее существовавших (181).
Начало дискуссии
В октябре 2015 года Всемирная организация здравоохранения (ВОЗ) опубликовала доклад о том, что употребление переработанного и необработанного красного мяса является причиной развития рака. (3 179 193).
Однако существует ли на самом деле причинно-следственная связь между употреблением в пищу красного мяса и раком? Каким образом употребление в пищу красного мяса может привести к раку? Что мы можем сделать, чтобы снизить потенциальный риск развития рака от употребления красного мяса, при этом, не отказываясь от него совсем? Вот некоторые из вопросов, на которые даны ответы в данной статье.
Но сначала, вот некоторые из основных выводов:
• Если вы ведете здоровый образ жизни, то умеренное потребление красного мяса не принесет вреда.
• Употребление в пищу больших количеств красного мяса вредно (особенно это касается переработанного красного мяса).
• Употребление в пищу красного мяса положительно коррелирует с раком (главным образом, с раком кишечника). Употребление красного мяса может привести к заболеванию раком, однако исследования не могут установить причинно-следственную связь, учитывая другие возможные факторы и отсутствие клинических испытаний.
• Переработанное красное мясо и риск развития рака находятся в более тесной корреляции, чем необработанное красное мясо.
• Некоторые органы власти рекомендуют употреблять «не более одной-двух порций переработанного мяса в месяц и не более одной-двух порций необработанного мяса в неделю» (1); другие предлагают <300 грамм красного и переработанного мяса в неделю (187). The World Cancer Research Fund рекомендует употреблять <500 грамм красного мяса в неделю, и очень малые количества или же совсем не употреблять переработанное красное мясо (197). Нет достаточных доказательств для окончательного определения безопасного уровня потребления.
• Потребление красного мяса может привести к раку, но вы можете снизить риски.
• Риск заболеть раком из-за употребления в пищу красного мяса относителен, так как мы можем контролировать его количество в своем рационе. Также, потребление красного мяса, безусловно, не является основным фактором, влияющим на риск развития рака (2).
• Потребление красного мяса может быть полезно, поэтому, несмотря на связь с раком, его периодическое потребление может положительно влиять на здоровье.
Насколько канцерогенным является красное мясо?
В обзоре 2017 года Уолк пришел к выводу о том, что употребление 100 грамм необработанного красного мяса в день коррелирует с риском развития рака молочной железы (11%), рака кишечника (17%) и рака простаты (19%) (194). Уолк также сообщил, что употребление 50 грамм переработанного красного мяса в день увеличивает риски рака простаты (4%), рака молочной железы (9%), рака кишечника (18%),рака поджелудочной железы (19%), а также смертности от рака (8%) (194).
В другом метаанализе, проведенном в декабре 2017 года, сообщается о схожих результатах относительно рака кишечника (228). Этот анализ (25 исследований) обнаружил линейную зависимость «доза-реакция» между переработанным и необработанным мясом и риском рака кишечника. Потребление 100 грамм необработанного красного мяса в день коррелировало с относительным риском 1,12, тогда как потребление 50 грамм переработанного мяса в день коррелировало с относительным риском 1,17 (228). Потребление 2 порций красного мяса в день или 4 порций переработанного мяса в день коррелировало с риском развития рака кишечника 1,8. В этом обзоре также сообщалось, что употребление малых количеств красного мяса в сочетании с высоким потреблением цельнозерновых продуктов, овощей, фруктов и молочных продуктов коррелировало со снижением риска развития рака кишечника(228).
Кроме того, Grundy et al (2012) сообщили, что потребление красного и переработанного красного мяса было причиной примерно 12% случаев рака кишечника в Альберте (Канада) (это 1,5% всех случаев рака) (195). Следует отметить, что примерно 1 из 2 мужчин и 1 из 4 женщин в исследовании потребляли более 500г красного и переработанного мяса в неделю, что превышало рекомендацию World Cancer Research Fund (195 190).
Метаанализ Wang et al. (2016) (17 проспективных когортных исследований) показал, что увеличение потребления красного и переработанного мяса коррелирует с увеличением общей смертности, риска сердечно-сосудистых заболеваний и смертности от рака (202).
В докладе ВОЗ сделан вывод о том, что если не употреблять в пищу красное мясо, то риск рака кишечника может снизиться на ~ 18% (3179). Тем не менее, очень трудно оценить влияние потребления мяса на риск развития рака, так как мясо является одной из переменных в нашей многофакторной диете. Кроме того, невозможно определить точное процентное увеличение риска с учетом других факторов (например, сон и стресс).
Факторы образа жизни, которые также влияют на риск рака кишечника (помимо употребления в пищу красного мяса), это регулярное курение, высокий ИМТ и употребление алкоголя (6,5,7,9,17,23,25,26,28,35,44-50,190,198,199,212).
Кроме того, если вы потребляете много фруктов и овощей, то риски развития рака, связанные с употреблением красного мяса, снижаются (7,10,11,21,33,36,42,44,51-58,178,198,212). Однако, мы не можем количественно определить степень, в которой потребление фруктов / овощей (или их отсутствие в райионе) влияет на риск рака в исследованиях, связанных с красным мясом.
Также мы не можем точно определить канцерогенность красного мяса, поскольку процесс наблюдения этого не позволяет(50, 59-61). Многие факторы влияют на риск развития рака, вот почему провести рандомизированные исследования представляется сложным в данном случае.
Примечание: Все значения были взяты с Cancer Statistics Center website.
Исходный и абсолютный риски рака при употреблении красного мяса
Приведенный выше график представляет процентное изменение риска развития рака, связанное с потреблением ~ 50 г переработанного красного мяса или ~ 100 г необработанного красного мяса в день.
Например, относительный риск рака мочевого пузыря (риск по сравнению с исходным, выраженный в виде десятичной дроби) как при употреблении необработанного, так и переработанного красного мяса составляет 1,08. Таким образом, по сравнению с исходным риском (1,0), риск рака мочевого пузыря увеличивается на 8% при потреблении ~ 100 г красного мяса или ~ 50 г переработанного красного мяса в день. Это не означает, что абсолютный риск рака увеличивается на 8%; это означает, что риск заболеть раком увеличится на 8 % от 2,4% от исходного риска рака мочевого пузыря. Таким образом, первоначальный абсолютный риск 2,4% увеличивается на 0,122% (с 2,4% до 2,592%).
Несмотря на очевидное увеличение относительного риска, абсолютный риск существенно не увеличивается после употребления 100 г красного мяса или 50 г переработанного красного мяса.
Как это может использоваться в борьбе с раком?
Это открытие позволяет по-новому взглянуть на терапию рака. Если норадреналин действительно с помощью сосудисто-метаболического «переключателя» стимулирует образование новых кровеносных сосудов, то терапия бета-блокаторами может обладать свойствами, препятствующими росту опухолевых клеток. Это предположение может быть проверено в клинических исследованиях в самое ближайшее время, т.к. бета-блокаторы уже много лет используются в качестве препаратов для снижения артериального давления. По мнению Френетте, перспективным могло бы быть сочетание бета-блокаторов и блокаторов сосудистого роста.
Грустные истории. Зачем нужны клинические испытания и почему без них — плохо
Клиническое исследование/испытание (далее — КИ) — научное исследование с участием людей в качестве испытуемых, которое проводится с целью оценки эффективности и безопасности нового лекарственного препарата или расширения показаний к применению уже известного. Кроме лекарств, КИ могут также изучать эффективность и безопасность новых методов лечения и диагностики.
Медицина эволюционирует и превращается в точную науку, которая не обходится без статистики.
Раньше семейный доктор знал истории всех своих пациентов наизусть, врач мог всю жизнь прожить в одном городке, найти и запомнить персональный подход к лечению каждого. Тем более, выбор снадобий был невелик: целебные травы, пиявки, ртуть да мышьяк. Ответственности во времена постулата «на все воля Божья» на врачах было поменьше.
Мышьяком с конца XVIII «восстанавливали» потенцию и «лечили» артрит…
… а ртуть, например, была слабительным и «от сифилиса».
Когда медицина стала массовой, у врачей возникла необходимость вырабатывать действительно безошибочные тактики лечения. Определенные лекарства должны были помогать в заданных условиях большинству пациентов.
В идеале, медик должен использовать только те методы профилактики, диагностики и лечения, которые имеют крайне низкую вероятность получения «случайных результатов», потому что полезность и эффективность их доказана многими корректно проведенными экспериментами.
Это и есть доказательная медицина — единственный адекватный на сегодня подход к такому серьезному делу, как здоровье людей.
И именно клинические исследования — основа доказательной медицины.
До середины XX (!) века не было никакого регулирования исследований новых препаратов. Чтобы навести порядок, как часто бывает, понадобилась пара трагедий.
В 1937 умерли 105 детей и один взрослый, принимавшие «эликсир» из антисептика сульфаниламида и… ядовитого диэтиленгликоля. Да, тот, что сегодня используется в антифризе. Тогда фармкомпания M. E. Massengill по незнанию использовала его как растворитель, вспомогательное вещество. Никаких исследований безопасности полученного «коктейля» для людей не проводилось. Когда спохватились и изъяли препарат из продажи, жертв уже было более сотни. В 1938 г. Конгресс США принял закон об обязательных исследованиях препаратов до их поступления в продажу. Контроль за этим возложили на FDA (англ. Food and Drug Administration) Управление по санитарному надзору за качеством пищевых продуктов и медикаментов
Мамы этих детей пили снотворное, не проверенное на людях
С тех пор лекарства перед регистрацией очень тщательно изучают. Регулируется это Международными гармонизированными трехсторонними правилами Надлежащей клинической практики (ICH Harmonized Tripartite Guideline for Good Clinical Practice, сокращённо — ICH GCP). С 1996–97 г. они действуют в США, Японии и ЕС, а с 2003 года введены и в России.