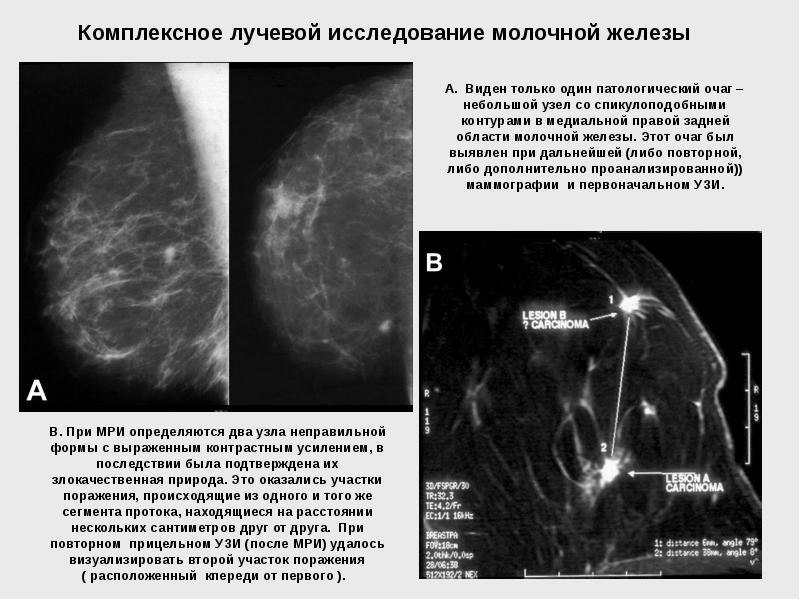
Кто находится в группе риска?
Рак молочной железы не является трансмиссивным или инфекционным заболеванием. В отличие от некоторых онкологических заболеваний, которые возникают по причинам, связанным с инфекцией (например, рак шейки матки связан инфекцией, вызываемой вирусом
папилломы человека (ВПЧ)), развитие рака молочной железы не является следствием каких-либо известных вирусных или бактериальных инфекций.
Примерно в половине случаев рак молочной железы поражает женщин, у которых нет какого-либо поддающегося определению фактора риска развития рака молочной железы, за исключением половой принадлежности (женщины) и возраста (старше 40 лет). Некоторые
факторы увеличивают риск развития рака молочной железы, например, к таким факторам относится увеличение возраста, ожирение, вредное употребление алкоголя, семейная история рака молочной железы, отмечавшееся в прошлом воздействие радиации, репродуктивная
история (например, возраст начала менструаций и возраст первой беременности), употребление табака и гормональная терапия в период постменопаузы.
Поведенческие модели и соответствующие меры, снижающие риск развития рака молочной железы, включают:
- продолжительное грудное вскармливание;
- регулярная физическая активность;
- контроль веса;
- недопущение вредного употребления алкоголя;
- предотвращение воздействия табачного дыма;
- отказ от длительного использования гормонов;
- предотвращение чрезмерного воздействия радиации.
К сожалению, даже если бы все потенциально поддающиеся изменению факторы риска можно было контролировать, это уменьшило бы риск развития рака молочной железы не более чем на 30%.
Половая принадлежность (женский пол) является самым серьезным фактором риска развития рака груди. На лиц мужского пола приходится примерно 0,5–1% всех случаев рака груди. Лечение рака грудной железы у мужчин проводится в соответствии с теми же принципами
ведения заболевания, что и в случае рака молочной железы у женщин.
Семейная история рака молочной железы увеличивает риск развития этого заболевания, однако у большинства женщин с диагностированным раком молочной железы нет сведений о фактах заболевания этим видом рака близких родственников. Отсутствие подтвержденной
семейной истории рака молочной железы необязательно означает, что женщина подвергается меньшему риску.
Определенные унаследованные высоко пенетрантные мутации в генах значительно увеличивает риск развития рака молочной железы, причем самыми доминантными являются мутации в генах BRCA1, BRCA2 и PALB-2. Если у женщины обнаружены мутации в этих главных генах
ей следует задуматься о стратегиях снижения риска, например о хирургической операции по удалению обеих молочных желез
Само рассмотрение возможности проведения такой крайне инвазивной процедуры касается лишь очень ограниченного числа женщин, причем
необходимо провести тщательную оценку такого подхода, принимая во внимание все возможные альтернативные методы и избегая поспешности в принятии решения.
Лечение рака молочной железы
В недавние годы в онкологии произошел прорыв – появились новые, спасающие жизнь методики лечения рака.
Лечение рака молочной железы в настоящее время включает в себя хирургические операции, лучевую терапию, гормональную (антиэстрогенную) терапию, химиотерапию и иммунную таргет-терапию. Ни один из этих методов не является универсальным, подходящим каждой пациентке, обычно требуется комбинированная терапия. Выбор метода лечения зависит от множества факторов – возраста пациентки, наличия или отсутствия менопаузы, вида опухоли, ее стадии, наличия или отсутствия гормональных рецепторов на поверхности раковых клеток.
План лечения больных раком молочной железы разрабатывается тремя специалистами. Это хирург, химиотерапевт и специалист по лучевой терапии.
При лечении рака молочной железы используются несколько видов хирургических вмешательств:
- удаление опухоли и минимального количество нормальной ткани вокруг нее;
- частичная (секторальная) резекция молочной железы, при которой удаляются опухоль, часть нормальной ткани вокруг нее и выстилка мышц груди, расположенных под опухолью;
- полная (простая) мастэктомия, при которой ампутируется вся грудь;
- ограниченная радикальная мастэктомия, когда удаляется грудь, некоторые из подмышечных лимфатических узлов и поверхностная выстилка мышц груди, иногда удаляется меньшая из двух грудных мышц.
После удаления опухоли во время операции врач проводит исследование удаленного участка ткани или органа. Все данные, полученные при гистологии опухоли важны для проведения лечения.
После операции обычно назначается курс гормонотерапии, химиотерапии и лучевой терапии. Длительность такого курса зависит от стадии заболевания.
Химиотерапия — лекарственный метод лечения злокачественных опухолей с использованием цитостатиков (противоопухолевых средств, обладающих повреждающим действием на раковые клетки).
Лучевая терапия – лечебное воздействие на раковые клетки ионизирующим излучением. В клиниках используются обыкновенные рентгеновские лучи очень большой энергии или электронные пучки.
Гормонотерапия — метод лечения с помощью гормональных и антигормональных препаратов. После того, как опухоль удалена, она исследуется на предмет обнаружения гормональных рецепторов. В случае выявления на поверхности раковых клеток указанных рецепторов есть шанс на то, что гормональная терапия будет полезной. И чем больше число рецепторов, тем лучше результат. Если же при этом отмечается большое число как эстрогеновых, так и прогестероновых рецепторов, то эффективность гормональных препаратов повышается дополнительно. Если в план лечения рака входят несколько методов, среди которых оперативное вмешательство, химиотерапия и облучение радиацией, то гормональную терапию обычно назначают в последнюю очередь.
В некоторых случаях лучевая и химиотерапия проводится в самом начале лечения перед хирургическим вмешательством, для того, чтобы уменьшить опухоль (при исходных размерах более двух сантиметров).
Таргет-терапия происходит от английского target – цель, мишень. Таргет-терапия не оказывает воздействия на нормальные здоровые клетки, а влияет только на клетки опухоли, вернее на определенные параметры раковых клеток: белки и ферменты, которые продуцирует опухоль или новообразовавшиеся кровеносные сосуды опухоли. Большая часть таких препаратов действуют подобно антителам, которые производятся иммунной системой. Поэтому иногда таргет-терапия называют иммунной таргет-терапией.
После операции по удалению молочной железы есть возможность проведения реконструктивной операции. В некоторых случаях такая операция возможна сразу же после удаления опухоли. В любом случае можно обсудить возможность такой операции с лечащим врачом и пластическим хирургом.
Рак — заболевание системное, поэтому возможен рецидив. Опухоль вновь может возникнуть на месте удаленной железы за счет метастазов.
Рак груди — причины (факторы риска)
Существует ряд факторов риска, связанных с возникновением и развитием рака груди:
- Возраст. Сегодня известно, что рак груди может возникнуть в любом возрасте, но редко возникает до 25 лет. Риск заболевания увеличивается с возрастом, чаще всего он возникает после менопаузы (последней менструации в жизни женщины).
- Наследственная предрасположенность. Положительный семейный анамнез (мать, сестра или дочь больного раком груди) увеличивает риск развития заболевания. Общий относительный риск рака груди у женщин с положительным семейным анамнезом первой линии (мать, сестра, дочь) составляет 1,7 (риск в 1,7 раза выше или 70% по сравнению с женщинами, не имеющими положительного семейного анамнеза). Мутации в генах BRCA1, BRCA2 и p53 связаны с высоким риском развития заболевания.
- Злокачественное заболевание в личном анамнезе. Женщины с более ранним диагнозом рака одной груди имеют более высокий риск развития опухоли в другой. Пациентки, которые ранее лечились от рака эндометрия, яичников или толстой кишки, также имеют более высокий риск развития рака груди, чем женщины без злокачественных новообразований в анамнезе.
- Гормональные факторы. Ранняя первая менструация (до 11 лет) и поздняя менопауза (последняя менструация после 55 лет) связаны с более высоким риском рака груди. Более высокая частота наблюдается у женщин, которые не рожали, и у тех, у кого были первые роды после 30 лет. Ранняя первая беременность и большее количество родов снижают риск развития рака груди. Считается, что продолжительное грудное вскармливание может быть защитным фактором против развития этого заболевания, в то время как отсутствие грудного вскармливания увеличивает риск рака молочной железы. Исследования показали, что заместительная гормональная терапия и оральные контрацептивы увеличивают риск, если принимать их более 10 лет.
- Ионизирующее излучение. Его воздействие (во время диагностических, терапевтических процедур или облучения радиацией) при половом созревании и после него.
- Образ жизни. Питание жирной пищей, ожирение, курение и употребление алкоголя.
Если у женщины есть какой-либо из факторов риска, это не означает, что она заболеет раком груди. Обычно в организме существует баланс между образованием и смертью клеток. Если гены, регулирующие эти процессы, изменяются, контроль над делением клеток теряется и происходит неконтролируемая пролиферация (разрастание тканей) биологически измененных (атипичных) клеток. Любое изменение генов не сразу вызывает рак. Предполагается, что это длительный процесс, требующий 6-7 таких независимых событий клеточных изменений.
Основные факты
- Рак молочной железы является наиболее распространенным видом рака: в 2020 г. было зарегистрировано свыше 2,2 миллиона случаев этого заболевания.
- В течение своей жизни раком молочной железы будет болеть примерно каждая двенадцатая женщина. Рак молочной железы является главной причиной смерти женщин от онкологических заболеваний. В 2020 г. примерно 685 000 женщин умерли от этой
болезни. - Большинство случаев заболевания раком молочной железы и смерти от него имеют место в странах с низким и средним уровнем дохода (СНСУД).
- Между странами с высоким уровнем дохода (СВУД) и странами с низким уровнем дохода наблюдаются значительные различия в показателях, связанных с раком молочной железы. Пятилетняя продолжительность жизни при раке молочной железы превышает 90% в СВУД,
но составляет лишь 66% в Индии и 40% в Южной Африке. - Самые высокие стандартизированные по возрасту коэффициенты смертности от рака молочной железы отмечаются в Африке
и Полинезии. В странах Африки к югу от Сахары половина случаев смерти от рака молочной железы приходится на женщин в возрасте до 50 лет. - За период с 1980 г. в лечении рака молочной железы достигнут значительный прогресс: с 1980-х гг. по 2020 г. в СВУД стандартизированная по возрасту смертность от этого вида рака сократилась на 40%. Но СНСУД еще только предстоит добиться
сопоставимых показателей. - Улучшение итоговых показателей возможно в случае сочетания раннего выявления и последующего эффективного лечения с использованием трех методов – хирургического вмешательства, лучевой терапии и терапевтического лечения.
Что такое DCIS?
DCIS, рак молочной железы на ранней стадии, не является инвазивным. Ни раковые, ни нераковые аномальные клетки в этом случае не распространились в соседние ткани за пределы молочной железы, где они возникли изначально.
В США DCIS диагностируется у каждой пятой пациентки с раком молочной железы. Частота случаев резко возросла в 1980 году, когда получила распространение процедура маммографии, которую Целевая группа профилактических служб США считала опасной и провоцирующей рак.
В настоящее время DCIS считается предшественником инвазивного рака молочной железы, когда раковые клетки начинают поражать здоровые ткани груди. У некоторых женщин это заболевание не развивается, оставаясь на 0 стадии, что делает лечение абсолютно ненужным.
Ограничивающие факторы исследования
Однако у исследования есть несколько «но». Несмотря на большое количество участниц, оно не сравнивало методы лечения по отдельности, а изучило общие данные по заболеваемости раком, собранные за два десятилетия.
Для многих врачей, чтобы доказать отсутствие необходимости агрессивного лечения для большинства пациенток, идеальным исследованием стало бы случайное назначение лампэктомии, мастэктомии или отказ от лечения.
Если лечение окажется не столь необходимым, то DCIS будет рассматриваться как фактор риска инвазивного рака молочной железы, требующий соответствующего лечения. Изменения питания, физические упражнения, гормональная и иммунотерапии снизят риск развития и распространения инвазивного рака груди.
Исследование также подчеркивает, что женщины до 35 лет с диагнозом DCIS и афроамериканки находятся в группе риска развития инвазивной формы рака груди. В этом случае агрессивное лечение действительно может спасти жизнь.

Брюква борется с раком и помогает пищеварению
Однако главной проблемой, с которой не могут справиться многие исследования онкологических заболеваний, является недостаточно полное изучение вопроса. Врачи пока не могут сказать наверняка, в каком случае DCIS будет развиваться, а в каком нет.
Как заподозрить?
Рак груди, как и все другие онкологические заболевания, желательно выявить как можно раньше, пока еще есть шанс на полное излечение.
Женщина, заботящаяся о своем здоровье, должна ежегодно проводить УЗИ молочных желез и после 40 лет делать маммографию и посещать маммолога, даже если ее ничего не беспокоит.
Лучше всего рак поддается лечению на самой ранней стадии, когда нащупать опухоль невозможно и она еще не дает никаких симптомов общего недомогания.
Почему не работает самообследование?
Еще 5-10 лет назад женщинам говорили, что рак молочной железы — это болезнь, при которой женщина в состоянии сама за собой следить и регулярно сама обследовать свои молочные железы.
Правила такого самообследования достаточно просты.
В первую неделю после менструации — именно в этот период! — нужно встать перед зеркалом, поднять руки, внимательно осмотреть грудь. Потом опустить руки, посмотреть еще раз. Затем ощупываем по кругу правой рукой левую молочную железу, а левой рукой— правую железу.
Но как мы уже сказали, самообследование совершенно не эффективно и не может заменить ежегодный визит ко врачу.
Что нужно знать про рак?
В клинической онкологии под термином рак (карцинома) скрываются только злокачественные опухоли эпителиальной ткани. Процесс поражает кожу и слизистые оболочки внутренних органов – желудок, кишечник, почки, легкие и др. Другие новообразования называются иначе. Опухоль из мышечной или костной ткани зовется саркомой, из лимфы – лимфомой и т. д.
Все злокачественные новообразования имеют общие черты:
- Раковые опухоли способны бесконтрольно делиться. Структура ткани нарушена, и при гистологическом исследовании не видно признаков нормального эпителия. Такое явление называется атипия.
- Злокачественная опухоль прорастает в окружающие здоровые ткани, разрушая их.
- Рак метастазирует с кровью и лимфой, что приводит к появлению новых очагов по всему организму.
Прогноз при раке определяет пятилетняя выживаемость – процент людей, проживших 5 лет после проведенного лечения. Если больной перешагнул этот рубеж, в дальнейшем продолжительность его жизни может не отличается от таковой среди сверстников.
Источники
- Lee IH., Jung JH., Lee SJ., Lee J., Park HY., Park JY., Park JY., Jung JH., Lee H., Jeon HS., Chae YS. Evaluation of a Direct Reverse Transcription Loop-Mediated Isothermal Amplification Method without RNA Extraction (direct RT-LAMP) for the Detection of Lymph Node Metastasis in Early Breast Cancer. // Cancer Res Treat — 2021 — Vol — NNULL — p.; PMID:33902166
- Lin S., Zhao M., Lv Y., Mao G., Ding S., Peng F. The lncRNA GATA3-AS1/miR-495-3p/CENPU axis predicts poor prognosis of breast cancer via the PLK1 signaling pathway. // Aging (Albany NY) — 2021 — Vol13 — NNULL — p.; PMID:33902008
- Bai J., Posner R., Wang T., Yang C., Nabavi S. Applying deep learning in digital breast tomosynthesis for automatic breast cancer detection: A review. // Med Image Anal — 2021 — Vol71 — NNULL — p.102049; PMID:33901993
- Funasaka C., Naito Y., Kusuhara S., Nakao T., Fukasawa Y., Mamishin K., Komuro A., Okunaka M., Kondoh C., Harano K., Kogawa T., Matsubara N., Hosono A., Kawasaki T., Mukohara T. The efficacy and safety of paclitaxel plus bevacizumab therapy in breast cancer patients with visceral crisis. // Breast — 2021 — Vol58 — NNULL — p.50-56; PMID:33901922
- Maxwell C., Alavifard S., Warner E., Barrera M., Brezden-Masley C., Colapinto N., Kassirian S., Madarnas Y., Srikala S., Tozer R., Yu J., Nulman I. Neurocognitive outcomes following fetal exposure to chemotherapy for gestational breast cancer: A Canadian multi-center cohort study. // Breast — 2021 — Vol58 — NNULL — p.34-41; PMID:33901920
- Cho DH., Lee HJ., Lee JY., Park JH., Jo I. Far-infrared irradiation inhibits breast cancer cell proliferation independently of DNA damage through increased nuclear Ca2+/calmodulin binding modulated-activation of checkpoint kinase 2. // J Photochem Photobiol B — 2021 — Vol219 — NNULL — p.112188; PMID:33901880
- Wang R., Yang H., Khan AR., Yang X., Xu J., Ji J., Zhai G. Redox-responsive hyaluronic acid-based nanoparticles for targeted photodynamic therapy/chemotherapy against breast cancer. // J Colloid Interface Sci — 2021 — Vol598 — NNULL — p.213-228; PMID:33901847
- Goodwin JS., Tsai LL., Mwin D., de Souza PC., Dialani S., Moon JT., Zhang Z., Grant AK., Ahmed M. In vivo detection of distal tumor glycolytic flux stimulated by hepatic ablation in a breast cancer model using hyperpolarized 13C MRI. // Magn Reson Imaging — 2021 — Vol — NNULL — p.; PMID:33901585
- Ahmed SH., Espinoza-Sánchez NA., El-Damen A., Fahim SA., Badawy MA., Greve B., El-Shinawi M., Götte M., Ibrahim SA. Small extracellular vesicle-encapsulated miR-181b-5p, miR-222-3p and let-7a-5p: Next generation plasma biopsy-based diagnostic biomarkers for inflammatory breast cancer. // PLoS One — 2021 — Vol16 — N4 — p.e0250642; PMID:33901254
- Ho PJ., Yeoh YS., Miao H., Lim SH., Tan EY., Tan BKT., Tan VKM., Tan SM., Yong WS., Wong FY., Madhukumar P., Chan CW., Iau PTC., Lee SC., Putti T., Buhari SA., Lee JY., Lim GH., Woo E., Yan Z., Chan PMY., Chen JJC., Lu SQ., Dent R., Lee WP., Mok CW., Seah JCM., Sim X., van Dam RM., Chia KS., Li J., Hartman M. Cohort profile: The Singapore Breast Cancer Cohort (SGBCC), a multi-center breast cancer cohort for evaluation of phenotypic risk factors and genetic markers. // PLoS One — 2021 — Vol16 — N4 — p.e0250102; PMID:33901219
Классификация рака молочной железы.
- Стадия 0 — опухоль не выходит за пределы своего появления.
- Стадия 1- инвазивный рак, размер опухоли до 2 см, лимфатические узлы не поражены.
- Стадия 2 — стадия инвазивного рака молочной железы, размеры опухоли от 2 до 5 см или поражены лимфатические узлы в подмышке на той же стороне, что и опухоль, они не спаяны друг с другом и с подлежащими тканями.
- Стадия 3 A — опухоль молочной железы более 5 см или значительное увеличение лимфатических узлов, которые спаяны между собой либо с подлежащими тканями
- Стадия 3 B — опухоль может быть любых размеров, но она прорастает в кожу груди, грудную стенку либо во внутренние грудные лимфатические узлы. Воспалительный рак относится к этой стадии.
- Стадия 4 — опухоль распространяется за пределы грудной клетки, в подмышечную область и внутренние грудные лимфатические узлы, в надключичные лимфатические узлы, в легкие, печень, кости или головной мозг
Существует также международная классификация злокачественных опухолей TNM, основанная на следующих параметрах: размер опухоли, вовлечение регионарных лимфатических узлов, наличие или отсутствие метастазов.
Что говорит исследование?
Исследование, опубликованное в журнале JAMA Oncology, в котором участвовало 100 000 женщин на протяжении 20 лет, обнаружило, что агрессивное лечение рака груди на ранней стадии (кроме лампэктомии) не влияет на то, будет ли женщина жива десять лет спустя.
Согласно этой работе женщины с DCIS имели практически такие же шансы умереть от рака молочной железы (около 3,3%), как и женщины, не участвовавшие в исследовании. При этом умершие женщины не испытывали недостатка в лечении.
Исследование вызвало множество вопросов у пациентов и их врачей. DCIS, как правило, подвергается лечению, так как впоследствии болезнь может распространиться по всей груди. Однако если это так, то у женщин, прошедших мастэктомию, вероятность появления инвазивного рака крайне мала.
Следуя этой логике, как упоминалось в редакционной статье, сопровождавшей исследование, чем чаще у женщин диагностируется DCIS, тем ниже должно быть количество пациенток с инвазивным раком. Но дело обстоит не так. Отсюда возникает вопрос: следует ли вообще назначать лечение женщинам с раком молочной железы 0 стадии, или же достаточно тщательного мониторинга?
Лечение рака молочной железы
Схема лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии
Берется во внимание и общее состояние пациента. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения, то шанс полностью вылечить рак груди является весьма высоким
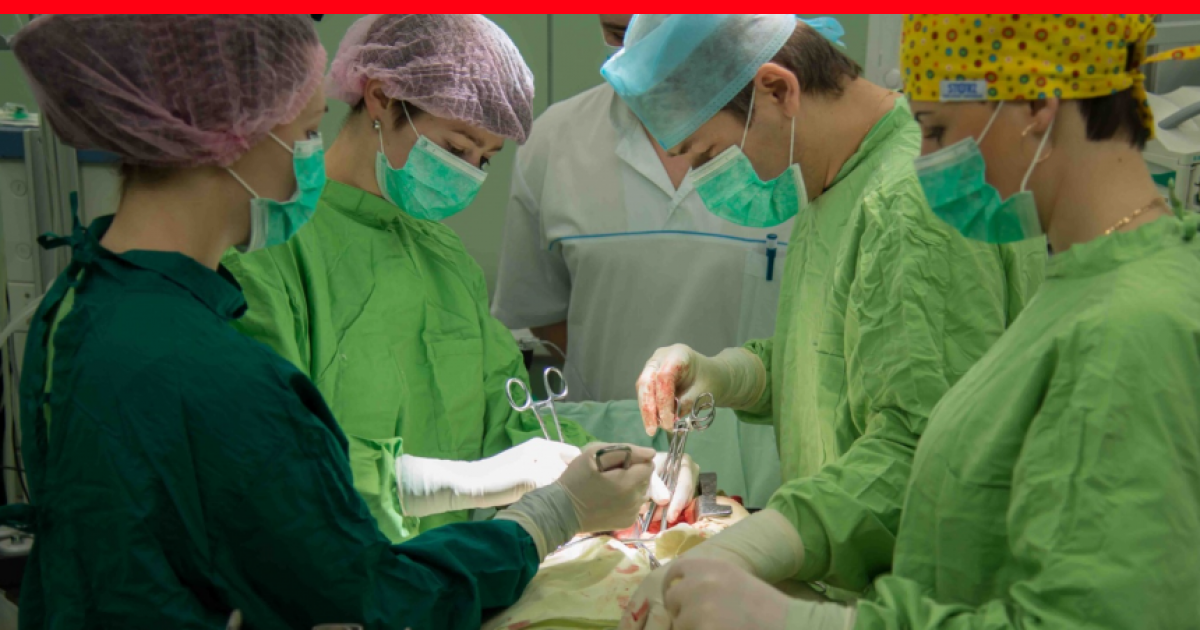
Хирургический метод
Оперативный метод является доминирующим в лечении рака молочной железы. При раннем выявлении опухоли возможно проведение органосохраняющей операции — секторальной резекции. Выполнение такого вмешательства сопровождается повышенным риском местного рецидивирования, в связи с чем его комбинируют с другими методами, например, лучевой терапией.
На более поздних стадиях рак груди лечится с применением мастэктомии — удаления всей молочной железы вместе с ближайшими лимфатическими узлами. Врач также может принять решение об удалении второй молочной железы, если велик риск развития и в ней злокачественной опухоли.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.
Лучевая терапия
С целью улучшения непосредственных и отдаленных результатов оперативного вмешательства при раке молочной железы, в качестве вспомогательного метода используется лучевая терапия. Она может применяться в предоперационном периоде для уменьшения степени злокачественности опухоли молочной железы, повреждения и регрессии микрометастазов. Однако чаще к лучевой терапии прибегают после операции, когда необходимо уничтожить раковые клетки, которые могли остаться в организме.
Химиотерапия
Для лечения рака груди применяются химиопрепараты до или после хирургического вмешательства с целью полного излечения, продления жизни и улучшения ее качества, либо для уменьшения объема операции. Каждый из химиотерапевтических препаратов оказывает действие только на клетки в определенной фазе клеточного цикла. Поэтому наиболее эффективно назначение полихимиотерапии — сочетания нескольких лекарственных средств, которые имеют разную эффективность и механизм действия.
В клиниках «Евроонко» для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.
Лекарственная терапия: гормональные и таргетные препараты
Злокачественная опухоль молочной железы признается гормоночувствительной, если более 10% клеток в ее составе имеют рецепторы к эстрогену или прогестерону. В этом случае применяют гормональную терапию. Чем больше опухоль имеет гормональных рецепторов, чем эффективнее будет такое лечение.
В состав этого вида терапии входят несколько методов, которые останавливают выработку гормонов и блокируют их поступление. На сегодняшний день всё шире используются препараты из группы нестероидных антигормонов, которые воздействуют только на опухоль молочной железы и не затрагивают механизмы гормонообразования во всем организме. Терапия гормональными препаратами назначается как в послеоперационном периоде с целью снижения риска рецидивирования, так и в качестве самостоятельного лечения неоперабельных опухолей молочной железы для контроля над их ростом.
Для лечения рака молочной железы применяют также таргетную терапию — препараты против определенных молекул-мишеней в опухолевых клетках, минимально воздействующие на здоровые клетки организма. Таргетную терапию используют отдельно или в комбинации с другими методами лечения.
Стадии
Врачи используют следующую классификацию стадий рака МЖ:
Начальная – онкологические клетки молоды, чаще всего их находят на осмотре случайно. Диагностика рака на этой стадии обеспечивает выздоровление в 98% случаев
Это обуславливает важность регулярных профосмотров;
Первая – диаметр образования не превышает 20 мм, и оно еще не успело поразить соседние ткани. Выживаемость на этой стадии равна примерно 95%;
Вторая – диаметр опухоли варьируется от 20 до 50 мм
Выживаемость зависит от состояния лимфатической системы, но в среднем равна 90%;
Третья – выживаемость составляет порядка 70% и зависит от того, насколько поражены лимфатические узлы. Отмечается отсутствие метастазов;
Четвертая – самая серьезная и опасная стадия болезни. Метастазы распространяются по кровотоку к другим органам, создавая множественные очаги заражения. Шанс на полное излечение очень мал, но существует возможность продлить жизнь и уменьшить негативное влияние на организм. Выживаемость равна 10%.
Симптомы, требующие внимания
Когда к маммологу надо уже бежать?
Если появились следующие признаки:
- узелки или множественные узелки, уплотнения любого размера, не имеющие четких границ в молочной железе
- увеличение одной из молочных желез, втяжение кожных покровов, изменение плотности кожи и появление так называемой «лимонной корки»
- изменение формы соска и его положения, не связанное с грудным вскармливанием
- выделения из соска вне лактации, в том числе прозрачные или кровянистые
- увеличение и болезненность лимфатических узлов, находящихся в подмышечной области.
Помните, что если изменения заметны при самообследовании – то о ранней диагностике речь уже не идет — к врачу маммологу или онкологу надо обращаться немедленно! А вот лечение на ранней стадии эффективно и выздоровление вполне реально.
Масштаб проблемы
В 2020 г. рак молочной железы был диагностирован у 2,3 миллиона женщин, при этом в мире было зарегистрировано 685 000 случаев смерти от этой болезни. По данным на конец 2020 г., в живых оставались 7,8 миллиона женщин, у которых
за последние пять лет был диагностирован рак молочной железы, а это означает, что данный вид рака является самым распространенным онкологическим заболеванием в мире. Число утраченных лет здоровой жизни (DALYs) женщин с этим диагнозом в мире превышает
аналогичный показатель в отношении любого другого вида рака у женщин. Рак молочной железы встречается во всех странах мира у женщин любого возраста после достижения половой зрелости, однако в более старшем возрасте уровень заболеваемости возрастает.
Показатели смертности от рака молочной железы в период с 1930-х по 1970-е гг. практически не изменялись. Повышение выживаемости началось в 1980-е гг. в странах, в которых имелись программы раннего выявления в сочетании с различными методами лечения
в целях искоренения инвазивного рака молочной железы.
Первые признаки, типичные симптомы рака
Среди ключевых признаков опухолевого процесса выделяется образование уплотнений, комочков, неоднородность, изменение структуры железы. Уплотнения определяются в толще самой железы, под кожей, в том числе около ореолы и соска, в подмышечной зоне. Уплотнения не меняют форму и размер в связи с менструальным циклом. Форма уплотнения неровная, размеры – от горошины до ореха и более, типично изменение размера и формы груди, а также кожи над уплотнением. Дополнительными признаками служат:
Изменения могут определяться во врем ежемесячных самообследований груди, которые нужно проводить в один и тот же день цикла (если это репродуктивный возраст) или первого числа каждого месяца (если это менопауза).
Как диагностируется рак молочной железы
При выявлении опасных признаков необходима консультация маммолога-онколога. Врач фиксирует жалобы, проводит осмотр груди стоя и лежа, прощупывает ткани и подмышечную область с обеих сторон, сравнивая структуру. Для уточнения природы образований назначаются:
Дополнительно могут назначаться:
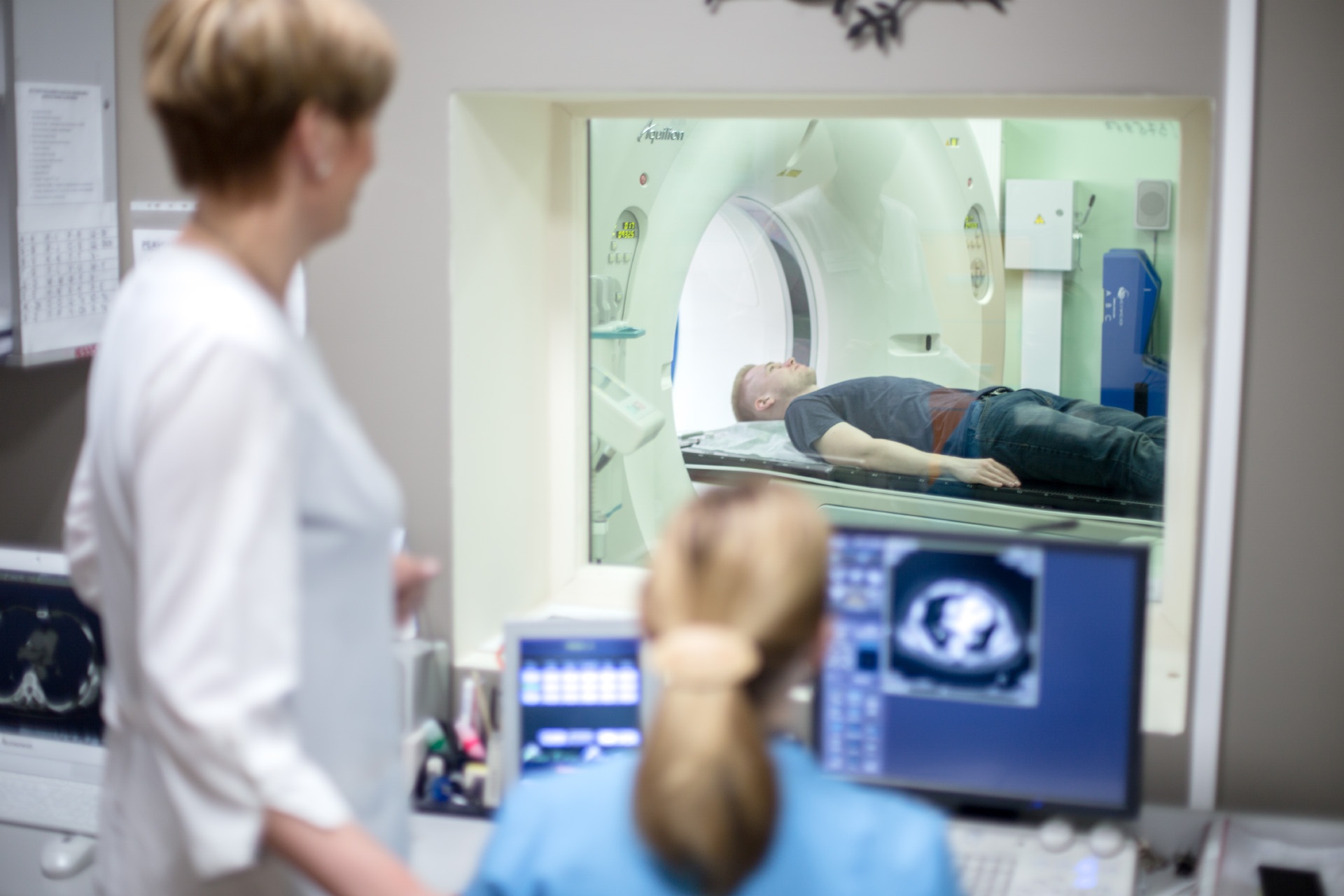
- МРТ или КТ для оценки состояния лимфоузлов, наличия метастазов.
- Позитронно-эмиссионная томография (ПЭТ). Метод измерения сигнала от инъецированных радиоактивных индикаторов, которые мигрируют в быстро делящиеся раковые клетки. ПЭТ-сканер улавливает сигнал и создает изображение.
Причины развития заболевания
Существует множество факторов, способствующих развитию патологии:
- генетическая предрасположенность;
- наличие в анамнезе абортов, выкидышей;
- мутация некоторых генов (BRCA1, BRCA2, BRCA3);
- период кормления грудью менее полугода;
- наличие внутрипротоковых папиллом;
- бесплодие;
- нерегулярная или отсутствующая половая жизнь, а также её позднее начало;
- отсутствие беременностей в прошлом;
- первые роды в возрасте более 30 лет;
- беременность и роды менее 2 раз;
- раннее начало менструаций;
- поздняя менопауза (начинается с возраста в 50 лет);
- гипотиреоз (дефицит гормонов, вырабатываемых щитовидной железой);
- повышенный синтез пролактина и эстрогена;
- нарушение менструального цикла;
- сахарный диабет;
- различные заболевания почек и печени;
- мастопатия (доброкачественная патология МЖ);
- маточная фибромиома (доброкачественная опухоль матки);
- эндометриоз (заболевание, при котором функционирующая ткань стенок матки разрастается за её пределы);
- киста яичников;
- воспаление придатков;
- ожирение;
- недостаточное количество жировых клеток в структуре МЖ;
- перенесенные в прошлом иные онкологические заболевания;
- воздействие ионизирующей радиации;
- пониженная физическая активность;
- различные повреждения желез механического характера (включая плохо подобранный бюстгальтер);
- гипертоническая болезнь, постоянные стрессы, негативные эмоции, снижающие иммунитет;
- продолжительный прием средств гормональной контрацепции;
- воздействие химических канцерогенов (пассивное или активное курение и т.д.);
- вредные условия труда (производство пластмассы, металлообработка и т.д.);
- употребление алкоголя.