Методы лечения рака языка
Вне зависимости от причины возникновения рака языка для его лечения применяют комбинированную терапию, включающую следующие методы:
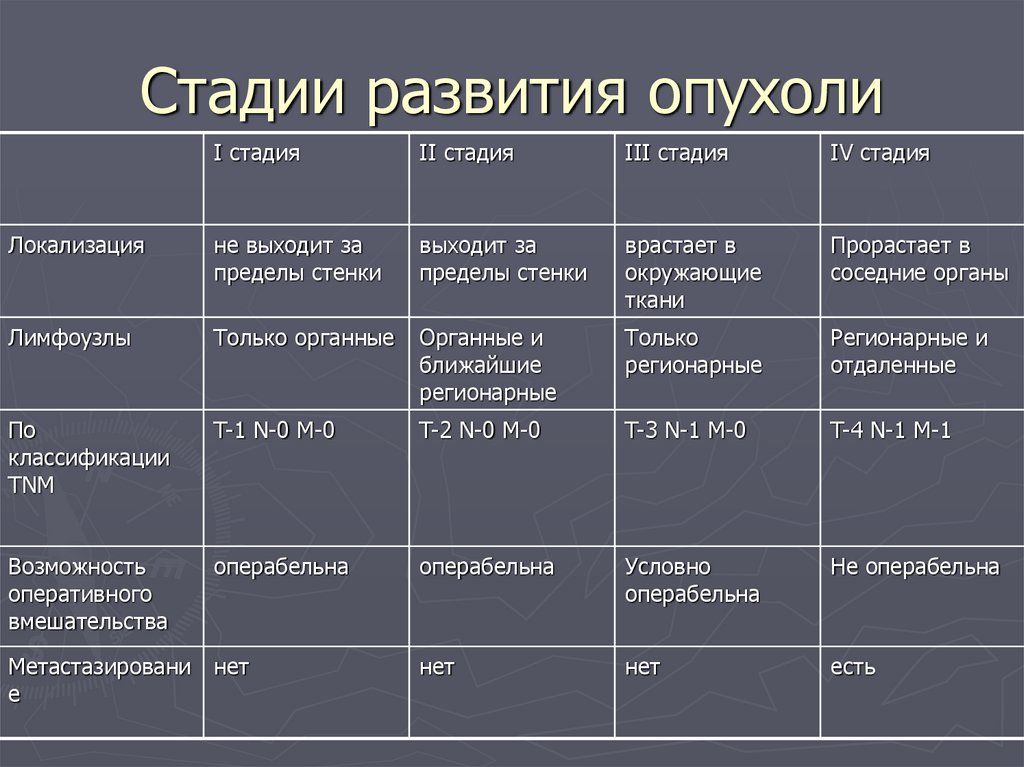
- Хирургическое лечение. Операция направлена на радикальное удаление злокачественной опухоли: проводится либо частичная резекция (иссечение) языка, либо полное его удаление (глоссэктомия). В запущенных случаях, когда опухоль проросла в окружающие ткани, выполняют их резекцию вплоть до костей нижней челюсти.
- Лучевая терапия. Выделяют дистанционную терапию, когда опухоль облучают на расстоянии рентгеновскими лучами, и контактную (брахитерапию), когда источник излучения (радиоактивные изотопы) размещаются в толще органа. Радиолучевая терапия проводится как до хирургического вмешательства, так и после него. Сколько понадобится сеансов, определяет врач.
- Полихимиотерапия. Используется в запущенных случаях при наличии отдаленных метастазов, когда другие методы применять нельзя, или эффект от них недостаточен. Больных лечат с помощью Цисплатина, Метотрексата и других препаратов.
Опухоли и специфика генетических тестов
Информация, хранящаяся в наших генах, определяет характеристики каждого человека, например, такие как группа крови и цвет глаз. С генами также передаются генетические заболевания, которые мы наследуем от наших родителей или более ранних поколений, и предрасположенность к определенным болезням, например, к раку.
Сам рак не передается от родителей к детям. Однако, если в ДНК потомства обнаружены мутированные гены, вероятность развития рака значительно возрастает.
Мутированный ген
Генетические тесты, проводимые на рак, включают анализ определенных генов, которые могут быть ответственны за развитие определенного типа рака. Часто рак, от которого пострадал член семьи, является показателем риска, который важен для здоровья других родственников. Вот почему генетическое тестирование рекомендуется людям, у которых в семье были опухоли, особенно злокачественные или многоорганные.
Образцы, используемые для проведения генетических тестов, обычно представляют собой кровь из вены на руке или слюну.
Генетические тесты на рак молочной железы и яичников
Один из наиболее распространенных видов рака у женщин — рак молочной железы и яичников. Чаще всего он развивается после 50 лет, хотя заниматься профилактикой рака молочной железы нужно гораздо раньше. Проходить регулярные обследования молочных желез и яичников, делая УЗИ молочных желез и трансвагинальное УЗИ, нужно, начиная с 25-30 лет. После 45 лет ежегодно проводится маммография.
Маммография
Но самую точную и раннюю информацию по рискам рака мы можем получить абсолютно в любом возрасте на основе генетического тестирования. Сделать такой анализ нужно как можно раньше.
Если в семье есть случаи рака груди и яичников или других видов рака, генетические тесты покажут, унаследовала ли женщина опасные мутации. Если это так, медицинские осмотры следует начинать еще до 25 лет.
Большая предрасположенность к развитию рака молочной железы и яичников проявляется в основном в случае мутаций в генах BRCA1 и BRCA2, иногда также рассматриваются CHEK2, NBS или NOD2.
Генетические тесты на рак простаты
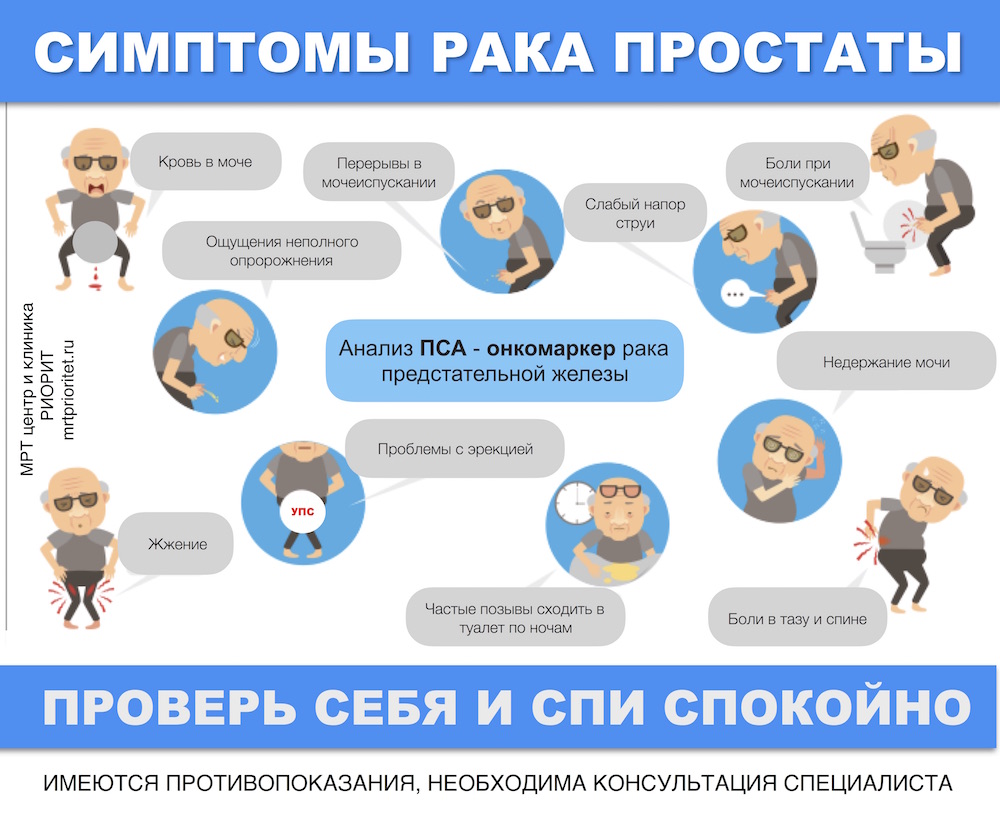
Рак предстательной железы распространен среди мужчин старше 50 лет. Если опухоль обнаружена поздно, в большинстве случаев это связано с плохим прогнозом. Вот почему мужчины, в том числе молодые люди, которым грозит опасность из-за плохой наследственности, должны обязательно пройти генетическое тестирование.
Рак простаты
Ранняя диагностика рака предстательной железы имеет решающее значение в его лечении. Симптомы этого заболевания не очень характерны, поэтому ДНК-тесты помогут определить, не являются ли их основной причиной раковые поражения. На рак предстательной железы влияет мутация генов CHECK2, HOXB13, NBS1 и BRCA1.
Меланома
Агрессивная опухоль кожи со стремительным развитием, которая при отсутствии своевременной диагностики и лечения приводит к летальному исходу.
В основе меланомы — патологическое размножение меланоцитов – кожи клеток, богатых пигментом. Как правило, опухоль обнаруживается чаще всего на спине у мужчин и на нижних конечностях у женщин. У пожилых пациентов излюбленной локализацией такой опухоли является голова и шея.
Особенности меланомы:
- Агрессивное развитие и быстрое метастазирование
- Возможность эффективной терапии только на первой стадии, далее прогноз чаще всего неблагоприятный
- Имеет вид небольшого пятна, возвышающегося над поверхностью кожи
- Может быть болезненной при пальпации, склонна к кровоточивости, изъязвлению и изменению окраски

Фото меланомы
Чаще всего меланома возникает как новое образование на коже, но может также трансформироваться из родинок и пигментных пятен в результате воздействия провоцирующих факторов (загар, травматизация, патологии эндокринной системы и др)
Предраковые новообразования (преканкрозы)
Предраковыми называют новообразования, которые под воздействием врожденных или текущих причин получили склонность к злокачественному перерождению. Как правило, это хронические состояния, которые наблюдаются у человека в течение длительного времени.
Таким образом, предраковые опухоли – опасные новообразования на коже, которые могут приводить к развитию онкологических процессов. К ним относятся:
- Старческая кератома – кератоз, при котором на коже у пожилых людей возникают сухие корки и чешуйки. При их отслаивании может возникать легкая кровоточивость.
- Пигментная ксеродерма – наследственная опухоль, развивающаяся из-за повышенной чувствительности кожи к ультрафиолету. Встречается редко, представляет собой пигментные пятна, которые становятся бородавчатыми разрастаниями.
- Кожный рог – конусообразная опухоль, внешне напоминающая рог. Имеет желтый или коричневый цвет. возникает на открытых участках тела, которые регулярно подвергаются трению или сдавливанию. Характерен для людей пожилого возраста
- Болезнь Боуэна – внутриэпидермальный рак. Без лечения может трансформироваться в инвазивный рак кожи. На ранней стадии болезнь Боуэна представляет собой небольшое красновато-коричневое пятно размером 2-50 мм. имеет шелушащуюся поверхность, приподнятые неровные края. После удаления чешуек остается мокнущая, но не кровоточащая поверхность.
Перед началом интенсивной терапии нужно вакцинироваться
Идею прививать от ковида людей с онкологическими заболеваниями, у которых и так ослаблен иммунитет, врач считает очень правильной. Если такой человек заболевает коронавирусом, он не получает лекарств, которые ему нужны и лечение онкологического заболевания фактически останавливается. Свою роль играют и необходимость изолировать такого пациента, и невозможность продолжать терапию, пока не будет вылечена инфекция, будь то COVID-19 или грипп.
«На самом деле, если это касается не ковида, а других вакцин, общая рекомендация – пациенты должны быть привиты от гриппа, от пневмококка и так далее. Это общая история, потому что инфекции могут протекать тяжелее», — рассказывает Игорь Самойленко.
Пройти вакцинацию пациенты могут в любой момент до того, как они попадают в стационар. «В стационаре мы не вакцинируем. Там мы заняты другим делом. Если человек придет и сделает за неделю до операции вакцинацию – нет проблем. Он будет еще не защищен, но он будет защищен через месяц, через полтора, когда он получит свою вторую дозу и выработается достаточное количество антител», — объясняет врач.
Конечно, при таких сжатых сроках первое время, пока иммунитет еще не сформирован, такой пациент по-прежнему будет оставаться беззащитным перед инфекцией. Однако в отличие от тех, кто решил не прививаться, это будет лишь временно.
Стоит также учитывать, что согласно британским исследованиям, пациентам с онкологическими заболеваниями сложнее сформировать антитела на вакцину.
Дмитрий Рогулин/ТАСС
«Им обязательно нужна вторая доза. И даже после второй дозы они не достигают тех целевых показателей, которые бывают у здоровых людей. Во всяком случае, не все. Поэтому эффективность может быть понижена», — рассказывает Игорь Самойленко.
Из-за этого для пациентов с онкозаболеваниями оказывается немного сужен перечень вакцин, которыми они могут воспользоваться. Высока вероятность, что однокомпонентной вакцины им будет недостаточно. Однако это единственное ограничение.
«На самом деле предпочтений по вакцинам особых нет. Если вы спросите меня, я ориентируюсь на те, которые лучше всего опубликованы
Для меня это важно – иметь опубликованные доказательства эффективности. Поэтому я рекомендовал бы делать любую, которая доступна сегодня
Если бы это был мой пациент, наверное, я бы выбрал векторную вакцину все-таки», — отметил Игорь Самойленко.
Диагностика
Самостоятельно можно только заподозрить первые симптомы онкологии данной локализации. Из врачей чаще всего с этой патологией, как ни странно, сталкиваются не онкологи, а стоматологи. Это связано со спецификой их деятельности – в ходе выполнения своих профессиональных действий они первые могут заметить признаки ранней стадии рака в виде уплотнения сбоку языка или у корня.
Схожесть первых симптомов рака языка с другими заболеваниями полости рта приводит к его поздней диагностике – чаще всего на второй стадии, когда злокачественное новообразование слизистой оболочки имеет вид язвы или выраженной опухоли.
Специфическая диагностика заключается в проведении следующих обследований:
- Исследование мазка отпечатка с целью обнаружения в нем признаков плоскоклеточного рака.
- Биопсия опухоли с последующим гистологическим исследованием под микроскопом.
- УЗИ языка и мягких тканей нижней челюсти, а также УЗИ шеи с целью поиска метастазов.
- Рентген черепа или компьютерная томография – при подозрении на прорастание опухоли в кость.
С целью исключения отдаленных метастазов необходимо сделать рентгенографию легких, КТ (МРТ) головного мозга и УЗИ печени.
Диагностика заболевания
При появлении первичных симптомов или признаков опухоли мозга, человеку требуется незамедлительно попасть на приём к неврологу и офтальмологу. Для сбора анамнеза проводятся исследования ЭхоКГ, ЭЭГ, а также проверку очаговой симптоматики.
Опухоль мозга, симптомы которой часто ориентированы на зрение человека, требует консультации специалиста. Офтальмолог проверяет остроту зрения, проводя стандартные осмотры. Также определяет поля зрения и проводит процедуру офтальмоскопии
Это важно для понимания размеров и влияния опухоли на органы зрения и другие важные функции организма.
При необходимости дополнительно назначается консультация узкого специалиста отоневролога.
Если врач подозревает объёмное новообразование, придётся пройти процедуру КТ или МРТ головного мозга. Сделать это можно в клинике medart.by. Такие исследования помогают визуализировать опухоль и определить её границы, чёткое расположение и влияние на другие органы и системы.
Кроме стандартных процедур, доктор может назначить ряд специальных исследований, которые помогают определить злокачественность новообразования, анализировать метаболические отклонения, разграничить многоочаговые опухоли. Иногда приходится делать биопсию новообразования, которая даст точные данные о характере опухоли.
Среди главных анализов выделяют:
- МРТ сосудов головного мозга;
- функциональное МРТ;
- МР-термография;
- МР-спектроскопия;
- ПЭТ головного мозга;
- ОФЭКТ.
Анализы и диагностические исследования назначает исключительно доктор после сбора анамнеза. Самостоятельное прохождение указанных процедур без оснований и предварительной консультации недопустимы. Человек может самостоятельно пойти к врачу, если считает, что его симптомы схожи с признаками рака головного мозга, но посетить МРТ, УЗИ или другие кабинеты функциональной диагностики можно только по направлению от доктора.
Диагностику требуется проводить в случае, когда в семье у родственников уже были онкологические заболевания, а также у пациента присутствуют все признаки рака мозга ранней стадии. Неплохо проходить регулярные обследования людям, пережившим черепно-мозговую травму или инсульт.
Стадии
В нашей стране за последний год выявили более 34 тысяч случаев новообразований в головном мозге. Причём болезнь «молодеет». Всё чаще патологию диагностируют у молодых людей, мужчин и женщин, не достигших критерия «среднего возраста». Часто опухоли головного мозга развиваются у беременных женщин на больших сроках вынашивания ребёнка. В таком случае крайне сложно провести качественное лечение. Кроме того, новообразование очень быстро растёт.
Причина тому в симптоматике. Когда человек жалуется на усталость, депрессию и потерю концентрации внимания, ему советуют отдохнуть вместо того, чтобы посоветовать сделать МРТ.
В зависимости от характера опухоли варьируется и скорость развития болезни. Доброкачественные новообразования развиваются медленнее, но чаще практически бессимптомно на ранних стадиях. Злокачественные более агрессивны и развиваются быстрее.
Для доброкачественных выделяют несколько стадий развития:
- Инициация. Выявить болезнь на этом этапе можно только по счастливой случайности. В этот момент в клетках мозга происходит смещение ДНК, они меняются под влияние определённых факторов.
- Промоция. В этот момент происходит активное размножение мутировавших клеток мозга. Однако болезнь даже в этот момент может не проявлять себя.
- Прогрессия. Мутировавшие клетки начинают активный рост и новообразование заполняет свободное внутричерепное пространство, сдавливая соседние органы и ткани.
На последней стадии сама по себе опухоль не приводит к проявлению серьёзных симптомов, однако сдавливание органов и тканей способно привести к судорогам, потерям ориентации, задержкам речи и другим очевидным симптомам.
На последней стадии развития доктор легко диагностирует рак головного мозга, даже не применяя специального оборудования.
Злокачественные новообразования характеризуются быстрым делением и нарастанием опухоли с возможными метастазами в различные, даже самые отдалённые органы. Иммунная система не успевает распознать «врага», в результате чего болезнь захватывает новые органы и ткани, становится неоперабельной и плохо поддаётся лечению. Зачастую это происходит в короткие сроки.
Различают несколько видов доброкачественных патологий:
- Глиома. Характеризуется частыми кровоизлияниями.
- Неврома. Образуется из элементов нервной системы. Симптомом болезни становятся покраснения на кожных покровах и болезненные ощущения в области образовавшейся опухоли.
- Невринома. Представлена многочисленными узелками в области спинного мозга.
- Параганглиома. Врождённая форма доброкачественной опухоли. Может провоцировать появление метастазов. Проявляется головными болями, тахикардией и повышением артериального давления.
- Киста. Большая полость, наполненная жидкостью, которая способна появляться в разных органах и тканях, в том числе в головном мозге. Опасность патологии заключается в её быстром росте.
- Менингиома. Самая распространённая форма доброкачественной опухоли. Однако она часто переходит в злокачественную форму и провоцирует появление метастазов. По статистике женщины страдают патологией чаще мужчин, особенно быстро болезнь развивается у женщин, вынашивающих ребёнка.
- Шваннома. Нарушает функции среднего уха и расстраивает вестибулярный аппарат человека. Симптомы сопровождаются головной болью с тошнотой и рвотой, а также полной или частичной потерей слуха.
- Краниофарингиома. Характеризуется медленным ростом опухоли и появлением кист. В качестве симптомов определяют несахарный диабет, сухость кожных покровов, ожирение, карликовость или бесплодие.
- Аденома гипофиза. Опухоль сжимает органы головного мозга, чаще всего в районе зрительных нервов. Это приводит к утрате периферического зрения, а также ощущению двоения в глазах. У мужчин с таким заболеванием наблюдается импотенция, а у женщин нарушение менструального цикла и бесплодие.
Видов злокачественных опухолей меньше. Они сводятся к трём самым распространённым типам: глиомам, саркомам и тератомам. Саркома образуется из соединительной ткани, характеризуется стремительным ростом и частыми рецидивами. Тератомы образуются из гоноцитов, а глиомы характеризуется нейроэктодермальным происхождением.
Консультация врача и ряд анализов помогут определить, какого типа опухоль расположилась в головном мозге и её опасность для всего организма в целом. Хотя внутричерепное пространство настолько уязвимо и обладает многочисленными сосудами, нервными окончаниями и другими органами, что даже доброкачественная опухоль будет достаточно опасной для здоровья пациента.
Вакцина не «убивает иммунитет»
Мнение, что вакцинация повышает риск заболеть – еще один из многих популярных мифов.
«Вакцинация не убивает иммунитет. Как правило, люди, которые получили вакцину, формируют антитела против того, от чего они вакцинированы. Шансы заболеть другими болезнями после вакцины не повышаются», — уверен врач.
Он отметил, что концентрация некоторых видов клеток в крови снижается после химиотерапии или специальном облучении всего тела при лечении рака. Это действительно приводит к тому, что у человека страдают определенные виды иммунной защиты и повышается риск заболеть некоторыми видами инфекционных заболеваний, включая коронавирус. Однако у вакцины такого механизма воздействия нет.
«Вакцинация делается для того, чтобы сформировать определенный пул защитных клеток («клеток памяти» в том числе), вырабатывающих антитела – специальные маленькие белковые молекулы, которые будут нейтрализовать то, против чего они обучены», — напомнил Игорь Самойленко.
Даже если человек с онкозаболеванием не заболел ковидом, врач советует его семье привиться. Ведь такие пациенты чаще проводят время именно с людьми из близкого круга и именно те, кто в него входят, в основном и становятся источником заражения.
«Если вы защищены, то и ваш заболевший онкологическим заболеванием родственник тоже будет лучше защищен», — констатирует специалист.
Полную запись интервью с врачом, а также беседы с другими специалистами можно найти на Youtube-канале стопкоронавирус.рф.
Анастасия Носова
Рак молочной тесты
Если Вы уже получаете химиотерапию перед операцией (неоадьювантно) и планируете органосохранную операцию в нашем Центре — необходимо максимально быстро (до завершения химиотерапии) приехать на очную консультацию к нашим специалистам и, возможно, пройти дополнительные диагностические тесты на расположение и маркировку раковой опухоли в молочной железе (УЗИ разметка и стереотаксическая маркировка). Дело в том, что Ваша опухоль может полностью исчезнуть на фоне лечения и для выполнения органосохранной или онкопластической резекции необходимо маркировать месторасположения опухоли до того, как она исчезнет — чтобы потом надёжно и точно удалить именно этот фрагмент молочной железы с опухолью.
Для мастэктомии и реконструкции (первый вариант квот) — также необходим предварительный очный визит для подачи документов на квоту, замеров для импланта и согласования даты госпитализации под последний цикл химиотерапии (3-5 недель после него).
Очная консультация перед госпитализацией также необходима для замеров и заказа имплантов перед операцией по отсроченному восстановлению груди.
Генетический анализ на рак
Генетический анализ на предрасположенность к раку молочной железы оправдан:
- если у Ваших кровных родственников (или у Вас ранее) уже были случаи рака молочной железы и/или яичников, и/или желудка, предстательной или поджелудочной желез
- если рак молочной железы возник у Вас до наступления менопаузы
- если по ИГХ у Вас был обнаружен трипл-негативный рак (трижды негативный рак: ER-, PR-, Her2-).
Генетическая мутация BRCA 1/2, PALB или CHEK2 может передаваться по наследству, но анализ на неё необходимо делать самому заболевшему. Только если у него будет обнаружена мутация — нужно проверить его кровных родственников.
При наличии рака молочной железы на фоне мутации и возрасте до 40 лет — не логично делать органосохраняющую операцию: риски появления рака в сохранённой железе снова будут достаточно высокими — рекомендуется мастэктомия с реконструкцией.
После 50 лет делать анализ на мутацию можно только для перспективы её обнаружения и профилактического обследования родственников. Тактически же, при обнаружении мутации после 50 лет можно выполнять органосохранную операцию.
Подробнее про рак молочной железы из-за мутации и про профилактическую мастэктомию СМОТРИТЕ ЗДЕСЬ.
Виды рака языка
Заболевание классифицируется по локализации – месту расположения новообразования на языке:
- Рак тела языка – более 2/3 всех случаев этой патологии.
- Рак корня языка – 1/5 всех случаев.
- Рак нижней поверхности – все оставшиеся случаи (около 10%).
Фото: плоскоклеточный рак языка
По принципу роста опухоли выделяют следующие клинические формы заболевания:
- Экзофитная – опухоль растет преимущественно в полость рта. Иногда такую форму недуга называют папиллярной.
- Эндофитная (инфильтративная) – рост направлен в толщу органа. Эндофитный рост является характерным симптомом рака корня языка. Очень часто эта форма болезни приводит к отеку и затруднению движений языка или к его полной неподвижности.
По внешнему виду опухоли выделяют папиллярную и язвенную формы. Папиллярный рак – самый распространенный вид недуга. Выглядит он как плотный вырост, несколько возвышающийся над слизистой оболочкой и покрытый «бородавками».
При язвенной форме недуга на поверхности языка сбоку или на спинке появляется изъязвление, окруженное валиком. Характерное свойство язвы на ранней стадии – ее полная безболезненность. По мере роста язвы появляется болевой синдром, отмечается кровоточивость. Присоединение воспалительного компонента маскирует рак и затрудняет диагностику.
Тесты рак молочной железы
При подозрении на рак молочной железы обследования необходимо проводить как при уже выявленном раке: на случай, если рак подтвердиться — чтобы ничего не упустить. При таком диагнозе лучше сделать избыточные обследования и тесты, чем что-то недоглядеть.
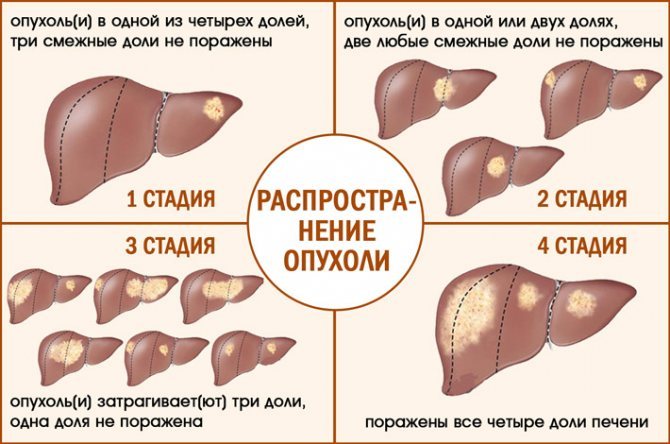
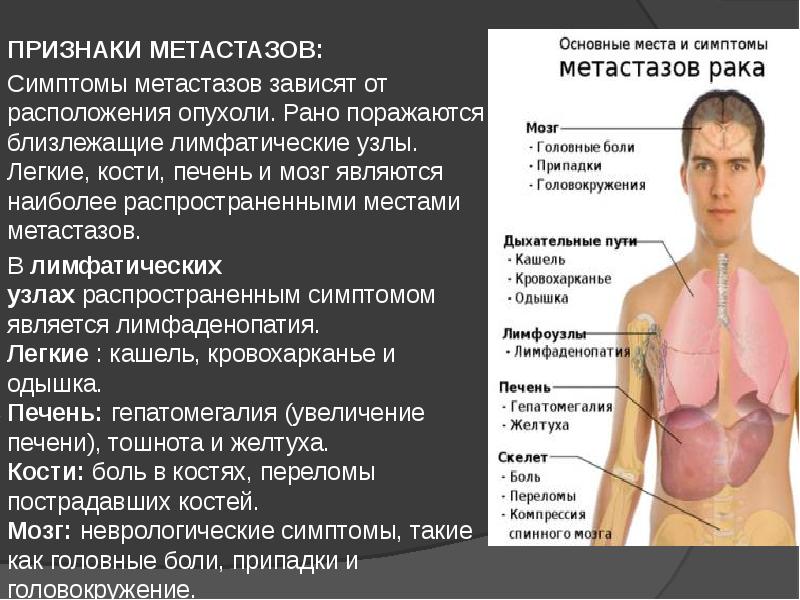
В первую очередь проверяются молочная железа на предмет второй незамеченной опухоли; также проверяются лёгкие, печень, кости и лимфатические узлы — на предмет возможных при раке метастазов. Их обнаружение кардинально влияют на стадию и тактику лечения.
ПЭТ молочной
ПЭТ грудной клетки с целью поиска метастазов в лёгкие, печень, кости и лимфатические узлы, равно как и для обнаружения второй опухоли в молочной железе — наиболее информативен. Кроме состояния молочных желёз и их лимфатических узлов ПЭТ даст понимание о метастазах в кости и лёгкие в зоне сканирования. При этом он покажет не просто, например, увеличение лимфоузлов или какие-то образования в лёгких, костях или железе — а при наличии опухолевой активности в обнаруженных очагах они будут «светиться». То есть, вероятность, что эти очаги будут просмотрены и незамечены специалистом — гораздо ниже, чем при других обследованиях (КТ, МРТ, УЗИ и маммография).
Фото одной и той же нашей пациентки с разметкой до и после ПЭТ КТ. На первом фото маркированы опухоли, обнаруженные по маммографии, МРТ и КТ. Вторая фотография — после ПЭТ. В результате было решено воздержаться от органосохраняющих операций справа и слева с биопсией сигнальных узлов. Пациентке назначена химиотерапия и после неё запланированы 2 мастэктомии с биопсией сторожевых узлов и одномоментным протезированием.
Если бы ей не сделали ПЭТ — после органосохраняющей операции у неё была бы высокая вероятность рецидива (из-за несовременного обследования, а не из-за плохой операции).
ПЭТ железы
ПЭТ всего тела при раке молочной железы заменяет все другие обследования, НО — дорого.
Кроме того, этот метод «подвязывает» пациента к данному методу диагностики в будущем: если по ПЭТ будут обнаружены признаки распространения болезни (метастазы), то в процессе системного лечения (химиотерапия, гормонотерапия, таргет) — для оценки его эффективности — будет нужно снова делать ПЭТ. Если же очаг виден и описан на более дешёвом обследовании — то для контроля будет достаточно выполнять это более дешёвое обследование.
Из-за стоимпости многие выполняют ПЭТ только грудной клетки.
Рак железы МРТ
МРТ при раке молочной железы используется для поиска второй опухоли в молочной железе и оценки состояния лимфатических узлов. Без контрастирования его информативность гораздо ниже. МРТ не обладает лучевой нагрузкой (по сравнению с ПЭТ и КТ), но у исследования есть минусы:
- МРТ почти в 3 раза дороже КТ при почти аналогичной информативности,
- на МРТ не видны лёгкие в отличии от КТ и ПЭТ,
- описывать МРТ молочных желёз умеют не многие специалисты: малоопытные грешат гипердиагностикой (видят то, чего нет).
Рак груди КТ
КТ при раке груди необходимо выполнять с контрастом — тогда оно обладает такой же информативностью, как МРТ. Также по КТ можно оценить состояние лимфатических узлов на предмет метастазов, костной ткани в зоне сканирования, лёгких и возможной второй опухоли в молочной железе.
КТ гораздо дешевле ПЭТ. Отличие КТ от ПЭТ — очаги видны, но не «светятся»: опытный специалист крайне редко оставляет их незамеченными.
Более информативным исследованием является только ПЭТ (компьютерная томография вместе с позитронно-эмиссионной томографией). Но оба метода сопряжены с лучевой нагрузкой.
Если по результатам УЗИ, КТ, МРТ или ПЭТ не были обнаружены метастазы в лимфатические узлы — в развитых странах при операции пациенту всегда будет выполнена биопсия сторожевых узлов.
Если на фоне предварительного лечения признаки метастазов в узлы исчезли — биопсия сигнальных узлов тоже будет сделана (по рекомендациямЕвропейской Организацией по Изучению и Лечению Рака (EORTC).
Рентгенография
Рентгенография (как КТ и ПЭТ грудной клетки) используется для обнаружения метастазов в лёгкие, но по информативности проигрывает им (менее чувствительна).
При раннем раке (опухоль до 2 см, без МТС в лимфоузлы) допустимо выполнение рентгенографии в 2-х проекциях. Рентгенография не показывает метастазы в подмышечные и парастернальные лимфатические узлы (в отличии от КТ, МРТ или ПЭТ), метастазы в лёгкие видны только большего размера, как и метастазы в кости.
Флюорография для обследования онкологических пациентов не пригодна: она допустима только при доброкачественных опухолях (кисты, фиброаденомы, папилломы). Это связано с тем, что её информативность ещё хуже, чем у рентгенографии.