Причины
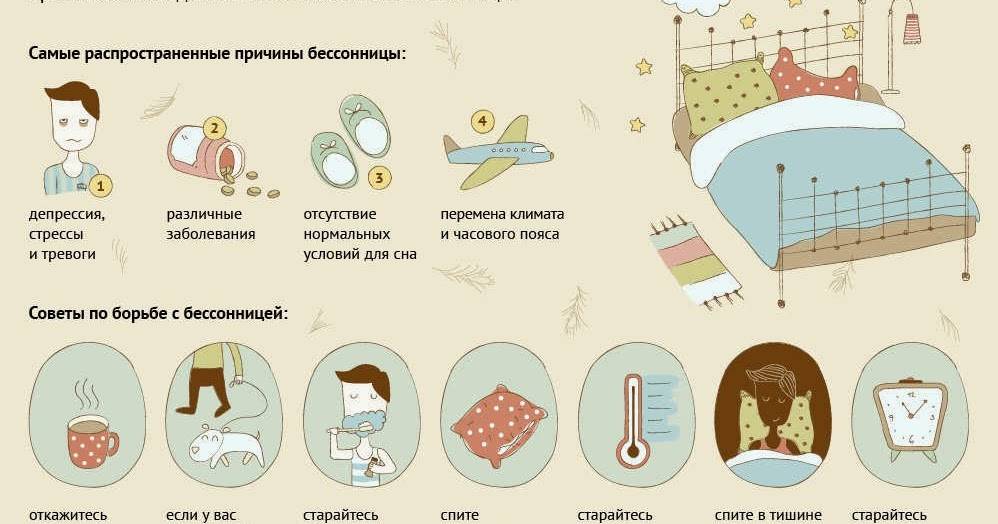
Бессонница возникает по различным причинам. К наиболее частым относят:
- сильный стресс и хроническая перегрузка нервной системы;
- хронические боли любой локализации;
- нарушения сердечного ритма;
- гипертиреоз (повышенное количество гормонов щитовидной железы в крови);
- изжога;
- значительное физическое переутомление;
- синдром беспокойных ног;
- гормональные перестройки организма (период полового созревания, беременность, менопауза);
- психические нарушения и заболевания: депрессия, шизофрения, СДВГ и т.п.;
- прием некоторых лекарственных средств (психостимуляторы);
- наркомания, алкоголизм;
- злоупотребление кофе;
- ночное апноэ (нарушения дыхания в лежачем положении на фоне избыточной массы тела, искривленной носовой перегородки и других причин);
- периодическая работа в ночную смену;
- резкая смена часовых поясов.
Наиболее предрасположены к бессоннице беременные женщины, пожилые, а также люди, страдающие от чрезмерной нервной возбудимости. Кроме того, развитие инсомнии могут спровоцировать следующие заболевания:
- бронхиальная астма;
- сердечная недостаточность;
- гипертрофия предстательной железы;
- печеночная или почечная недостаточность
- атеросклероз;
- болезнь Паркинсона и другие патологии.
Виды патологии
В зависимости от течения заболевания выделяют следующие виды бессонницы:
- транзиторная: длится не более недели, чаще возникает на фоне сильного, но кратковременного стресса, смены часовых поясов и т.п.;
- острая: нарушения сна длятся от 7 дней до 1 месяца, также чаще возникает на фоне стресса или сильного переутомления;
- хроническая: длится более месяца, может быть связана с различными соматическими заболеваниями, постоянным стрессом, хроническим переутомлением и т.п.
Другая классификация инсомнии связана с причиной проблемы. Выделяют следующие формы:
- адаптационная: возникает на фоне стресса;
- психофизиологическая: связана со страхом человека перед бессонницей и сопровождается нарастанием тревожности перед отправкой ко сну;
- идиопатическая: появляется без видимой причины;
- поведенческая: встречается у детей, связана с формированием неправильных установок, например, привычки засыпать только с бутылочкой, во время езды в коляске или при постоянном укачивании;
- связанная с нарушением гигиены сна;
- связанная с соматической патологией;
- возникшая на фоне психических заболеваний;
- медикаментозная: появляется из-за приема некоторых лекарственных средств;
- псевдоинсомния: состояние, при котором человек нормально засыпает и спит достаточное количество времени, но субъективно считает, что не высыпается.
Бессонница: болезнь или не болезнь?
Кто испытал в своей жизни, что такое бессонница, тот знает, насколько она мучительная и изнуряющая. И в то же время мало кто знает, что бессонница как самостоятельное заболевание встречается редко. Как правило, она болезнь-спутник.
Расстройство сна сопровождает:
- некоторые инфекционные и нейроэндокринные болезни;
- атеросклероз;
- алкоголизм;
- тяжелые психические недуги;
- органические поражения мозга.
Часто у людей в возрасте сон поверхностный и короткий. Многие бывают этим очень обеспокоены. И напрасно. Подобные нарушения сна, разумеется, если они не выходят за допустимые рамки, как правило, результат физиологических особенностей возраста. И чем скорее вы к ним приспособитесь психологически, тем лучше.
Любые изменения обстановки, значимые события, умственные и физические перегрузки могут и у здорового, никогда прежде не жаловавшегося на бессонницу человека вызвать кратковременное, эпизодическое расстройство сна. Надо в таких случаях твердо знать — это не повод для паники. Постарайтесь, чтобы жизнь ваша поскорее вошла в нормальное русло; послушно вслед за этим нормализуется и сон.
И все же существует определенная категория людей, избавить которых от бессонницы очень нелегко. Речь идет о тех, к сожалению, многочисленных случаях, когда нарушения сна обусловлены временными расстройствами деятельности центральной нервной системы. Врачи называют их функциональными невротическими состояниями психогенной природы.
Влияние недостатка сна на работу нервной системы
Лишение организма сна в ночное время суток и, тем более, отсутствие сна более суток искажает нормальные физиологические ритмы организма, отражаясь на работе нервных структур. Как следствие, порог уязвимости организма падает. А при снижении адаптивных и резервных возможностей, организм становится более чувствительным к нагрузкам: человек тяжело и эмоционально переносит физическое и психоэмоциональное напряжение. При, казалось бы, обыденной нагрузке – на работе, учебе, в спортзале – внезапно возникает быстрое ощущение усталости, истощения, начинают беспокоить боль и дискомфорт в системах органов, характерные для вегетативной дисфункции.
Проблема может дать знать о себе не сразу, а постепенно. Легкое недомогание мы часто игнорируем, не давая себе отдыха для восстановления сил. Если Вы злоупотребляете неправильным режимом, напряжение в нервной системе может накопиться и вылиться в серьезную вегетативную дисфункцию и регулярные кризы. Неконтролируемое нарушение сна – теперь уже в качестве следствия – будет важным сигналом о проблемах со здоровьем нервной системы. В таком случае, даже имея возможность и желание, человек уже не в состоянии спокойно уснуть, крепко спать и чувствовать себя здоровым и отдохнувшим на утро.
В группу риска входят профессии, связанные с суточными дежурствами, с частыми командировками/перелетами/сменой временных поясов, а также студенты в период сессии и люди, которым «удобно» работать по ночам: фрилансеры, программисты, копирайтеры, люди, которые много работают дома за компьютером.
Как определить человека с инсомнией
Врачи выделяют характерные стратегии поведения людей с бессонницей5
Стоит обратить внимание на следующие моменты и убедить близкого человека обратиться за медицинской помощью
- Человек ограничивает себя, сужая круг привычных действий. После ночи без сна, если есть возможность, отказывается от работы и любых занятий в первой половине дня, чтобы отоспаться утром.
- Обычно люди с бессонницей пассивно воспринимают собственное состояние и не считают инсомнию заболеванием. Не могут понять, сложнее ли им засыпать после стресса и есть ли улучшения в периоды отдыха.
- Для больных характерны особенные ритуалы подготовки ко сну. Это определенная последовательность действий, которая, по их мнению, способствует засыпанию.
- Чтобы улучшить ночной сон, человек активно пытается изменить свою дневную жизнь. Например, может долго гулять перед сном, заниматься лечебной гимнастикой, чтобы легче и быстрее заснуть.
Бессонница у пожилых
Более чем у 50% людей в возрасте от 60 лет наблюдается инсомния2. В этот период жизни нервная система уже не может активно подавлять избыточное возбуждение. Поэтому для наступления бессонницы достаточно даже не стресса, а лишь небольшого волнения. Чаще всего бессонница мучает пожилых мужчин. Расстройства сна проявляются в нестабильной фазе быстрого сна и фазе быстрых движений глаз, нарушениях дыхания во сне, синдроме беспокойных ног.
Диагностика
Исследованием проблем со сном и лечением бессонницы занимается врач-сомнолог. Однако это узкий специалист, он есть далеко не в каждой клинике, поэтому обычно пациенты обращаются к врачу-неврологу. Он собирает анамнез и составляет программу диагностики. Обследование может включать как различные опросы, так и аппаратные, лабораторные методы для выявления физиологических отклонений, которые провоцируют инсомнию.
Бессонница может проявлять себя определенными изменениями в состоянии здоровья пациента. В частности, в вечернее время увеличивается частота сердечных сокращений, может меняться сердечный ритм, увеличиваться температура тела. Может изменяться гормональный фон, это способствует повышению уровня адренокортикотропного гормона и кортизола. Они во многом определяют реакцию организма на стрессовые ситуации. Аппаратная и лабораторная диагностика помогут это выявить.
Люди, страдающие от бессонницы, могут засыпать днем, прямо на рабочем месте. Фото: creatista / Depositphotos
Планируя лечение, врач учитывает хронобиологический тип пациента (сова, жаворонок), профессиональную деятельность, прием лекарств, токсическое воздействие. Оценивает выраженность нарушений сна, дневную сонливость, сопутствующие синдромы. Для этого используются различные тесты, например, Эпвортская шкала сонливости, Питтсбургский индекс качества сна10.
Важное значение имеет метод полисомнографии — изучение различных фаз ночного сна и его параметров. Во время обследования учитывается характер дыхания, храп, положение тела, движения ног, измеряется сатурация, проводится ЭКГ, делается электромиограмма, электроокулограмма
Полисомнографию сочетают с множественным тестом латентности сна, который оценивает особенности дневной сонливости10.
Так как бессонница часто сочетается с другими болезнями, психическими расстройствами, может понадобиться дополнительная диагностика и лечение у профильных специалистов.
Что такое бессонница?
Бессонница – наиболее распространенное нарушение сна, на которое пациенты жалуются врачу. Она определяет как качество проведенной ночи, так и качество следующего дня. Бессонница — это нарушение нормального режима сна, которое ухудшает качество жизни. При бессоннице возможны:
трудности с засыпанием (нарушение засыпания),
сложности со сном в течение всей ночи без пробуждений (расстройство поддержания сна),
слишком раннее пробуждение утром (утренняя бессонница).
Бессонница характеризуется нарушением сна в ночное время. Но она затрагивает не только ночь: сильная бессонница ночью – сонливость днем. Недостаток или плохое качество сна могут привести к усталости, ухудшению концентрации внимания, ухудшению памяти или снижению эффективности работы, и даже к дорожно-транспортным происшествиям. Долгосрочные проблемы со сном могут помимо прочего влиять на развитие ожирения, сахарного диабета и нарушение иммунной системы. Лечить бессонницу нужно обязательно.
А ВЫ ЗНАЕТЕ?
Даже во сне наш мозг работает и играет важную роль в выведении токсинов, обработке информации, укреплении памяти, обучении и других высших функциях головного мозга.
Первичная vs Вторичная Бессонница
Если у человека возникают проблемы со сном, не связанные с какими-либо другими проблемами со здоровьем, это называется первичной бессонницей.
Вторичная бессонница возникает, когда изначально проблемы со сном появились из-за чего-то другого, например: болезнь (депрессия, изжога, астма, артрит, деменция), боль, прием лекарств или некоторых веществ (алкоголь, кофеин).
Эффективные средства и методы лечения бессонницы может подобрать только врач, народные рецепты от бессонницы могут сделать только хуже.
Острая vs Хроническая бессонница
По длительности процесса бессонница делится на острую или хроническую. Иногда острая бессонница возникает из-за конкретной проблемы (например, стрессовое событие в жизни или болезнь). Когда человек испытывает проблемы со сном не менее трех раз в неделю в течение, как минимум, трех месяцев, мы говорим о хронической бессоннице. В этом случае люди, как правило, очень беспокоятся о своем сне и пытаются избавиться от бессонницы хотя бы в домашних условиях.
Причины
Чередования сна и бодрствования в человеческом организме – это механизм, который четко регулируется отлаженными природой процессами. Они происходят в коре и подкорке мозга, нейронной комплексной системе, и основаны на сложных взаимодействиях активизирующих и тормозящих процессов.
Если в работающей как часы системе координации циклов происходит сбой (даже на одном участке), то он ведет к нарушению — начинает преобладать торможение. «Виновниками» этого может быть:
- сильное переутомление;
- стресс на работе и дома, эмоциональное потрясение, нервозность;
- травмы головы (черепно-мозговая и др.);
- постоянный «недосып», продолжающийся длительное время;
- шизофрения или какое-либо другое психическое расстройство;
- прием лекарств (транквилизаторов, нейролептиков, разных антигистаминных или понижающих сахар) или наркотиков;
- инфекционные вирусные заболевания (сифилис мозга, энцефалит и менингит);
- нарушение (остановка) дыхания — апноэ, и сопровождающая его кислородная
- опухоли, кисты, гематомы;
- нарушения в эндокринной системе и связанные с ними болезни (сахарный диабет, проблемы с щитовидкой);
- болезни печени и почек;
- генетика;
- сердечная недостаточность;
- гипертония;
- истощение организма.
Это далеко не все причины гиперсомнии. Ее развитие может быть связано с переездом на новое место жительства, смена образа жизни, отпуск в резко отличающейся от обыденности обстановке, рождение ребенка и т.д.
Диагностика
Диагностикой бессонницы занимается врач-сомнолог. Сначала он тщательно опрашивает пациента, чтобы выявить основные жалобы. Врачу особенно важна информация о преобладающих симптомах, их длительности и частоте возникновения. Назначается скрининговое обследование для выявления возможных причин нарушений сна:
- общие анализы крови и мочи;
- консультация ЛОР-врача;
- неврологический осмотр;
- суточное мониторирование ЭКГ (Холтер) и т.п. в зависимости от показаний и симптомов.
В обязательном порядке составляется дневник сна, в котором по итогу каждого дня указывается:
- употребленные лекарства;
- время последнего приема пищи;
- прием алкоголя, кофе, чая, курение;
- особенности среды сна (шум, жара, духота и т.п.);
- время отхода ко сну;
- качество засыпания;
- количество ночных пробуждений и их длительность;
- время пробуждения;
- самочувствие после пробуждения.
Каждая деталь имеет значение для подробного анализа сна. Технические моменты (время засыпания, количество пробуждений и т.п.) могут быть зафиксированы с помощью амбулаторной актиграфии. Диагностический метод предполагает использование специального устройства, фиксирующего движения. Дневник ведется не менее недели и позволяет оценить все особенности сна пациента.
Как лечат ночной энурез
Волшебной таблетки, которую можно было бы выписать каждому пациенту с НЭ, нет, ведь метод лечения полностью зависит от причины патологии. Доктор сначала отправляет на анализы (моча, кровь) и диагностику — УЗИ мочевого пузыря и почек, рентген. Затем, получив результаты, делает выводы. Иногда полученных данных недостаточно, тогда придется пройти дополнительные исследования.
Лечение энуреза может быть консервативным и оперативным. Если устранить причину можно без операции, то энурез лечат лекарствами и психотерапией, в ином случае требуется вмешательство хирурга. Помощь психотерапевта нередко требуется и после излечения: многие пациенты с трудом привыкают к жизни “без памперсов”.
Лекарственное лечение может включать различные препараты: гормональные проблемы устраняются гормонотерапией, инфекции обычно лечат антибиотиками. Есть препараты, снижающие выработку мочи в ночное время и восстанавливающие чувствительность нервов мочевого пузыря.
Что касается операций, то сейчас существует много методов, исправляющих патологии мочевыводящей системы, в том числе и малотравматичных. Такие вмешательства проводятся через проколы в брюшной полости или естественный доступ (мочеиспускательный канал), поэтому после них все быстро заживает и забывается.
Соматические заболевания
- Бронхолегочная система. Обычно бессонницей страдают женщины, у которых диагностируют бронхиальную астму, а также хронические патологии, связанные с обструкцией дыхания;
- Расстройства ЖКТ. Чаще всего провоцирующим фактором выступает эзофагальный рефлюкс;
- Сбои в работе щитовидной железы. Как гипотиреоз, так и гипертиреоз могут провоцировать проблемы с засыпанием и сном;
- Болевой синдром. Фибромиалгии, мигрени и прочие подобные состояния часто становятся причиной бессонницы;
- Расстройства неврологии и травмы. Практически все неврологические заболевания, а также прямые травмы черепа и позвоночника формируются негативную симптоматику с множественными нарушениями сна;
- Особые синдромы. Синдром Пиквика и беспокойных ног, миоклонус, центральное системное апноэ и многое другое.
Что вызывает бессонницу?
Причину бессонницы определить обычно довольно трудно, потому что во многих случаях она является следствием различных факторов. Одним из них, очень распространенным, является стресс (или беспокойство), который связан с работой, финансовыми трудностями, семейными или личными отношениями, обществом или вообще стрессом в целом. Как следствие, нам трудно уснуть. Постарайтесь вспомнить ситуацию, которая вас очень сильно взволновала – вероятно, вы думали о ней снова и снова – в течение дня и ночи, и это привело к бессоннице.
Наиболее распространенные причины периодических случаев бессонницы:
Итак, причинами бессонницы могут быть:
стресс, беспокойство (бессоница при неврозе – обычное явление; также часто наблюдается бессонница при депрессии)
шум, в т.ч. связанный с детьми
безработица
посменная работа
джетлаг — смена часовых поясов
боль
беременность
болезнь
побочные действия некоторых лекарственных препаратов
отсутствие режима
А ВЫ ЗНАЕТЕ?
Недостаток сна резко ухудшает способность управлять автомобилем:
— после 18 часов без сна способность управлять автомобилем аналогична потреблению 0,05% спирта (0,5 г спирта/кг массы тела в крови),
— после 24 часов бодрствования (одна ночь) способность управлять автомобилем аналогична потреблению 0,1% спирта (1 г спирта/кг массы тела в крови).
Лечение бессонницы
Способ лечения бессонницы зависит от ее причины. Если проблемы со сном возникли на фоне какого-либо соматического заболевания, требуется устранить его или максимально снизить выраженность симптоматики.
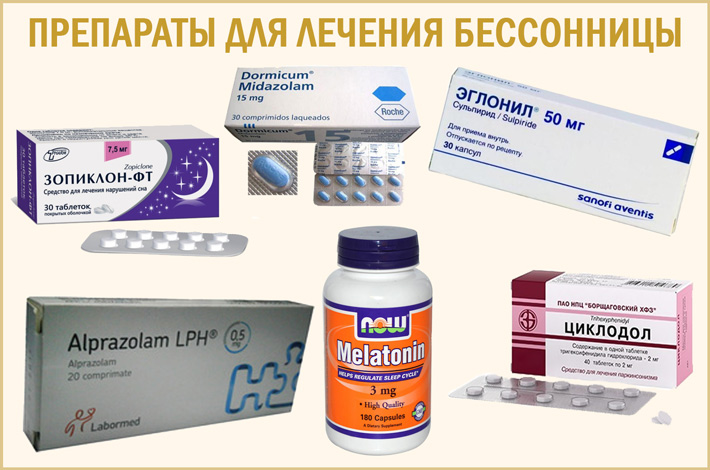
Для устранения непосредственно инсомнии используются медикаментозные и немедикаментозные средства. В распоряжении врачей имеется большое количество препаратов, влияющих на тот или иной аспект сна. Чаще всего используются:
- снотворные: облегчают засыпание и снижают риск ночных пробуждений;
- транквилизаторы: назначаются при сопутствующей тревожности;
- мелатонин: гормон, вырабатывающийся организмом в темное время суток; способствует наступлению сна; препарат особенно актуален при смене часовых поясов или необходимости восстановления нормального ритма сна и бодрствования после нескольких ночных смен.
Экспертное мнение врача
Мурзина Елена Геннадьевна
Врач-невролог, остеопат, мануальный терапевт
Препараты этих групп должны использоваться исключительно по назначению врача, поскольку бесконтрольный прием может привести к привыканию, а резкая отмена – к серьезной бессоннице. Исключение составляют препараты на растительной основе (пустырник, валериана и т.п.), но и ими не стоит злоупотреблять.
Хороший эффект при бессоннице оказывает психотерапия, особенно если проблема вызвана острым или хроническим стрессом. Как правило, используются когнитивно-поведенческие методики. Они помогают пациенту:
- успешно справляться с наплывом тревожных мыслей;
- настроиться на позитивное восприятие действительности;
- самостоятельно устранять факторы, способствующие чрезмерной тревожности;
- своевременно обращаться за помощью к близким и к врачам, а также принимать их помощь.
В некоторых случаях нарушения сна удается эффективно устранить с помощью гипноза.
Профилактика бессонницы и проблем со сном
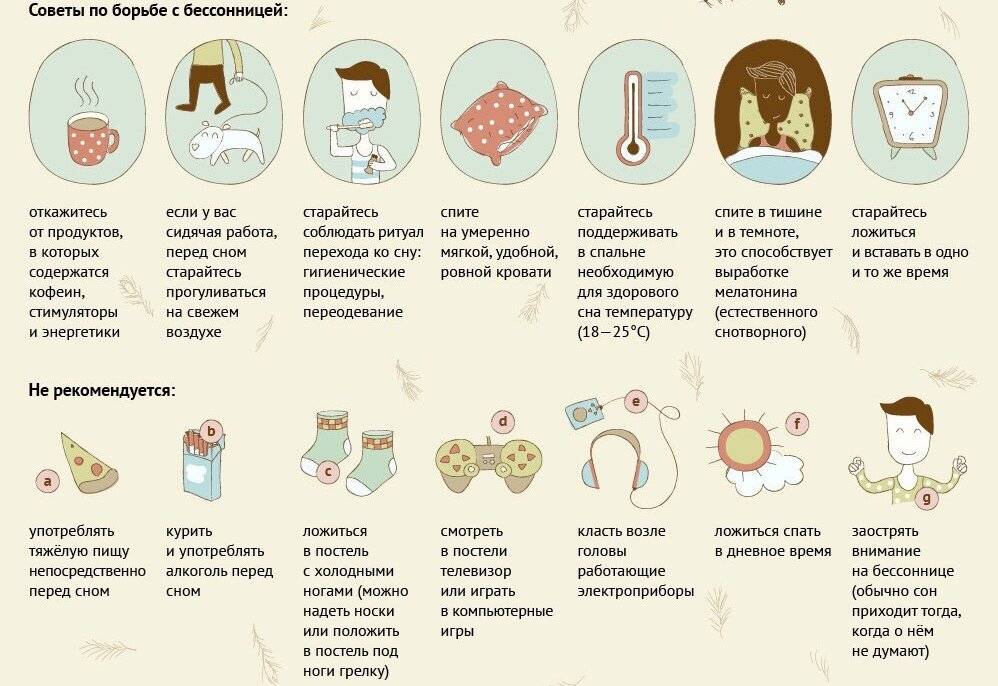
Нет лучшей профилактики, чем регулярный режим сна и бодрствования в соответствии с ритмами природы и организма человека. Какие еще советы мы можем дать для полноценного сна и здоровья нервной системы? Достаточно стандартные:
- Засыпать следует до 23 часов, потому что именно в это время нервная система настроена на расслабление, и вырабатывается гормон мелатонин.
- Не ешьте тяжелую пищу на ночь, не пейте кафеиносодержащие напитки.
- В течение дня больше времени проводите на свежем воздухе и за пешими прогулками.
- Спите в проветриваемом помещении, в темноте (или в специальной маске для сна).
- Оставьте дела на утро, не тратьте время ночного сна на что-то более «полезное» или срочное. Лучше встаньте пораньше и сделайте все необходимые дела утром. Одна из современных теорий работы мозга гласит, что наиболее продуктивное время работы – с 5 до 8 утра!
- Не стоит надеяться на выходные и отсыпаться в эти два дня за всю неделю. Лучше выберите единый оптимальный режим сна и бодрствования, и следуйте ему ежедневно.
- Если ваш режим сна сбился, восстановить его можно при помощи успокаивающих травяных чаев с медом, релаксирующих практик или прямого употребления мелатонина в течение определенного времени, необходимого для восстановления режима, после чего прием лекарства необходимо прекратить. Для более подробных инструкций обязательно обратитесь к врачу-неврологу.
Если подобные методы уже не помогают Вам спокойно заснуть ночью и чувствовать себя бодрым в течение дня, значит, необходимо пройти обследование ВНС и, при обнаружении расстройства вегетативной нервной системы, пройти курс лечения для восстановления ее нормальной работы.
Симптомы бессонницы
Если взять всё население, то треть из них найдет у себя как минимум один симптом бессонницы. Женщины страдают бессонницей в два раза чаще, чем мужчины. Причины бессонницы у мужчин и женщин могут различаться. Бессонница также связана с возрастом: она очень редко встречается в детстве, иногда у подростков, но становится все более распространенной среди взрослого населения и пожилых людей.
Симптомы бессонницы возникают ночью, но последствия её могут быть на следующий день. Люди, которые жалуются на бессонницу, говорят о том, что им трудно уснуть вечером, они часто просыпаются ночью или просыпаются слишком рано в утренние часы. Такой сон не помогает восстановить силы или качество сна очень плохое. Конечно, в этом случае главное желание человека – проснуться отдохнувшим, но в случае бессонной ночи люди устают и мучаются.
Симптомы, которые могут появиться на следующий день:
недостаток энергии и мотивации, которые приводят к сложности в принятии решений
проблемы с памятью и концентрацией внимания
беспокойство
раздражительность или резкая смена настроения, которые приводят к проблемам в семейной и социальной жизни
дневная сонливость
поведенческие проблемы (например, импульсивность, агрессия)
апатия или усталость
постоянные мысли о сне и чувство неудовлетворённости от этого
кроме того, возможны напряжение мышц, головные боли, проблемы с пищеварением
Как избавиться от бессонницы народными средствами? Нужно сначала понять, от чего она возникла, а это может сказать точно только врач. Бороться с бессонницей в домашних условиях зачастую просто нереально, не затягивайте поход к врачу.
А ВЫ ЗНАЛИ?
Эпидемиологические исследования установили, что треть взрослого населения Европы сталкивалась с одним или несколькими симптомами бессонницы, а 10–15% опрошенных отметили, что сильная бессонница мешает нормальному течению следующего дня.
Причины бессонницы у женщин
- Длительные переживания и стресс. Это самые распространенные причины бессонницы у женщин. Ежедневные негативные впечатления, конфликты и в семье, материальные проблемы, сложности во взаимоотношениях с близкими и детьми, перемены в жизни, связанные с переездом, изменением семейного статуса влияют на качество сна.
- Физические нагрузки. Спортивные перегрузки, физические упражнения перед сном, тяжелый физический труд являются фактором бессонницы примерно в трети случаев.
- Эмоциональное напряжение. Речь идет не только о негативных переживаниях – радостные события, такие, как предстоящая свадьба, долгожданная встреча, влюбленность могут спровоцировать нарушения сна.
- Прием лекарств, влияющих на нервную систему, употребление алкоголя, кофе. Некоторые препараты способны повлиять на процесс торможения нервной системы. Также возбуждающе действуют кофеин и спиртные напитки, после которых уснуть очень сложно.
- Просмотр фильмов, новостей перед сном также могут повлиять на качество сна, особенно, если речь идет о негативной информации.
- Гормональные изменения в организме (нарушение работы эндокринной системы, беременность, климакс, нарушения менструального цикла).
- Смена часовых поясов, график работы. Женщины, работающие посменно, часто страдают от бессонницы. Также сбой в режиме сна могут привнести частые перелеты на дальние расстояния и процесс привыкания к смене часовых поясов.
- Соматические заболевания. Болезни, сопровождающиеся болевым синдромом, вызывающие переживание об их течении также влияют на сон.
Как диагностируют и лечат гиперсомнию
Точный диагноз расстройства может поставить только врач с помощью специально разработанных методов, т.к. опрос пациента ничего не даст:
тест латенции сна оценивает надобность его количества для определенного организма;
стэнфордская шкала сонливости. Пациент должен выбрать в опроснике наиболее точный вариант из предлагаемых семи.
полисомнография – использование множества источников (расположения тела во время сна, миограмма, электрокардиограмма, ЭЭГ, запись движения глазных яблок и дыхательных движений), способных выявить характерные для болезни факторы (наступление этапа быстрого сна и укорочение времени засыпания).
Исследуя пациента для постановки диагноза врач должен исключить наличие функциональных расстройств и болезней: синдрома хронической усталости и т.п.
Природу заболевания более точно поможет выявить компьютерная томография.
В задачу специалиста входит выяснение причин болезни, которых у гиперсомнии множество. Это поможет выбрать тактику и способ лечения, которые разнообразны. Рассмотрим лишь некоторые.
Лечение гиперсомнии в случае наличия самостоятельного психического или нервного расстройства предполагает коррекцию всего образа жизни больного, введение строгого режима, физиотерапию, прием медикаментов и витаминов, психотерапию. Следует отметить, что повышенная сонливость может быть сигналом начала шизофрении, поэтому стоит провести углубленное исследование пациента психиатром.
Лекарственные средства и их дозировку врач подбирает индивидуально для каждого пациента, стараясь прописать такие, которые имеют минимальные побочные действия, но хорошую эффективность. Обычно это антидепрессанты, а для устранения дневной сонливости подходят стимулирующие препараты: мазидол, пемолин и пр.
Если заболевание вызвано передозировкой лекарств, то для их выведения понадобится дезинтоксикационная терапия, которую следует проводить в срочном порядке. При этом пациент должен выпить большое количество жидкости в сочетании с мочегонными средствами – это поможет вывести препараты из организма.
Нарколепсия, в силу генетического характера, лечится симптоматически, то есть, устраняются отдельные ее проявления. Больному рекомендуется строго соблюдать режим дня, спать после обеда, а сонливость преодолевать с помощью психостимулирующих препаратов. Последние нельзя пить на ночь, так как это нарушит сон, а на следующий день человек получит усиление симптомов болезни. Если днем таблетки забыли, то вечером это делать нельзя – лучше вообще пропустить этот день.
При катаплексии (утрате мышечного тонуса), сопровождающей нарколепсию, показаны имипрапин, протриптилин, флуоксетин, кломипрамин, вилоксазин. Эти трицеклические антидепрессанты устранят активность мозга и сделают ночной сон нормальным.
Идиопатическую гиперсомнию диагностируют в случае не определения причин нарушения сна. Она похожа на нарколепсию (хотя патологической активности мозга не наблюдается), потому и лечится похоже: строгий контроль режима, дневной сон, психостимуляторы.
Гиперсомнию, сопровождаемую апноэ (остановкой дыхания), обычно называют «пиквикским синдромом». В «букете» к ним идет гипертония, избыточный вес, храп, снижение полового влечения, энурез и даже снижение умственных способностей. В этом случае главным способом лечение является похудение. В очень тяжелых случаях понадобятся дыхательные аналептики или искусственная вентиляция легких.
Избыточная продолжительность сна вовсе не безвредна, как кажется на первый взгляд. Страдающий ею человек не отдыхает во сне, пропускает самые интересные моменты в жизни. Поэтому при малейшем проявлении этой болезни следует обращаться к медикам.
Причина
Так что же мешает ребенку крепко спать всю ночь, в постели? Проблема в том, что нарушается плавный переход от глубокого сна к легкому. В нормальных условиях центр коры головного мозга, отвечающий за двигательную функцию организма, должен отключаться во время ночного отдыха. Но в случае сбоя нервные импульсы активируют движение и ребенок непроизвольно проснется.
Было замечено, что мальчики чаще ходят во сне, чем девочки того же возраста. Как показывают наблюдения, точно неясно, чем это вызвано.
Ученые давно изучают среду, от которой зависит возможность лунатизма у детей, но ее особенности еще не определены. Среди них в основном несколько:
- Наследственный. В ходе многолетних исследований стало возможным показать, что если хотя бы один из родителей в детстве был лунатиком, то вероятность того, что ребенок окажется лунатиком, увеличивается на треть. Что ж, шансы удваиваются в тех случаях, когда оба родителя имеют одинаковые условия.
- Недостаточный сон из-за нервного возбуждения. Это может быть единичный случай, связанный с каким-то событием или системным недосыпанием. Его основой могут служить как положительные эмоции, так и отрицательные воздействия.
- Сон не удался. Вероятность лунатизма снижается в несколько раз по мере того, как постоянное время отхода ко сну прогрессирует.
- Некоторые расстройства центральной нервной системы, включая эпилепсию.
- Случайная ситуация. К ним относятся ночные кошмары или переполненный мочевой пузырь.
- Усталость. Чрезмерные физические нагрузки могут вызвать нарушения сна.
- Черепно-мозговая травма или прием некоторых лекарств. Последствия могут быть самыми непредсказуемыми из-за травмы тканей головы. Некоторые лекарства могут вызвать серьезные нарушения сна, которые могут привести к лунатизму. Производители обычно указывают это в инструкции по применению.
Лунатизм чаще возникает, если у ребенка синдром беспокойных ног. Семейная ссора или компьютерная игра накануне также могут стать причиной расстройства.