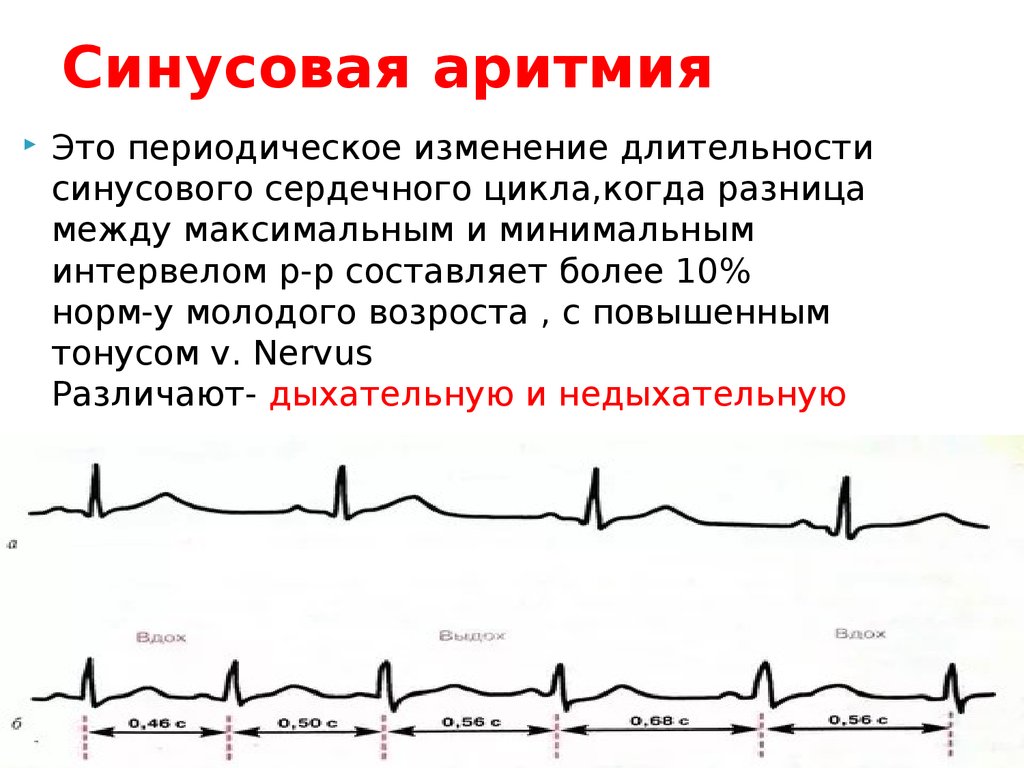
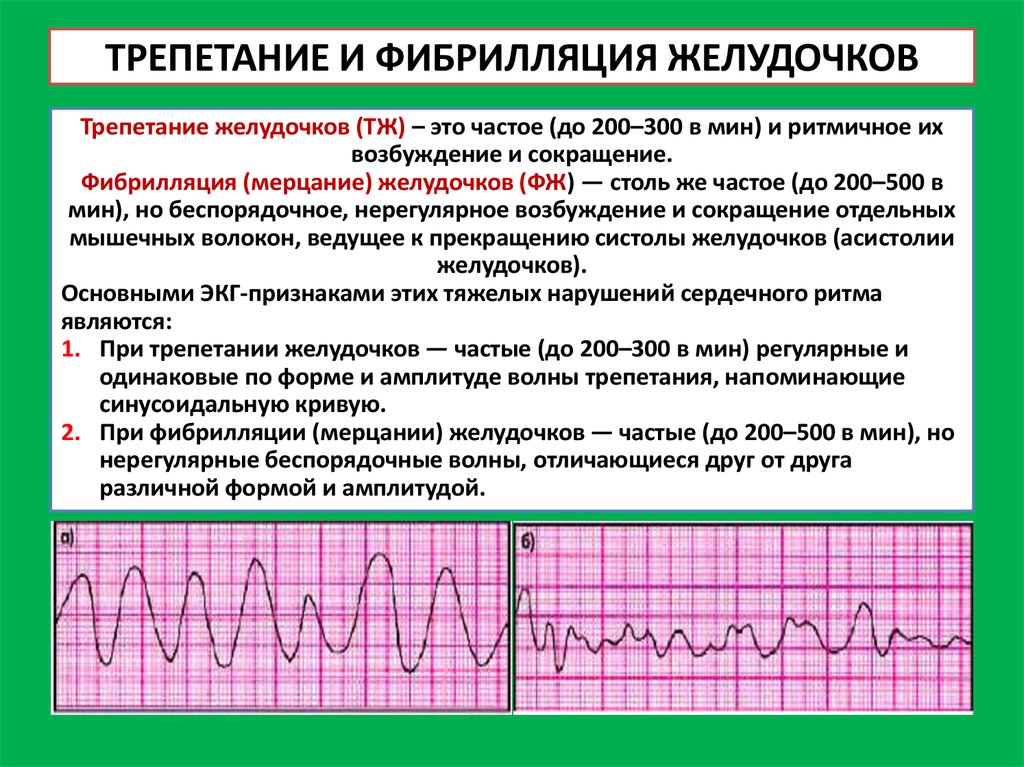
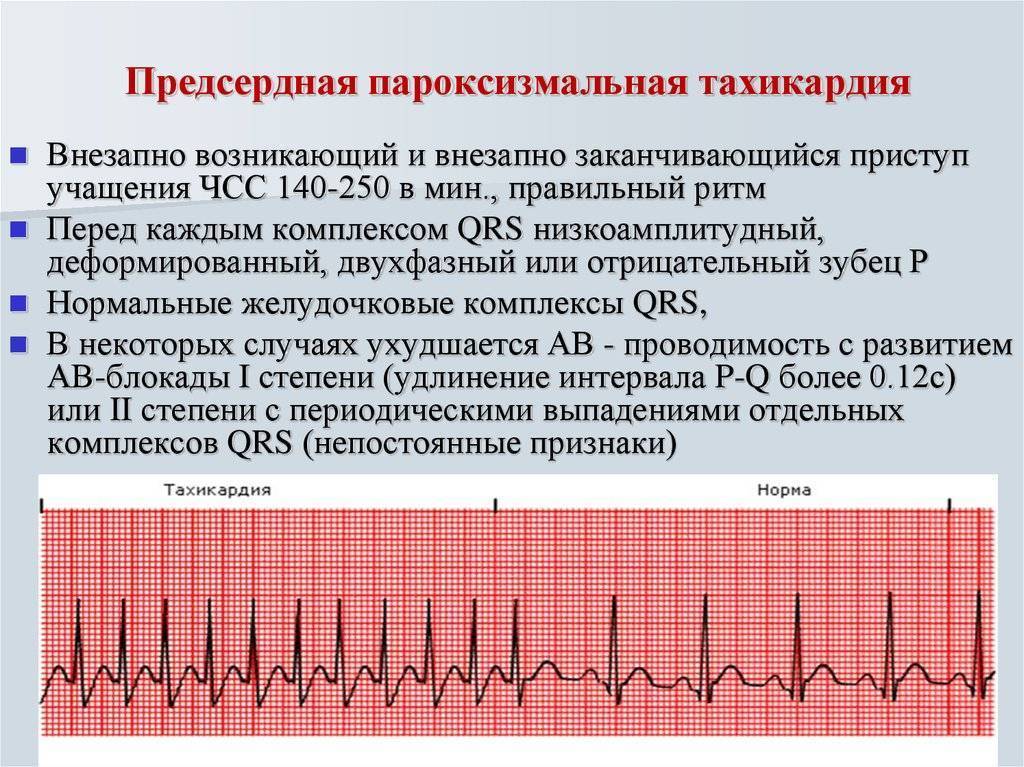
Этиология и патогенез
В возникновении аритмий играют роль многочисленные и разнообразные факторы, связанные как с патологиями сердечно-сосудистой, нервной и других систем, так и с воздействием внешних факторов.
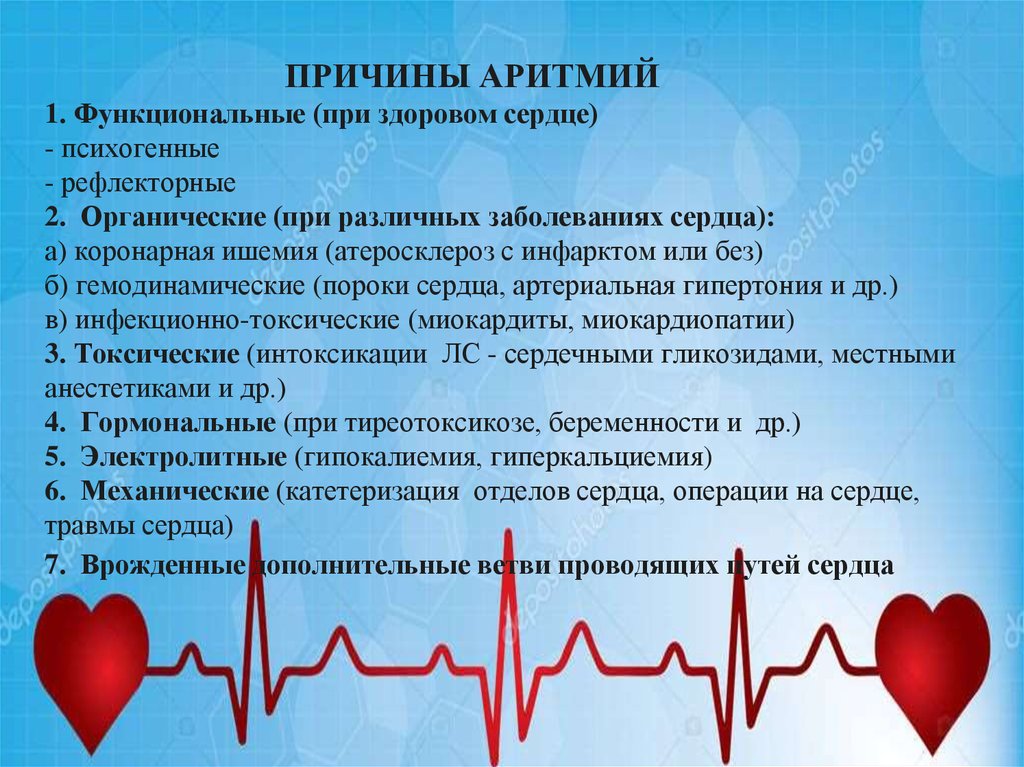
Основные причины аритмии:
- патологии сердечно-сосудистой системы (острый инфаркт миокарда, ИБС, кардиомиопатии, миокардиты, пороки сердца, сердечная недостаточность, гипертонический криз);
- поражения ЦНС и ВНС;
- электролитные нарушения (изменения содержания ионов калия, кальция, магния);
- гипоксемия (низкое содержание кислорода в крови);
- интоксикация лекарственными препаратами (антидепрессанты, сердечные гликозиды, диуретики, антиаритмические средства и др.);
- соматические заболевания (тромбоэмболия легочной артерии, тиреотоксикоз, вегетососудистая дистония, синдром каротидного синуса);
- чрезмерная физическая нагрузка;
- стрессовое состояние;
- курение;
- употребление спиртных напитков, кофе, крепкого чая;
- идиопатические формы аритмий;
- врожденные аномалии.
Развитие нарушения сердечного ритма может быть обусловлено структурными изменениями в проводящей системе сердца. Также, аритмии могут быть обусловлены усилением нормального автоматизма, появлением патологического автоматизма, развитием триггерной активности. Аритмии возникают в результате нарушения образования импульса, проведения импульса и сочетания обоих механизмов.
Механизмы аритмий сердца:
- нарушение образования импульса – изменение нормального, физиологического автоматизма, появление патологического автоматизма (эктопическая активность), триггерная активность;
- нарушение проведения импульса – замедление проведения импульса и блокады, односторонние блокады и повторный вход импульса, блокады проведения;
- комбинированные нарушения образования и проведения импульса – парасистолия, замедление фазы 4 деполяризации, «ри-энтри».
Профилактика аритмии
Чтобы предупредить развитие аритмии, достаточно следовать простым рекомендациям. Во-первых, необходимо регулярно проходить диспансеризацию и своевременно начинать лечение любых патологий ССС.
Во-вторых, нужно придерживаться сбалансированного рациона. В план питания должны входить свежие овощи и фрукты, цельнозерновые каши, молочные продукты, бобовые, орехи и семена. А вот жирную, жареную, копченую и соленую пищу лучше исключить из меню.
В-третьих, важно правильно подбирать физическую нагрузку. Умеренные тренировки полезны для здоровья, но изнурять себя на занятиях не стоит
Не стоит также забывать и об эмоциональном состоянии. Старайтесь избегать стрессов и сильных переживаний, научитесь расслабляться, обязательно отдыхайте и высыпайтесь, не только в выходные, но и в будни.
Кроме того, существует целый ряд препаратов, которые снижают риск развития аритмии, но принимать их можно только по назначению лечащего врача.
Причины аритмий
- Стресс (реакция организма на внешние раздражители как физические, так и психические). Причиной служит выброс адреналина, и как следствие учащение сердечного ритма.
- Алкоголь, содержащие кофеин продукты (чай, кофе), энергетические напитки, курение, (стимулируется центры регулирующие сердечный ритм) и как следствие учащение сердечного ритма.
- Обезвоживание (недостаточное употребление жидкости), компенсируя недостаток жидкости организм учащает ритм для того чтобы органам и тканям в прежнем режиме доставлять питательные вещества и кислород
- Переедание (как следствие усиленного притока крови к пищеварительным органам) вызывает учащение ритма.
- Физические нагрузки (усиление метаболизма в мышцах, которым необходимо больше питательных веществ и кислорода) вызывают учащение ритма.
- Сон (снижение деятельности организма, замедленнее процессов) может вызвать снижение сердечного ритма.
- У хорошо тренированных спортсменов (в состоянии покоя) сердечный ритм может достигать 40 ударов в минуту.
- При надавливании на глазные яблоки рефлекторно снижается ритм
Препараты, вызывающие аритмию
- Сердечные гликозиды (дигоксин, строфантин, коргликон) при передозировке или длительном приеме имеют свойство накапливаться, и могут вызывать аритмии со снижением частоты сердечного ритма.
- β-адреноблокаторы (метопролол, атенолол) также могут вызвать снижение частоты сердечного ритма.
- Клонидин при нарушении дозировок может вызвать снижение частоты сердечного ритма.
- Резерпин аналогично может вызвать снижение частоты сердечного ритма.
- Прием таких препаратов как адреналин, кофеин, атропин вызывает увеличение сердечного ритма.
Заболевания и патологические состояния вызывающие аритмию
- Гипертермия (повышение температуры тела) как следствие учащение сердечного ритма.
- Гипотермия (переохлаждение) как следствие снижение сердечного ритма.
- Гипотериоз (заболевания щитовидной железы, снижение её функции) вызывает снижение частоты сердечного ритма.
- Гипертиреоз (заболевание щитовидной железы, повышение её функции) вызывает увеличение частоты сердечного ритма.
- Гиперкалиемия (повышенное содержание калия в организме) как следствие снижение частоты сердечного ритма.
- Феохромацитома (опухоль надпочечников, которая производит большое количество гормонов) вызывает нарушение сердечного ритма.
- Кровотечения (как следствие снижение объема циркулирующей крови) вызывает нарушение сердечного ритма.
- Заболевания сердца (Стенокардия, Ишемическая болезнь сердца, Инфаркт миокарда) вызывают серьёзные нарушения ритма.
- Врожденные патологии проводящей системы сердца
- Гипертония (повышенное артериальное давление)
- Миокардит (воспаление сердечной мышцы, вызванное различными причинами, как инфекционными, так и аутоиммунными)
Диагностика и лечение
Вовремя поставленный диагноз и адекватное лечение могут позволить полностью забыть о проблеме. Зная о своей патологии, человек может скорректировать образ жизни, питание, изменить отношение к жизни, уходить от стрессов и других неприятных эмоций.
При первых симптомах следует пройти обследование и получить консультацию кардиолога.
Среди наиболее информативных методов диагностики:
- анализ крови и мочи;
- ультразвуковое исследование сердца и крупных сосудов;
- ЭКГ.
Если болезнь на начальной стадии, скорректировать состояние и даже полностью выздороветь может терапевтическое воздействие. Необходимо также изменить образ жизни, четко регулировать время отдыха и активности, снизить вес.
При серьезных нарушениях в работе кровеносной
системы применяется высокотехнологичная медицинская помощь – кардиохирургия.
Полезная информация по теме:
- Диагностика кардиологических заболеваний
- Консультация кардиолога
- Кардиология — наука о заболеваниях срдца
- Осмотр кардиолога
- Детский кардиолог
- Лечение кардиологических заболеваний
- Прием кардиолога
- Профилактика кардиологических заболеваний
- Платный кардиолог
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Симптомы аритмии
Основным симптомом аритмии является изменение частоты или ритмичности пульса, которое сопровождается изменением самочувствия пациента. Однако ряд аритмий имеют скрытых характер и могут никак не ощущается больным. Такие аритмии выявляют при профилактических осмотрах или входе проведения диагностических исследований по поводу другого заболевания. Основным методом диагностики аритмия является ЭКГ.
Существуют «классические» проявления этого заболевания, к ним относят:
- сердцебиение;
- замирание сердца;
- чувство «кувырка сердца» в груди
- дискомфорт в области груди;
- слабость;
- удушье;
- головокружение;
- потеря сознания.
Причины аритмии
Сердце обладает свойством автоматизма. Оно сокращается под воздействием импульсов, которые вырабатываются в самом сердце. За генерацию и проведение импульсов отвечает проводящая система миокарда, образуемая узлами нервной ткани. Нарушения в работе этой системы приводят к сбою сердечного ритма.
Вызвать аритмию могут сердечно-сосудистые заболевания:
- ишемическая болезнь сердца (нарушение кровообращения сердечной мышцы);
- перенесенный инфаркт миокарда. В 15% случаях наблюдается такое осложнение, как постинфарктная аневризма – выпячивание стенки желудочка сердца. Аневризматический сегмент не участвует в сокращении, что приводит к возникновению аритмии;
- кардиомиопатии (изменения размера и формы сердца), а также врожденные и приобретенные пороки сердца;
- миокардиты (воспалительные заболевания сердечной мышцы);
- артериальная гипертензия.
Кроме этого аритмия может быть вызвана:
- вегето-сосудистой дистонией;
- нарушением электролитного баланса организма (в результате острого недостатка магния, а также дефицита или переизбытка калия и кальция);
- курением, злоупотреблением алкоголем, отравлением;
- стрессом;
- физическими нагрузками;
- лихорадочными состояниями при инфекционных заболеваниях;
- эндокринными нарушениями. В частности, аритмия может наблюдаться во время климакса.
Лечение аритмии
Нужно ли лечить аритмию? Некоторые из расстройств, как единичные наджелудочковые или желудочковые экстрасистолы при отсутствии органического поражения сердца, неопасны и не требуют лечения. В других случаях от своевременности распознавания и оказания помощи зависит жизнь человека.
Лечение нарушений ритма зависит от этиологии, вида нарушения, состояния больного, наличия противопоказаний для тех или иных методов воздействия.
Выделяют несколько подходов к лечению:
- воздействие на причину возникновения;
- влияние на факторы, провоцирующие аритмию;
- действие на механизмы аритмогенеза;
- воздействие на переносимость аритмии пациентом
Все лечебные воздействия при нарушении ритма делятся на медикаментозные и немедикаментозные. Подбор фармпрепаратов всегда осуществляется врачом и должен контролироваться повторяющимися регистрациями ЭКГ. Исходя из подхода к лечению, используются лекарства разной направленности действия, часто на помощь приходят антиаритмики. Высокую эффективность показывают амиодарон, соталол, пропафенон, верапамил и др.
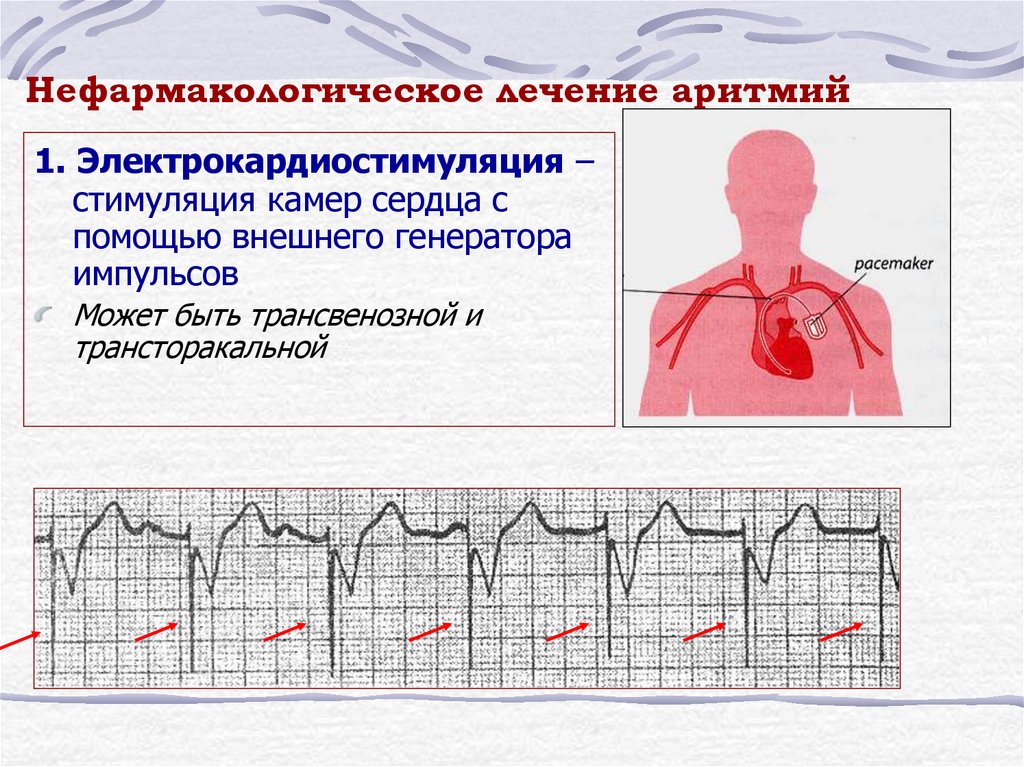
Немедикаментозное направление включает электрические методы: кардиоверсия и дефибрилляция, временная и постоянная электростимуляция; радиочастотное разрушение эктопического очага, оперативное лечение органических заболеваний сердца (аномалии развития, пороки клапанов), являющихся причиной развития аритмии.
Важно отметить, что диагностику на всех этапах и лечение нарушений ритма осуществляет только врач. Часто уже при расспросе, объективном обследовании пациента (пальпация пульса, аускультация сердца) удается заподозрить характер аритмии, а дополнительные исследования позволяют уточнить диагноз, причину заболевания и подобрать правильное лечение
Если Вы чувствуете симптомы нарушения сердечного ритма или не получаете должного лечения по поводу уже установленного диагноза, кардиологи медицинских центров АВЕНЮ помогут решить проблему. Записаться на консультацию возможно на сайте avenumed.ru и по телефону ближайшего к Вам филиала.
Осложнения
Наиболее опасные осложнения при МА:
- Развитие тромбоэмболии из-за тромбообразования в камерах сердца.
- Сердечная недостаточность.
- Наступление внезапного летального исхода из-за остановки сердца, вызванной закупоркой его внутренних отверстий.
- Развитие кардиоэмболического инсульта, который возникает из-за застоя крови в предсердиях.
- Кардиогенный шок, провоцирующий значительное понижение артериального давления, в результате которого органы и ткани человеческого организма перестают получать необходимое питание, и в них начинаются необратимые процессы.
- Образование тромбов, которые с током крови могут попасть в любой орган, в том числе и в головной мозг, спровоцировав отмирание мозговых тканей (инсульт).
Мерцательная аритмия лишь на первый взгляд кажется простым заболеванием. Пациентам с таким диагнозом стоит помнить о том, что мерцающая аритмия — это патология, опасность которой связана с осложнениями, возникающими в результате отсутствия своевременного адекватного лечения или же перехода болезни в хроническую форму.
1.Зачем лечить мерцательную аритмию?
Лечить мерцательную аритмию нужно по нескольким причинам. Нерегулярное и слишком быстрое сердцебиение может ослабить сердечную мышцу и привести к ее расширению или растяжению. Это, в свою очередь, может увеличить риск возникновения сердечной недостаточности, появлению болей в груди или даже сердечному приступу. Кроме того, мерцательная аритмия значительно увеличивает риск инсульта.
Нередко курс лечения мерцательной аритмии не требует отказа от привычного образа жизни, и лечение не вызывает каких-то сложностей. Скорее всего, для лечения аритмии придется принимать лекарства, в том числе антикоагулянты или аспирин, лекарства для замедления сердечного ритма. Возможно, потребуются и более сложные медицинские манипуляции.
Какие симптомы должны насторожить
Болезни сердца и сосудов не сразу дают о себе знать. Первые тревожные симптомы могут выражаться так:
- явная одышка при небольшой физической нагрузке, подъему по лестнице;
- быстрая утомляемость;
- отек нижних конечностей;
- учащенный пульс;
- небольшое повышение артериального давления;
- возникающие и проходящие боли в области сердца;
- головокружение;
- повышенное потоотделение.
Далее эти симптомы усиливаются и происходят чаще. Самыми серьезными осложнениями являются инфаркты и инсульты.
Часто встречающиеся симптомы и патологии в кардиологии:
- Боль за грудиной
- Заболевание сердца у взрослых
- Перикардит
- Стенокардия
- Эндокардит
- Перикардит
- Тахикардия
- Сердечная одышка
- Аневризма аорты
- Аритмия
- Боль в правом подреберье
- Чувство нехватки воздуха
- Перебои в работе сердца
- Отеки на ногах
- Одышка
- Жжение за грудиной
Какой бывает аритмия?
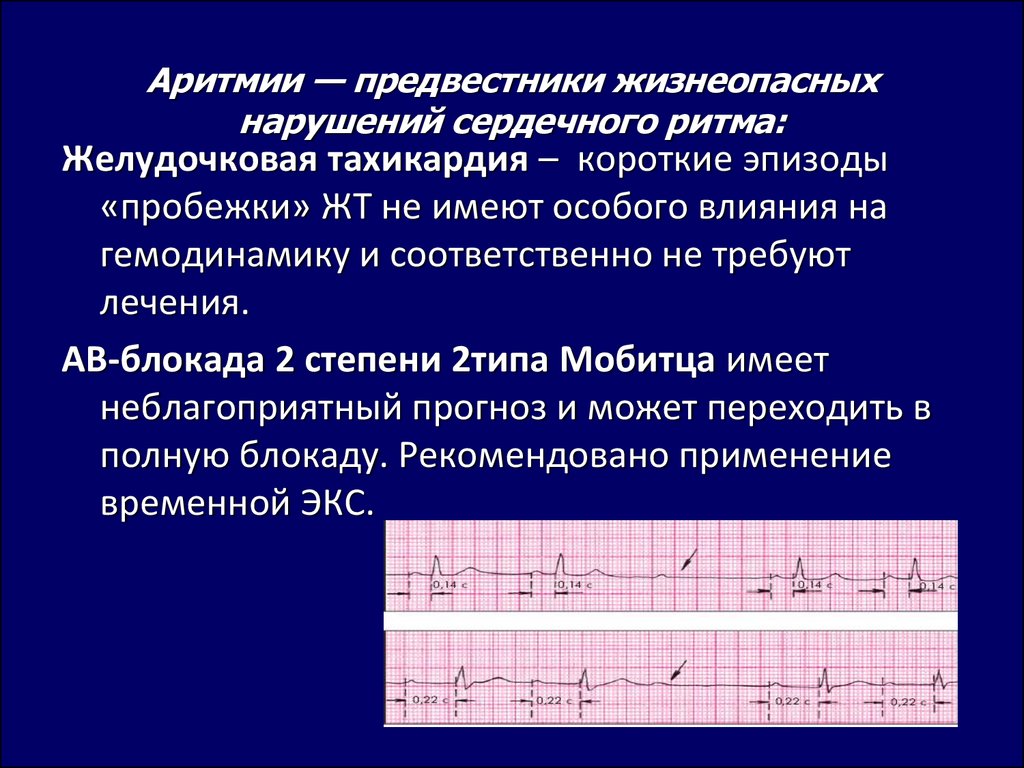
Существует несколько разновидностей проблемы, для каждой из которых характерны свои особенности течения и симптомы. Тахикардия – увеличение числа сердечных сокращений свыше 90 ударов в минуту. Может возникать в различных отделах сердца, поэтому подразделяется на желудочковую и наджелудочковую.
Брадикардия – снижение частоты сердцебиения ниже 60 ударов. Патология может возникать при сердечных блокадах, а также слабости синусового узла.
Пароксизмальное нарушение ритма – проблема, проявляющаяся резким увеличением частоты сокращений сердца до 200 ударов. При этом человек внешне здоров. Состояние человека в этот момент может варьировать от легкой слабости и общего недомогания до потери сознания. В большинстве случаев приступ проходит самостоятельно через несколько минут, но при тяжелых пароксизмах требуется неотложная медицинская помощь.
Экстрасистолия – состояние, при котором нормальный ритм сердца прерывается единичным преждевременным сокращением миокарда. Субъективно оно ощущается, как короткий перебой работы сердца. В день каждый человек переносит в среднем полторы тысячи экстрасистол. Если они не причиняют неудобств, лечение не требуется.
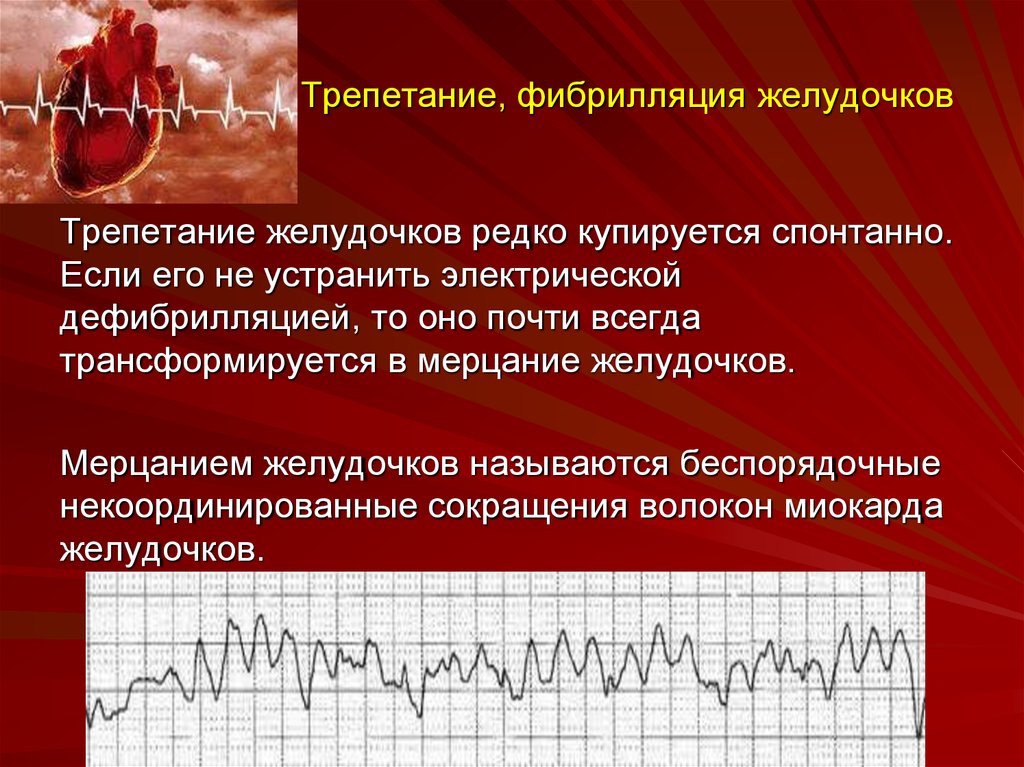
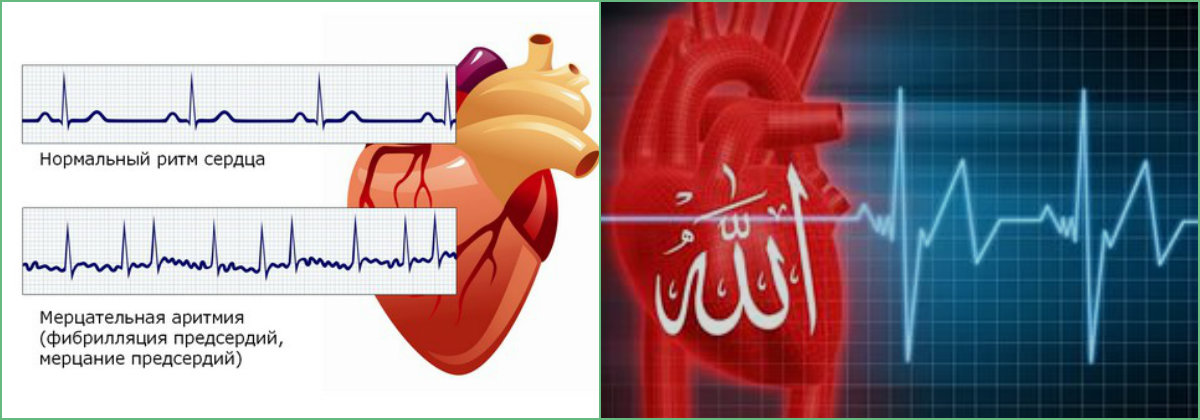
Мерцательная аритмия – при таком недуге пропадает одна из фаз нормального сердечного ритма: сокращение предсердия. В результате вместо полноценного сокращения мышечные волокна лишь подергиваются – мерцают. Из-за этого нарушается работа желудочков сердца: они начинают сокращаться неритмично. В тяжелых случаях мерцательная аритмия может переходить в фибрилляцию предсердий – состояние, которое угрожает жизни человека и требует незамедлительной медицинской помощи. Любые нарушения ритмики сердца не стоит оставлять без внимания, при их появлении нужно как можно раньше посетить кардиолога.
Виды аритмии
У здорового человека сердце бьется с частотой от шестидесяти до восьмидесяти ударов за 60 секунд. Если эти показатели опускаются или поднимаются, может быть диагностирована аритмия. Если не стабилизировать состояние сердца, это приводит к негативным последствиям, которые отрицательно влияют на состояние здоровья и качество жизни человека в целом.
Выделяют несколько типов аритмии:
- Тахикардия. При этом состоянии показатели пульса возрастают – как правило, фиксируется отклонение от нормы на двадцать ударов. Приступы формируются ввиду значительных физических нагрузок. Но если частота пульсации увеличивается даже в статичном состоянии, это может указывать на развитие патологии.
- Брадикардия. Состояние, в рамках которого частота пульса падает ниже шестидесяти ударов за 60 секунд. Такое положение нередко возникает, когда человек находится в спокойном состоянии. Если оно сопровождается общим недомоганием, лучше обратиться к врачу, так как возможно в организме протекают патологические процессы.
- Пароксизмальные нарушения. Этот тип аритмии характеризуется учащенным сердечным биением, и орган становится активным настолько, что подсчитать количество сокращений не представляется возможным. Пульс за минуту может составлять до двух сотен ударов. Это может спровоцировать слабость, головную боль, обмороки, поэтому следует незамедлительно обратиться к медицинским специалистам для получения оперативной помощи.
- Экстрасистолия. Образуется без явных на то причин, включает преждевременные сокращения сердца. Приступ может появляться из-за вегетососудистой дистонии или в стрессовой ситуации.
- Мерцательная аритмия сердца. Самый часто встречаемый вид заболевания, при котором мышечная ткань не способна функционировать синхронно, работа предсердий сокращается. Они «мерцают». Желудочки функционируют асинхронно.
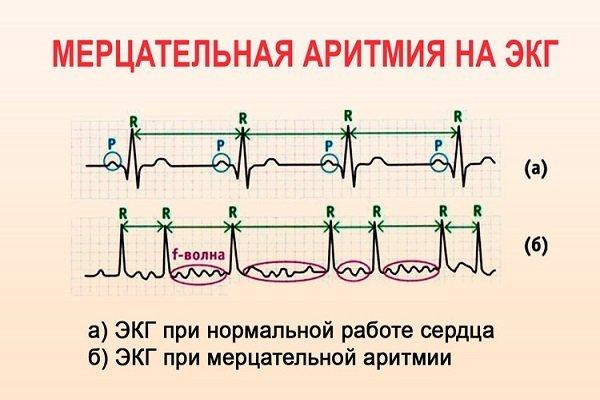 Мерцательная аритмия на ЭКГ
Мерцательная аритмия на ЭКГ
Если у человека возникают симптомы аритмии, не стоит откладывать визит к врачу, ведь в организме могут развиваться патологически необратимые процессы.
Нарушения ритма сильно различаются в зависимости от заболевания
Аритмии сердца чаще встречаются при аутоиммунных заболеваниях, чем думали раньше
Поражения сердца увеличивают общую смертность пациентов, поэтому важно обратить внимание на эту проблему. Чаще всего у таких больных наблюдаются нарушения ритма, которые варьируются от единичных трепетаний до тяжелых нарушений. Это было указано в результатах исследования, проведенного учеными Варшавского университета
Это было указано в результатах исследования, проведенного учеными Варшавского университета.
Нарушения ритма часто обусловлены воспалительными процессами в сердечной мышце – миокарде и его проводящей системе, предназначенной для передачи сердечных импульсов.
Проблемы с сердцем чаще всего наблюдаются при сахарном диабете 1 типа, псориазе, ревматоидном артрите, болезни Крона, поражениях щитовидной железы. Нарушения сердечного ритма также диагностируются при аутоиммунном поражении легких – саркоидозе и обширном поражении кожи – системном прогрессирующем склерозе.
Аритмии также распространены у людей с системной красной волчанкой. Неправильный ритм регистрируется у 90% больных, причем перебои в работе сердца нередко появляются раньше других симптомов.
Сердечно-сосудистые нарушения могут иметь различный характер:
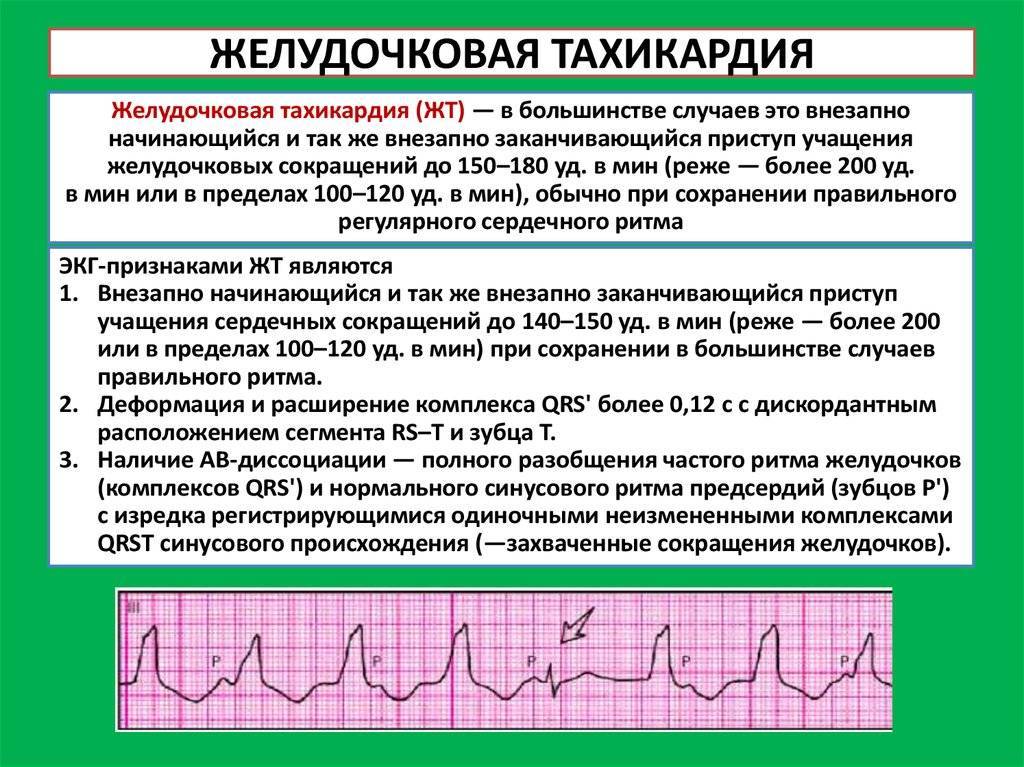
- Приблизительно четверть пациентов (23%) страдают желудочковой тахикардией – аритмией, сопровождающейся неправильной дискоординированной работой нижних отделов сердца – желудочков.
- Предсердные расстройства, при которых нарушается ритм верхних отделов сердца – предсердий, встречаются реже – в 15–17% случаев.
Самые тяжелые перебои в работе сердца – мерцательная аритмия, при которой сердце «трепещет» в груди, встречается у больных аутоиммунными патологиями в 40 раз чаще, чем у здоровых. Это было показано еще раньше – в датском исследовании, при проведении которого обследовано около 18000 пациентов с ревматизмом. Особенно часто поражаются молодые пациенты.
Что такое аритмия сердца
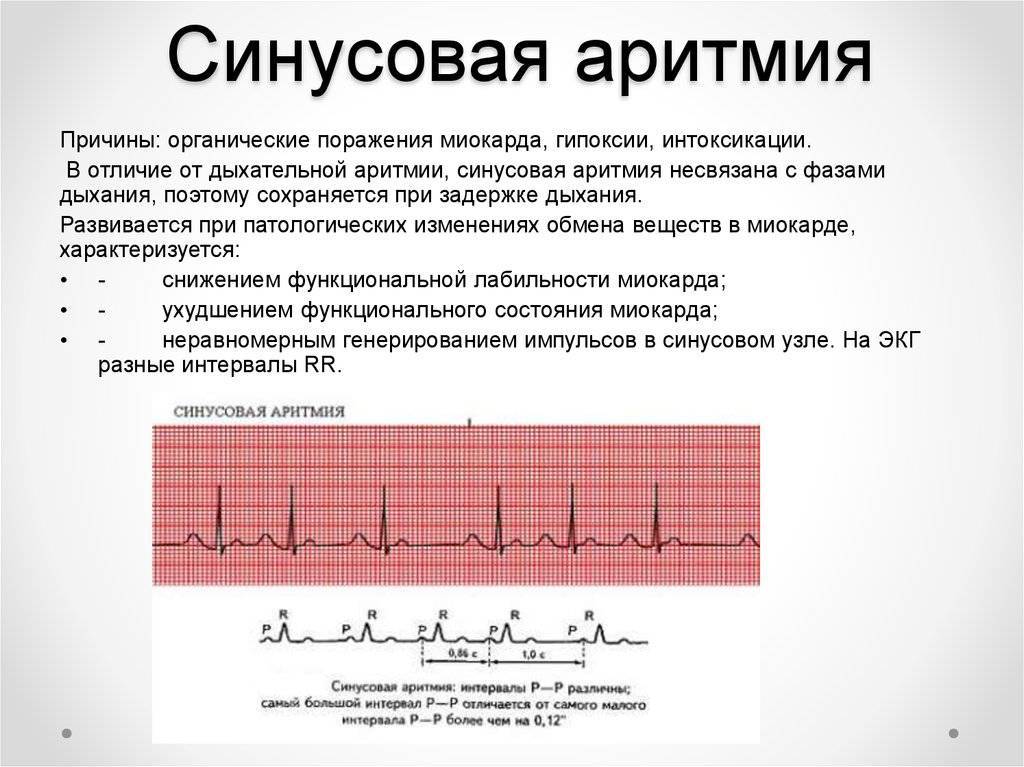
Общепризнанной, эталонной нормой работы сердечной мышцы считается стабильный синусовый ритм с частотой сердечных сокращений от 60 до 90 ударов в минуту, хотя норма частоты зависит от возраста. Так, например, у младенцев ЧСС (частота сердечных сокращений) достигает 110-140 ударов/мин., и у детей норма может быть выше, чем у взрослых. Все, что не укладывается в понятие нормы, называется аритмией – нарушением ритма. В кардиологии этому отведен отдельный крупный раздел – аритмология.
Разбираясь в том, что такое аритмия сердца более детально, стоит понимать, что в основе патологических отклонений лежат нарушения в образовании и способности проведения сердечными структурами электрических импульсов. Синусовый ритм говорит о слаженной нормальной работе всех структур, а нарушения – о дисфункции той или иной степени в том или ином отделе или узле.
Без адекватного лечения аритмия сердца может приводить к тяжелым последствиям:
- Повышение риска инфарктов миокарда как следствие;
- Развитие острой и хронической сердечной недостаточности из-за несостоятельности сердечной мышцы и значительных некомпенсированных нарушений функции перекачивания крови;
- Развитие отека легких;
- Возникновение тромбоза и риска тромбоэмболии;
- Остановка сердца.
Поэтому при первых же подозрениях на нарушение сердечного ритма, необходимо получить консультацию, пройти осмотр и обследование, определить наличие, форму и степень патологических отклонений, и с учетом индивидуальных особенностей организма разработать оптимальный план лечения. Все это входит в услуги кардиолога, который знает все особенности таких видов аритмических нарушений как:
- тахикардия (ЧСС более 90 ударов/мин.);
- брадикардия (ритм слабый – менее 60 ударов/мин.);
- экстрасистолия (появление в ритме внеочередных, «лишних» сокращений, из-за чего возникает значительный дисбаланс и дисгармония работы всех камер и структур сердца);
- мерцательная аритмия (нарушения импульсопроводимости отдельных участков миокарда и мышечных волокон, из-за которых они начинают сокращаться хаотично, тем самым вызывая дисбаланс и нагрузку на сердце);
- блокады звеньев импульсопроводящей системы миокарда (некоторые участки вовсе перестают сокращаться или развивается функциональная недостаточность атриовентрикулярного узла, ножек или пучка Гиса) и поражение синусового узла как центрального элемента, управляющего слаженной работой предсердий и желудочков с поддержанием правильной последовательности и интенсивности их сокращений.
3.Повторные приступы мерцательной аритмии
Обычно при помощи кардиоверсии удается восстановить нормальный синусовый ритм. Но нередко аритмия возвращается вновь. Она может существовать в двух формах. Если фибрилляция предсердий возникает внезапно, длится короткое время и проходит сама по себе, речь идет о пароксизмальной фибрилляции предсердий. Как правило, с течением времени эпизоды паркосизмальной фибрилляции случаются чаще и длятся дольше. В этом случае заболевание может перейти в форму стойкой фибрилляции предсердий, которая длится долго и часто не проходит самостоятельно. Опасность стойкой фибрилляции в том, что вернуть нормальный сердечный ритм в этом случае достаточно сложно. Кроме того, фибрилляия предсердий также связана с повышенным риском инсульта. Поэтому если пациент попадает в группу риска, может быть назначен постоянный прием антикоагулянтов или аспирина, помогающих предотвратить появление тромбов и инсульта. Для лечения аритмии может быть рекомендован курс приема антиаритмических препаратов. В случае если аритмия сопровождается слишком сильным сердцебиением, врач может назначить прием препаратов бета-блокаторов, блокаторов кальциевых каналов и некоторые другие. Они обычно не помогают восстановить нормальный сердечный ритм, но предотвратят слишком сильное сердцебиение.
В целом правильно подобранный курс лекарств обычно помогает справиться с аритмией и облегчить симптомы, связанные с неправильной частотой сердечных сокращений.
Может ли аритмия пройти сама по себе?
В принципе, может. Но если аритмия сохраняется несколько часов или возникли осложнения, нужно немедленно обращаться за медицинской помощью. Впрочем, даже если аритмия исчезла сама собой, не следует откладывать визит к врачу. Повторное нарушение ритма может произойти в любое время и закончиться трагически. Поэтому и самолечение мало поможет.
Как поётся в хорошей песенке: «Сколько сердце валидолом ни лечи, все равно сплошные перебои». Дело в том, что восстановление нормального ритма лучше всего проводить в первые сутки от начала аритмии. Можно устранять аритмию и позже этого срока, но тогда потребуется дополнительная подготовка. При мерцательной аритмии, когда предсердия нормально не сокращаются, в них резко замедляется кровоток и поэтому образуются кровяные сгустки – тромбы. Это происходит на вторые сутки после начала аритмии. Когда же нормальный ритм восстановится и предсердия начнут сокращаться, фрагменты тромбов могут отрываться и закупоривать сосуды какого-либо органа. Обычно тромбы уплывают в сосуды головного мозга. А это приводит к инсульту.
Именно поэтому всем, кто обратился к врачу более чем через 24-48 часов после начала аритмии, назначают препараты, замедляющие свертывание крови. Только когда будет получен эффект, а это примерно через 1-2 недели, возможно восстановление ритма.