Сколько живут люди после инсульта?
Точного прогноза не может дать ни один врач. Продолжительность жизни зависит от множества факторов:
- типа инсульта;
- распространенности поражения;
- возраста и состояния больного;
- сопутствующих заболеваний;
- своевременности обращения за врачебной помощью;
- эффективности лечения и реабилитации.
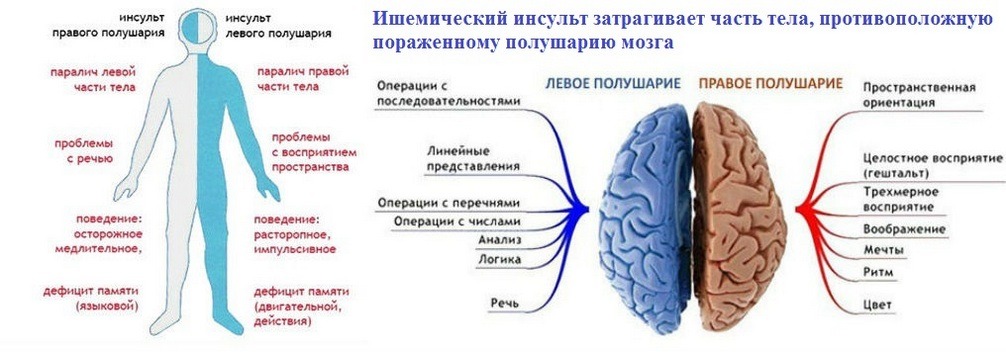
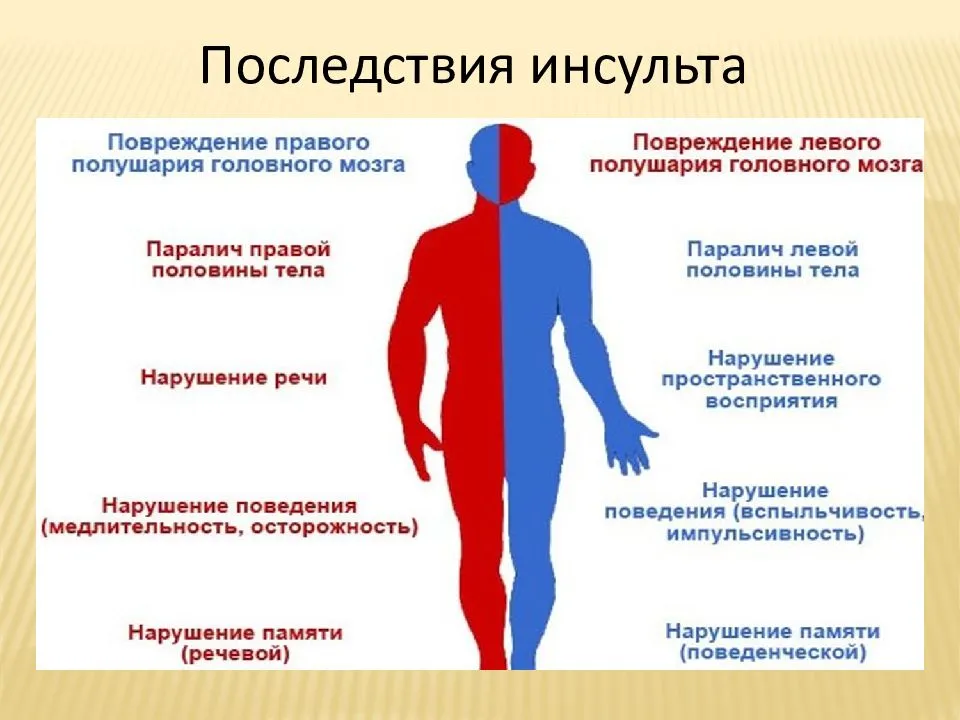
Многое зависит не только от врача, но и от родственников. Больные часто погибают не от болезни, а от неправильного ухода, вызвавшего пролежни, застойную пневмонию, гнойные поражения, почечную недостаточность и тромбоз. По данным медицинской статистики, больные с инсультом левого полушария восстанавливаются быстрее и чаще, чем люди с правополушарными поражениями.
Согласно статистике, пик смертности после инсульта приходится на первые часы. В этот период умирает:
- 12-37 % больных с ишемической формой болезни;
- 52-82 % людей с геморрагическим типом;
- 32-64 % пациентов с субарахноидальными кровоизлияниями.
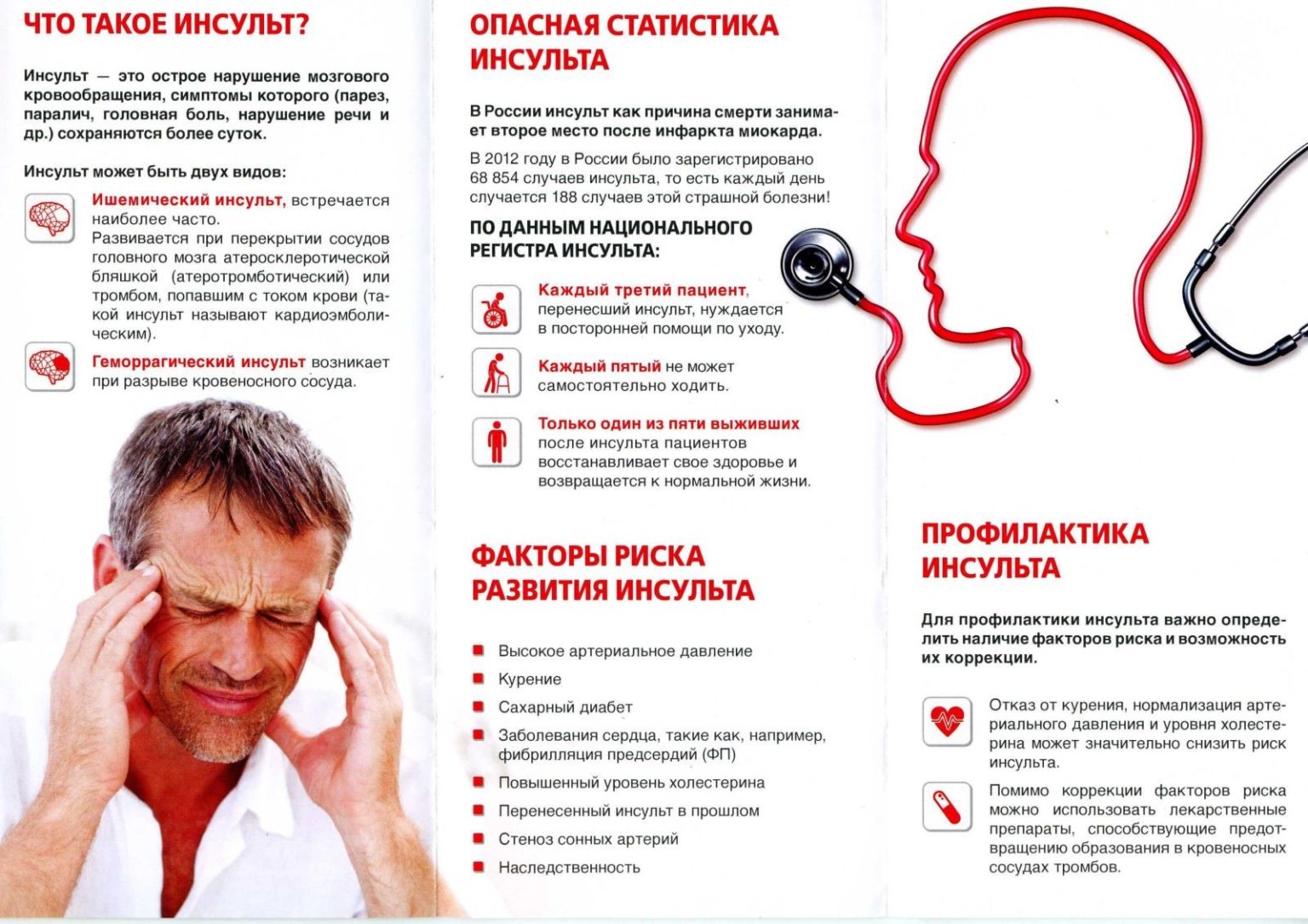
Геморрагический инсульт, встречающийся реже ишемического, оставляет человеку мало шансов. Даже в США, где достигнуты большие успехи в лечении мозговых кровоизлияний, от геморрагической формы в первые сутки умирает 62% больных. Причина кроется в том, что при разрыве сосуда кровь быстро «заливает» головной мозг и смерть наступает мгновенно. Не зря его называют «ударом».
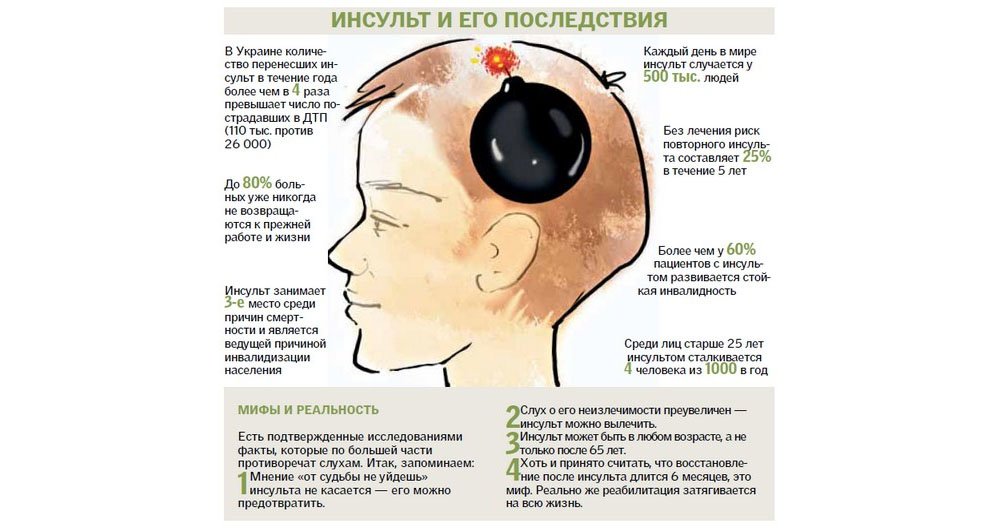
Дальнейшая статистика, говорящая, сколько живут после инсульта, еще более печальна. К концу месяца в живых остается всего 58% больных, перенёсших, в основном, ишемический инсульт, а к концу года всего 37%. Причем у 60% выживших наблюдаются стойкие мозговые нарушения, приводящие к инвалидности.
Почему инсульт дает неутешительный прогноз
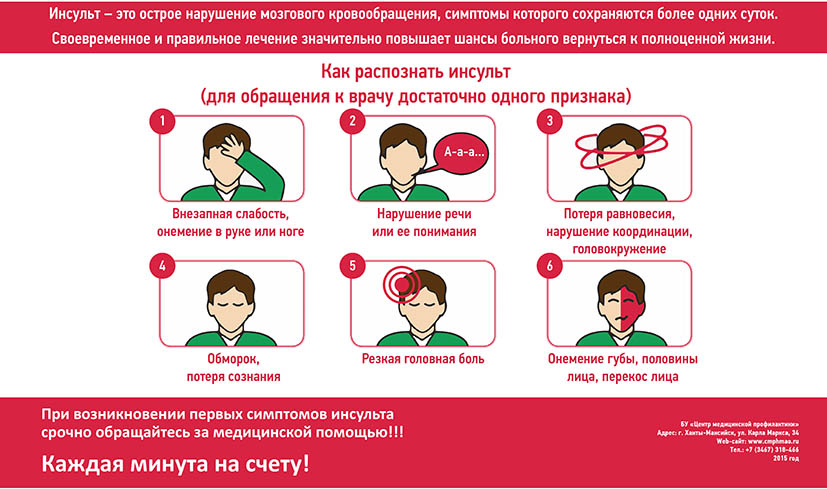
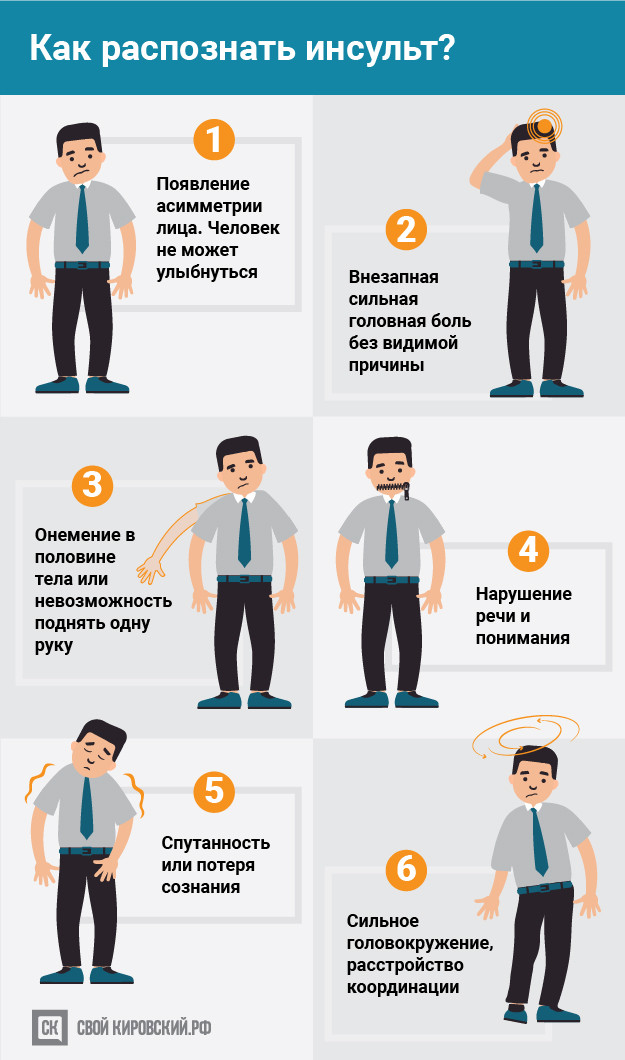
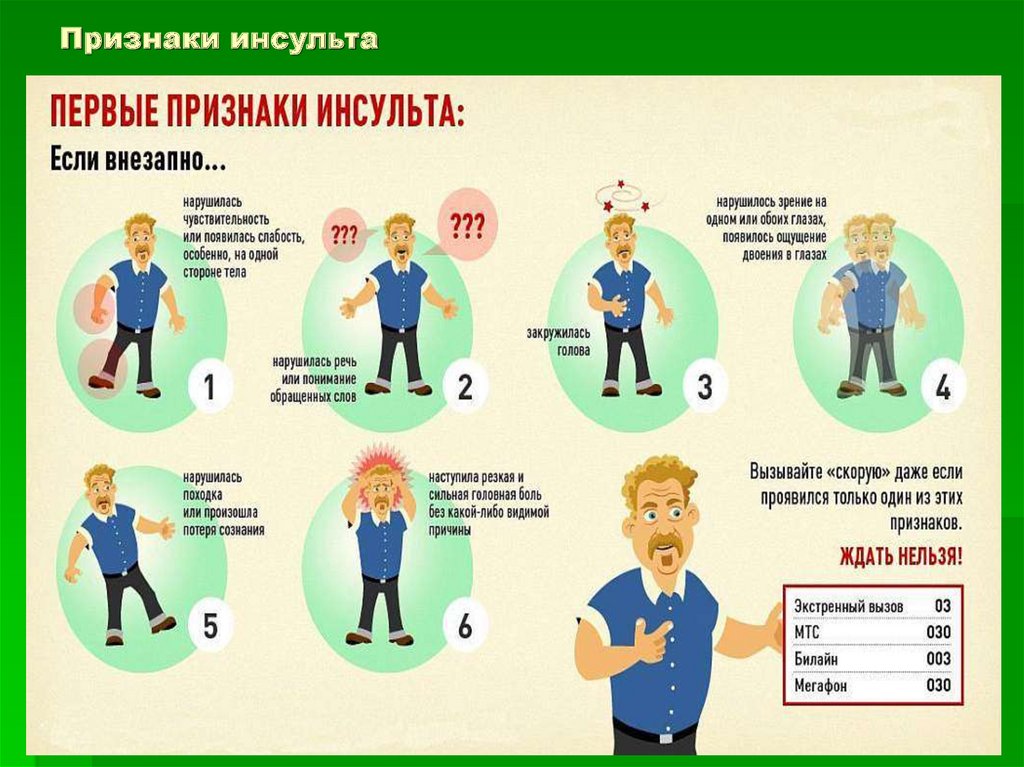
Инсульт — тяжелейшее потрясение для организма, поэтому состояние человека, пережившего удар, требует немедленной помощи. Проявления инсульта могут немного отличаться, но у всех больных наблюдаются нарушения, связанные с гибелью клеток мозга:
- Резкая боль в голове. Иногда больные говорят, что у них в голове что-то «взорвалось», а перед глазами появилась яркая световая вспышка;
- Помутнение рассудка, люди перестают воспринимать происходящее, не ориентируются в пространстве. Если речь сохранена, она становится похожей на «пьяную»;
- Теряется способность к координации движений, немеет рука, нога или половина тела. Улыбка становится перекошенной;
- Могут наблюдаться: потеря зрения, зрительные или слуховые галлюцинации.
Поскольку болезнь поражает головной мозг, она часто приводит к смерти или стойкой инвалидности. Иногда после реабилитации состояние больного постепенно приходит в норму.
Прогностические системы
Диагностические критерии степени риска, опираясь на относительную прогностическую значимость ФР, определяют величины абсолютного риска (АР) для каждого больного. Десятилетний риск для всех категорий больных оценивается от 15 до 30%. Следовательно, вероятность сердечно-сосудистых осложнений (инсульт и инфаркт) для больных с очень высоким риском окажется равной приблизительно 1,5 — 3% в год. Это немного, с учетом заболеваемости инсультом (336 человек на 100000 населения в год ). Создание более надежных прогностических систем связано с выделением патогенетических подтипов ишемического инсульта. Все инсульты разделены по механизмам нарушения кровоснабжения мозга, а не по морфологическим признакам. С этого момента врач получил возможность судить о патогенезе будущего инсульта.
Не ФР как статистический признак относительной опасности, а клинико-инструментальный синдром как фрагмент картины заболевания, способного привести к инсульту, становится основой для оценки индивидуального риска.
Повторный инсульт – прогноз и последствия
Повторное поражение мозга происходит, если не устранены причины, вызвавшие заболевание ранее: лишний вес, повышенное давление, повышенный сахар. Все это приводит к тому что к половине людей болезнь возвращается, причем в 15% — в течение первого года. Иногда больные сами виноваты в случившемся. Считая, что родились в рубашке, они начинают вести неправильный образ жизни, а, иногда, и пренебрегать лечением. В результате поражение мозговых тканей усиливается и больного ждёт повторное нарушение мозгового кровообращения
Иногда больные умирают после последствий второго инсульта, вызвавших долгое нахождение в бессознательном состоянии. Полная реабилитация у таких людей практически невозможна. Считается, что если пациент пробыл в коматозном состоянии более 4 месяцев, шансы на выживание у него минимальны.
Описано несколько случаев повторного геморрагического инсульта, который, как известно, опаснее ишемического. Больные быстро впадают в кому с практически стопроцентным летальным исходом.
Что можем сделать для вас мы?
Проконсультировать у ведущих специалистов — кардиолога, невролога, эндокринолога.
Назначить персональный план обследования при наличии факторов риска инсульта — лечение соответственно методам доказательной медицины, и меры профилактики, чтобы не допустить катастрофы.
Выполнить анализы: общие анализы, липидный профиль, сахар крови и гликированный гемоглобин, свертываемость крови.
Обследовать сердце и сосуды — выполнить ЭКГ, измерить артериальное давление, при необходимости — в режиме суточного мониторинга, сделать УЗИ сосудов головы и шеи с измерением скорости кровотока.
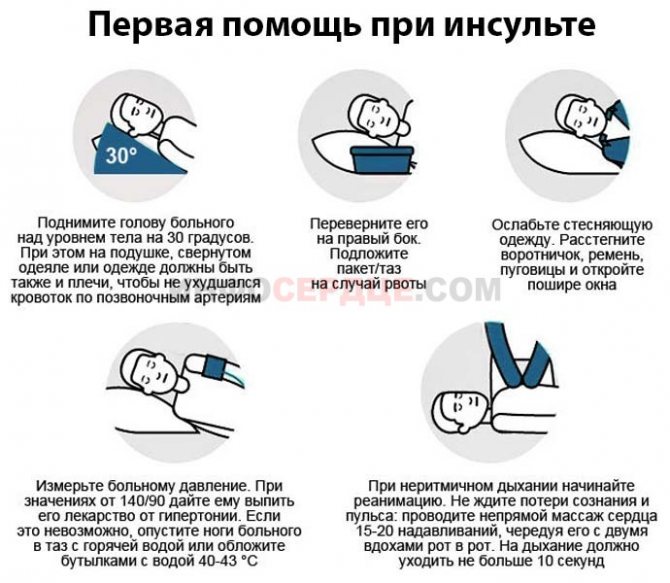
Что можно сделать до приезда врачей? Главное — без паники!
- уберите все, что мешает: снимите зубные протезы, линзы, очки, расстегните воротник, ослабьте галстук, приподнимите голову на 20-30 см, откройте окно
- человек без сознания? Откройте ему рот, слегка наклоните набок голову
- была рвота? Очистите ротовую полость от рвотных масс чистым носовым платком
- есть судороги? Уберите предметы, о которые он может пораниться или удариться
- нет пульса и дыхания? Начинайте искусственное дыхание и непрямой массаж сердца. Стоит научиться этому заранее.
- Если получится получить такую информацию, запишите названия, дозировку лекарств, которые принимает пострадавший.
Инсульт: статистика по группам риска и типу нарушений
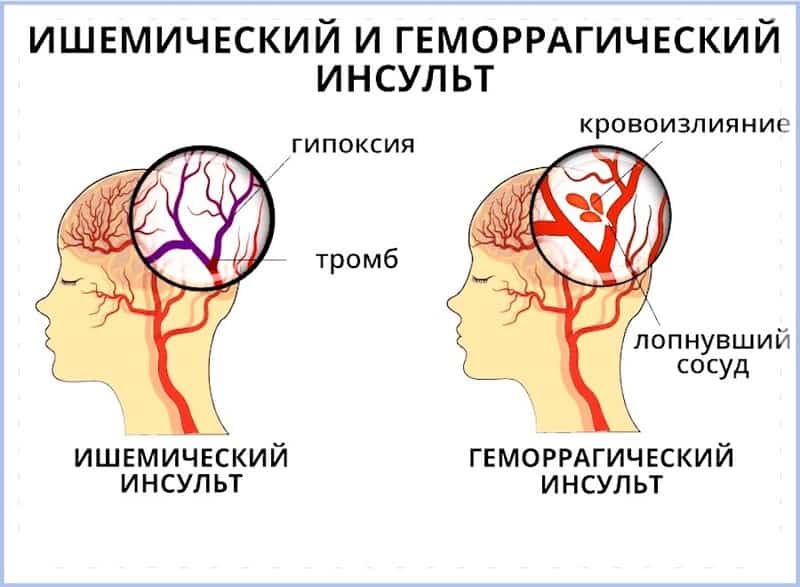
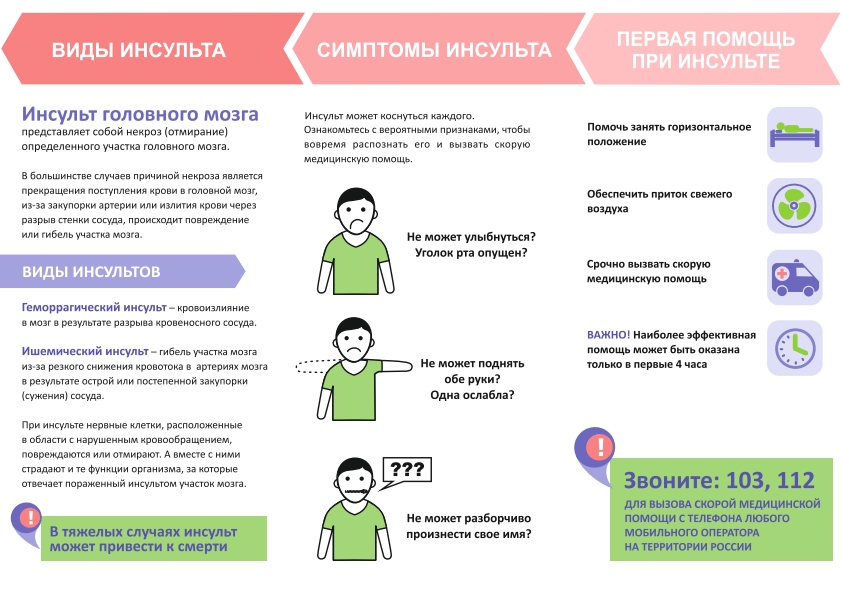
Инсультом называют острое нарушение кровоснабжения мозга, которое бывает ишемическим и геморрагическим.
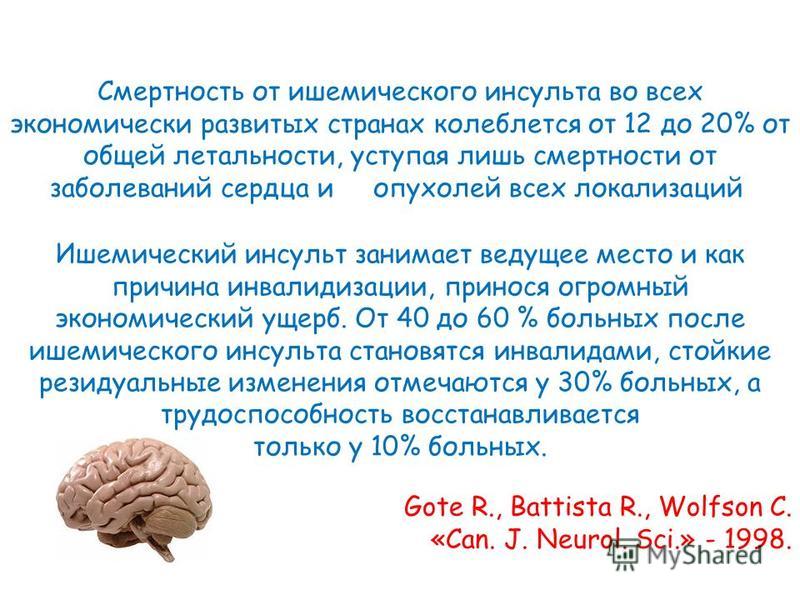
При ишемическом типе происходит омертвение мозгового участка из-за прекращения его кровоснабжения, поэтому болезнь часто называют инфарктом мозга. Чаще причина кроется в закупорке сосуда тромбом или атеросклеротическими бляшками. Болезнь в основном встречается у людей, страдающих болезнями сердца, атеросклерозом, диабетом, заболеваниями крови. Провоцирующими факторами является лишний вес и гиподинамия. Но иногда болезнь возникает у молодых, внешне здоровых людей. На этот тип инсультов приходится 85% случаев болезни.
При геморрагическом типе, называемом апоплексическим ударом, возникает кровоизлияние в мозг, вызванное разрывом сосуда. Причиной становятся врожденные сосудистые дефекты – аневризмы, представляющие собой выпячивающийся мешок на стенке сосуда. Геморрагический инсульт часто возникает у гипертоников и людей, страдающих приступами мигрени. Во время беременности риск мозгового кровоизлияния возрастает в 8 раз.
Существует две разновидности геморрагического инсульта:
- мозговой, при котором кровь изливается непосредственно в головной мозг;
- межоболочечный, когда кровоизлияние происходит между мозговыми оболочками
На оба типа приходится 15% инсультов.
Другие новости
02 июня
Сосудистые хирурги Свердловской ОКБ №1 сохранили пациентке почку, прооперировав её вне тела
Врачи отделения сосудистой хирургии Свердловской областной клинической больницы №1 успешно прооперировали екатеринбурженку с огромной аневризмой (патологическим расширением) правой почечной артерии. Чтобы сохранить женщине почку, сосудистые хирурги Алексей Гасников и Виталий Ржанников применили трансплантологическую технологию: изъяв и охладив орган специальным раствором, они выполнили основной этап операции вне тела, а затем вернули его обратно. Такие вмешательства очень редко выполняются в нашей стране.
01 июня
Лучшее лекарство для детей – улыбки и хорошее настроение!
В первый день лета природа подарила жителям Екатеринбурга тёплую солнечную погоду, от чего на душе радостно вдвойне. Ведь 1 июня во многих странах отмечается один из самых старых международных праздников – День защиты детей. В связи с этим в столице Урала прошло множество массовых, развлекательных и культурных мероприятий для детей. Не остались в стороне от праздника и свердловские медучреждения.
31 мая
В СОКБ №1 впервые выполнили операцию ребёнку с крайне редкой врождённой патологией сосудов мозга
В Свердловской областной клинической больнице №1 впервые выполнили операцию ребёнку с очень редким и крайне опасным пороком развития сосудов головного мозга – артериовенозной мальформацией (АВМ) вены Галена (названой так в честь открывшего её древнеримского медика).
25 мая
Свердловские врачи объяснили, почему важна профилактика заболеваний щитовидной железы
Ежегодно 25 мая во многих странах отмечается Всемирный день щитовидной железы. Данная эндокринная железа является прообразом дирижёра, который помогает организму гармонично функционировать и правильно развиваться. Ведь вырабатываемые ей тиреоидные гормоны регулируют обмен веществ, нарушение которого чревато неправильной работой репродуктивной, сердечно-сосудистой, нервной и иммунной систем организма, а также потерей конгитивных (умственных) и физических возможностей
Поэтому врачи рекомендуют уделять должное внимание профилактике, диагностике и лечению заболеваний щитовидной железы.
24 мая
Почти 200 тавдинцев прошли обследования в «Диамобиле», возобновившем выезды после перерыва на зиму
В середине мая состоялся первый в этом году выезд мобильного лечебно-профилактического модуля «Диамобиль» Свердловской областной клинической больницы №1 (СОКБ №1). В течение недели, с 16-го по 20-е число, бригада врачей областной больницы работала в Тавде, где проконсультировала 192 пациента с сахарным диабетом.
23 мая
Свердловские врачи спасли женщину с тяжёлым осложнением после инфаркта с помощью ЭКМО
Врачи Свердловской областной клинической больницы №1 спасли пенсионерку с тяжелейшим осложнением инфаркта миокарда
И хотя экстренно поступившая пациентка была из разряда «неоперабельных», в ходе консилиума заведующий реанимационно-анестезиологическим отделением СОКБ №1 Александр Левит настоял на проведении кардиохирургического вмешательства. После чего функции лёгких и сердца женщины удалось восстановить с помощью экстракорпоральной мембранной оксигенации (ЭКМО) – метода временной поддержки жизни пациента, заключающегося в искусственном кровообращении и насыщении крови кислородом.
Как это касается вас?
Эти примеры абсолютно реальны. Мы их привели не для того, чтобы вас напугать. А чтобы вы:
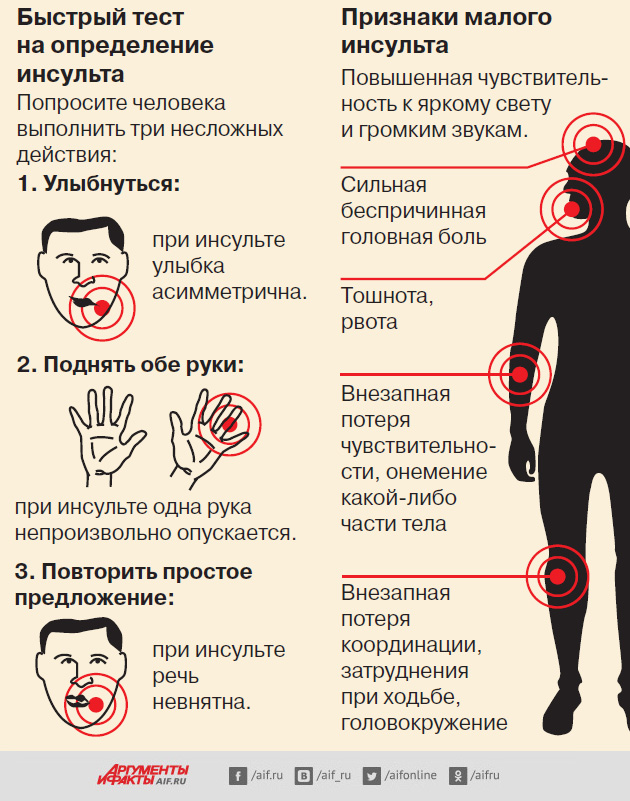
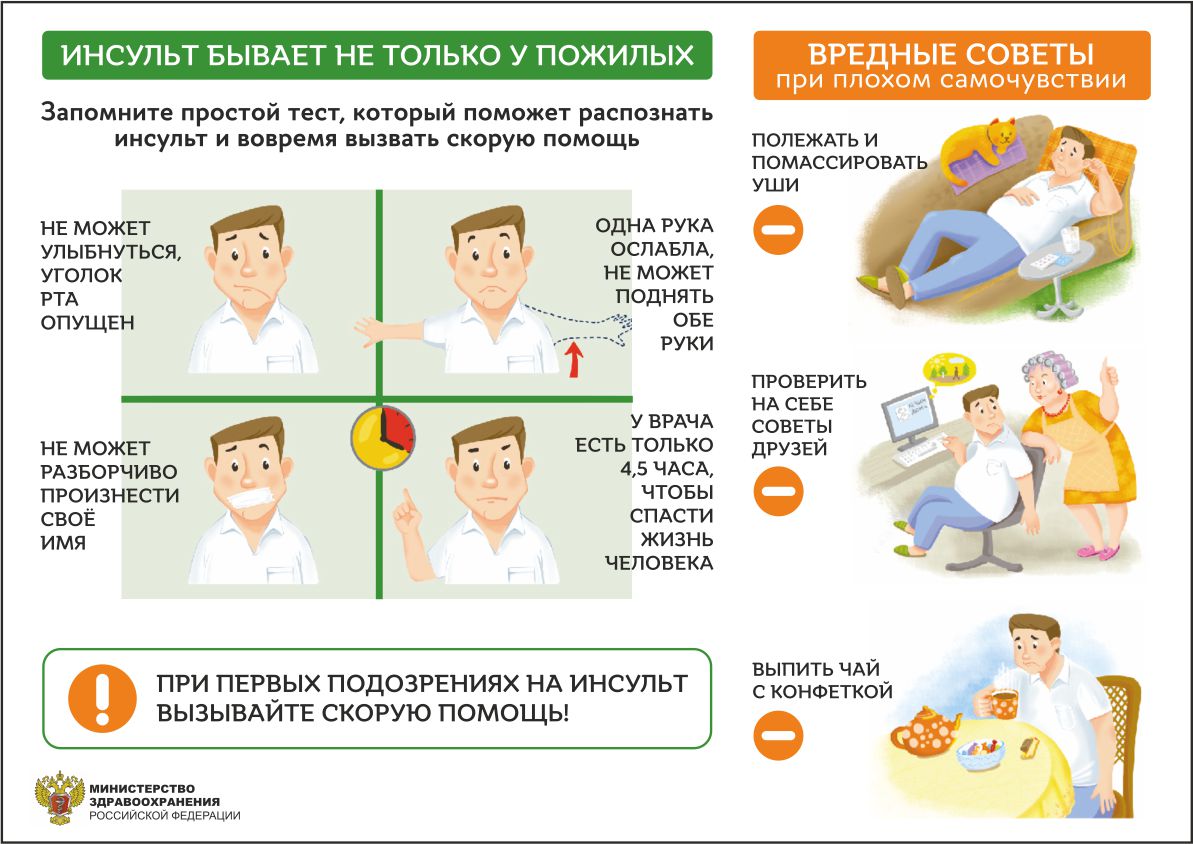
знали признаки инсульта, чтобы помочь себе близким и окружающим. Правило УДАР:
У – Улыбка. Попросите человека улыбнуться. Кривая, несимметричная улыбка — один из признаков инсульта.Д – Движение. Попросите поднять одновременно вверх обе руки, или обе ноги — при инсульте одна из конечностей поднимается медленнее и ниже.А – Артикуляция. Попросите произнести слово «артикуляция» или несколько фраз – если дикция нарушена, речь заторможена или звучит странно — это признак инсульта.Р – Решение. Если вы обнаружили нарушения хотя бы в одном из пунктов (по сравнению с обычным состоянием) – звоните в скорую помощь. Расскажите диспетчеру, какие признаки инсульта (УДАРа) вы обнаружили, и выедет специальная реанимационная бригада. Фактор времени играет решающую роль.
- Знали и смогли избежать факторов риска: гипертонии, диабета. Избегали алкоголя и курения. Умели бороться со стрессом, избегали физического перенапряжения и своевременно выявляли болезни сердца.
- Занимались профилактикой. Регулярно сдавали анализы – здесь важен холестерин крови; делали ЭКГ, посещали невролога и кардиолога, контролировали артериальное давление. Если есть диабет – контролировали и лечили его.
Оценки степени риска инсульта
Для оценки индивидуального риска из данных обследования (клинические, ультразвуковые, лабораторные) нужно выбрать сведения, доказавшие свое прогностическое значение.
Основным источником доказательной информации о степени риска И являются результаты клинических испытаний лекарственных средств (РКИ). В ходе РКИ определяется влияние лекарств на патологические синдромы. Симптомокомплексы, имеющие очевидное прогностическое значение, надежную статистическую связь с сосудистым событием, отвечающие снижением абсолютного риска (АР) на лечебное воздействие, являются репрезентативными синдромами (РС). Они представляют врачу наиболее значимые в прогностическом отношении патологические процессы.
АР характеризует вероятность развития инсульта в течение определенного промежутка времени и выражается обычно в процентах. Индивидуальный прогноз строится на основании данных, полученных при проведении прогностических исследований или клинических испытаний в аналогичной группе больных.
Для оценки индивидуального риска, в практическом отношении, достаточно оперировать цифрами, кратными 5, что значительно облегчает расчеты. Индивидуальный риск должен быть рассчитан на один год.
Современные публикации основываются на анализе четырех основных групп заболеваний, наиболее тесно связанных с развитием инсульта, и поэтому несущих все признаки РС. Это: 1) АГ; 2) заболевания сердца с нарушениями ритма и внутрисердечной гемодинамики; 3) стенозы брахиоцефальных артерий; 4) гиперкоагуляция.
Наиболее полные данные о степени риска можно получить при изучении АГ (Carter, HSCSG, TEST, PROGRESS). Мета-анализ 9 проспективных исследований, проводившихся в течение 10 лет (420 000 человек) показал, что повышение АД увеличивает десятилетний риск инсульта до 46%]. Следовательно, абсолютный, индивидуальный риск инсульта у больных АГ составляет приблизительно 4,6 -5% в год.
Годовой риск инсульта при заболеваниях сердца колеблется от 3 до 6% в год. Большее значение имеют нарушения ритма сердца, с которыми ассоциируется более 20% ишемических инсультов. Пятилетний риск инсульта у больных с нарушениями ритма составляет 21,3%. Это значит, что абсолютный риск И при заболеваниях сердца приближается к 5% в год.
Стенозирующий атеросклероз брахиоцефальных артерий оказывает существенное влияние на прогноз – при сужении сонной артерии более 75% АР достигает 5,5%. При наличии изъязвления бляшки вероятность инсульта увеличивается до 7,5% в год. По обобщенным данным риск развития инсульта при асимптомном стенозе колеблется от 1,9 до 5,9% в год.
Термин «гиперкоагуляция» (ГК) наиболее точно отражает результаты нарушений в системе гемостаза, формирующих атеротромбоз. О величине АР можно судить по группе плацебо в рамках РКИ. В течение 3 лет наблюдения (исследование ACILA) инсульт перенесли 15% больных — годовой риск составил 5%. Близкие результаты продемонстрировали и другие исследования.