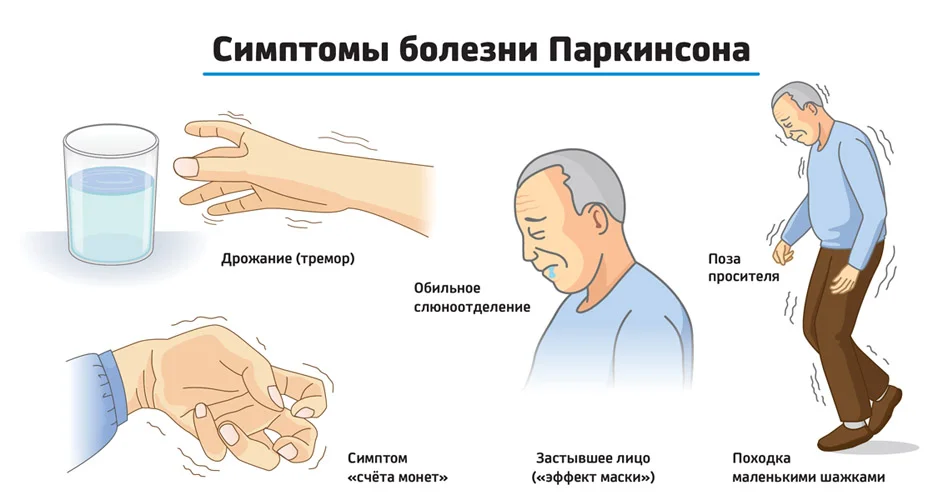
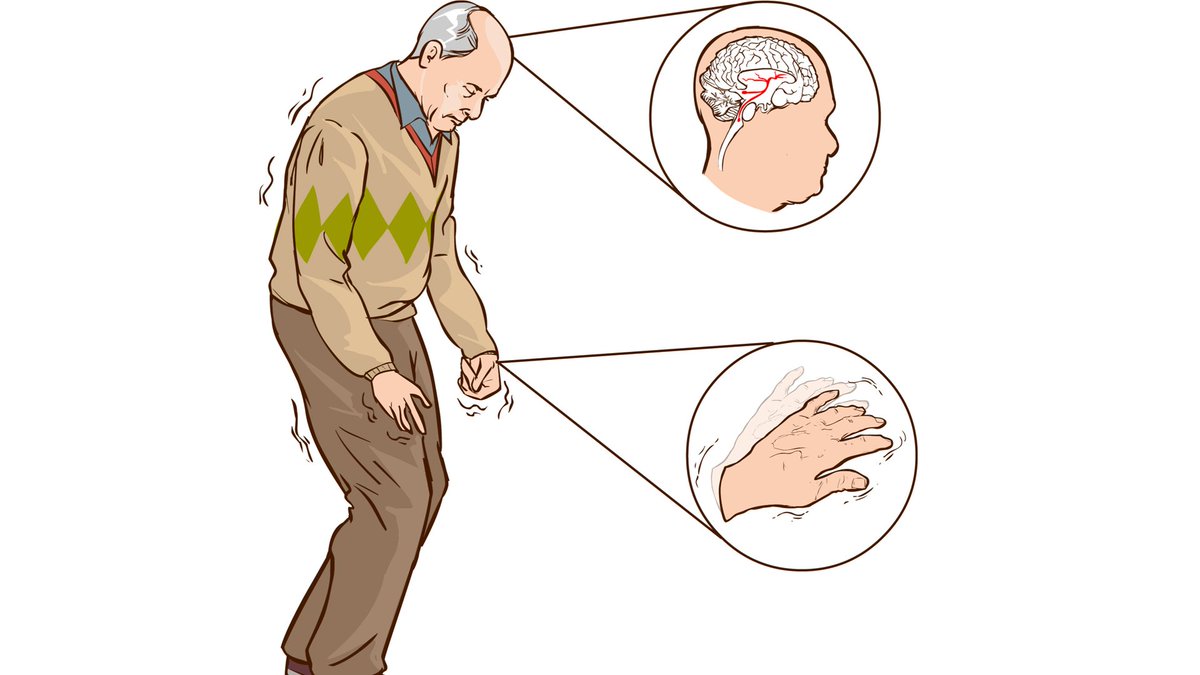
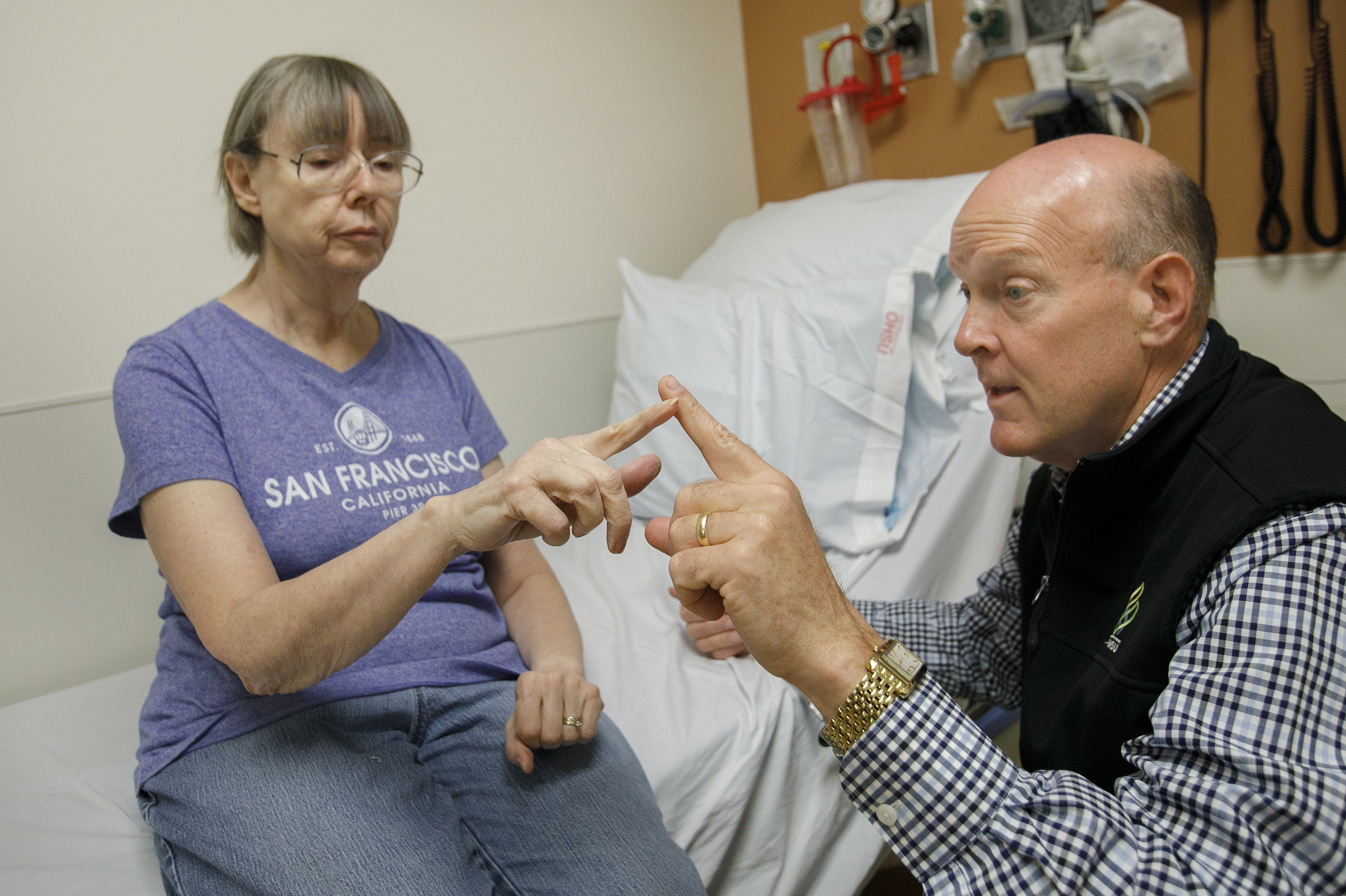Диагностика болезни Паркинсона
Современная медицина не располагает возможностью постановки диагноза данного заболевания путем проведения лабораторных анализов. В связи с этим выявить синдром сложно, как сложно и отличить истинное заболевание от прочих патологических состояний, сопровождающихся паркинсонизмом. Диагноз ставится на основе симптомов и признаков болезни Паркинсона, исследование которых проводится в три этапа.
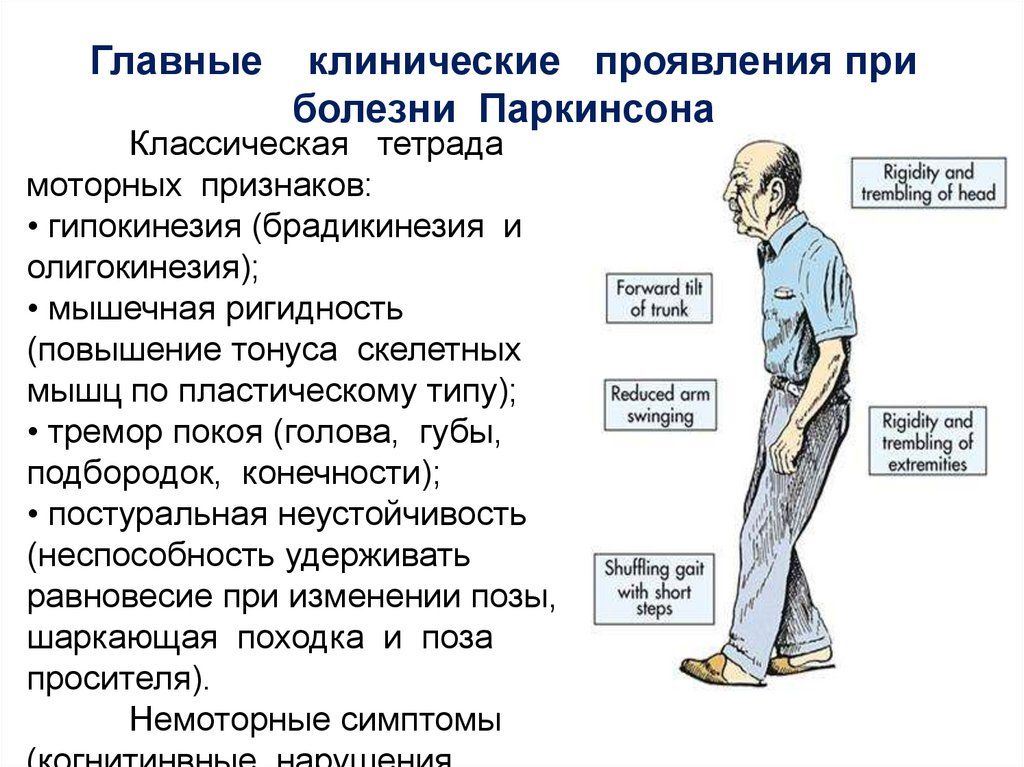
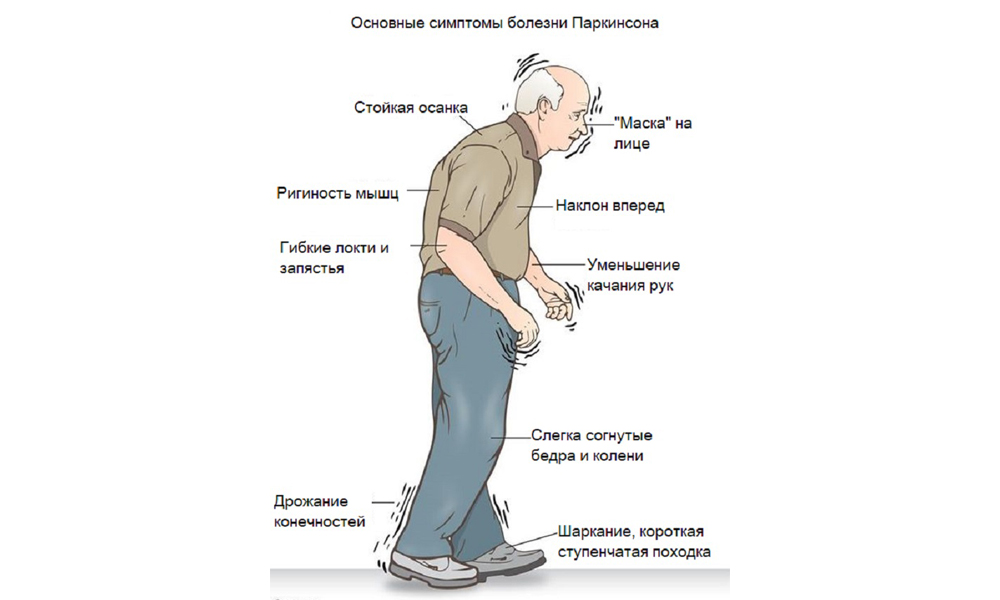
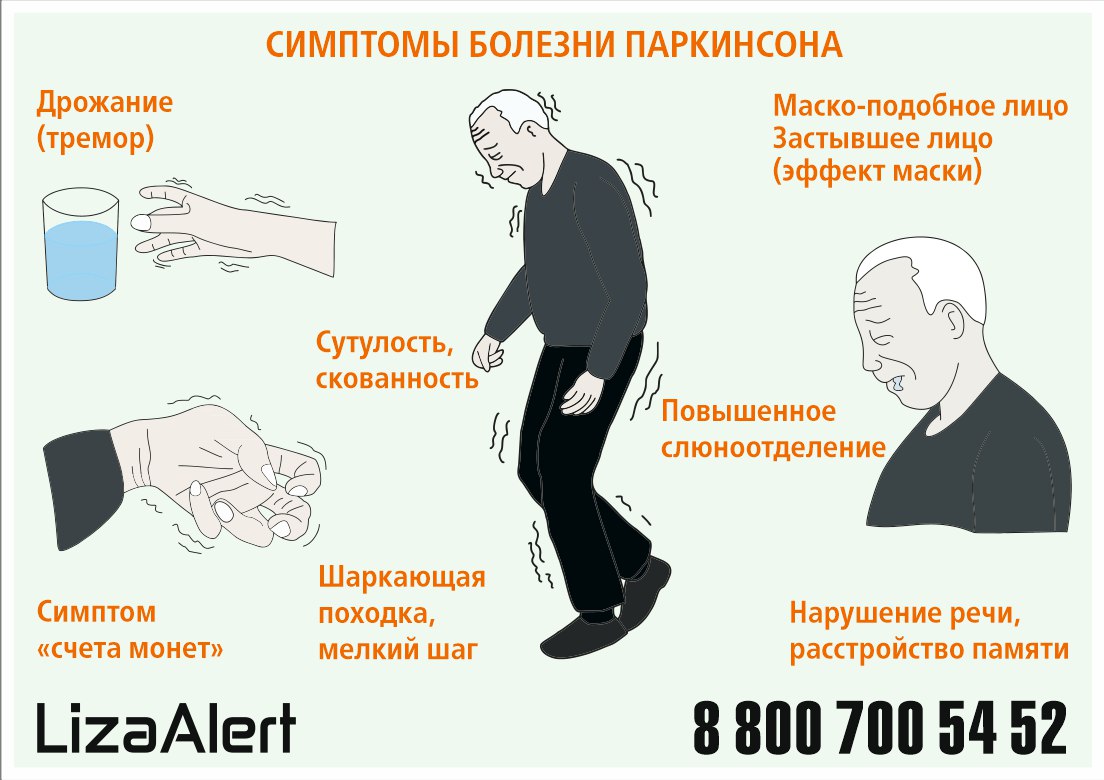
- На первом этапе врач путем физического обследования пациента выявляет симптомы, указывающие на паркинсонизм: мышечное дрожание, скованность, трудности в сохранении равновесия.
- На втором этапе производится выяснение признаков, которые могут исключать синдром и свидетельствовать о другом заболевании с проявлением паркинсонизма. Для этого врач изучает историю болезни пациента: возможные травмы, опухоли, инсульты, лечение нейролептиками, отравления токсинами и прочие факторы. Особое значение имеют отклонения в движении глаз, симптомы вначале заболевания, наличие рефлекса Бабинского, отсутствие положительной динамики после приема противопаркинсонических медикаментов.
- Третий этап — подтверждение синдрома при наличии соответствующих признаков. Это длительное течение и прогрессирование заболевания, поочередное вовлечение сторон тела, феномен Вестфаля, симптом голени. Если назначенный противопаркинсонический препарат оказал положительное воздействие — это также является признаком болезни Паркинсона.
Причины болезни Паркинсона
- Старение – с возрастом количество нервных клеток снижается, это приводит и к снижению количества дофамина в базальных ганглиях, что может спровоцировать болезнь Паркинсона;
- Наследственность – несмотря на то, что ген болезни Паркинсона до сих пор не выявлен, у многих пациентов выявлено наличие этой болезни в генеалогическом древе, в частности детская форма заболевания объясняется именно генетическими факторами;
- Факторы окружающей среды – различные токсины, пестициды, тяжёлые металлы, ядовитые вещества, свободные радикалы могут спровоцировать гибель нервных клеток и привести к болезни Паркинсона;
- Лекарственные препараты – некоторые нейролептические препараты (например, антидепрессанты) нарушают обмен дофамина в центральной нервной системе и вызывают побочные эффекты, схожие с симптомами болезни Паркинсона;
- Травмы и заболевания головного мозга – ушибы, сотрясения, а также энцефалиты вирусного или бактериального происхождения могут повредить структуры базальных ганглиев и спровоцировать болезнь;
- Неправильный образ жизни – к болезни Паркинсона могут привести такие факторы риска, как недосыпание, постоянные стрессы, неправильное питание, авитаминозы и др.;
- Другие заболевания – атеросклероз, злокачественные опухоли, заболевания эндокринных желез могут привести к такому осложнению, как болезнь Паркинсона.
Чем лечить ковид?
Противовирусные препараты
Эффективных средств против SARS-CoV-2 пока не разработано . А рекомбинантный интерферон альфа-2b и противомалярийные средства, используемые в общей популяции, противопоказаны к применению у будущих мам. Чем же лечить это заболевание?
Есть лишь один препарат, который разрешен для лечения ковида во время беременности и в послеродовом периоде. Это Гриппферон .
Начинать лечение Гриппфероном нужно при появлении первых симптомов и не позднее 7–8 дней от начала болезни.
Восстановление водно-солевого баланса
При лечении COVID-19 необходимо восполнять суточную потребность организма в жидкости. В среднем необходимо выпивать 2,5–3,5 литра в сутки.
Но высокая температура, одышка, повышенная потливость, диарея и рвота могут потребовать увеличения объема потребляемой жидкости.
Профилактика тромбов
Адекватный питьевой режим и двигательная активность играют главную роль в тромбопрофилактике при ковиде во время беременности . Но не стоит пренебрегать применением антикоагулянтов.
Гепаринотерапия требуется всем беременным, которые подлежат госпитализации (среднетяжелые и тяжелые формы).
Легкая форма заболевания также может послужить основанием для назначения лечения низкомолекулярными гепаринами (НМГ). В частности, при наличии сопутствующих заболеваний, требующих профилактики, или таких факторов риска, как:
-
ожирение;
-
артериальная гипертензия;
-
сахарный диабет;
-
возраст старше 35 лет и другие.
Рекомендуются профилактические дозы НМГ с продолжением лечения после полного выздоровления в течение 7–14 дней.
Симптоматическое лечение
Оно включает в себя:
-
жаропонижающие лекарственные средства;
-
комплексную терапию ринита и фарингита;
-
комплексную терапию бронхита.
Сбивать необходимо температуру выше 38,0 °C. Резкие головные боли, повышение артериального давления, выраженное сердцебиение могут послужить основанием для приема жаропонижающих средств при более низких цифрах. Препарат первого выбора — парацетамол. В 1-м и 2-м триместрах беременности может быть назначен целекоксиб.
При заложенности или выделениях из носа рекомендованы промывания или орошения носовых полостей солевыми растворами на основе морской воды. В случае их неэффективности показаны назальные деконгестанты или средства с антисептическим действием.
Кашель и одышка при ковиде-19 во время беременности нередко становятся основанием для назначения лечения с помощью бронхорасширяющих средств. На протяжении всей беременности может быть использован сальбутамол, а во 2-м и 3-м триместре — ипратропия бромид + фенотерол, а также ингаляции разжижающих мокроту средств с помощью небулайзера (например, амброксола).
Антибиотики назначаются лишь в том случае, когда есть подозрение на бактериальную инфекцию с характерными симптомами.
Виды психозов и их значимость в современной диагностике
В современной психиатрии психоз рассматривается как патология, которая сопровождается расстройством душевного состояния и нарушением психики. У пациента наблюдается деформация реального окружения, искажается мышление, нарушается умственная деятельность. Если сравнивать такие заболевания как психоз и невроз, то они кардинально отличаются друг от друга.
При психозе происходят глубокие изменения в психической деятельности и личности человека, это тяжёлая форма поражения нервной системы, если сравнивать его с неврозом, который относят к более лёгкой степени болезни. Помочь в лечении неврозов может и психолог, и психотерапевт, а вот психоз, как правило, лечат психиатры.
Причины, способствующие возникновению и развитию психоза, могут носить как внешний, так и внутренний характер. Внешние факторы:
- стрессовые состояния;
- моральные травмы;
- болезни инфекционной природы;
- злоупотребление алкоголем и наркотиками;
- неконтролируемый приём лекарственных препаратов;
- интоксикация промышленными и прочими вредными веществами.
Психоз – очень сложное состояние, его может спровоцировать фактор извне, а затем внутренние проблемы способствуют усугублению. Когда происхождение психического расстройства связано с внутренним состоянием, то возникает эндогенный психоз. Обычно его образование сопряжено с нарушениями в нервной и эндокринной системах.
В зависимости от происхождения принята следующая классификация психозов:
- ситуационный — возникает в результате психотравмирующего фактора;
- органический — развивается как осложнение после новообразований в головном мозге, инфекций, инфаркта и других болезней. Травматический психоз диагностируют при травмировании головы, при этом иногда может наблюдаться эпилепсия.
- реактивный психоз – это итог сильной психологической травмы, является временным и хорошо поддаётся лечению;
- абстинентный (алкогольный психоз) характерен для алкоголиков или пациентов после отмены привычных для них препаратов. Острый психоз при алкоголизме может быть результатом длительного запоя и сопровождаться галлюцинациями и различными психическими расстройствами;
- интоксикационный как следствие отравления химическими, наркотическими или лекарственными веществами;
- соматогенный психоз проявляется при патологиях в работе внутренних органов и систем, это своеобразная реакция человека на болезнь в виде страха и тревоги.
По клинической картине психотические расстройства делятся на:
- истерический психоз, симптомы которого выражены в повышенной возбудимости больного;
- ипохондрический психоз — в таких случаях у пациента есть страх перед несуществующим смертельным заболеванием;
- параноидальный психоз, при котором страдает окружение больного человека, у него появляются бредовые мысли, ощущения ненависти и агрессии к близким;
- депрессивный психоз, когда пациент испытывает чувство угнетённости и безразличия;
- маниакальный психоз, при этом у больного человека есть какая-то цель, и он одержим ею;
- маниакально-депрессивный психоз, или циркулярный, для которого характерно чередование маниакальной и депрессивной фаз;
- комбинированный психоз – сочетание нескольких психотических нарушений одновременно.
Ещё один вид психоза — послеродовой — встречается довольно редко. В отличии от послеродовой депрессии, у женщины развиваются тяжёлые психические расстройства, направленные на нанесение телесных и других повреждений себе и ребёнку.
Проявления психоза очень разнообразны. К факторам риска возникновения болезни можно отнести:
- возраст;
- пол;
- проживание в крупных мегаполисах;
- социальные условия;
- психофизиологическую конституцию.
Психозы могут возникнуть в разные периоды жизни. В молодом возрасте возможен маниакально-депрессивный психоз, когда происходят судьбоносные изменения в жизни, в более зрелом возрасте – старческий. У мужчин чаще встречаются алкогольный и травматический психоз. Люди, проживающие в городских условиях, больше подвержены стрессам и различным видам психозов и неврозов. Часто психические расстройства сопровождают людей, которые не смогли проявить себя в социуме. Темперамент и психофизиологическая конституция также влияют на склонность к психозам.
Каждый случай психоза очень индивидуален, поэтому диагностировать патологию должен опытный психиатр, рассматривая клиническую картину и динамику развития болезни. Диагностика на начальных этапах заболевания намного облегчает проводимое лечение и улучшает прогноз.
Что собой представляет ПМДР
Предменструальное дисфорическое расстройство – это циклическое гормональное расстройство настроения, которое обычно считается наиболее тяжелой формой предменструального синдрома (ПМС).
В то время как до 85% женщин страдают от ПМС, только около 5% женщин имеют диагноз ПМС.
Хотя основные симптомы связаны с подавленным настроением и тревогой, также наблюдаются поведенческие и физические симптомы. Чтобы диагностировать предменструальное дисфорическое расстройство, женщина должна испытывать симптомы на протяжении большей части менструального цикла предыдущего года, и эти симптомы должны отрицательно сказаться на работе или социальном функционировании.
Предменструальное дисфорическое расстройство более тяжелое, чем предменструальный синдром (ПМС). Симптомы, присутствующие при ПМС, обычно не влияют на повседневную жизнь и менее выражены по интенсивности. Хотя для женщин нормально испытывать перепады настроения в дни, предшествующие менструации; Симптомы тяжелой депрессии, тревоги и суицидальных мыслей не возникают при ПМС.
Может быть назначена группа антидепрессантов, называемых селективными ингибиторами обратного захвата серотонина (СИОЗС).
Симптомы предменструального дисфорического расстройства обычно повторяются каждый месяц до и во время менструации. Симптомы обычно начинаются за 7-10 дней до менструации и ослабевают в течение нескольких дней после начала менструации. Симптомы полностью исчезают до следующей предменструальной фазы.
Дополнительные методы исследования
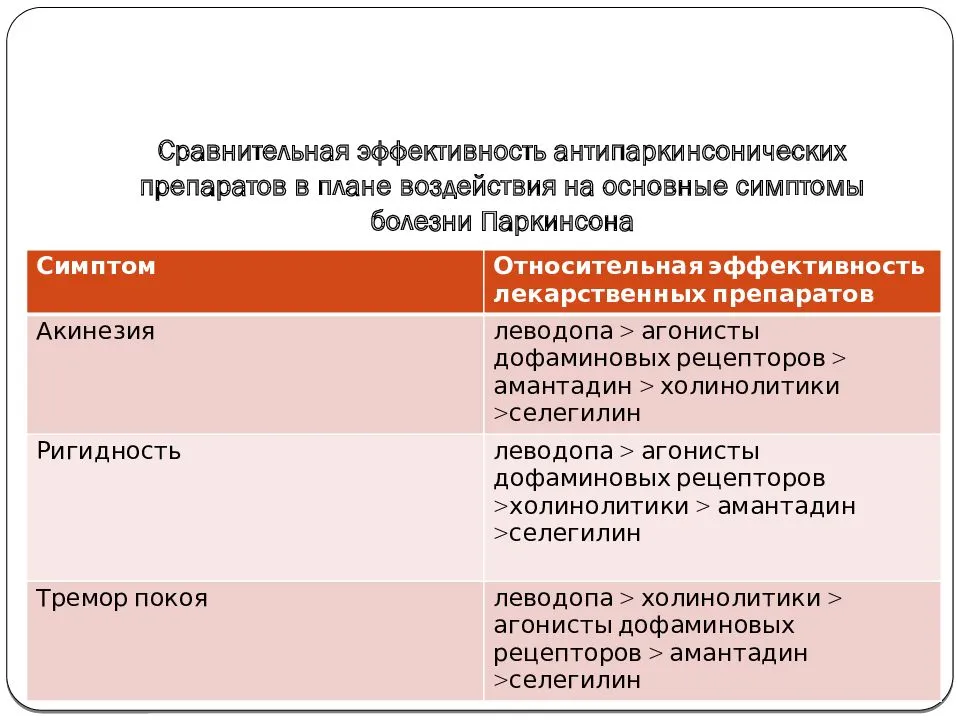
В настоящий момент нет методов лабораторного или инструментального исследования, которые были бы обязательны у каждого пациента с подозрением на БП. В последние годы больным с БП часто проводят КТ или МРТ головного мозга, однако чаще всего в этом нет необходимости, и в большинстве случаев диагноз может быть установлен на основе клинических данных. Тем не менее, если клиническая картина у больного с синдромом паркинсонизма отклоняется от классического варианта, свойственного БП, в частности, отсутствует типичная реакция на дофаминергические средства, – необходимо проведение нейровизуализации.
При начале заболевания до 50 лет важно исключить гепатолентикулярную дегенерацию, о которой могут свидетельствовать роговичное кольцо Кайзера–Флейшера, низкий уровень церулоплазмина, повышение интенсивности сигнала от базальных ганглиев и мозжечка на Т2-взвешенных МРТ изображениях, повышенная экскреция меди с мочой. Диагностическую значимость может иметь и транскраниальная сонография глубинных структур мозга, выявляющее при БП гиперэхогенные изменения в проекции черной субстанции, связанные с накоплением железа и установленные в 92% случаев клинически вероятной БП, однако его результаты можно интерпретировать лишь в клиническом контексте
Диагностическую значимость может иметь и транскраниальная сонография глубинных структур мозга, выявляющее при БП гиперэхогенные изменения в проекции черной субстанции, связанные с накоплением железа и установленные в 92% случаев клинически вероятной БП, однако его результаты можно интерпретировать лишь в клиническом контексте.
Из практически важных, но пока отсутствующих в нашей стране, методов диагностики следует упомянуть позитронно-эмиссионную томографию (ПЭТ) и однофотонную эмиссионную компьютерную томографию (ОФЭКТ), позволяющие изучить синаптическую передачу на всех уровнях, а также проводить мониторинг патологического процесса. При выявлении снижение накопления F18-флюородопы при ПЭТ и β-CIT при ОФЭКТ в полосатом теле можно говорить о вовлечении в патологический процесс пресинаптических нигростриарных терминалей (первичный паркинсонизм). Определение снижение накопления 11С-раклоприда (лиганд D2рецепторов) при ПЭТ будет указывать на уменьшение количества дофаминовых рецепторов в полосатом теле (паркинсонизм «плюс»).
Прогноз и профилактика болезни Паркинсона
В наши дни данное заболевание продолжает оставаться неизлечимым. Сегодня медики не могут предложить препараты, способные восстанавливать структуру мозга. Прогноз развития связан с возрастом больного, наличием сопутствующих диагнозов.
Выраженность симптоматики позволяет снизить своевременное диагностирование и назначение действенной терапии. Прогноз развития зависит:
- возраста первых проявлений, чем моложе, тем больше у организма сил на сопротивление скорому развитию с частыми атаками, приводящими к гибели нейронов;
- перспективы использования современных препаратов, в том числе Леводопы. Это средство сегодня в РФ входит в список медикаментов, назначаемых федеральным льготникам по СНИЛС;
- возможности использования инновационных операционных методов, чаще всего предлагаемых пациентам молодого и среднего возраста, которые способны выдержать оперативное вмешательство.
За счет отсутствия точных данных о причинах начала болезни Паркинсона точные методы профилактики также неизвестны. Но для снижения рисков рекомендуется вести здоровый образ жизни, отказаться от приема наркотических препаратов, алкоголя. Важным вариантом профилактики становится регулярное прохождение диспансеризации.
Причины патологий плода: что влияет на рождение детей с генетическими отклонениями
К фактором, способствующим рождению детей с генетическими аномалиями, относятся:
- Генетическая предрасположенность. Гены — это информация, закладываемая от обоих родителей. Определяются такие показатели, как рост, цвет глаз и волос. Точно также закладываются и различные отклонения, если у обоих или у одного из родителей имеется повреждённый ген. Вот почему запрещается вступать в брак близким родственникам. Ведь тогда возрастает вероятность вынашивания плода с генетической патологией. С партнером, имеющим противоположный генетический набор, больше шансов родить здорового малыша.
- Возраст родителей. К группе риска относятся мамы старше 35 лет и папы старше 40 лет. С возрастом снижается иммунитет, возникают хронические заболевания, и иммунная система женщины попросту «не заметит» генетически повреждённого сперматозоида. Произойдёт зачатие, и, если у молодой женщины организм сам отторгнет неполноценный плод, у возрастной мамы беременность будет проходить более спокойно.
- Вредные привычки мамы. Практически 90% патологических беременностей проходит при маловодии. У курящей женщины плод страдает от гипоксии, продукты распада альдегидов (спиртов) на начальных сроках беременности приводят к мутациям и отклонениям. У алкоголичек в 46% случаев дети рождаются с генетическими патологиями. Спирты также «ломают» генетические цепочки и у отцов, которые любят выпить.
- Инфекции. Особенно опасны такие заболевания, как грипп, краснуха, ветрянка. Наиболее уязвимым плод является до 18-й недели, пока не сформируется околоплодный пузырь. В некоторых случаях женщине предлагают сделать аборт.
- Приём медикаментов. Даже обычный ромашковый чай для беременной женщины является токсичным. Любой приём лекарств должен сопровождаться консультацией врача.
- Эмоциональные потрясения. Они вызывают гибель нервных клеток, что неизменно сказывается на развитии плода.
- Плохая экология и смена климата. Забеременев во время отдыха на Таиланде, есть вероятность вместе с беременностью привезти опасную инфекцию, которая в родных краях начнет медленно развиваться, сказываясь на здоровье малыша.
Типы инсультов
Медицина выделяет два основных типа инсультов:
Ишемический. Его еще называют инфарктом мозга. При этом типе инсульта в сосудах головного мозга возникает пробка, в результате чего проходимость крови через них резко сокращается. Пробка полностью или частично закупоривает сосуд, и в тканях мозга, оставшихся без кислорода и питательных веществ, происходят изменения, постепенно приводящие к гибели клеток (ишемия).
Причиной закупорки сосуда могут быть тромбы (сгустки крови), образовавшиеся непосредственно в мозге, тромбы, которые пришли из других отделов организма, пузырьки воздуха, введенные с лекарством при инъекции, паразиты и др. Также ишемический инсульт может спровоцировать спазм сосудов, останавливающий или снижающий кровоток.
Геморрагический. Геморрагический инсульт встречается гораздо реже. При нем происходит моментальный разрыв мозгового сосуда, приводящий к кровоизлиянию в ткани. Геморрагический инсульт чаще встречается у молодых людей до 50 лет. Разрыв сосуда может вызвать травма, отек мозга, прорастающая раковая опухоль. Также есть ряд физиологических причин, приводящих к истончению и хрупкости стенок сосудов, которые со временем не выдерживая нагрузки при повышенном кровяном и внутричерепном давлении, лопаются.
Ишемический и геморрагический инсульты протекают и лечатся абсолютно по-разному
Поэтому важно по первичным признакам установить тип инсульта и принять все возможные меры помощи до приезда врача. . Лечитесь выгодно и эффективно!
Лечитесь выгодно и эффективно!
Акция: КОМПЛЕКСНАЯ ОЦЕНКА РИСКА РАЗВИТИЯ ТРОМБОЗОВ
Полная стоимость обследования по прейскуранту составляет 2900 рублей.
Цена со скидкой — 2300 рублей
Паркинсонизм и болезнь Паркинсона, отличия
Эти два поражения ЦНС часто ошибочно считают одним и тем же диагнозом. Фактическим паркинсонизмом называется широкий спектр неврологических нарушений. В том числе непосредственно болезнь Паркинсона и обусловленный механическими или иными поражениями мозга вторичный паркинсонизм.
При этом только непосредственно болезнь Паркинсона является неизлечимой. Паркинсонизм, связанный с поражениями мозга, при устранении провоцирующих факторов, может быть вылечен.
Задачей невролога становится определение точного диагноза. В зависимости от точной постановки, определяется курс терапии. У этих двух диагнозов способы лечения разные.
Болезнь Паркинсона:
- чаще встречается у пациентов после 50 лет, после 70 лет первичный вариант диагноза наблюдается практически у каждого человека;
- тремор на обеих конечностях не симметричны;
- происходит нарушение речи, нарушается координация движений;
- симптомы развиваются очень медленно.
Вторичный паркинсонизм:
- при присутствии провоцирующих повреждений мозга диагностируется в любом возрасте;
- часто сопровождает травмы головного мозга;
- характеризуется острым началом;
- проявления симметричны;
- клиническая картина в большей мере проявляется нижних конечностях;
- присутствуют вегетативные нарушения;
- излечим.
Вторичный паркинсонизм является сопутствующим осложнением приема многих психотропных препаратов. Особенно, принимаемых в неограниченном количестве и без назначения врача. При лекарственном паркинсонизме тремор и ригидность проявляется особенно сильно и остро. Чаще всего встречается у женщин пожилого возраста. Болезнь Паркинсона в большей части случаев встречается мужчин.
Расстройство личности у мужчин
Невозможно однозначно утверждать, что для мужчин характерен тот или иной тип расстройства: на практике у мужчин встречаются самые различные виды расстройства личности. В частности, нередко это параноидное и шизоидное расстройство личности, относящиеся к категории А, также часто встречаются пограничное и антисоциальное расстройство.
При параноидном типе проявляется следующая симптоматика:
- отсутствие нормальных отношений с окружающими людьми;
- постоянные подозрения в отношении близких и родных;
- зависть;
- эмоциональная холодность;
- замкнутость и излишняя серьезность.
Шизоидное расстройство личности проявляется следующей симптоматикой:
- равнодушие к окружающим;
- нелюдимость;
- избегание шумных вечеринок и мероприятий;
- отсутствие социальных контактов;
- эмоциональная холодность;
- черствость.
Пограничное расстройство личности проявляется:
- импульсивностью;
- частыми депрессиями;
- склонностью к деструктивному поведению, направленному на себя – например, такие пациенты способны угрожать голодовкой, суицидом или иными увечьями, чтобы добиться желаемого;
- отсутствие здоровой критики, способность идеализировать значимого человека;
- эксцентричное поведение.
Антисоциальное расстройство личности проявляется:
- безразличием;
- безответственностью;
- лживостью;
- пренебрежением безопасности близких людей;
- агрессией;
- вспыльчивостью;
- неспособностью вести себя в рамках устоявшихся культурно-социальных норм.
Следует отметить, что этот тип расстройства характерен для преступников, люди с таким нарушением часто попадают за решетку. Они совершенно не могут понять, зачем следовать правилам и моральным устоям и часто идут на преступления, пренебрегая своим будущим и безопасностью близких.
Подчеркнем, что любой тип расстройства личности требует длительной терапии. Как правило, это сочетание медикаментозного лечения и психотерапии. В некоторых случаях может быть рекомендована трудотерапия или другие вспомогательные психотерапевтические методики. Это очень тяжелое заболевание, для того, чтобы увидеть прогресс в лечении могут потребоваться месяцы.