Тактика лечения
Схема терапии подбирается индивидуально, в зависимости от стадии болезни и ее клинических проявлений. Лечение окажется более эффективным, если распознать заболевание на начальных этапах. Так можно замедлить развитие симптомов и сохранить работоспособность человека в течение 10 лет и более. Однако, специалисты «Клинического института мозга» имеют опыт успешного лечения пациентов в том числе на поздних стадиях.
На ранних этапах
Ранняя диагностика болезни Паркинсона — это залог эффективности медикаментозной терапии. Однако, начинать ее при появлении первых же симптомов не всегда целесообразно. Необходимо учитывать возраст пациента, индивидуальное течение болезни, его социальное положение и профессиональную принадлежность. Целью лечения заболевания на ранних этапах является максимально возможное восстановление нервной деятельности путем применения минимальных доз лекарственных средств.
Если пациент сохраняет способность к самообслуживанию, а его возраст не достигает 60—70 лет, врачи стремятся отсрочить назначение леводопы на регулярной основе. В качестве альтернативы предлагаются препараты, которые усиливают синтез дофамина и стимулируют его превращение. Так они препятствуют разрушению и гибели нервных клеток. В список лекарственных средств, которые подходят для купирования симптомов болезни Паркинсона на ранних стадиях, относятся:
- амантадин;
- агонисты дофаминовых рецепторов (пирибедил, прамипексол и другие);
- селективные ингибиторы МАО-В.
На поздней стадии
Болезнь Паркинсона постепенно прогрессирует, вне зависимости от своевременности начала терапии. В том числе этот процесс обусловлен побочными эффектами от приема левадопы. При продолжительном регулярном приеме этот препарат вызывает медикаментозные дискинезии — дополнительные двигательные нарушения. Кроме того, снижается естественная чувствительность дофаминовых рецепторов. Единственным способом купировать проявления паркинсонизма является увеличение дозы лекарств, что, в свою очередь, приводит к обострению побочных эффектов. На данном этапе требуется коррекция схемы терапии одним из следующих способов:
- назначение дополнительной дозы левадопы для уменьшения промежутка между ее приемами;
- приемом средств группы ингибиторов катехол-О-метилтрансферазы;
- совместным применением левадопы с энтакапоном.
Основное осложнение медикаментозного лечения болезни Паркинсона — это лекарственные дискинезии. Такой побочный эффект наблюдается в случае длительного применения как левадопы, так и средств группы агонистов дофаминовых рецепторов. Эти симптомы часто проявляются непосредственно после приема препарата, поэтому для уменьшения их интенсивности показано снижение разовой дозировки лекарств с сохранением суточной дозы. Кроме того, на начальных этапах терапии подбираются минимальные количества медикаментов, которые способны вызвать положительную динамику.
Прогноз и профилактика болезни Паркинсона
В наши дни данное заболевание продолжает оставаться неизлечимым. Сегодня медики не могут предложить препараты, способные восстанавливать структуру мозга. Прогноз развития связан с возрастом больного, наличием сопутствующих диагнозов.
Выраженность симптоматики позволяет снизить своевременное диагностирование и назначение действенной терапии. Прогноз развития зависит:
- возраста первых проявлений, чем моложе, тем больше у организма сил на сопротивление скорому развитию с частыми атаками, приводящими к гибели нейронов;
- перспективы использования современных препаратов, в том числе Леводопы. Это средство сегодня в РФ входит в список медикаментов, назначаемых федеральным льготникам по СНИЛС;
- возможности использования инновационных операционных методов, чаще всего предлагаемых пациентам молодого и среднего возраста, которые способны выдержать оперативное вмешательство.
За счет отсутствия точных данных о причинах начала болезни Паркинсона точные методы профилактики также неизвестны. Но для снижения рисков рекомендуется вести здоровый образ жизни, отказаться от приема наркотических препаратов, алкоголя. Важным вариантом профилактики становится регулярное прохождение диспансеризации.
Болезнь Паркинсона и продолжительность жизни
Точную продолжительность жизни при диагностировании заболевания не в состоянии указать даже очень опытный врач. При этом нейро-физиологическом заболевании клетки головного мозга отмирают постепенно. С чем связан прогноз продолжительного развития болезни до тяжелых стадий при постоянно лечении и контроле специалистом. Многие пациенты проходят стадии болезни за несколько десятков лет.
Самый плохой прогноз дается пожилым больным. В этом случае болезнь Паркинсона способна дойти до термальной стадии всего за полтора-два года. Также скоротечным развитием и прохождением всех стадий отличается акинетико-регидный вид болезни. Многие молодые пациенты при адекватной терапии способны прожить полноценную жизнь и уйти в иной мир просто от старости по естественным причинам.
На продолжительность течения влияют многие дополнительные факторы. В том числе постоянный контакт с лечащим врачом, коррелирующим курс терапии. В среднем продолжительность развития всех стадий заболевания длится 20-25 лет. В случае начала патологии с молодые годы, этот срок может увеличиться до 40-50 лет.
Сокращение срока связано с поздним диагностированием или отказом от лечения. В этом варианте пациент может умереть в течение 2-8 лет после постановки диагноза.
Синдром Фреголи
Этот синдром назван в честь актера Леопольда Фреголи, который умел виртуозно менять внешность. Человек с этим необычным психическим расстройством убежден, что его знакомый (чаще преследователь, враг, недоброжелатель) прячется в других людях — просто хочет оставаться неузнанным. Поэтому постоянно меняет внешность, гримируется.
Кадр из фильма «Матрица: Революция»
Это синдром — разновидность синдрома Капгра, в котором всё наоборот — человек уверен, что его близкого, например, жену или ребенка, заменил двойник, который умело подделал его внешность и манеры. Этот синдром был хорошо отражен в (страшноватом) фильме «Вторжение похитителей тел».
Наличие вредных и недостаток полезных веществ
При сильно выраженной интоксикации в организме происходит отравление тканей головного мозга токсинами, что тоже вызывает иногда патологический процесс. На возникновение и развитие болезни Паркинсона может оказать влияние отравление марганцем, тяжелыми металлами, наркотическими средствами, окисью углерода и прочими веществами. Ярким примером возникновения болезни Паркинсона у молодых людей является факт выявления массовой заболеваемости данным недугом в 1977 году у группы молодежи, употреблявшей синтетический героин.
Прямой взаимосвязи между заболеваемостью паркинсонизмом и употреблением алкоголя нет, однако в медицинских кругах считается, что злоупотребление спиртными напитками, равно как и наркотиками, провоцирует ослабление мозговых клеток и формирует благоприятную среду для развития болезни Паркинсона.
Иногда заболевание может вызываться не только наличием вредных веществ в организме человека, но и недостаточным содержанием полезных, например, дефицитом витамина D. Витамин D в организме человека несет ответственность за формирование защитного барьера, направленного на борьбу со свободными радикалами и токсинами. Поэтому при его дефиците в пожилом возрасте все вышеназванные вещества свободно поступают в головной мозг и оказывают губительное влияние на его клеточную структуру, что и является предпосылкой для возникновения болезни Паркинсона.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Диагностика при болезни Паркинсона
Ранняя диагностика болезни Паркинсона очень важна, так как лечение в начальной стадии позволяет надолго задержать развитие грубого неврологического дефицита. Диагностический поиск идет в двух направлениях:
- определяют синдром паркинсонизма, дифференцируя его с эссенциальным тремором, корковыми расстройствами движений, депрессией, проявлениями патологии щитовидной железы;
- исключают симптоматический паркинсонизм, имеющий определенное происхождение, в то время как причины болезни Паркинсона неизвестны.
Поскольку диагноз ставится методом исключения других состояний, используется широкий диапазон исследований:
- лабораторная диагностика;
- психологическое тестирование;
- электроэнцефалография;
- цветное дуплексное сканирование сосудов головного мозга;
- компьютерная и магнитно-резонансная томография;
- позитронно-эмиссионная томография и однофотонная эмиссионная томография. Они позволяют получить наиболее достоверные подтверждения болезни Паркинсона, так как отражают изменения метаболизма мозга.
Диагностика
Раннее диагностирование болезни Паркинсона помогают выявить патологию на самых ранних стадиях. Превентивные анализы и проверки рекомендованы людям, у которых в семейный анамнез включает большое число случаев выявления неврологических заболеваний. В медицинской практике это так и называется неврологический анамнез».
Ранняя диагностика избавит пациента от обращения к специалисту уже только на стадии выраженных внешних нарушений. Дополнительные обследования на поздней стадии уже не требуются.
В перечень вариантов ранней диагностики входит:
- проведение осмотра;
- выполнение обонятельного теста, нарушение обоняния становится одним из первых выраженных проявлений;
- мигреней;
- в ходе личной беседы врач уточняет качество сна, уровень раздражительности.
Анализы выявить присутствие этого неврологического нарушения не в состоянии. В ситуации присутствия в семье неврологического анамнеза требуется тщательно контролировать наличие или отсутствие первых проявлений в виде минимального тремора, болей между лопатками.
Подтверждение диагноза проводится с помощью использования КТ или МРТ. Часто именно проведение таких исследований, например, после травмы головы или при исследовании гайморовых пазух, позволяют определить патологические нарушения еще до первых внешних проявлениях.
Причины
Основная причина заболевания – это отмирание нейронов в области головного мозга, которая отвечает за координированное действие мышц и мышечный тонус. Также отметили недостаток дофамина в этой области мозга, который вызывает такие симптомы, как тремор и мышечная скованность. А вот факторов риска или предпосылок довольно много. Они не обязательно напрямую приводят к развитию заболевания, но значительно повышают его вероятность.
Выявить точную причину может только врач-невролог после полноценного обследования.
Наши врачи
Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 40 лет
Записаться на прием
Беликов Александр Валерьевич
Врач-невролог, кандидат медицинских наук
Стаж 22 года
Записаться на прием
Панков Александр Ростиславович
Врач-невролог
Стаж 41 год
Записаться на прием
Диагностика
МРТ головного мозга
Стоимость: 14 000 руб.
Подробнее
Сначала врач собирает анамнез. Пациенту задают такие вопросы:
- Как давно появились первые симптомы и как быстро они прогрессировали?
- Усиливается ли тремор в покое?
- Есть ли наследственные предпосылки к развитию заболевания?
- Работает ли пациент на производствах с повышенной токсической опасностью?
- Принимает ли пациент лекарственные препараты, повышающие риск развития паркинсонизма?
- Были ли в недавнем прошлом тяжелые эпизоды инфекционных заболеваний?
- Были ли травмы головы?
Затем врач проводит стандартный для подобных жалоб неврологический осмотр: оценивает походку, мышечный тонус, характер тремора и т.д.
Следующий этап – фармакологический тест. Он заключается в назначении пациенту препарата на основе дофамина или аналогичных веществ. Если есть паркинсонизм, то это способствует снижению симптоматики.
Нередко требуется консультация психолога для оценки когнитивной и эмоциональной сферы. Обычно для этого используют стандартные тесты и опросники.
Подтвердить диагноз можно на – обследование покажет патологические участки в области, отвечающей за мышечный тонус и координацию. Эти высветленные участки показывают отмершие нейроны. МРТ позволяет также подтвердить или исключить опухоль.
Диагностика заканчивается постановкой диагноза, в соответствии с которым назначают лечение.
Лечение паркинсонизма
Лечение сходно и для синдрома Паркинсона, и для болезни Паркинсона. Главное отличие заключается в том, что при синдроме требуется установить причину и начать лечение основного заболевания.
Рекомендуются следующие методы лечения:
- Назначаются препараты с содержанием дофамина или его предшественников.
- Препараты, которые тормозят разрушение дофамина.
- Нейропротекторы – защищают нейроны от гибели.
- Антидепрессанты – при серьезных нарушениях эмоциональной сферы.
- Лечебная физкультура – способна снизить симптоматику на ранних стадиях.
- Методика глубокой стимуляции мозга – применяется не повсеместно, но дает хорошие результаты. Метод заключается в ношении устройства, от которого в мозг идут электроды, стимулирующие соответствующий участок мозга.
Эффективность медикаментозного лечения оценивают по снижению симптоматики. Если консервативная терапия оказалась неэффективной, то назначают хирургическое вмешательство.
Оперативное лечение: к нему прибегают при неэффективности медикаментозного. Операция называется стереотаксической деструкцией ядер таламуса и заключается в разрушении области мозга, отвечающей за чувствительность. Процедура позволяет снизить симптоматику и вернуть способность к нормальному движению.
В клинике ЦЭЛТ работают квалифицированные неврологи, которые предлагают терапию синдрома Паркинсона. Современные методы диагностики позволяют врачам точно установить причину болезни, а многолетний опыт – назначить максимально эффективное лечение.
- Рассеянный склероз
- Мышечная дистония
Клинические проявления
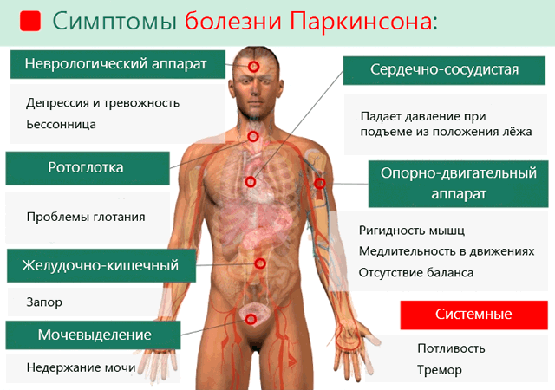
Все признаки болезни Паркинсона обусловлены разрушением нейронов. Эти клетки выполняют различные функции, от движений пальцев рук до контроля работы внутренних органов. В зависимости от того, какие клетки повреждаются в результате патологических биохимических реакций либо действия внешних факторов, заболевание может иметь различные проявления. При диагностике паркинсонизма выделяют тетраду симптомов, которые могут возникать по отдельности либо в совокупности:
- тремор — дрожание конечностей;
- ригидность — мышечная слабость;
- гипокинезия — снижение подвижности;
- снижение постурального контроля — нарушение равновесия и контроля положения тела в пространстве.
Мышечный тремор — один из наиболее явных симптомов болезни Паркинсона. Его можно заметить уже на начальных этапах болезни, когда остальные клинические признаки не успели сформироваться. Ригидность мышц легко определяется на поздних стадиях паркинсонизма, но на первых этапах может оставаться незамеченной. В ходе диагностики большое значение имеет симметричность тонуса конечностей. Характерная для истинного паркинсонизма особенность — это ассиметричное проявление симптомов.
Гипокинезия — это замедленность движений, а также уменьшение их количества и амплитуды. На ранних этапах этот симптом практически незаметен, но существуют способы его обнаружения. Так, пациента просят выполнить простые движения (согнуть пальцы в кулак). Если выполнить это действие быстро и симметрично не получается, это становится основанием для подозрения на болезнь Паркинсона. На поздних стадиях гипокинезия начинает проявляться в быту. Больному сложно застегивать одежду, принимать пищу, выполнять гигиенические и другие процедуры. Также может нарушаться двигательная функция мимических и жевательных мышц. В связи в этим, у человека появляются нетипичные жесты, речь становится нечеткой.
Кроме изменения состояния мышц, пациента беспокоят дополнительные симптомы болезни Паркинсона, а в некоторых случаях они выходят на первый план. К ним относятся бессонница, неконтролируемое слюнотечение, расстройства пищеварительной и мочевыделительной систем, деменция и другие проявления. Характерным для паркинсонизма также является синдром беспокойных ног — состояние, при котором пациент испытывает дискомфорт в нижних конечностях и постоянно выполняет ими движения для облегчения самочувствия.
Стадии болезни Паркинсона
Патологические изменения в работе центральной нервной системы развиваются поэтапно. На первых стадиях болезнь может протекать бессимптомно, а определить ее самостоятельно можно только тогда, когда признаки становятся более выраженными. Первая классификация выделяет 3 степени развития паркинсонизма, обусловленных общей клинической картиной и необходимостью принимать специфические медикаменты:
- ранняя — не требует регулярного приема препаратов, больной сохраняет полную работоспособность;
- развернутая — на этом этапе пациенту уже назначается медикаментозное лечение, но можно сохранить физическую способность выполнять любые задачи;
- поздняя — пациент может утрачивать способность к элементарному самообслуживанию, усиливается риск развития осложненных форм.
Существует еще одна классификация, которой пользуются медики всего мира при диагностике болезни Паркинсона (по Хену-Яру). Она различает 5 последовательных стадий патологии:
- первая — можно отметить двигательные проявления, но только с одной стороны;
- вторая — симптомы начинают быть заметными с двух сторон;
- третья — пациент испытывает незначительное нарушение координации движений, походка становится неустойчивой, но человек по-прежнему не утрачивает способность к самообслуживанию;
- четвертая — двигательная активность значительно ограничена, вследствие чего человек нуждается в посторонней помощи для передвижения;
- пятая — человек практически утрачивает возможность передвигаться, постоянно находится в горизонтальном либо сидячем положении.
Признаки болезни Паркинсона у женщин и мужчин идентичны. Кроме того, заболевание может впервые проявляться в любом возрасте, в том числе у молодых людей младше 25 лет
Действительно, в большинстве случаев его диагностируют у пожилых, но на характерные симптомы нельзя не обращать внимание, если они возникли у молодых женщин или мужчин
Паркинсонизм и болезнь Паркинсона, отличия
Эти два поражения ЦНС часто ошибочно считают одним и тем же диагнозом. Фактическим паркинсонизмом называется широкий спектр неврологических нарушений. В том числе непосредственно болезнь Паркинсона и обусловленный механическими или иными поражениями мозга вторичный паркинсонизм.
При этом только непосредственно болезнь Паркинсона является неизлечимой. Паркинсонизм, связанный с поражениями мозга, при устранении провоцирующих факторов, может быть вылечен.
Задачей невролога становится определение точного диагноза. В зависимости от точной постановки, определяется курс терапии. У этих двух диагнозов способы лечения разные.
Болезнь Паркинсона:
- чаще встречается у пациентов после 50 лет, после 70 лет первичный вариант диагноза наблюдается практически у каждого человека;
- тремор на обеих конечностях не симметричны;
- происходит нарушение речи, нарушается координация движений;
- симптомы развиваются очень медленно.
Вторичный паркинсонизм:
- при присутствии провоцирующих повреждений мозга диагностируется в любом возрасте;
- часто сопровождает травмы головного мозга;
- характеризуется острым началом;
- проявления симметричны;
- клиническая картина в большей мере проявляется нижних конечностях;
- присутствуют вегетативные нарушения;
- излечим.
Вторичный паркинсонизм является сопутствующим осложнением приема многих психотропных препаратов. Особенно, принимаемых в неограниченном количестве и без назначения врача. При лекарственном паркинсонизме тремор и ригидность проявляется особенно сильно и остро. Чаще всего встречается у женщин пожилого возраста. Болезнь Паркинсона в большей части случаев встречается мужчин.
Стадии развития
В настоящее время врачи выделяют 5 стадий болезни Паркинсона, проявляющиеся определенным комплексом симптомов:
- 0 стадия: отсутствие клинических проявлений;
- 1 стадия: появляются небольшие затруднения движения одной руки, небольшой тремор сначала при волнении, затем в покое; нарушаются обоняние и сон, появляется усталость и апатия;
- 2 стадия: нарушения захватывают вторую руку, появляется дрожание языка и нижней челюсти; слюнотечение; формируется гипокинезия; способность к самообслуживанию сохраняется;
- 3 стадия: скованность и обеднение движений нарастает, мимика почти отсутствует; формируется специфическая походка и поза; во время разговора больной начинает застревать на одном и том же слове; самообслуживание затруднено, но возможно;
- 4 стадия: формируется постуральная неустойчивость, больной начинает часто падать; начинает страдать интеллект, нарастает депрессия; в это время нередки попытки суицида; человеку требуется помощь для выполнения простейших действий;
- 5 стадия: проявления достигают апогея, человек не может самостоятельно садиться, вставать и ходить, прием пищи затруднен из-за нарушений глотания; утрачивается контроль над дефекацией и мочеиспусканием; больной требует постоянного ухода.
Прогноз
Прогноз при болезни Паркинсона уникален для каждого человека. Главная сложность – в том, что невозможно спрогнозировать, какие симптомы и когда появятся.
Но сам пациент может существенно замедлить течение болезни. Для этого нужен чёткий план лечения и позитивный взгляд. Снижение стресса существенно ухудшает каждый симптом, когда желание выздороветь – активизирует организм и увеличивает шансы на выздоровление.
Также прогноз крайне отличается для тех пациентов, которые лечатся сугубо народными средствами, и теми, кто проходит медикаментозное, нейрохиругргическое лечение, занимается лечебной физкультурой под контролем врача. Но наиболее благоприятный прогноз – у тех, кто не просто борется с симптоматикой, занимается поддержанием сохранившихся навыков, но и обучается новому. Это могут быть как новые движения, так и интеллектуальные процессы (изучение иностранных языков, рисование).
Комплексный подход к лечению, реабилитации позволяет человеку не просто не утратить дееспособность, а жить полноценной жизнью.
Чтобы предупредить болезнь Паркинсона, очень важна профилактика. Это не просто меры по предупреждению заболевания, а исключение из своей жизни ряда факторов риска.
Для предотвращения заболевания Паркинсона врачи рекомендуют:
- Регулярно проходить общие профосмотры, при первых же признаках проблем с нервной системой, сразу же обращаться к неврологу.
- Избегать виды спорта, в которых можно получить травму головы (рукопашный бой, горные лыжи, бокс), но при этом следить за своей физической формой. Целесообразно заниматься бегом, плаванием, спортивной ходьбой, йогой.
- Оптимизировать рацион питания.
- Контролировать уровень гормонов (особенно этот пункт важен для женщин).
- Следить за качеством сна. Спать нужно не менее 7 часов.
- Заниматься творчеством, которое улучшает мелкую моторику: например, вязать крючком, вышивать.
- Разгадывать кроссворды, головоломки.
Своевременно начатая профилактика помогает снизить вероятность заболеть. Особенно внимательным нужно быть тем, чьи родственники уже сталкивались с этим недугом.
Течение и симптомы Паркинсона
Это хроническое заболевание, которое постепенно прогрессирует с годами. По мере того, как прогрессирует болезнь Паркинсона, симптомы, связанные с двигательными нарушениями, усиливаются. На завершающей стадии это приводит к инвалидности и делает пациента зависимым от третьих лиц.
Отвечает за симптомы заболевания в том числе дефицит дофамина. К классическим симптомам относятся:
- замедление движений, т.е. брадикинезия,
- трудности в поддержании баланса,
- чрезмерное напряжение мышц,
- тремор в покое.
На ранних стадиях эти симптомы проявляются только на одной стороне тела. По мере развития они начинают появляться на обеих сторонах тела.
Другие симптомы включают:
- написание строчными буквами, т.е. микрофотография,
- невнятная речь,
- плохая мимика,
- нарушения обоняния и глотания,
- боль в конечностях,
- запор,
- слюноотделение,
- сердечная аритмия,
- депрессия и деменция,
- эректильная дисфункция,
- нарушение сна.
Интересно, что признаки болезни Паркинсона начинают проявляться только тогда, когда умирает до 85% клеток, секретирующих дофамин. Это доказывает высокую адаптивность нервной системы, но в то же время затрудняет улавливание первых симптомов болезни.
признаки болезни Паркинсона
Что вызывает болезнь Паркинсона?
Еще одно название этого недуга — идиопатический синдром паркинсонизма. Он возникает, когда нервные клетки (нейроны) в области головного мозга, называемой черной субстанцией, повреждаются или умирают. Эти клетки обычно производят дофамин, химическое вещество (нейротрансмиттер), которое помогает клеткам мозга общаться. Когда эти нервные клетки повреждаются или умирают, они производят меньше дофамина. Потеря дофамина вызывает определенные двигательные симптомы, наблюдаемые у людей с болезнью Паркинсона.
Кроме того, пациенты с таким диагнозом теряют и другой нейромедиатор — норадреналин. Это химическое вещество необходимо для правильного функционирования симпатической нервной системы. Она контролирует некоторые вегетативные функции организма, такие как пищеварение, частоту сердечных сокращений, артериальное давление и дыхание. Потеря норадреналина вызывает другие симптомы болезни Паркинсона, не связанные с движением.
У ученых нет единого мнения по поводу причин, которые убивают нейроны, вырабатывающие эти нейротрансмиттеры.

Симптомы паркинсонизма
У паркинсонизма есть ряд характерных симптомов, которые позволяют четко дифференцировать это заболевание:
- Дрожание конечностей и головы. Особенность в том, что тремор возникает в состоянии покоя и затихает при попытках движения.
- Мышечная скованность, напряжение, гипертонус. Усиливается при повторных однообразных движениях, пациенту сложно выполнять их длительное время.
- Характерная для паркинсонизма поза: спина сгорблена, конечности поджаты к туловищу, голова все время наклонена вперед.
- Нетвердая семенящая походка – пациент передвигается мелкими шажками, плохо отрывает стопу от пола.
- При паркинсонизме пациенты часто падают, теряют равновесие.
- Двигательная бедность – сложно начать движение, они замедленны.
- Снижается мимическая активность.
- Речь становится тихой, монотонной.
- У пациента заметно беднеет память, есть нарушения мышления.
- Психологические расстройства – сниженное настроение, склонность к критике.
- Кожа становится сальной.
- Повышается слюноотделение, у некоторых пациентов можно заметить выраженное слюнотечение.
- Есть еще одна характерная особенность – склонность к запорам, редкий стул, нарушение перистальтики.
Даже характерные симптомы не гарантируют достоверную диагностику. Поэтому необходимо пройти полноценное обследование.
Симптомы основных двигательных нарушений, связанных с приемом антипсихотических препаратов
О. Н. Садовская (Университетская клиника в Санкт-Петербурге) перечисляет следующие симптомы побочных реакций на лекарства, выписываемые больным с психиатрическими диагнозами:
Дистония. Проявляется как неправильное положение языка, шеи, конечностей или тела. Патология характеризуется следующими симптомами: периодическое выпячивание языка, отек и сжатие рта или спазмы зубов, спазмы глазных мышц, вызывающие отклонение глаз (глазной криз), спазм, вызванный сужением дыхательных путей, и одышка. Дистония может быть острой, развивающейся через 2–5 дней лечения, и хронической.
Паркинсонизм. Тремор в покое, замедленность движений и бедность, ригидность мышц, нарушения осанки, походки и равновесия. Симптомы идиопатической болезни Паркинсона соответствуют симптомам лекарственного паркинсонизма. Последние обычно исчезают после отмены лекарственного средства, которое их вызвало, но некоторые пациенты их имеют в течение ≥18 месяцев.
Поздняя дискинезия (например, дискинезия рот-челюсть-язык). Характеризуется ритмичными непроизвольными движениями лица, рта, языка и челюстей. Например, сосание, ущемление языка, жевание. Движения языка хореоатетоидные. Если орально-челюстно-лицевая дискинезия вызвана антипсихотическими препаратами, пациент может испытывать непроизвольные движения конечностей или туловища, например, смещение таза, наклон туловища.
Смешанные двигательные расстройства. У некоторых пациентов наблюдаются смешанные двигательные расстройства, в том числе дискинезия «рот-язык», дистония, миоклонус, акатизия и паркинсонизм.
Акатизия. Проявляется во внутренней тревоге и стереотипных движениях. Больной не может сидеть на месте, ему нужно постоянно двигаться. Он раскачивается, дрожит, переминается с ноги на ногу и сидит, скрещивая ноги и попеременно их меняя
Важно помнить, что болезнь Паркинсона может начаться с акатизии.
Злокачественный нейролептический синдром. Это внезапное и очень тяжелое состояние
Развивается примерно у 0,2% пациентов, получавших терапевтические дозы блокаторов. ЗНС включает гипертермию (> 38 ºC), ригидность мышц и другие двигательные нарушения, изменения психического статуса, вегетативную нестабильность, например, тахикардию, гипотонию или гипертензию, недержание мочи и кала, и активное потоотделение.
Акатизия
Проявление болезни Паркинсона
Признаки паркинсонизма могут быть разными. Причем самые ранние из них часто долго остаются незамеченными.
Наиболее распространенные симптомы:
-
Тремор. Специфическая дрожь, которая обычно начинается в руках или пальцах.
-
Замедленность движений (брадикинезия). Со временем болезнь Паркинсона усложняет выполнение простых задач. Например, шаги во время ходьбы могут стать короче, а ноги могут как бы волочиться, также иногда сложнее даже просто встать со стула.
-
Ригидность (жесткость мышц). Она может возникнуть в любой части тела, вызывая боль и ограничивая диапазон движений.
-
Нарушение осанки и равновесия. Одно из следствий болезни Паркинсона — выраженная сутулость и проблемы с координацией.
-
Утрата автоматических движений.Также может снижаться способность выполнять бессознательные движения (моргание, улыбка или размахивание руками при ходьбе).
-
Изменение речи. Часто человек колеблется прежде, чем начать говорить. Речь может стать более невнятной, быстрой или монотонной.
-
Изменение почерка. Как правило, он становится более мелким и менее разборчивым.
Среди менее явных признаков дрожательного паралича такие:
-
Депрессия и тревога;
-
Проблемы с жеванием и глотанием, слюнотечение;
-
Проблемы с мочеиспусканием;
-
Трудности с запоминанием информации;
-
Запоры;
-
Нарушения сна, включая синдром беспокойных ног;
-
Апатия и повышенная утомляемость;
-
Низкое кровяное давление.