Лечение гепатита С
При появлении тревожных симптомов нужно обязательно записаться на прием к врачу. Фото: NewAfrica / Depositphotos
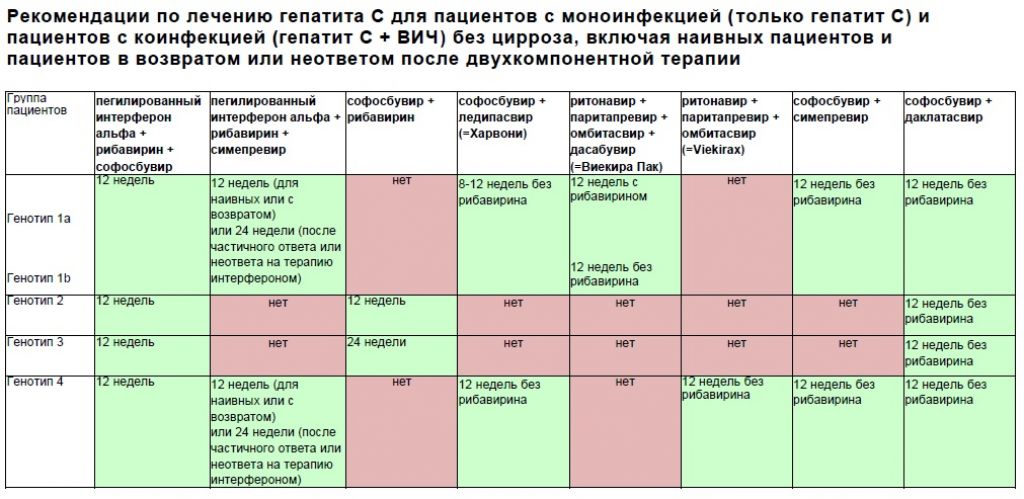
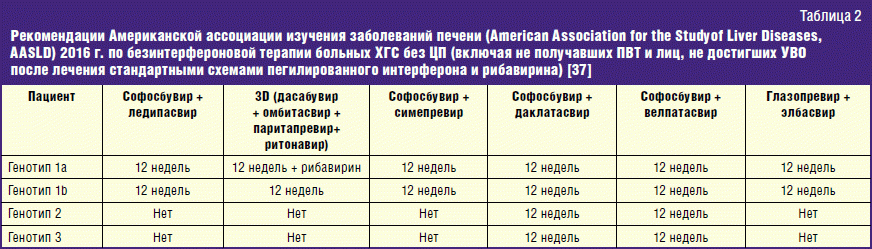
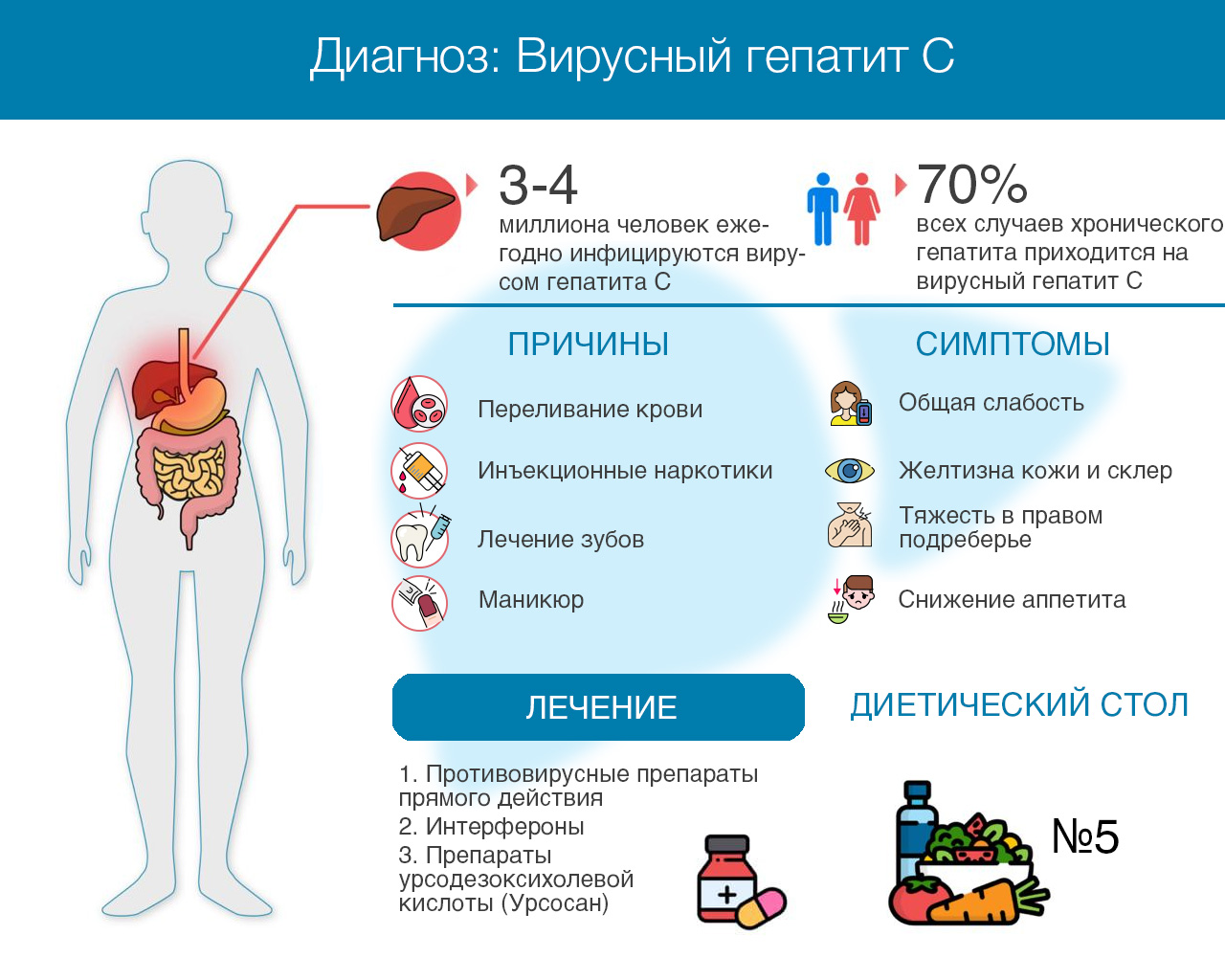
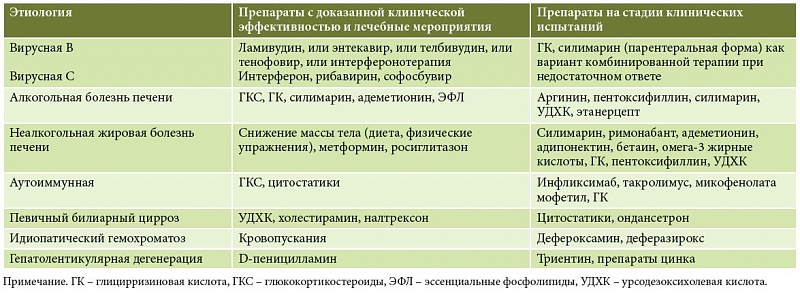
Для лечения вирусного гепатита С применяются противовирусные препараты прямого действия, благодаря которым выздоравливает более 90% инфицированных. Принцип действия таких лекарств основан на подавлении активности ферментов вируса, с помощью которых он размножается.
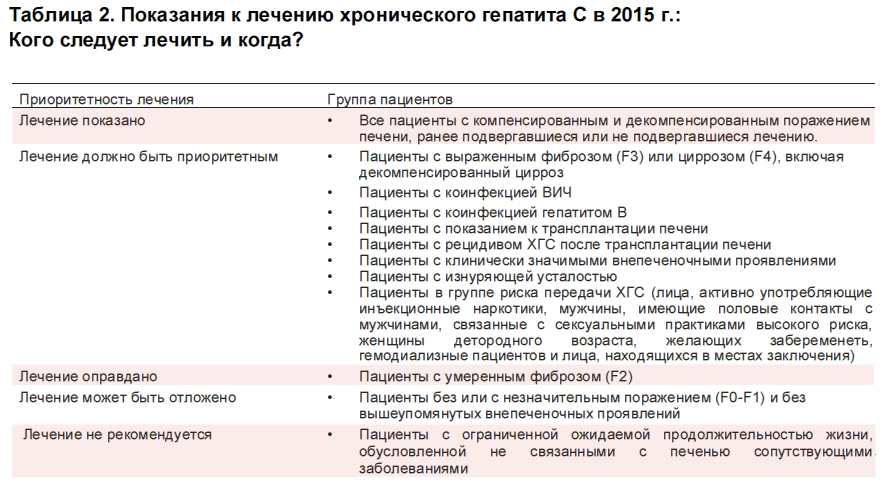
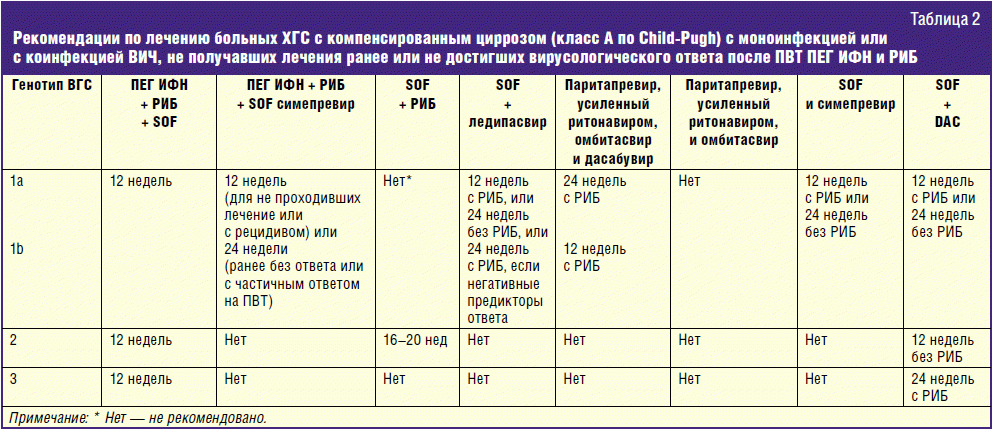
В зависимости от генотипа вируса и ряда других особенностей, каждому пациенту назначают определенную комбинацию (от 1 до 4) следующих противовирусных средств: софосбувир, даклатасвир, элбасвир, пибрентасвир, глекапревир, ледипасвир, омбитасвир, паритапревир и других. Длительность такой терапии составляет от 8 до 24 недель.
В России пока еще применяются устаревшие методики лечения, предусматривающие комбинацию противовирусных препаратов с интерферонами. Такое лечение более продолжительное и длится от 12 до 72 недель. Препараты прямого действия в нашей стране назначают в редких случаях.
Во время лечения пациенту также следует придерживаться диеты. Из рациона исключаются жареные, копченые и маринованные блюда. Нельзя употреблять тугоплавкие жиры, содержащиеся в баранине и свинине. Категорически запрещается алкоголь в любых видах.
Важно!
Лечение пациентов с алкогольной и наркотической зависимостью
Схема лечения с интерферонами противопоказана для лиц, злоупотребляющих алкоголем и принимающих наркотики. Такие пациенты изначально должны пройти курс лечения от своих зависимостей, после чего – приступить к лечению гепатита С⁸.
Пересадка печени при гепатите С
Без своевременного лечения гепатита С пациенту потребуется пересадка печени. Фото: e.a.nekrasov / Depositphotos
При запущенных случаях с последней стадией цирроза единственным вариантом остается пересадка печени. Существует два варианта такой трансплантации:
- пересадка трупной донорской печени;
- пересадка части печени от живого донора (чаще близкого родственника).
Однако трансплантацию печени нельзя считать лечением гепатита С, поскольку вирус все еще циркулирует у пациента. Поэтому проводят противовирусную терапию— до или после операции. После трансплантации органа нужно пожизненно принимать иммунодепрессанты.
Лечение гепатита С при беременности
Иногда беременные женщины случайно узнают об инфекции после обследования в женской консультации. В таких случаях, как правило, врачи не предпринимают никаких экстренных мер. Беременность не прерывают, а противовирусную терапию назначают уже после родов.
Гепатит С у беременной женщины никак не влияет на репродуктивную функцию, а также не увеличивает риск врожденных аномалий у плода. Опасность представляют лишь запущенные стадии цирроза печени, при котором повышен риск мертворождения или гибели роженицы.
Диагностика
Определение диагноза цирроз печени проходит в несколько этапов. Сам диагноз ставится на основании данных инструментальных исследований:
- Магнитно-резонансная или компьютерная томография – наиболее точный метод диагностики.
- Биопсия – метод гистологического исследования материала, взятого из печени, который позволяет установить вид цирроза крупно- или мелкоузловой и причину развития заболевания.
- УЗИ – в качестве скрининга. Позволяет установить только предварительный диагноз, однако является незаменимым при постановке диагноза асцит и портальная гипертензия.
Если при постановке диагноза гистологическое исследование не позволило определить причину развития заболевания, продолжают ее поиск. Для этого выполняют анализ крови на предмет наличия:
- антимитохондриальных антител;
- РНК вируса гепатита С и ДНК вируса гепатита В при помощи ПЦР-метода;
- альфа-фетопротеина – для того, чтобы исключить рак крови;
- уровня меди и церрулоплазмина;
- уровень иммуноглобулинов А и G, уровня Т-лимфоцитов.
На следующем этапе определяется степень повреждения организма вследствие поражения печени. Для этого используют:
- сцинтиграфия печени – радионуклидное исследование для определения работающих клеток печени;
- биохимический анализ крови для определения таких показателей, как уровень натрия и калия, коагулограмма, холестерин, щелочная фосфатаза, билирубин общий и фракционный, АСТ, АЛТ, липидограмма, протеинограмма;
- степень поражения почек – креатинин, мочевина.
Отсутствие или наличие осложнений:
- УЗИ для исключения асцита;
- исключение внутренних кровотечений в пищеварительном тракте путем исследования кала на наличие в нем скрытой крови;
- ФЭГДС – для исключения варикозных расширений вен желудка и пищевода;
- ректороманоскопия для исключения варикозных расширений вен в прямой кишке.
Печень при циррозе прощупывается через переднюю стенку брюшины. При пальпации ощутима бугристость и плотность органа, однако это возможно только на стадии декомпенсации.
При ультразвуковом исследовании четко определяются очаги фиброза в органе, при этом они классифицируются на мелкие – меньше 3 мм, и крупные – свыше 3 мм. При алкогольной природе цирроза развиваются изначально мелкие узлы, биопсия определяет специфические изменения в клетках печени и жировой гепатоз. На более поздних стадиях заболевания узлы укрупняются, становятся смешанными, жировой гепатоз исчезает. Первичный билиарный цирроз отличается увеличением печени с сохранением структуры желчевыводящих путей. При вторичном билиарном циррозе печень увеличивается за счет препятствий в желчных протоках.
«Детокс» для печени
Препараты с детоксицирующим действием, строго говоря, не являются гепатопротекторами, но также применяются при заболеваниях печени, чтобы снизить образование токсических веществ или ускорить их утилизацию. Выделяют препараты с прямым и непрямым действием. Прямой детоксицирующий эффект состоит в усилении обмена аммиака в печени и головном мозге и, как следствие, уменьшении печеночной энцефалопатии. Препараты с непрямым действием уменьшают образование эндогенных токсинов, ускоряют их метаболизм или стимулируют выработку веществ, связанных с выведением токсикантов.
Интересно, что у некоторых представителей этого класса описаны дополнительные терапевтические эффекты, что делает их весьма эффективными средствами для печени— например, высокая антидепрессивная активность у адеметионина и методоксина (отпускаются по рецепту). Однако требуются дополнительные исследования этих эффектов (1, 2, 3, 6).
Препарат орнитин аспартат, согласно комментарию производителя, включается в орнитиновый цикл мочевинообразования, что снижает уровень токсичного аммиака в организме (прямое детоксицирующее действие). Кроме того, описывают его положительное влияние на показатели белкового обмена. Однако препарат нельзя применять при выраженной почечной недостаточности и в период лактации
Использовать с осторожностью — у беременных (1, 2, 3, 5, 7).
Сходный механизм действия описан для препарата аргинина глутамата — ускорение утилизации аммиака в цикле мочевины, связывание аммиака в нетоксичные производные, ускорение его экскреции, а также антиоксидантный, антигипоксический и мембраностабилизирующий эффекты, активация метаболизма этанола. В то же время препарат может усиливать действие антиагрегантов и ослаблять эффект противоопухолевого препарата винбластина. Исследований безопасности его применения в период беременности и лактации не проводилось (1).
Показания к пересадке
Трансплантация печени – радикальная мера, её назначают, когда терапевтическое лечение неэффективно.
Основные показания занесены в список национальных клинических рекомендаций:
- Рак печени. В сравнении с удалением опухоли, замена пораженного органа повышает выживаемость.
- Поликистоз. Множественное образование полостей с мертвыми клетками или жидкостью заменяет здоровую ткань, приводит к дисфункции органа. Если кисты вызваны вирусом, пересадка неэффективна.
- Муковисцидоз. Наследственное нарушение транспорта желчи, что приводит к замене желчных протоков соединительной тканью, атрофии печени и желчного пузыря.
- Печеночная недостаточность из-за отравления.
- Цирроз. Замена тканей печени фиброзной (прочной, неэластичной) соединительной тканью при гепатите С или из-за злоупотребления алкоголем. При циррозе не всегда разрешена пересадка, зависит от причины болезни.
- Билиарная атрезия – отсутствие или непроходимость желчных протоков у новорожденных. Основная причина детской трансплантации.
- Нарушение метаболизма. Заболевание Вильсона-Коновалова – накопление меди, атрофия тканей печени. Гемохроматоз – нарушение обмена железа, приводящее к дисфункции органа.
Основные факторы риска заражения вирусом
- Внутривенное введение наркотических средств;
- сексуальные контакты с лицами, применяющими внутривенные наркотики;
- гемодиализ;
- мужской гомосексуализм;
- переливание крови;
- беспорядочные половые связи;
- медицинские манипуляции.
Заражение происходит парентерально, то есть через кровь. Попадая в кровоток, вирус гепатита С достигает печени, проникает в ее клетки – гепатоциты – и размножается. После выхода из гепатоцитов новые вирусные частицы заражают здоровые клетки печени.
Поражение вирусом гепатита С осуществляется неколькими механизмами. Во-первых, активированные присутствием в организме вируса гепатита С клетки иммунной системы (Т-лимфоциты), направленные на его уничтожение, повреждают и инфицрованные гепатоциты. Во-вторых, клетки печени, в которые проник вирус гепатита С, воспринимаются иммунной системой, как чужеродные и она стремится от них избавиться. В-тертьих, белки вируса гепатита С обладают прямым повреждающим действием на гепатоциты, стимулируя воспаление и фиброз.
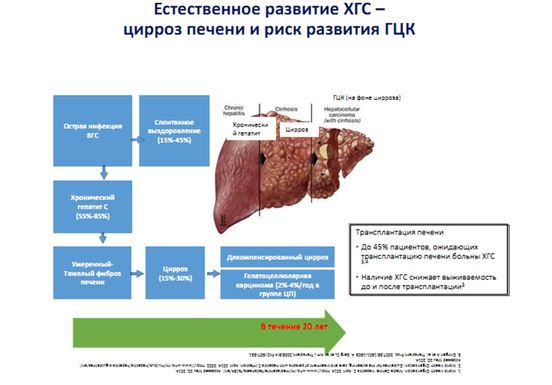
Для вирусного гепатита С характерна высокая частота хронизации. Острый инфекционный процесс, начавшийся после проникновения вируса гепатита С в кровь, переходит в хронический в 50-90 % случаев. Это связано с двумя особенностями возбудителя инфекции. Первая из них – высокая способность вируса гепатита С к размножению; вторая – не менее высокая способность к мутациям. То есть, постоянно мутируя, вирус гепатита С «ускользает» от иммунной системы, не позволяя организму избавится от себя.
Гепатрин
«Гепатрин» – это комплекс аминокислот и витаминов группы В. В детокс-напиток и капсулы входят также инозитол, таурин и L-орнитон, защищающие печень от ожирения и очищающие ее.
Гепатрин
Эвалар, Россия
Область применения БАД «Гепатрин» определяется оптимальным сочетанием гепатопротекторного действия экстракта расторопши, желчегонного действия экстракта артишока и восстанавливающего действия эссенциальных фосфолипидов.
Три натуральных компонента «Гепатрина» обеспечат тройную защиту печени:
— очистят печень от токсинов;
— защитят клетки печени от разрушения;
— восстановят поврежденные клетки печени.
от 274
Указанные препараты для защиты и лечения печени – лишь некоторые из огромного списка существующих гепатопротекторов. И нужно помнить, что подобные лекарства может назначать исключительно врач.
Диета при неалкогольной жировой болезни печени
Пациентам, страдающим НАЖБП, показаны регулярные физические нагрузки и гипокалорийная диета. В данной ситуации суточная калорийность рассчитывается индивидуально, по специальной формуле, с учетом массы тела, уровня физической активности, пола, возраста, физиологических потребностей и реальных энергозатрат пациента.
Всем без исключения больным настоятельно рекомендуется ограничить потребление жиров на 20–30 % от общей энергетической ценности, резко уменьшить количество поваренной соли и продуктов, богатых холестерином, полностью исключить субпродукты, сырокопченые колбасные изделия, яичный желток, икру, мясо и молочную продукцию с высоким содержанием жира. Также из пищевого рациона должны быть исключены блюда, жаренные и приготовленные во фритюре. Пациентам с нарушенной толерантностью к глюкозе и сниженной чувствительностью клеточных рецепторов к инсулину, рекомендуется отказаться от простых и ограничить потребление сложных углеводов. В то же время пища должна быть богата витаминами и натуральными пребиотиками (лук, чеснок, цикорий, топинамбур, артишоки, спаржа).
Приступать к здоровому похудению следует очень осторожно, так как резкая потеря веса также может стать причиной развития неалкогольного стеатогепатита (вследствие увеличенного поступления в печень свободных жирных кислот). При НАЖБП наиболее эффективным и безопасным считается снижение массы тела за неделю на 1600 граммов для взрослых, и на 500 граммов – для детей
Донор печени
Донор печени – это человек, чей орган пересаживают живому, нуждающемуся пациенту. Выступить донором может живой или мертвый. В обоих случаях, помимо здоровой печени, не должно быть повреждений почек или желчных протоков.
От живого человека можно пересадить только часть железы, основные требования к донору:
- Возраст от 18, минимальный вес — 50 кг. Отсутствие беременности, если донор женщина.
- Желательно кровное родство до 4 колена включительно. Сюда входят внучатые племянники, бабушки, дедушки, тёти, дяди.
- Совместимость по группе крови. Желательно, по резус-фактору и тканевой принадлежности. Совместимость по всем параметрам даёт больше шансов на выздоровление.
- Отсутствие вирусных инфекций, перенесенных онкологических заболеваний и общее здоровье организма. Подтверждается анализами.
- Размер железы донора подходит по габаритам реципиенту.
Приоритет в трансплантации отдается печени от родственника. Орган приживется с большей вероятностью, и восстановление пройдет быстрее, так как на психологическом уровне такая пересадка переносится легче. Дополнительные преимущества – это сроки, трупную печень можно ждать до 2 лет.
Мертвый донор – чаще это человек, умерший из-за черепно-мозговой травмы. Допустимый возраст от 2 месяцев до 55 лет. После смерти мозга, при совместимости с живым пациентом по группе крови и тканевой основе, орган изымают, помещают в стерильный контейнер и пересаживают не позже чем через 13-16 часов.
Для использования органов недавно умершего человека необходимо его прижизненное согласие на пересадку или разрешение родственников. Печень от мертвого донора можно пересадить сразу 2 пациентам: левую (большую) часть – взрослым, правую (меньшую) — детям.
Презумпция согласия
— В мире существует две концепции донорства. В США и в некоторых европейских странах действует презумпция несогласия, когда пациент ещё при жизни даёт согласие на донорство. Либо это делают родственники после смерти пациента. У нас же действует презумпция согласия, которая означает, что без всякой подписи после смерти человека органы могут пересадить нуждающимся. Если почти все сейчас потенциальные доноры, почему трансплантаций так мало?
— На самом деле только благодаря презумпции согласия у нас в стране хоть как-то развивается донорство. Если бы мы пошли по пути европейских стран, трансплантации вообще не было бы. За мою практику не было ни одного случая, чтобы родственники сами обратились к медикам с просьбой использовать органы умершего для пересадки. Понятно, что эта тема очень тонкая и деликатная, как с этической точки зрения, так и с правовой. Но прогресс есть, общаясь с молодёжью, я вижу, что у них нормальное адекватное отношение к донорству. Вероятнее всего, оно сформировалось на волне развития волонтёрского движения и добровольчества в нашей стране.
Красота из-под ножа.Какие пластические операции популярны и чем они опасны?
Подробнее
Малое количество операций ещё и из-за сложностей в организации процессов: в России не так много центров, где активно проводятся трансплантации, а врачи не привыкли или не хотят сообщать о потенциальных донорах в соответствующие службы. В России донором органов может стать человек, у которого диагностировали смерть мозга по строгой инструкции, закреплённой федеральным законом. Если у человека происходит остановка сердца за пределами больницы, то маловероятно, что он сможет стать донором органов: они очень быстро станут непригодными для трансплантации.
— Александр Владимирович, стоит ли верить страшилкам о продаже органов?
— О продаже органов могут говорить только люди, которые не имеют никакого представления об организации трансплантации. Когда идёт подготовка к операции по пересадке почек или печени, задействовано несколько десятков человек, ни от кого ничего не скроешь. В подвале, как часто думают обыватели, забор органов не сделаешь. Это высокотехнологичный процесс.
Когда проводится констатация смерти мозга, врачи работают чётко в рамках законодательства, соблюдая каждый пункт инструкции. О каждом таком случае сообщается в прокуратуру и центр судебной экспертизы. В больницу выезжает судмедэксперт, проверяет все документы, порядок проведения всех процедур.
— Высокотехнологичные протезы человечество уже научилось делать, а есть ли будущее у искусственных органов?
Симптоматическая терапия
Для снижения и поддержания портального давления на минимально возможном уровне, а также для профилактики портальных кризов используется ряд препаратов, уменьшающих объем циркулирующей крови (спиронолактон, фуросемид), объем сердечного выброса (неселективные β-адреноблокаторы – пропранолол или надолол), тонус портальной и коллатеральных вен (вазопрессин или соматостатин), повышающих тонус висцеральных артерий (вазопрессин или соматостатин/октреотид). Традиционно большинству пациентов ЦП назначается постоянный прием пропранолола 10 мг 3–4 раза в день с последующей коррекцией дозы, которая считается адекватной при урежении частоты пульса на 30 % от исходной в сочетании с нормальным артериальным давлением (АД). При наличии противопоказаний или развитии побочных эффектов при приеме пропранолола используются препараты других групп.
Жизнь после операции
После успешной трансплантации пациента переводят в реанимацию на 3-7 дней.
Медикаментозная терапия после пересадки органа:
- Циклоспорин. Назначают курс иммуносупрессоров – препаратов для снижения действия антител на новый орган. Возможен пероральный прием до операции, после пересадки дозы вводят внутривенно около 7-10 дней.
- Метилпреднизолон и Азатиоприн. В случаях слабого функционирования почек.
- Такролимус. Назначают при отторжении печени.
Кровь регулярно проверяют на концентрацию лекарств. Если осложнений нет, пациента отпускают домой через 7-14 дней и назначают прием лекарств перорально.
Год после первой пересадки пациент придерживается диеты, чтобы уменьшить нагрузку на печень.
В список разрешенных продуктов входят:
- мясо на пару;
- овощи: свёкла, морковь, капуста, сладкий перец, тыква;
- фрукты: чернослив, виноград, яблоки;
- супы на овощном бульоне;
- овсянка, гречка и рис;
- ржаной хлеб.
В течение всего восстановления запрещается употреблять соленую, сладкую, жареную, острую пищу, жирные молочные продукты, алкоголь.
Этиологическое лечение
При вирусных ЦП терапия проводится противовирусными препаратами в условиях специализированных центров. При этом следует учитывать, что назначение интерферонов альфа, особенно пегилированных, существенно повышает риск развития бактериальных инфекций и декомпенсации ЦП . Стандартная интерферонотерапия в сочетании с рибавирином проводится при компенсированном вирусном циррозе С и Д под строгим гематологическим контролем. При вирусном ЦП используются аналоги нуклеотидов/нуклиозитов, наиболее эффективными и безопасными из которых признаны энтекавир и тенофовир. Лечение должно продолжаться до исчезновения ДНК вируса гепатита В и сероконверсии HBsAg на анти-HBs под строгим гематологическим, вирусологическим и клиническим контролем. В ряде клинических исследований показано, что адекватная и длительная супрессия репликации вирусов приводит к купированию некрозов гепатоцитов, регрессу фиброза и даже обратному развитию цирроза . Таким образом, ликвидация или контролирование действия этиологического фактора при ЦП существенно замедляет темпы прогрессирования заболевания.
Последствия цирроза и прогноз
Сколько живут с диагнозом «цирроз печени»? Ответ – болезнь может иметь различный прогноз. Так, если человек пересматривает образ своей жизни и придерживается установленной схемы лечении, то на первый стадиях (когда сохранены функциональные возможности гепацидов) выживаемость более 7 лет составляет свыше 50%.
При субкомпенсированной стадии заболевания средняя продолжительность жизни – 5 лет, на более поздних стадиях – не более 40% людей живут 3 года. В большинстве случаев человек погибает от развивающихся осложнений, несовместимых с жизнью.
Цирроз печени, симптомы у мужчин – сколько живут люди с таким диагнозом, зависит от своевременного выявления болезни и подбора правильной терапии. Даже с развившимся асцитом при медикаментозной терапии можно прожить около 2 лет, но при отказе от лечения только 25-50% от количества больных циррозом людей переживают полгода.
Гепатит С: что это такое
Гепатит С — это воспалительное заболевание печени, которое вызывается одноименным вирусом. Впервые возбудитель был выделен в 1989 году.
Вирус склонен к мутациям, что и обуславливает сравнительно большое его разнообразие. Сегодня науке известно об одиннадцати генотипах вируса гепатита С и многочисленных подтипах (или субтипах). Информация о разновидности вируса крайне важна, поскольку от этого зависит лечение.
Как вирус «ускользает» от иммунной системы?
Организму сложно справиться с вирусом гепатита С, поскольку у него весьма изощренная стратегия выживания. Вирус нарушает взаимодействие клеток иммунной системы с зараженными клетками печени. Он подавляет иммунитет и может годами паразитировать. Еще вирус чрезвычайно изменчив. Иммунная система просто не в состоянии уследить за ним.
Формы гепатита С
Вирусный гепатит С протекает, как в острой, так и хронической форме. Наиболее опасным считается хронический вариант заболевания, поскольку долгое время он остается незамеченным. Примерно у 20% инфицированных в течение полугода после заражения наступает спонтанное излечение. У остальных 80% болезнь переходит в хроническую стадию, что грозит серьезными осложнениями, вплоть до смерти⁴.
Что делать, если в доме больной гепатитом С?
Вероятность заражения при бытовых контактах крайне низка, однако, если один из членов семьи болен, важно придерживаться некоторых правил:
- Если больной поранился, то оказывать ему помощь нужно в резиновых перчатках. После процедуры тщательно вымойте руки с мылом.
- Следите за тем, чтобы у каждого члена семьи были индивидуальные зубные щетки, станки для бритья и маникюрные наборы.
- Загрязненную инфицированной кровью одежду лучше выбросить или постирать в стиральной машине при 90 градусах не менее 1 часа.
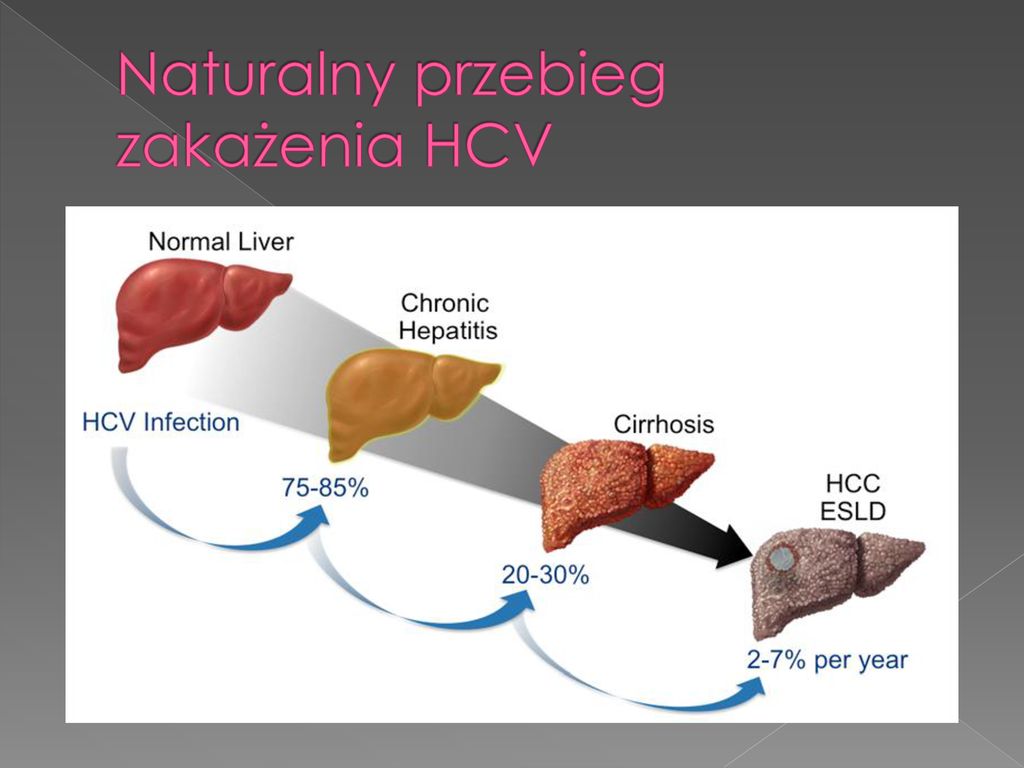
Тяжелые последствия связаны с постепенной утратой функции печени:
- нарушается обмен желчи (билирубина), поэтому появляется желтуха — глаза и кожа окрашиваются в желтый цвет;
- клетки печени (гепатоциты) постепенно погибают, их замещает соединительная ткань. Этот процесс называется фиброзом;
- потом следует цирроз, при котором соединительной ткани слишком много. Печень становится плотной и теряет способность выполнять свои функции.
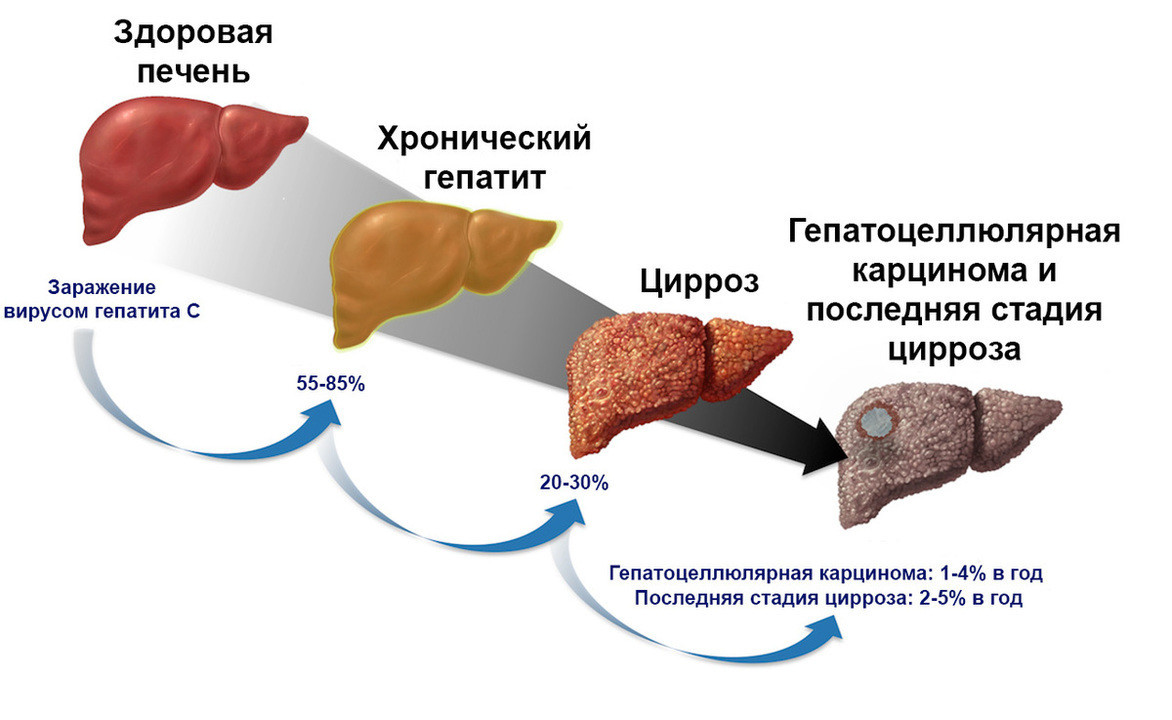 Рисунок 1. Изменение печени после заражения вирусом гепатита С. Изображение: U.S. Department of Veterans Affairs
Рисунок 1. Изменение печени после заражения вирусом гепатита С. Изображение: U.S. Department of Veterans Affairs
Функция печени в организме
Этот орган можно назвать лабораторией нашего организма, в котором происходит свыше 500 биохимических реакций. Печень не только очищает кровь от токсинов, но также принимает участие в обмене углеводов, белков, витаминов, минералов и билирубина. Последний является пигментом, который образуется при распаде красных кровяных клеток. Появление желтухи при болезнях печени связаны с нарушением обмена билирубина, которым могут окрашиваться склеры глаз и кожа.
Поскольку на печень возложено так много функций, то регенеративные возможности у нее чрезвычайно высоки. Всего лишь 20% печени достаточно, чтобы орган полностью восстановился. Однако при хроническом воспалении, вызванном вирусом гепатита С, клетки печени постепенно отмирают, замещаются соединительной тканью и теряют способность выполнять свои функции.
Согласно данным Всемирной организации здравоохранения, в мире свыше 70 миллионов людей, инфицированных вирусом гепатита С. Примечательно, что из этих людей о своем диагнозе знают только 25%, а противовирусную терапию получают всего 12–14%³. Россия относится к странам с высоким уровнем заболеваемости гепатитом С. Ежегодно в нашей стране фиксируют свыше 60 тысяч новых случаев заражения. А общее число инфицированных, по официальным данным, составляет более 600 тысяч².
Противопоказания к трансплантации печени.
После того как были исчерпаны возможности консервативного лечения и установлена необходимость трансплантации печени требуется ответить на 3 основных вопроса:
- Сможет ли пациент перенести операцию и ранний послеоперационный период;
- Будет ли пациент привержен к терапии и режиму необходимому для выживания после трансплантации печени;
- Есть ли у пациента сопутствующие заболевания, которые могут скомпрометировать его выживание или функцию трансплантата.
Абсолютные противопоказания:
- СПИД;
- внепечёночное распространение злокачественных опухолей;
- активная внепеченочная инфекция (туберкулез и другие);
- активный алкоголизм и наркомания;
- психические заболевания, исключающие регулярный прием иммунодепрессантов;
Относительные противопоказания:
- высокий кардиологический или анестезиологический риск;
- распространенный тромбоз воротной вены (статья по теме — трансплантация печени у пациентов с тромбозом воротной вены);
- ранее перенесенные вмешательства на печени;
- возраст более 60 лет;
- индекс массы тела (ИМТ) более 35 кг/м2.
Также читайте статью: Пересадка печени ребенку: о листе ожидания, донорах и операции.