Макроморфология опухолей желудка
Экзофитные опухоли (имеющие вид бляшки, узла, выступающие над поверхностью ткани), как правило, растут в просвет органа и отделены от здоровых тканей. Они характеризуются меньшей злокачественностью и более медленным распространением и метастазированием.
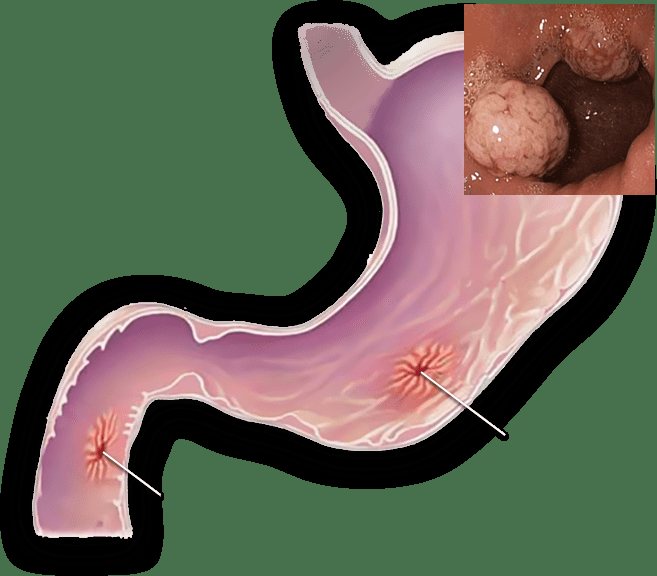
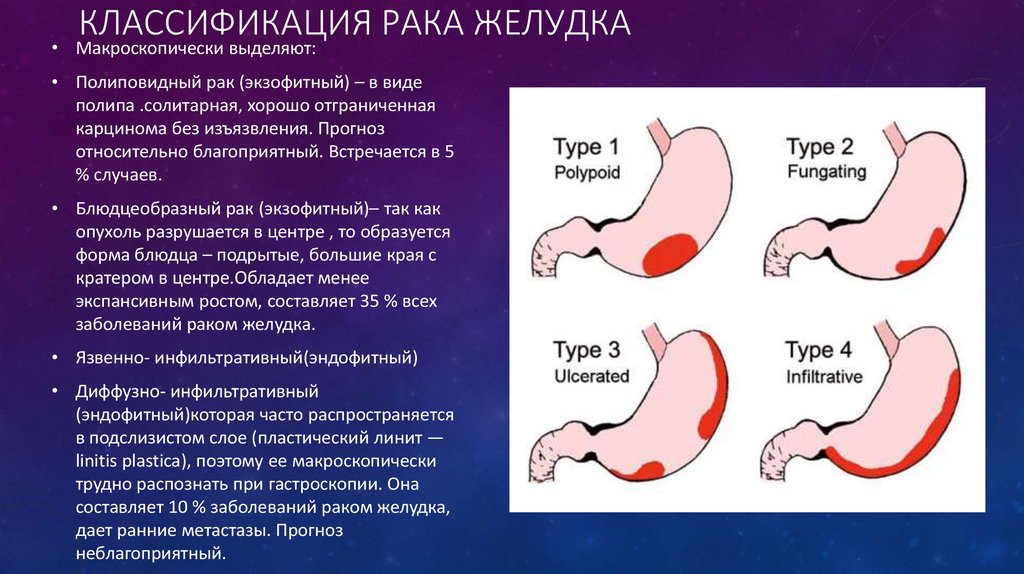
Полиповидная опухоль встречается в 3-10 % случаев и внешне напоминает шляпу гриба с широким основанием цилиндрической формы, или полипа с высокой ножкой темно-красного цвета, на поверхности которого просматриваются эрозии, отложения фибрина. Располагается преимущественно в антральном отделе или теле желудка, чаще на малой кривизне. Изменения слизистой оболочки отсутствуют. Полиповидная опухоль может быть различного размера: как в несколько миллиметров, так и несколько сантиметров и разрастаться в просвет желудка, занимая его полностью.
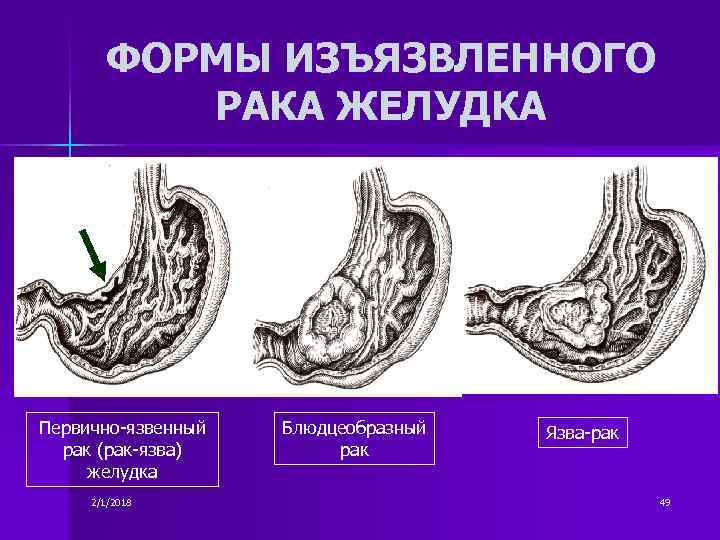
Блюдцеобразный (чашеобразный) рак встречается в 10-40 % случаях опухолей и являет собой опухоль с широким основанием, в центре которой находится распад, имеющий вид язвы с широкими, приподнятыми краями, похожими на валики. Дно язвы имеет неровную поверхность, покрыто налетом темно-коричневого или грязно-серого цвета. В углублении язвы можно заметить сгустки крови или тромбированные сосуды. Визуально опухоль резко отделена от здоровых тканей. Расположение опухоли на малой кривизне часто характеризуется ее инфильтративным ростом.
Симптомов рака желудка очень много
Эндофитная опухоль характеризуется распространением вдоль стенки желудка во все стороны, преимущественно по ее подслизистому слою. Являет собой глубокую язву различного размера с неровным, бугристым дном и нечеткими контурами. Участки, находящиеся вокруг язвы, инфильтрированы опухолевыми клетками, которые проникают во все слои стенки желудка и рядом расположенные органы.
При таком виде опухоли стенка желудка вокруг нее уплотнена, утолщена. Слизистая оболочка, окружающая опухоль, ригидная, атрофирована, складки ее зачастую расправлены. Локализация опухоли происходит чаще всего на выходе из желудка, в субкардиальном отделе и на малой кривизне. Очень рано начинает давать метастазы.
Диффузный фиброзный рак (скирр) одна из наиболее часто встречающихся форм рака желудка, диагностируется в 25-30 % случаев и занимает второе место по частоте возникновения. Наиболее часто размещается в выходном отделе желудка, сморщивая его стенки, сужая просвет и постепенно распространяясь на весь желудок. Стенки желудка при этой форме утолщены, складки слизистой оболочки также утолщены, имеют множественные изъязвления. Зачастую развиваются симптомы ракового лимфангита – прорастания раковых клеток по лимфатическим сосудам. Опухолевая ткань может инфильтрироваться в связки желудка, вследствие чего он подтягивается к печени, поджелудочной железе или другим органам.
Диффузный коллоидный рак – очень редко встречающийся вид опухоли, локализирующийся преимущественно в подслизистом слое или между слоями слизистой оболочки. Стенка желудка при этом как бы пропитана слизистыми массами, состоящими из слизеобразующих клеток. Стенка желудка сильно утолщена, сам желудок значительно увеличен в размерах.
Около 10-15 случаев заболевания раком имеют смешанные признаки или признаки, характерные для переходящих форм
Вышеперечисленные симптомы и виды рака желудка являются далеко не полными, но смогут помочь пациентам вовремя обратить внимание и своевременно начать лечение этого коварного заболевания. Это может снизить частоту возникновения поздних стадий рака желудка и значительно повысить процент благоприятного исхода лечения
Подробную информацию об онкозаболевании можно узнать из видеоматериала:
https://youtube.com/watch?v=ycZGO-BiJrI
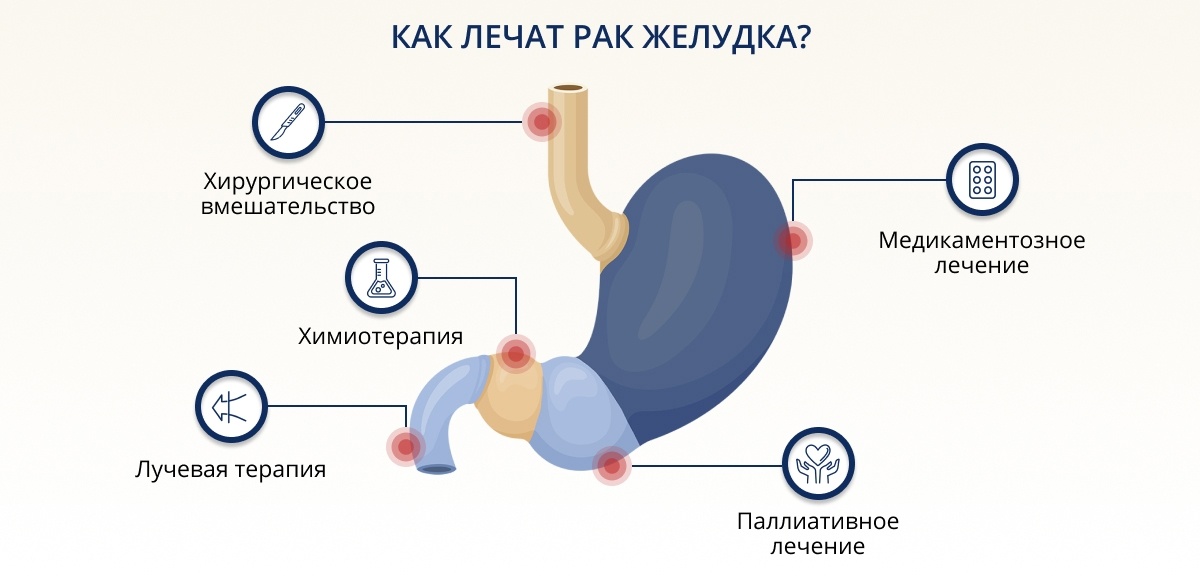
Диагностика рака желудка
Установить верный диагноз можно только с помощью инструментальной диагностики. Но перед ее назначением предположительный диагноз должен подтвердиться другими диагностическими методами.
Для этого терапевтом или гастроэнтерологом проводится тщательный сбор и анализ жалоб пациента при подозрении на наличие онкологии. В зависимости от полученных данных назначается подходящая диагностика.
После всего этого проводятся лабораторные исследования:
- выявляются специфические онкологические маркеры в крови;
- изучается кал, чтобы обнаружить скрытую кровь, которая может указывать на внутреннее кровотечение.
Инструментальная диагностика рака предусматривает:
Какие симптомы указывают на раковое перерождение
Любой рак, в том числе и рак желудка — молчаливое образование. Трансформацию гастрита или язвы легко пропустить, и только через время развиваются такие симптомы как:
● слабость;
● общее недомогание;
● снижение веса тела;
● затруднение глотания;
● бледность кожи и слизистых;
● кровь или ее прожилки в рвотных массах;
● кровь в кале (выявляется только анализом на скрытую кровь).
Эти симптомы не говорят на 100%, что у человека имеет место рак. Подобные признаки могут быть и при других осложнениях заболеваний желудка. Единственная возможность узнать, есть онкология или нет — это ФЭГДС и биопсия подозрительных участков слизистой оболочки желудка.
Как ставят диагноз
Прежде чем начать лечение, врач должен убедиться в том, что на слизистой оболочки желудка действительно есть воспаленные участки. Для этого назначают эндоскопические исследования — эзофагогастродуоденоскопию (ЭГДС) или гастроскопию — или рентген. Затем нужно выяснить, какая именно причина спровоцировала язву. Для этого врач:
осмотрит вас и расспросит, как вы себя чувствуете, — нужно рассказать обо всех неприятных симптомах и ощущениях;
выяснит, какие лекарства вы принимаете, — очень важно упомянуть все обезболивающие препараты, так как это позволит исключить реакцию на нестероидные обезболивающие;
назначит обследования и анализы. Чаще всего применяют уреазный дыхательный тест либо назначают анализы крови или кала — это позволяет выявить H
pylori.
Какой прогноз при раке желудка?
Прогноз при раке желудка зависит от стадии опухоли, на которой был установлен диагноз и начато лечение. Шансы на стойкую ремиссию наиболее высоки, если опухоль не проросла за пределы слизистой оболочки и подслизистой основы. При метастазах прогноз, как правило, неблагоприятен.
В онкологии существует такой показатель, как пятилетняя выживаемость. Он показывает, какой процент больных остаются живы в течение 5-ти лет. Срок достаточно большой, в определенном смысле его можно приравнять к выздоровлению. Пятилетняя выживаемость при разных стадиях рака желудка составляет:
- I стадия — 57-71%;
- II стадия — 33-46%;
- III стадия — 9-20%;
- IV стадия — 4%.
Некоторые цифры и факты:
- Эксперты Всемирной организации здравоохранения (ВОЗ) утверждают, что ежегодно от рака желудка во всем мире погибают 754 000 людей.
- В XXI веке распространенность заболевания снижается, но в разных странах неодинаково. Так, на одного больного из Великобритании приходится двое из России и трое из Японии.
- По распространенности среди прочих онкозаболеваний рак желудка занимает пятое место, но среди причин смерти — третье.
- Одна из лидирующих стран по распространенности рака – Япония, во многом за счет характера питания.
В клиниках «Евроонко» применяются наиболее современные методы лечения рака желудка и других онкологических заболеваний. Даже если прогноз неблагоприятен, это не означает, что больному ничем нельзя помочь. Наши врачи знают, как облегчить симптомы, обеспечить приемлемое качество жизни, продлить жизнь
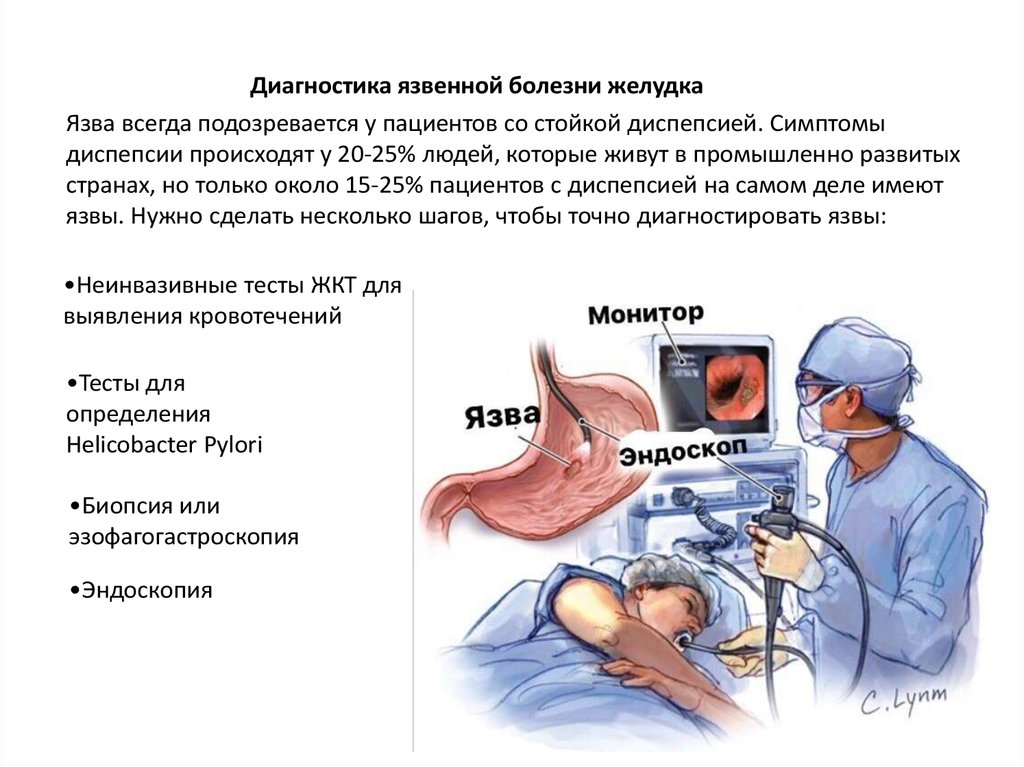
Диагностика язвенной болезни
Врач может заподозрить наличие язв в желудке или двенадцатиперстной кишке при наличии характерных жалоб пациента. После осмотра и расспроса больного врач назначит ряд исследований для подтверждения или исключения диагноза язвенной болезни.
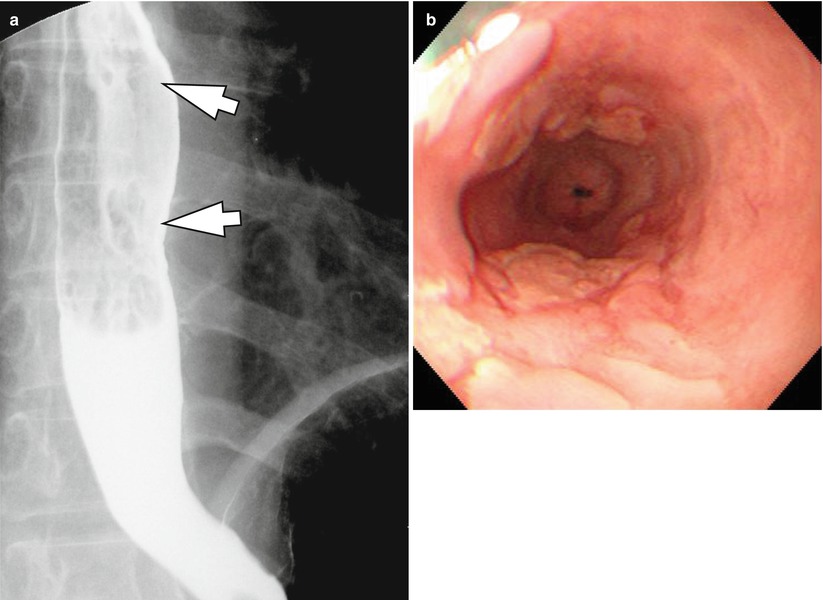
Эндоскопическое исследование желудка и двенадцатиперстной кишки — ФЭГДС (фиброэзофагогастродуоденоскопия). При данном исследовании врач вводит тонкий, гибкий инструмент (оптоволоконную трубку — эндоскоп) с источником света и микрокамерой на конце в пищевод и далее в желудок и двенадцатиперстную кишку (12пк) пациента.
Исследование проводят с целью осмотра внутренней поверхности органов желудочно-кишечного тракта (для обнаружения язв и определения их локализации, а также для исключения осложнений: кровотечение, перфорация, пенетрация, стеноз), в ходе исследования врач может взять образцы ткани (биоптаты) из желудка.
Полученные биоптаты исследуют в лабораторных условиях для исключения злокачественного заболевания (при язвенной болезни желудка), обнаружения Helciobacter pylori, уточнения вида гастрита. С помощью эндоскопа часто можно также остановить кровотечение из язвы (прижигание язвенного дефекта).
Рентгенологическое исследование. Обзорный снимок органов брюшной полости производят при подозрении на наличие перфорации язвы (прободение стенки желудка или двенадцатиперстной кишки), при этом в брюшной полости определяется скопление свободного газа (воздуха), поступающего из желудочно-кишечного тракта.
При подозрении на опухоль, стеноз привратника или 12 пк проводят рентгенографическое исследование желудка и двенадцатиперстной кишки после приёма бариевой взвеси.
Исследования для выявления H.pylori инфекции. На настоящий момент существует множество методов диагностики H.pylori инфекции, в том числе уреазный дыхательный тест, определение антител в крови, ПЦР диагностика на наличие H.pylori в кале, биопсия слизистой желудка на наличие H.pylori.
Исследование крови. Общий анализ крови не позволяет обнаружить язву, но может выявить анемию, являющуюся следствием язвенного кровотечения, или повышенное количество лейкоцитов, как признак осложнений.
Насколько высок именно ваш риск
Если у вас просто установлен диагноз “Хронический гастрит”, “Язвенная болезнь желудка” или другой — вы не знаете о своем риске ничего.
Степень риска можно понять только по данным фиброгастроскопии (ФЭГДС, “глотание зонда”). Точнее, после биопсии, которая взята во время этого исследования.
Как только гистологическое заключение будет звучать как “дисплазия”, это значит, что имеет место предраковое изменение в слизистой. Если она описана как “тяжелая”, риск раковой трансформации — от 8 до 75%. Для слабой и умеренной дисплазии таких цифр нет.
Нужно знать, что риск онкологии повышается в том случае, когда дисплазия сочетается с описываемыми на ФЭГДС:
● атрофическим гастритом;
● болезнью Менетрие (опухоль-симулирующим гастритом);
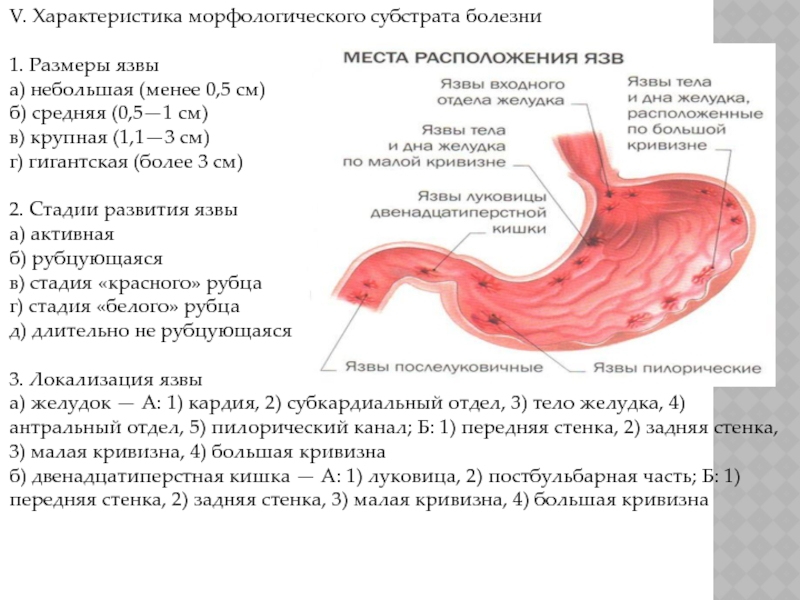
● язвенной болезнью желудка, особенно если язва больше 2 см в диаметре, расположена на большой кривизне органа (это бывает редко, но в рак перерождается 100% язв большой кривизны);
● полипами желудка, особенно если они описываются как аденоматозные образования.
Лечение язвенной болезни
Лечение язвенной болезни преследует 2 основные задачи:
- Уничтожение (эрадикация) Helicobacter pylori;
- Снижение уровня кислотности желудочного сока, что ведёт к уменьшению боли и заживлению язв.
Для осуществления поставленных задач в лечении используют ряд препаратов различного механизма действия:
- Ингибиторы протонной помпы (омепразол, эзомепразол, пантопразол, лансопразол и их аналоги).
- Блокаторы H2 гистаминовых рецепторов (ранитидин, фамотидин и др.) — последнее время используются реже в связи с большей эффективностью ингибиторов протонной помпы.
- Антациды (альмагель, гастал, маалокс, фосфалюгель и др.) — действуют быстро, но кратковременно.
- Препараты, защищающие слизистую оболочку желудка и двенадцатиперстной кишки (цитопротективные препараты)- де-нол, вентер.
- Антибактериальные средства (лечение H.pylori).
- Диета.
Пищу следует принимать часто (5–6 раз в день) мелкими порциями. При обострении язвенной болезни необходимо исключить вещества, являющиеся сильными возбудителями желудочной секреции:
- алкоголь,
- блюда с экстрактивными веществами (мясные, рыбные, грибные, овощные бульоны),
- черный хлеб,
- жирные и жареные блюда,
- соленья,
- копчености,
- кофе,
- крепкий чай,
- продукты, богатые эфирными маслами (редька, лук, чеснок, хрен, корица),
- консервы,
- газированные напитки.
Можно употреблять продукты, являющиеся слабыми раздражителями желудочной секреции:
- молоко,
- сливки,
- творог,
- яичный белок,
- мясо, птица, рыба, освобожденные от кожи, фасций, сухожилий,
- из овощей — вареные, тушеные картофель, морковь, кабачки, цветная капуста,
- супы слизистые, молочные, крупяные (из риса, гречневой, овсяной и манной круп), на втором бульоне,
- суфле мясное, рыбное, куриное, творожное.
Стараться избегать стрессовых ситуаций.
Следует отказаться от курения. Курение воздействует на защитный барьер слизистой оболочки желудка, делая его более восприимчивым к развитию язв. Табакокурение также увеличивает кислотность желудочного сока и замедляет заживление слизистой.
Также необходимо исключить употребление алкоголя. Злоупотребление алкоголем может вести к раздражению и разъеданию слизистой оболочки желудка, вызывая появление воспаления и кровотечения.
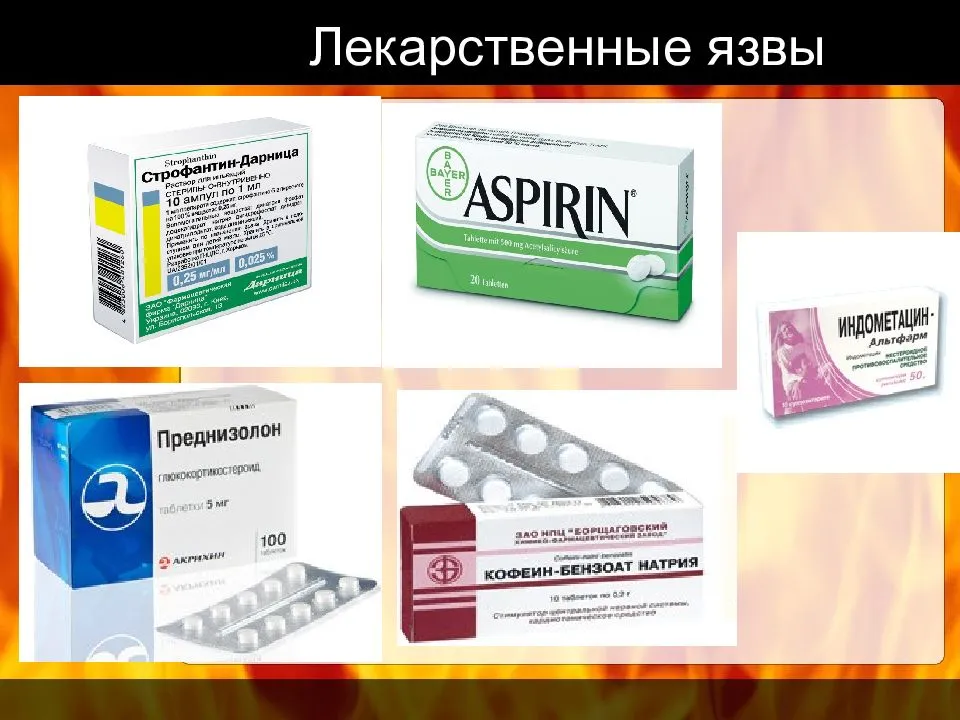
По возможности следует исключить приём нестероидных противовоспалительных средств (НПВП), таких как: Ацетилсалициловая кислота (Аспирин), Ибупрофен (Нурофен), Диклофенак (Вольтарен, Ортофен). Данные лекарственные средства вызывают появление и/или усиление воспаления в желудке.
Вместо этих лекарственных средств при необходимости возможен приём Ацетаминофена (Парацетамол).
Если вы отмечаете у себя наличие симптомов, похожих на проявления язвенной болезни, то вам следует обратиться к врачу гастроэнтерологу или терапевту по месту жительства.
Автор статьи — врач гастроэнтеролог Соловьева Е. В.
Желудочно-кишечный тракт – входные ворота для вируса.
Вирус проникает в организм не только через дыхательные пути, но и через клетки желудочно-кишечного тракта и печени, на поверхности которых также обнаружены рецепторы (или входные ворота) для вируса. Поэтому особенностью COVID-19 является высокая частота симптомов со стороны органов пищеварения. Примерно у 15% больных, переносящих COVID-19, наблюдаются тошнота и рвота, потеря аппетита, послабление стула, боль в животе. Иногда эти симптомы оказываются первыми проявлениями болезни, то есть предшествуют симптомам со стороны дыхательной системы, лихорадке и др. Именно поэтому экспертами в мире сделано заключение, что все пациенты с впервые появившимися желудочно-кишечными жалобами, должны проходить тестирование на COVID-19.
Кроме того, примерно у 1/3 больных, особенно при тяжелом течении COVID-19, наблюдаются изменения в биохимическом анализе крови, свидетельствующие о поражении печени (повышение АСТ, АЛТ, билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы).
Как правило, все перечисленные симптомы и отклонения самостоятельно проходят при выздоровлении. Однако могут наблюдаться и осложнения -образование эрозий и язв, желудочные кровотечения и другие.
Более высок риск заражения вирусом, а также осложнений этой инфекции у больных, имевших до COVID-19 какое-либо хроническое заболевание органов пищеварения. Кроме того, отрицательное действие на органы пищеварения может оказывать назначаемое сложное лечение COVID-19, в частности нестероидные противовоспалительные (ибупрофен и др.), антибиотики, противовирусные препараты и др.
Как уменьшить вероятность ракового перерождения гастрита или язвы
Для этого нужно исключить все факторы риска:
● добиться минимального поступления нитритов с пищей и водой (для этого существуют специальные индикаторы);
● восстановить нормальную перистальтику ЖКТ, купировав рефлюкс (заброс) кишечного содержимого в желудок;
● провести лечение антибиотиками до полного уничтожения Хеликобактер пилори;
● убрать из пищи животные жиры, жареные продукты;
● избавиться от вредных привычек.
Людям, чьи близкие родственники болели раком желудка, стоит быть особенно внимательными к своему здоровью. И, если остальным больным гастритом, язвой или полипозом проходить ФЭГДС нужно раз в год, то им, возможно, понадобится более частое плановое обследование.