Почему происходит закупорка железы
Халязион — одна из трех наиболее распространенных доброкачественных опухолей век3. Чаще образуются только папилломы и кисты. Проблема чаще всего возникает у детей и в уже зрелом возрасте — после 35 лет. Детский халязион, как правило, связан с нарушением гигиены, конъюнктивитом, врожденным иммунодефицитом. Но пусть вас в данном случае не пугает слово «опухоль». При правильном лечении избавиться от халязиона можно за 2 недели.
 Грязные кисточки для макияжа могут стать причиной появления халязиона. Фото: valuavitaly / Depositphotos
Грязные кисточки для макияжа могут стать причиной появления халязиона. Фото: valuavitaly / Depositphotos
Гормоны и витамины
У взрослых людей повлиять на выделение сального секрета могут проблемы с обменом веществ. Работа мейбомиевых желез включена в сложную систему, которая контролируется половыми гормонами — андрогенами, эстрогенами, прогестинами7. Их функциональность зависит от количества витамина А в организме — сбой может произойти из-за его дефицита. Это же касается и ретиноевой кислоты, которая в организме отвечает за усвоение витамина А.
Эндокринные болезни
Опухоль может развиться и из-за сахарного диабета, других эндокринных нарушений. В этих случаях нарушается обмен веществ в тканях века, что приводит к ухудшению работы желез.
Патологии ЖКТ
В ряде случаев спровоцировать проблему могут болезни пищеварительной системы, нарушающие обмен липидов. Из-за этого секрет мейбомиевых и других сальных желез может менять консистенцию, загустевать и накапливаться в протоках.
Кожные заболевания
Есть также предположение, что причина халязиона — кожные клещи демодекс. Они в норме присутствуют в коже каждого человека, но при значительном снижении иммунитета бесконтрольно размножаются.
Может ли причиной стать кожное заболевание?
Да, такие клинические случаи есть, они связаны чаще всего с себореей и демодекозом. Микроорганизмы и вызванное ими воспаление блокируют протоки желез, из-за чего они постепенно сужаются и могут вообще зарубцеваться. Закупорка железы может быть спровоцирована ячменем, а также акне, розацеа, блефаритом, угревой сыпью.
Хирургия
На первом этапе методом лечения новообразований головного мозга должно рассматриваться хирургическое удаление. Это позволяет верифицировать опухоль, то есть понять, из каких клеток она развилась и какова степень её злокачественности. Такие операции сложны в исполнении и проводятся на базе специализированных стационаров. Необходимо стремиться к полному удалению опухоли, но так, чтобы выполнение операции не привело к ухудшению неврологической симптоматики, особенно если опухоль располагается рядом с участками мозга, отвечающими за речь, дыхание, глотание, функции конечностей и др. Из-за этого, например, особенно сложными (и зачастую невыполнимыми) являются операции на опухолях ствола головного мозга, отвечающего за выполнение многих жизненно важных функций.
Таким образом, если опухоль локализуется в труднодоступном месте, провести операцию бывает невозможно. Тогда на помощь приходит дистанционная лучевая терапия в различных своих вариациях.
Реабилитация
Для возвращения пациента, к нормальному образу жизни после проведенного лечения врач может назначить реабилитационные процедуры в зависимости от характера и степени поражения мозга.
- Физикальная терапия необходима для восстановления координации движений и мышечной силы.
- Занятия с логопедом полезны при нарушениях речи.
- Лечение у психолога или психотерапевта требуется пациентам с развившейся депрессией, нарушениями памяти и мышления.
- Приём противосудорожных препаратов для предотвращения приступов эпилепсии.
После завершения лечения необходимо помнить, что опухоли мозга могут рецидивировать, и нужно регулярно проходить профилактические обследования.
Кровоснабжение головного мозга
За транспорт кислорода и питательных веществ к тканям мозга отвечают 4 крупных артерии: две внутренние сонные и две позвоночные. Позвоночные артерии отвечают за кровоснабжение ствола мозга. В основании мозга они сливаются в базилярную артерию.
Каждая внутренняя сонная артерия делится на переднюю и заднюю. Эти сосуды питают лобные, височные, теменные, затылочные доли.
В основании головного мозга ветви внутренние сонные, базилярная артерия и соединяющее их ветви образуют замкнутый Виллизиев круг. Он назван в честь английского доктора Томаса Уиллиса. Это анатомическое образование обеспечивает перераспределение крови и сохранение питания отделов головного мозга при закупорке сосудов. Отток крови из полости черепа осуществляется через яремные вены.
Заболевания головного мозга возникают при поражении крупных и мелких сосудов. В зависимости от причины симптомы возникают остро и требуют неотложной медицинской помощи или развиваются постепенно, медленно приводя к ухудшению качества жизни человека.
К основным причинам поражения артерий относят атеросклероз и гипертоническую болезнь. В первом случае на внутренней поверхности сосудистой стенки образуются бляшки, сужающие просвет артерий. Они имеют тонкую покрышку, внутри содержатся липиды. При разрыве таких бляшек тромбоциты крови прилипают к поврежденной поверхности, приводя к закупорке просвета (тромбозу). Провоцирующим фактором нередко становится спазм сосудов.
Артериальная гипертония тоже повреждает стенки сосудов: они становятся уплотненными, возникают участки расширения (аневризмы). Наличие таких уязвимых мест может стать причиной разрыва или закупорки артерий.
Состояние, при котором поражаются мелкие церебральные артерии, страдает кровоснабжение мозга, носит название дисциркуляторной энцефалопатии. Нервные клетки не получают достаточного количества кислорода, питательных веществ и отмирают. Развитая сеть артерий не может решить эту проблему. Процесс не ограничивается какой-то одной областью головного мозга, очаги обнаруживают в различных отделах.
Скрининг на глаукому
В списке заболеваний, вызывающих слепоту, глаукома занимает второе место.
Наиболее распространена (примерно 90% всех случаев) открыто-угольная форма глаукомы (ОУГ), постепенно прогрессирующая вплоть до полной слепоты. Прочие разновидности глаукомы — врожденная, закрытоугольная и вторичная, менее коварны.
Помимо ухудшения остроты зрения ОУГ может провоцировать появление других сопутствующих заболеваний. Частный случай — нарушение периферического зрения.
Глаукома соотносится с преклонным возрастом и расовыми критериями. Так лица европейского происхождения после 50 лет сталкиваются с глаукомой сравнительно редко. Люди пожилые жалуются на нее гораздо чаще, а в преклонном возрасте от нее страдает более 3% от числа всех пациентов офтальмологических клиник. Негры считаются особой группой риска по заболеванию глаукомой, а большинство случаев слепоты у негроидов вызывается именно этим заболеванием.
Причины глаукомы
Помимо возрастных данных и особенностей рассового происхождения, для развития глаукомы имеют особую важность
- близорукость;
- сахарный диабет;
- наследственность, когда кто-то в семье уже имеет глаукому;
Особенности проведения скрининговых тестов на глаукому
Существует много тестов для определения глаукомы, но чаще всего на практике используются тонометрия, офтальмоскопия и периметрия.
На фото: тонометрия при скрининге на глаукому
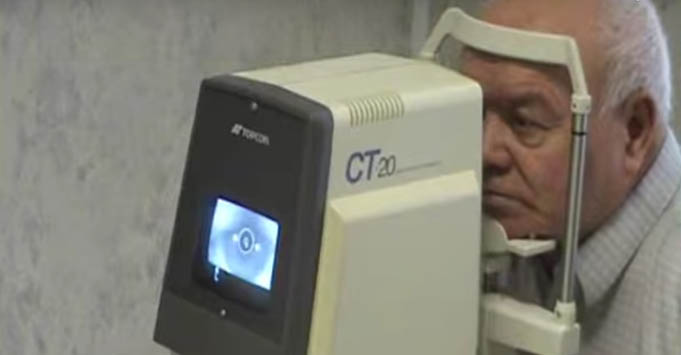
Выбор тонометрии как как тестового метода на глаукому целиком возлагается на врача. В ряде случаев лицам, входящим в группу риска (в возрасте под 70) клинически целесообразно обследоваться на глаукому у врача-окулиста.
Для измерения уровня внутриглазного давления применяются различные типы тонометров — аппланационные и импрессионные. При использовании любого тонометра принято считать по определению, что глаза пациентов имеют сходную ригидность, толщину роговицы и одинаковый кровоток. Результаты тонометрии зависят от выбор модели устройства, тяжести заболевания и квалификации врача-офтальмолога.
Проблемы использования тонометрии связаны с свойствами глазного давления. Под этим подразумевается уровень внутриглазного давления, превышающий 21 мм рт. ст. Несмотря на то, что гипотензивность глаз зачастую предваряет сокращение поля зрения вследствие глаукомы и рассматривается как дополнительный фактором риска (глаукома отмечается в 5—6 раз чаще нормального при ВГД, превосходящем 21 мм рт. ст.), небольшая гипотензивность глаз встречается у пациентов, не страдающих глаукомой.
При этом число лиц, страдающих от глаукомы, составляет примерно 1% от общей численности всего населения, что гораздо меньше, нежели чем число больных, имеющих гипотензивность глаз (порядка 15%). Гипотензивность есть у четверти всех лиц пожилого возраста. Гипотензивность не взаимосвязана с глаукомой. Примерно у 80% больных с ГГ глаукома никогда не диагоностировалась и не прогрессировала.
Высокий уровень внутриглазного давления наоборот имеет важное значение для рисков появления глаукомы. Исходное значение в 35 мм рт
ст. гораздо менее чувствительно при прогнозировании глаукомы. Открытоугольная глаукома может прогрессировать у пациентов, имеющих обычный показатель внутриглазного давления.
Офтальмоскопия — второй вид скрининга на открытоугольную глаукому. Офтальмоскопия обязательно присутствует в стандартном осмотре врача-офтальмолога, будучи одним из важнейших компонентов диагностики глазных заболеваний. В ходе этой процедуры при помощи офтальмоскопа возможно осмотреть глазное дно, оценить состояние сосудов глазного дна, диска зрительного нерва и сетчатки.
Также офтальмоскопия дает возможность обнаружить затронутые атрофией участки, способные вызвать образование новых очагов заболевания, найти места разрывов сетчатки и узнать их количество. Исследования могут делаться в прямом и обратном виде, широким и узким зрачком.
Наряду с заболеваниями глаз офтальмоскопия используется в диагностике других патологий, как то: сахарный диабет, артериальная гипертония и пр.
Третий метод обследования на ОУГ — периметрия, процедура, позволяющая определить границы полей зрения. Периметрия характеризуется большей точностью, нежели тонометрия или офтальмоскопия. Объём поля зрения дает возможность определить остроту периферического зрения, оказывающего влияние на состояние жизнедеятельности пациента.
Периметрия рекомендована при наличии таких патологических состояний, как
- глаукома;
- дистрофия сетчатки;
- отслойка сетчатки;
- гипертония;
- ожоги глаза;
- онкологические заболевания глаза;
- излияние крови в сетчатку;
- травма, ишемия зрительного нерва.
Причины развития опухолей мозга
Как и при многих других редких опухолях, достоверных сведений о том, почему развиваются опухоли головного мозга пока нет. Но удалось выявить факторы, которые повышают вероятность развития заболевания:
- Пожилой возраст.
- Мужской пол.
- Наличие в анамнезе воздействия высоких доз ионизирующего излучения. Обычно это либо прохождение лучевой терапии, либо какие-либо производственные аварии. Не нужно путать ионизирующее излучение с излучением ЛЭП, микроволновых печей или мобильных телефонов. Эти устройства не вызывают такого увеличения риска рака головного мозга.
- Наследственная предрасположенность. Если у кровных родственников была такая проблема, то вероятность развития опухоли увеличивается.
- Продолжительный контакт с некоторыми токсинами — пестициды, продукт нефтепереработки, винилхлориды и др.
- Инфицирование некоторыми вирусами, например, вирусом Эпштейна-Барр, или цитомегаловирусом. Роль последнего пока остается под сомнением.
- Травмы головы.
Однако зачастую опухоли развиваются у людей, которые не имеют ни одного из перечисленных факторов риска.
Лучевая терапия
Для лечения опухолей головного мозга применяются различные методы лучевой терапии. Например, ее используют для облучения ложа первичной опухоли со степенью злокачественности III и IV (в таком случае в объём облучения включают зону отёка и визуально здоровые ткани мозга на расстоянии 1-2 см от остаточной опухоли, ложа и отёка) или метастазов после хирургического этапа лечения. В некоторых случаях нужно облучать весь головной и спинной мозг, например, при эмбриональных и герминоклеточных новообразованиях, которые быстро распространяются по спинномозговой жидкости, а также при множественном их метастатическом поражении при отсутствии адекватных вариантов системной противоопухолевой терапии.
Признаки опухоли мозга
Признаки опухоли мозга могут указать на то или иное новообразование, в зависимости от места его локализации и размеров. Их можно определить на ранних стадиях, если тщательно заботиться о своём здоровье. Чаще наблюдаются:
- Онемение или потеря чувствительности отдельных участков тела.
- Потеря слуха и зрения, частичная или полная.
- Спутанность сознания, значительные ухудшения памяти.
- Интеллект и самосознание сильно изменены.
- Речь путанная.
- «Скачущий» гормональный фон.
- Смена настроений у человека с высокой скоростью переключения.
- Агрессивные состояния, повышенная раздражительность, галлюцинации.
Проблемы со зрением указывают на опухоль в затылочной части мозга, а судороги и онемение – в лобных долях. Для определения места расположения новообразования и проведения быстрой, качественной терапии, требуется посетить врача и сдать необходимые анализы. Также проводятся инструментальные исследования и осмотры на аппаратах, чтобы тщательно диагностировать болезнь.
Online-консультации врачей
| Консультация офтальмолога (окулиста) |
| Консультация косметолога |
| Консультация сексолога |
| Консультация вертебролога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация анестезиолога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация онколога-маммолога |
| Консультация иммунолога |
| Консультация пульмонолога |
| Консультация гастроэнтеролога детского |
| Консультация нарколога |
| Консультация уролога |
| Консультация общих вопросов |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Симптомы заболеваний головного мозга
К самым распространенным заболеваниям головного мозга относятся атеросклероз, инсульт, опухоль, аневризма сосудов, болезнь Альцгеймера. По статистике, до 85% людей имеют предрасположенность к развитию заболеваний, связанных с кровоснабжением мозга. Такие данные являются следствием нездорового образа жизни современного человека. Опасность заболеваний головного мозга – в их бессимптомности. То есть, долгое время они никак не дают о себе знать.
К общим симптомам болезней головного мозга относятся:
-
Частая головная боль, которая не проходит даже после приема лекарственных средств.
-
Ухудшение памяти.
-
Постоянная усталость.
-
Обмороки.
-
Судороги.
-
Лихорадка. Температура тела может доходить до 40 градусов.
-
Похудение, доходящее до истощенности.
Специфические симптомы атеросклероза:
-
Шум в ушах. Он возникает, когда холестериновая бляшка перекрыла кровоток в артерии на 60%.
-
Снижение эрекции. Если у мужчины моложе 50 лет есть снижение эрекции, то у такого пациента риск умереть от инфаркта миокарда во много раз выше, чем у такого же человека с нормальной эректильной функцией.
-
Холод в конечностях. Сосуды становятся более жесткими и по ним хуже течет кровь.
Специфические симптомы инсульта:
-
Онемение лица, конечностей.
-
Двоение в глазах.
-
Трудность в передвижении.
Каждая третья смерть в России связана с этой патологией.
Инсульт бывает:
-
Ишемический. Связан с закупоркой артерий, прекращением хода кровотока к мозгу и некроза его ткани. Причиной появления является закупорка сосудов, ведущих к мозгу в связи с атеросклеротической бляшкой. Вторая причина – это возникновение в сердце тромба, когда оно неправильно работает (например, во время аритмии). Как следствие, тромб «бежит» в мозговые сосуды, вызывая тромбоз.
-
Неврологический. Связан с кровоизлиянием и образованием гематомы внутри черепа. Возникает из-за повышенного артериального давления, когда на его пике разрывается маленький сосуд внутри мозга, и появляется гематома.
Существуют признаки инсульта, вовремя распознав которые можно спасти жизнь. Для легкого запоминания их можно сложить в слово «УДАР»:
-
Улыбка. Если человек не может улыбнуться, и у него опущен один из уголков рта.
-
Движение. Человек не может двигать сразу двумя руками или ногами.
-
Артикуляция. Человек не может что-то внятно сказать, даже своё имя.
-
Решение. Чтобы спасти человека, следует отвезти его в больницу и провести необходимые обследования в течении 1-2 часов.
Специфические симптомы болезни Альцгеймера:
-
Избегание контакта с людьми.
-
Потерянность в пространстве.
-
Снижение эмоциональности и интереса к жизни.
-
Галлюцинации.
Болезнь Альцгеймера – это форма слабоумия, которая возникает у пожилых людей. Чаще всего обнаруживается у пациентов, перешедших порог в 65 лет. На данный момент является неизлечимым.
Специфические симптомы опухоли головного мозга:
-
Головная боль не проходит в течении двух недель-месяца.
-
Головная боль сопровождается рвотой, нарушением слуха, координации.
-
Двигательные персеверации (невозможность перестать выполнять действие).
-
Прогрессирует невнимательность, забывчивость.
Опухоли мозга делятся на доброкачественную, злокачественную и метастазы. В случае с доброкачественной заболевание развивается постепенно, медленно и мягко на протяжении нескольких лет.
Виды опухолей головного мозга:
-
Внутримозговые. Наиболее частой и агрессивной формой является глиобластома. Победить её практически невозможно. Опухоль прорастает сквозь здоровые ткани и не поддается локализации.
-
Внемозговые. Растут на основании или на поверхности черепа.
-
Метастазы – это вторичные опухоли головного мозга. Клетки основного рака проникают по току крови в головной мозг и вызывают рост метастазы.
Диагностика пациентов с пучеглазием
Орбитопатия — наиболее частая причина проптоза (экзофтальма) у взрослых пациентов. Клинически заболевание обычно легко заподозрить, особенно если оно начинается с тиреотоксикоза (или тиреотоксикоза в анамнезе), двустороннего экзофтала и острого или подострого отека структур вокруг глазного яблока.
- У 40% пациентов глазные симптомы возникают в сочетании с клиникой тиреотоксикоза.
- У 20% больных глазные симптомы впервые появляются до начала тиреотоксикоза.
- У 10% пациентов глазные симптомы развиваются в течение 6 месяцев от начала тиреотоксикоза.
Глазные симптомы у пациентов возникают и после лечения тиреотоксикоза (обычно после лечения радиоактивным йодом). У 10%. у пациентов с ГО может развиться дисфункция щитовидной железы.
Таким образом, больного нужно обследовать, назначая целую группу анализов:
- тироксин;
- LT3 (свободный трийодтиронин);
- тесты на антитела: anti-TTHR (антитела к рецептору TTH);
- анализы на ATPO (антитела к тироидпероксидазе).
В зависимости от стадии и степени воспаления пациент может иметь различные глазные симптомы.
В случае объективного осмотра необходимо исследовать конъюнктиву — оценивается:
- отечность тканей глаза — хемоз;
- наличие видимых мелких кровеносных сосудов конъюнктивы;
- отека тканей вокруг глаза — наличие промежутка между краями верхнего и нижнего века (ретракция века).
Также проводится исследование движений глазного яблока — обычно нарушение конвергенции, дисфункция глазных мышц, зрение часто становится двойным.
Двойное зрение
Экзофтальмометром измеряется степень проптоза — расстояние от латерального края костного мозга до воображаемой перпендикулярной линии, проведенной в наиболее выступающей точке роговицы.
Также необходимо оценить остроту зрения, способность различать цвета. Если есть подозрение на повреждение диска зрительного нерва (необъяснимое внезапное ухудшение зрения, нарушение способности различать цвета, внезапное «выпадение» глазного яблока с орбиты или повреждение роговицы (пространство между веками, пациент жалуется на сильную слезотечение, сильный страх перед светом и т. спазм век) пациента необходимо немедленно направить в специализированный центр лечения глаз.
В случае односторонней офтальмопатии без нарушения функции щитовидной железы в первую очередь целесообразно провести инструментальные исследования, чтобы исключить объемный процесс на орбите. Содержимое глазниц лучше всего визуализируется с помощью магнитно-резонансной томографии (МРТ) глазницы — можно оценить отек движущихся мышц глаза, увеличение ретробульбарной жировой и соединительной ткани, визуализировать зрительный нерв, применяя режим подавления жира, оценить воспалительную активность в глазных лунках.
Когда МРТ невозможна, может быть выполнена компьютерная томография (лучшая визуализация структур костного мозга) или ультразвуковое исследование глаза.
Ультразвуковое исследование глаза
Диабетическая ретинопатия как одно из самых распространенных осложнений сахарного диабета
При сахарном диабете 1го типа диабетическая ретинопатия (поражение сетчатки) встречается чаще, чем при сахарном диабете 2го типа, и с течением времени приводит к значительному ослаблению зрения или полной слепоте. Являясь микрососудистым осложнением сахарного диабета, диабетическая ретинопатия характеризуется изменениями в сетчатке, активным ростом вновь образованных сосудов, патологическими процессами в области желтого пятна (макулы).
По данным Всемирной организации здравоохранения, в клиническом течении диабетической ретинопатии выделяют ряд стадий:
1. Непролиферативная стадия. В этой стадии при офтальмологическом обследовании глаз могут обнаруживаться микроаневризмы, представляющие собой выпирающие в виде мешочков капиллярные стенки, расширение глазных вен и образование венозных петель. В этот период при сохраненном центральном и периферическом зрении объективно выявляется сниженный уровень цветового восприятия, снижение контрастной чувствительности, низкий уровень адаптации к темноте.
2. Препролиферативная стадия. Изменения глазного дна и сетчатки в этой стадии более выражены. На сетчатке появляются мелкие кровоизлияния, мягкие и плотные экссудаты, отечность области желтого тела. Для этой стадии характерны аномалии вен и капилляров сетчатки глаза. Некоторые участки сетчатки полностью лишены кровоснабжения вследствие закупорки тромбами мелких сосудов. За счет вовлечения в процесс желтого тела в этой стадии отмечается снижение остроты зрения.
3. Пролиферативная стадия. Появляется множество новых хрупких сосудов на сетчатке, диске зрительного нерва, которые разрываясь образуют новые кровоизлияния, поражающие стекловидное тело. На месте кровоизлияний разрастается соединительная ткань, которая со временем приводит к отслойке и разрывам сетчатки, в результате чего больной может ослепнуть.
Симптомы
Признаки рака головного мозга подразделяются на общемозговые, т.е. проявляющиеся при всех без исключения видах заболевания, и очаговые, по совокупности которых можно составить первичное представление о локализации новообразования.
К общим симптомам опухоли головного мозга, появляющимся вследствие роста внутричерепного давления, относят:
- появление постоянных головных болей, которые усиливаются при резких движениях головы и не снимаются лекарствами;
- внезапные головокружения, тошнота и рвота, обморочные состояния;
- ощущение постоянной усталости, сонливость;
- появление проблем со зрительным восприятием – расплывчатость картины, «мушки», галлюцинации;
- нарушение ориентации в пространстве и координации.

В свою очередь, очаговые симптомы рака мозга зависят от расположения опухоли и позволяют локализовать патологию:
- в области лба – по ослаблению одной половины тела, утрате обоняния, изменению характера пациента;
- в области виска – по судорогам, нарушениям речи, развивающейся забывчивости;
- в области темени – по нарушению речи, потере чувствительности половины тела;
- в затылочной доле – по утрате зрения на одном из глаз;
- в мозжечке – по вибрации глазного яблока, раскоординации движений, спазму шейных мышц;
- в стволе головного мозга – по шаткости походки, нарушениям глотания и затруднённой речи, слабости лицевых мышц.
Чтобы не пропустить начало заболевания, при появлении даже одного-двух первых признаков рака мозга необходимо проконсультироваться у врача-невролога и пройти обследование.
Самая частая причина глаукомы
Внутренняя жидкость — водянистая влага, это не слеза, а отфильтрованная из крови почти плазма, но менее насыщенная белками. Водянистая влага делает глаз упругим, не давая прилипнуть роговице к радужке, в норме её вырабатывается столько, сколько всасывается, то есть абсолютный баланс. Синтезируют влагу цилиарные клетки, а всасывается она в образуемом радужкой и роговицей внутреннем углу глаза, который называется углом передней камеры.
Причина глаукомы — нарушение баланса, когда-либо повышается продукция влаги цилиарными клетками, либо уменьшается её всасывание в углу. Постоянно высокое давление в глазу сдавливает сетчатку, что вызывает её ишемию с исходом в атрофию зрительного нерва, а проявляется выпадением зрения сначала на периферии, а затем поля зрения сужаются до размера окуляра подзорной трубы. Высокое давление как причина глаукомы, выявляется только у половины заболевших.
Если капли не помогают
Если капли не снижают ВД Вам будет предложено оперативное лечение. Оперативное лечение проводится с целью создания дополнительного пути оттока внутриглазной жидкости. Созданный искусственным путем отток позволит снизить ВГД и таким образом уменьшить отрицательное воздействие повышенного давления на зрительный нерв и замедлить развитие болезни.
Лазерная операция практически безболезненна и непродолжительна по времени. С помощью этой процедуры можно расширить поры дренажной системы глаза, тем самым улучшая отток внутриглазной жидкости по естественным путям. Лазерное лечение проводится амбулаторно. Операция длится 10-15 минут, при этом Вы можете видеть вспышки света при каждом импульсе лазера . В ходе самой операции и после нее Вы не будете чувствовать боли, лишь в редких случаях возможен незначительный дискомфорт. Дополнительно врач назначит Вам специальные капли на 7-14 дней. Эффективность проведенной операции оценивается в среднем через 4-6 недель.
Хирургические вмешательства при ГЛАУКОМЕ сейчас хорошо разработаны, производятся в условиях стационара быстро и безболезненно. Цель операции – создать новый канал для оттока внутриглазной жидкости. Хирургическая операция выполняется в основном под местной анестезией, поэтому во время и после операции у Вас не будет болевых ощущений. В послеоперационном периоде возможно кратковременное ощущение дискомфорта и чувство «инородного тела» из-за наложенных хирургических швов.
Если Ваш врач рекомендовал Вам хирургическое лечение, не откладывайте операцию: при лечении ГЛАУКОМЫ дорого время!
Некоторое время после операции (обычно 1 месяц) Вам будет необходимо закапывать специальные противовоспалительные капли, назначенные Вашим врачом. Чтобы послеоперационный период прошел успешно, следует помнить, что нельзя: спать на стороне оперированного глаза 2-3 недели; трогать глаз руками; подвергать глаз температурным перепадам; в первые 2-3 месяца воздержаться от посещения бани, сауны, бассейна; применять косметику для глаз можно через 1 месяц после операции; избегать простудных и вирусных заболеваний (для этого стараться не бывать в многолюдных местах). Если у Вас бывают приступы кашля, то их нужно предупреждать с помощью лекарственных средств. Необходимо регулировать свой стул – для исключения натуживания; пациентам с аденомой предстательной железы – исключить натуживание при мочеиспускании. В течение месяца после операции нельзя заниматься спортом и тяжелой физической работой.
Проведенная операция не избавляет Вас от ГЛАУКОМЫ! Она позволяет лишь приостановить прогрессирование ГЛАУКОМЫ и стойко нормализовать ВГД на длительное время. В ряде случаев возможно повторное повышение внутриглазного давления, причину которого может установить врач-офтальмолог и назначить соответствующее лечение. У больных ГЛАУКОМОЙ возможны повторные оперативные вмешательства.
В 85% случаев хирургическая операция позволяет добиться эффективного снижения уровня ВГД на достаточно продолжительное время без применения капель. Но со временем операционный канал, как и любая ранка в организме, подвергается процессу заживления, и скорость оттока жидкости через этот канал снизится. Тогда Вам необходимо будет снова пользоваться глазными каплями, которые помогут поддерживать внутриглазное давление на безопасном уровне.
Из «Памятки для больных глаукомой»