Атрезия пищевода — не болезнь, а порок развития врожденного характера, поэтому пациентами являются дети практически с первых дней жизни. Пищевод выглядит короткой трубкой со слепым верхним концом, а снизу может быть соединен с трахеей.
Одинаково часто встречается у мальчиков и девочек. Распространенность составляет 3 случая на 10 тысяч родившихся, по другим авторам 1 случай на 3–5 тысяч новорожденных. 5% обычно сочетается с патологией хромосом. Атрезия пищевода у детей сопровождает другие врожденные нарушения развития (сердца, сосудов, мочеполовых органов, кишечника и желудка).
В Международной статистической классификации учитывается отдельно «атрезия пищевода без свища» под кодом Q39.0 и «атрезия пищевода с трахеально-пищеводным свищом» — Q39.1 (сюда же включаются случаи бронхиально-пищеводного соединения).
Порок несовместим с жизнью, поэтому огромное значение имеет быстрое выявление и экстренное хирургическое вмешательство.
Причины и механизм развития
Формирование порока происходит на ранних стадиях развития плода. На втором месяце беременности у эмбриона из головной оконечности передней кишки образуются трахея и пищевод. Они сообщаются между собой. К пятой неделе должно произойти при нормальном течении разделение.
Если скорость и направление роста этих органов не соответствуют, то к 20–40 дню появляется атрезия пищевода. Одновременно у плода в 50–70% формируются другие пороки:
- дефекты опорно-двигательной системы (30%);
- пороки сердца (до 37%);
- стеноз пилорической части желудка, атрезия тощей кишки и желчных путей (20–21%);
- дефекты мочеполовых органов (10%);
- заращение полости носа из-за атрезии хоан, другие дефекты лицевой части черепа (4%).
До 7% родившихся детей страдают хромосомными нарушениями в виде гидроцефалии, микроцефалии за счет трисомии в 13, 18 и 21 паре хромосом. Анализ течения беременности женщин показал, что порок ребенка чаще бывает в случаях многоводия, при угрозе прерывания в первом триместре.
Анатомические варианты атрезии
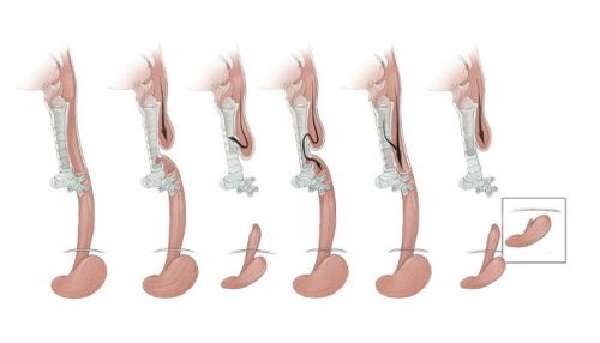
Атрезия пищевода у новорожденных возможна как без соединения с трахеей, так и в наиболее часто встречающейся форме — с трахеопищеводным свищем (80–90% случаев).
Размеры свищевого хода могут быть различными
Располагается свищ на уровне последнего шейного позвонка, верхних грудных и ниже. При образовании свищевого хода сверху конец пищеводной трубки остается на уровне грудных позвонков (II–III), нижняя часть соединена по задней или боковой поверхности с трахеей (бронхом).
Самый низкий вариант наиболее распространен. Обычно верхний отрезок пищевода шире и больше нижнего. До ротового отверстия не хватает длины пищеводной трубки в 8–12 см.
Слепой конец при гистологии ткани показывает гипертрофию, а в другом наблюдается истончение стенки. Трахеально-пищеводный свищ представляет собой необычный канал, выстланный изнутри эпителием или грануляционной тканью. Возможно образование двойного свищевого хода.
Классификация по типам
Из всех видов атрезии разных участков органов пищеварения, порок пищевода встречается наиболее часто. В зависимости от анатомической формы и расположения принято различать шесть типов патологии:
 Аксиальная кардиальная грыжа пищеводного отверстия диафрагмы
Аксиальная кардиальная грыжа пищеводного отверстия диафрагмы
- пищевод полностью отсутствует, его заменяет тяж из соединительной ткани;
- из одной трубки пищевода образуются 2 отдельных слепых мешка;
- верхняя часть трубки оканчивается слепо, нижняя — соединена ходом с трахеей на уровне выше бифуркации;
- то же, но нижний пищеводный свищ расположен в зоне бифуркации;
- свищевой ход расположен в верхнем конце пищевода, нижний — слепой;
- оба отрезка (и верхний, и нижний) соединяются с трахеей.
Другая классификация имеет измененную трактовку и предусматривает 5 типов, которые встречаются с разной частотой:
- 85% случаев приходится на вариант со слепым верхним концом и трахеопищеводным свищом снизу;
- 8% — «чистая» атрезия без образования свищей;
- 4% — «тип в форме Н» — с проходимым пищеводом;
- 1% — атрезия с закрытым верхним концом и свищевым ходом внизу;
- 1% — атрезия с двумя свищами.
Течение патологии
Симптомы порока проявляются почти сразу после рождения, еще до первого кормления. Они достаточно типичны, что дает возможность быстро организовать лечение. У новорожденного отмечается постоянное выделение из полости рта и носа вязкой пенистой слизи (симптом «ложной гиперсаливации»), приступы удушья с цианозом лица и тела в связи с аспирацией (попаданием слизи в трахею).
Улучшение наступает временно за удалением слизи, затем все повторяется. При начале первого кормления грудью жидкость сразу срыгивается, а при наличии трахеопищеводного свища попадает в дыхательные пути, стимулирует кашель, нарушение дыхания, цианоз. Обратное движение жидкости (регургитация) в отличие от истинной рвоты появляется сразу после двух глотков.
Через несколько часов у новорожденного с атрезией пищевода развивается дыхательная недостаточность. Она усугубляется попаданием в трахею содержимого желудка.
Расстройство дыхания вызывает последствия в организме в виде респираторного ацидоза (отклонение кислотно-щелочного баланса в сторону закисления), повышенного содержания эритроцитов и гематокрита.
Состояние быстро ухудшается. Осложнениями дыхательной недостаточности являются:
- аспирационная пневмония;
- истощение;
- обезвоживание.
При атрезии доктору не удается провести катетер далее 10–12 см от десен из-за упирания в слепой конец
Осмотр малыша дает возможность выявить:
- западение или выбухание в верхней половине живота;
- учащенное дыхание с нарушенным ритмом;
- временный, а затем полный цианоз тела;
- влажные хрипы в легких.
Эти расстройства усиливаются при попытке кормления. Отмечается отхождение мекония со стулом после рождения в первые сутки, затем дефекация не наступает.
Диагностика
Опытные акушеры и врачи-неонатологи знают, что при появлении первых симптомов требуется немедленно проверить проходимость пищевода путем вставления через нос катетера.
При наличии свища невозможно попасть в желудок. Зондирование пищевода рекомендовано делать всем новорожденным с пенистым отделяемым изо рта, а также при дыхательных нарушениях сразу после рождения.
Рекомендуют провести пробу по Elephant: в катетер, введенный в пищевод до упора, шприцем вводится небольшое количество воздуха. При имеющейся атрезии он сразу с шумом выходит из носоглотки и рта больного.
Для окончательной диагностики необходимо рентгеновское исследование с введением в пищевод контрастного вещества Йодолипола не более 2 мл. Для предупреждения аспирации ребенка поддерживают в вертикальном положении.
После окончания исследования Йодолипол необходимо отсосать. Бариевая смесь не применяется именно в связи с густотой и трудностями удаления. На снимке видно заполнение отрезков пищевода контрастным веществом, проникновение его через трахеальный свищ в легочную ткань, слепой конец верхнего сегмента.
При наличии трахеопищеводного сообщения в нижнем отделе желудок и кишечник переполнены воздухом. Отсутствие воздушного наполнения — признак бессвищевого типа атрезии пищевода.
В отделениях детской хирургии возможно для уточнения вида атрезии применения эзофагоскопии и трахеобронхоскопии.
Проводится обзорное исследование органов грудной клетки и снимки в прямой и боковой проекции
Можно ли поставить диагноз малышу в утробе матери?
Диагностика патологии у плода называется пренатальной. Она может основываться на следующих косвенных признаках, которые выявляются при ультразвуковом исследовании:
- многоводие — при значительном прибавлении веса беременной, в данном случае его связывают со сниженным оборотом околоплодных вод из-за неспособности плода к глотанию амниотической жидкости;
- отсутствие изображения контуров желудка или его слишком маленькие размеры в динамике при наблюдении.
Вероятность подтверждения патологии по этим признакам доходит до 50%. Во II и III триместрах опытный врач замечает периоды наполнение и опустошения слепого конца пищевода. Имеются сообщения о важном значении определения содержания фермента ацетилхолинэстеразы в амниотической жидкости плода, если в период беременности возникает подозрение на врожденную патологию.
Лечение
Операция необходима ребенку по жизненным показаниям, поэтому подготовку начинают сразу после рождения в отделении новорожденных, не дожидаясь перевода в специализированную хирургическую клинику. Малыша помещают в кувез с возвышенным положением верхних отделов туловища, где его можно согреть, постоянно подается кислород для дыхания.
Ребенку необходимо обеспечить положение лежа на животе с приподнятой головой под углом в 30 градусов и приспущенной правой частью тела. Подобным образом удается улучшить опорожнение желудка, снизить возможность аспирации кислого секрета через свищевой ход. Малыш находится под постоянным контролем специалистов
Каждые четверть часа проводят отсасывание содержимого изо рта и носа. Кормление через рот запрещено. Ребенку вводят жидкости, питательные смеси, антибактериальные средства широкого спектра действия в расчете на вес.
Нарастающая дыхательная недостаточность является показанием для перевода больного на искусственный способ вентиляции легких. Трахею интубируют и подключают аппарат ИВЛ. При этом необходимо учитывать возможность интенсивного сброса воздуха сквозь свищ в желудок.
Тогда наблюдается перераздувание желудка и кишечника, ограничение движений диафрагмы. В итоге дыхательная недостаточность еще более прогрессирует, возникает возможность разрыва желудка и остановки сердца. Реаниматологи в таких условиях пытаются развернуть или углубить интубационную трубку. Эти меры помогают снизить сброс воздуха сквозь свищ.
Перед операцией под наркозом проводят бронхоскопию с тщательным отсосом содержимого из трахеи.
Операционный риск меньше у детей доношенных, без сочетания атрезии пищевода с другими пороками, не перенесших родовых травм. Методика операции выбирается в зависимости от типа атрезии, высоты расположения и наличия свищевого хода.
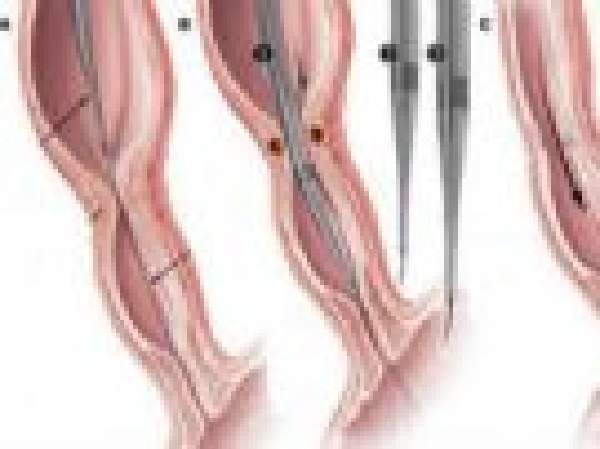
Суть вмешательства на первом этапе: вскрывается грудная клетка пациента, перевязывается свищ между трахеей и пищеводом, оба конца пищевода соединяются анастомозом. При невозможности соединить концы пищевода накладывают стомы на шее (выход из пищевода) и в верхней части живота (из желудка). У пациентов без свищевого хода операция менее тяжелая.
При высоком операционном риске (дети недоношенные, менее 2 кг весом, с другими пороками) на первом этапе устанавливают двойную гастростому: одну для кормления после операции с помощью зонда в двенадцатиперстной кишке, вторую — с желудком для обеспечения снижения компрессии и аспирации. Следующий этап операции (разделение трахеи и пищевода) выполняется спустя 2–4 дня.
Дети с врожденной атрезией пищевода живут с послеоперационной эзофаго- и гастростомами, которые позволяют предупредить тяжелые осложнения, проводить кормление. Окончательный этап — пластику пищевода — выполняют в зависимости от состояния малыша в возрасте от трех месяцев до трех лет. Материалом для пластики служит собственный трансплантат из толстой кишки.
Как протекает послеоперационный период?
После операции ребенок находится в отделении реанимации. Продолжается интенсивная терапия. В вену капельно вводится раствор глюкозы, электролиты. Применяются антибиотики широкого спектра действия, Метронидазол. Кормление осуществляют через зонд или гастростому при восстановлении кишечной перистальтики
Врачи стараются как можно раньше перевести малыша на собственное дыхание, поскольку длительное пребывание интубационной трубки в трахее может вызвать состояние трахеомаляции и отека, тогда потребуется срочная трахеостомия.
В первые 7 дней после операции нельзя разгибать шею ребенка. Это движение натягивает пищеводный анастомоз и может вызвать расхождение швов. На 6–7 день необходимо проверить анастомоз рентгеновским методом с введением Йодлипола. Проверяется проходимость пищеводной трубки, отсутствие затеков.
Если не планируется пластика, то ребенка можно начать кормить через рот. Питание начинают со специальных смесей (Хумана АР, Фрисовом, Антирефлюкс, Нутризон), добавляются препараты прокинетики (Домперидон) для обеспечения перистальтики желудка и кишечника.
На 2–3 неделе проводят эзофагогастроскопию, визуально оценивается зона анастомоза, ближайших отделов желудка. При обнаружении сужения (встречается у 30–40% пациентов) к лечению добавляют бужирование. Плотные резиновые бужи (размеры 22–24) вставляют в пищевод для разработки суженого канала.
Послеоперационные осложнения
В ближайшее время после операции следует ожидать:
- несостоятельность швов анастомоза;
- желудочно-пищеводный рефлюкс;
- пневмонию;
- медиастенит;
- ларинготрахеомаляцию;
- кровотечение и анемию.
В течение года после операции возможно возникновение:
- нарушения глотания (непроходимость анастомоза);
- осиплости голоса (травма возвратного нерва);
- ночной регургитации из-за желудочно-пищеводного рефлюкса;
- повторных пневмоний.
Гастростома позволяет кормить малыша до окончательного восстановления проходимости пищевода
Прогноз
Если операция проведена по поводу изолированной атрезии пищевода без других пороков, то полное излечение наступает почти в 100% случаев. При сочетании с другими пороками и хромосомными аномалиями показатель снижен до 30–50%. Отсутствие осложнений создает благоприятный прогноз для жизни и развития ребенка.
Обязательно следует наблюдать пациента педиатром и хирургом. Родителям контролировать режим и питание, поддерживать иммунитет. Даже выполненная операция оставляет повышенным риск заражения респираторными инфекциями, развития пневмонии, бронхиальной астмы.