Обычная простуда не всегда служит поводом для обращения к врачу. Незначительное повышение температуры, насморк и першение в горле не вызывают серьезных опасений. С подобными симптомами люди даже не всегда оформляют лист нетрудоспособности. Но при недостаточно внимательном отношении к своему здоровью банальная простуда может перерасти в осложнения.
Одним из таких осложнений является отит. Его можно заподозрить тогда, когда у человека начинают болеть уши при простуде. В этой ситуации логично предположить, что он застудил уши, но это не всегда так. При ОРЗ в силу разных причин может произойти так, что инфекция поражает изначально здоровые уши, распространившись из полости носа по евстахиевым трубам.
Причины развития отита
Отит — это собирательный термин, означающий воспаление уха. Но это воспаление может иметь разный характер. В зависимости от того, какой отдел поражается, выделяют:
- Наружный отит – поражение ушной раковины и наружного слухового прохода. Эта форма чаще встречается при травмах уха, ожоге, как осложнение экземы, пиодермии. Возбудитель при наружном отите обычно внедряется через изначально поврежденную каким-то другим процессом кожу.
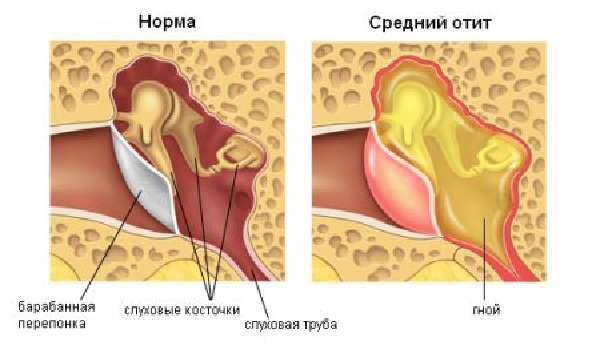
- Средний отит. Воспаление структур барабанной полости. Именно эта форма отита чаще всего возникает как осложнение простуды. Основные причины – увеличивается лимфоидная ткань в области носоглотки, это приводит к отеку и закрытию евстахиевой трубы, которая ведет к внутреннему уху. Появляется ощущение заложенности в ушах. В ухо проникают болезнетворные бактерии, они размножаются в носоглоточной слизи.
- Внутренний отит – он развивается при распространении инфекции из полости среднего уха. Эта форма болезни опасна проникновением инфекции в полость черепа с воспалением мозговых оболочек и головного мозга.
Кроме того, существует разделение отита на разные формы по характеру течения заболевания. Выделяется катаральный отит и гнойный. Катаральный отит – это воспаление, вызванное вирусом, аллергической реакцией или другими факторами. Это более легкая начальная стадия. При скоплении жидкости в полости среднего уха из-за его заложенности развивается экссудативный отит (экссудация – это и есть выработка жидкости в результате воспаления).
Гнойный отит развивается при присоединении гноеродной инфекции – стрептококка, пневмококка, стафилококка. Эта форма протекает более тяжело, с высокой температурой, выраженными болями. В среднем ухе определяется гной. Гнойный и катаральный отит – наиболее частые осложнения ОРВИ.
Предпосылки для развития болезни
Не все пациенты с ОРЗ заболевают отитом. Некоторые больные никогда с ним не сталкиваются, у других уши начинают болеть при малейшем переохлаждении. Существуют предпосылки для развития этого осложнения. К ним относится:
- аденоиды – гипертрофия носоглоточной миндалины;
- искривление перегородки носа;
- хроническая инфекция носоглотки;
- травма барабанной перепонки;
- опухоли глотки;
- снижение иммунитета;
- истощение организма, недостаток в рационе витаминов и микроэлементов;
- переохлаждение организма, долгое нахождение в сыром климате;
- аллергия;
- осложнения других заболеваний (не простуды) – менингита, ангины, скарлатины, гриппа, кори.
Малыши страдают чаще, что определено строением среднего уха в детском возрасте. Это связано с особенностями строения слухового аппарата у ребенка. Он еще недостаточно сформирован. У малышей евстахиева труба находится в широком горизонтальном положении между носоглоткой и средним ухом. И это служит частой причиной проникновения микроорганизмов из глотки в евстахиеву трубу и среднее ухо.
Симптомы среднего отита
Проявления наружного отита обычно достаточно хорошо выражены и видны невооруженным глазом. Изменения касаются ушной раковины и наружного слухового прохода. Ушная раковина отечна, болезненна, имеется покраснение. Могут быть гнойные корочки. Подобные изменения и в слуховом проходе. Но наружный отит обычно не является осложнением простуды.
Основные симптомы среднего отита:
- Катаральный средний отит. Имеется невыраженное воспаление, отек незначительный. Больные периодически ощущают боль в ухе, заложенность. Снижение слуха.
- Экссудативный средний отит. В полости среднего уха образуется экссудат, боль несильная. Заложенность уха постоянная, снижается слух. Могут быть ложные шумы в ухе – свист, треск, шипение.
- Гнойный средний отит. В среднем ухе появляется гной. Боль становится очень сильная, пульсирующая, повышается температура. У человека нарушается сон. Острый гнойный отит приводит к глухоте, вызывает внутричерепные осложнения в виде менингита, абсцесса мозга, сепсиса. Если гнойным процессом разрушается барабанная перепонка, гной вытекает и состояние становится лучше.
Если при появлении заложенности ушей и признаков катарального отита получить адекватное лечение, прогрессирования болезни можно избежать. Важно добиться устранения отека, восстановить проходимость евстахиевой трубы. Тогда в полости среднего уха перестанет скапливаться экссудат и не разовьется гнойное воспаление. Важно как можно скорее обратиться к ЛОР-врачу, чтобы он назначил правильное лечение.
Диагностика заболевания
Для диагностики врач собирает анамнез. Выясняет, когда появилась боль, что ее спровоцировало. Предшествовало ли развитию отита острое респираторное заболевание, ангина или грипп. Уточняется характер течения болезни, изменялись как-либо ее симптомы со временем. Очень важной является информация о сопутствующей патологии.
Потом врач проводит отоскопию. Во время этой процедуры осматривается барабанная перепонка. С помощью воронкообразного отоскопа выявляются дефекты:
- деформация барабанной перепонки;
- выпуклость перепонки с гиперемией (последствия катарального, гнойного отита);
- отсутствие целостности мембраны (при прорыве гноя наружу).
А также используют другие виды осмотра: рентген черепа, тимпанометрия (исследование частоты колебаний барабанной перепонки), аудиометрия (при нарушении слуховых возможностей). Для оценки общего состояния организма может потребоваться общий анализ крови, мочи, мазок на микрофлору из носоглотки, бакпосев и другие анализы.
Лечение средствами официальной медицины
Если врач осмотрел пациента и установил диагноз «отит», то для лечения обычно применяются капли. Используются как ушные капли, так и назальные. Они имеют различный состав и назначаются с разной целью. Иногда при отите показан прием препаратов внутрь.
Капли в нос (или спреи) назначаются для борьбы с отеком слизистой оболочки. За счет этого устраняется заложенность носа и ушей. Это лекарства, в состав которых входит оксиметазолин, ксилометазолин и другие сосудосуживающие вещества – Санорин, Називин.
В состав ушных капель обычно входит несколько веществ с разным действием:
- местный анестетик (лидокаин);
- противовоспалительный компонент (салицилаты);
- антисептик (мирамистин);
- глюкокортикоидный гормон для устранения зуда и уменьшения воспаления;
- антибиотики;
- противогрибковые;
- антигистаминные;
- сосудосуживающие вещества.
Следует помнить, что на разных стадиях развития воспаления, при различных формах отита показано различное лечение. Назначать лекарство должен врач. Если на фоне терапии нет эффекта, то следует снова обратиться к врачу, чтобы он выяснил – почему лекарство не помогает (возможно, имеется другая причина отита, или препарат не подходит для данного пациента).
При отите врачи считают обязательным применение антибиотиков (чаще в каплях). Осложнениями отита могут быть снижение слуха, глухота, сепсис, менингит, абсцесс мозга. Для их предотвращения не обойтись без антибактериальных средств. Антибиотики обязан прописывать врач после комплексного обследования.
Сначала подбирается препарат с широким спектром противомикробной активности. Если от него не получен эффект, проводится бактериологическое исследование мазка из уха и назначается лекарство, к которому бактерия чувствительна.
Наиболее популярны антибиотики в ушных каплях. Многие капли комбинированного состава содержат антибактериальный компонент, это Полидекса, Анауран и другие. Антибиотики в каплях удобны в применении и обладают слабым системным эффектом (за счет того, что не всасываются), поэтому от них мало побочных эффектов. Иногда назначаются таблетированные антибактериальные препараты из группы пенициллинов (Амоксициллин, Амоксиклав), макролидов (Азитромицин) и фторхинолонов (Норфлоксацин).
Антибиотики показаны при гнойном отите, при отите на фоне ангины, аденоидита, при тяжелых хронических заболеваниях (сахарный диабет). Обязательно назначают антибиотики больным пожилого и старческого возраста – так как у них снижен иммунитет, при рецидивирующем течении заболевания.
При нетяжелом течении отита лечение проводится в домашних условиях. Госпитализация требуется ослабленным больным. Иногда – маленьким детям, так как они не могут выразить то, что их беспокоит, и для оценки их состояния требуются регулярные осмотры врача. И также госпитализируют больных с подозрением на распространение инфекции за пределы среднего уха (во внутреннее ухо, в полость черепа ). В стационаре лечат и тяжелые отиты с перфорацией перепонки, так как может потребоваться операция по ее восстановлению.
Особенности лечения беременных и детей
К лечению беременных следует подходить особенно внимательно. Несвоевременная терапия отражается на здоровье мамы и будущего малыша. Часто при беременности симптомы не выражены. На начальных стадиях диагностировать отит очень сложно. Основные симптомы: заложенность уха, боли в области уха, глухота, выделения из уха, недомогание.
Инфекционный отит угрожает плоду. Если микроорганизмы проникают через плаценту, то они провоцируют гипоксию, повышается риск патологии у плода. Плод может страдать от интоксикации организма матери, от того, что на фоне заболевания она испытывает стресс, нарушает режим.
Некоторые препараты противопоказаны для лечения в первом триместре, так как могут нарушить закладку органов плода. Сосудосуживающие капли повышают тонус матки, что чревато выкидышем и преждевременными родами. Из антибактериальных средств только некоторые разрешены беременным. Поэтому женщина, ждущая ребенка, должна быть очень внимательно к своему здоровью – не переохлаждаться, не контактировать с больными ОРЗ и при первых симптомах сразу обращаться к врачу. Физиотерапия является основной при лечении беременных. Применяется УВЧ-терапия, тубус-кварц, продувание по Политцеру.
Лечение маленьких детей тоже имеет свои особенности. Невозможно понять, что у малыша до 2 лет болит именно ухо. Ребенок плачет долго, не может уснуть. Нужно не откладывать визит к врачу. Обезболивающие препараты не применяются у маленьких детей, исключение составляет Ибупрофен в соответствующей возрасту дозировке.
Как уже говорилось, лечение детей лучше проводить в стационаре, чтобы был постоянный врачебный контроль. Ребенок не может сам оценить свое состояние. И особенность строения уха у детей такова, что инфекционный процесс может распространиться очень быстро, вызвав тяжелые осложнения.
Народные методы
Если болезнь только началась и нет осложнений, можно попробовать вылечить отит самостоятельно народными средствами. Есть множество рецептов народной медицины, применение которых помогает справиться с отитом:
- В посуду положить 5 лавровых листов, залить водой и вскипятить. Дать отвару настояться. Остудить и пить по 2 столовые ложки три раза в день. Можно закапывать в больное ухо по 10 капель.
- Репчатый лук с тмином. Нужно взять луковицу, срезать верхушку и сделать углубление внутрь. Взять чайную ложку тмина и засыпать в отверстие в луковице. Закрыть срезанной частью и запечь 30 минут. Из луковицы нужно выжать сок и закапывать по три капли. Курс 10 дней.
- Масло чеснока убирает боль и устраняет воспаление. В растительном масле прокипятить 4 зубчика чеснока, поставить в темное место, настоять одну неделю. Перед применением масло подогреть и закапывать.
Лучше не заниматься самолечением, а обратиться к доктору. Прикладывание к уху сухого тепла, теплого компресса — это известный метод. Под действием тепла расширяются сосуды в тканях. Процесс выздоровления идет быстрее. Но у тепловых процедур есть и противопоказания. Если начал развиваться гнойный процесс, то тепло может его ускорить. Тепловые процедуры помогут, если нет признаков гнойного воспаления.
Существует множество серьезных осложнений отита, которые приводят не только к слуховым нарушениям, но и к инвалидности или летальному исходу. Поэтому при обнаружении тревожных симптомов нужно обращаться к отоларингологу.