Ингаляция — это вид терапевтического воздействия на слизистые полости рта и носа человека путем вдыхания горячих паров или дисперсных частиц лекарственного препарата, смешанных с раствором и воздухом. Такой способ приема медикаментов позволяет разнести действующее вещество по всему легочному дереву.
Проведение процедур требует специальных приспособлений — ингаляторов. В аптеках можно приобрести небулайзеры для щелочных ингаляций или воспользоваться имеющимися дома предметами, например емкостью с кипящей водой. Существуют различные рецепты растворов для ингаляций. Применение тех или иных препаратов зависит от возраста пациента и его заболевания.
Особенности ингаляций
Ингаляции часто назначают врачи при патологиях, поражающих легочную систему человека. Клинический эффект такого воздействия позволяет добиться следующих целей:
- устранить на определенный период времени болезненные ощущения в горле и сухой, лающий кашель пациента;
- ускорить процессы образования и выведения мокроты из легких больного;
- ускорить процесс выздоровления пациента при помощи терапевтического воздействия.
Показания к применению
Ингаляции назначают при воспалительных процессах дыхательных путей. Причиной симптомов могут стать такие заболевания, как:
- ОРВИ;
- ОРЗ;
- туберкулез;
- бронхиальная астма;
- бронхит;
- ларингит;
- пневмония;
- тонзиллит;
- ангина;
- грибковые инфекции;
- ларинготрахеит;
- аллергия ;
- послеоперационный восстановительный период.
Также процедуры помогают при насморках, ринитах, фарингитах и синуситах, а также при обострении хронической формы перечисленных заболеваний.
Возможно назначение процедур в качестве профилактики или предотвращения осложнений. В целом ингаляции могут быть назначены практически при любом заболевании, сопровождающимся мокрым или сухим кашлем.
Противопоказания
Применение ингаляций не рекомендуется, если у больного наблюдаются следующие симптомы:
- температура выше 37,5 градусов ;
- любые виды кровотечений полости рта и носа, верхних легочных путей ;
- тяжелые заболевания сердечно-сосудистой системы и аритмия;
- гнойные выделения в мокроте ;
- дыхательная недостаточность, эмфизема, пневмоторакс.
Самостоятельное проведение ингаляций с применением лекарств чревато нежелательными последствиями для здоровья человека. В каждом отдельном случае необходима консультация и назначение специалиста.
Женщинам в ожидании ребенка нельзя использовать препараты, в инструкции которых состояние беременности отнесено к противопоказаниям. Будущие мамы могут совершать аппаратные процедуры с физиологическим или соляным раствором, щелочной минеральной водой, раствором с содой, настоями трав (чередой, ромашкой, липой, эвкалипта, чабреца), некоторыми отхаркивающими препаратами. Однако стоит отказаться от горячих ингаляций.
Виды ингаляций
По способу образования аэрозоли или взвеси ингаляции подразделяют на паровые и приборные, по температурным режимам процедура бывает холодной и горячей.
Паровые процедуры
Такой способ ингаляции проводят при помощи емкости с горячей водой, в которую добавляют лекарственное средство. Испаряясь вместе с клубами пара, действующее вещество вдыхается больным и попадает на слизистую.
Приборные
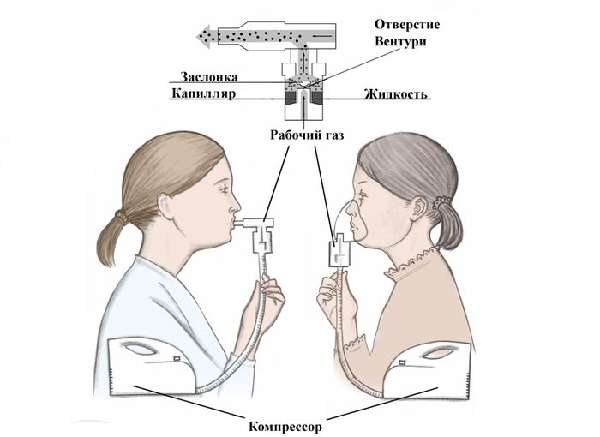
Проведение аппаратных ингаляции требует наличие специальных устройств — ингалятора или небулайзера.
Методы лечения
Способы лечения разнятся в зависимости от вида выбранного препарата. По типу применяемых лекарственных средств процедуры делят на щелочные и масляные. При щелочных ингаляциях в качестве основы используют физраствор или минеральную воду, при масляных — кипящую воду и различные эфирные масла.
Виды небулайзеров
Аппаратные ингаляции превосходят по действию паровые и лучше доставляют лекарство в легкие больного. Среди всех ингаляторов небулайзеры особо выделяются не только пациентами, но и врачами. Аппарат прост и удобен в использовании в домашних условиях, доступен по цене и свободно применяется взрослыми и детьми.
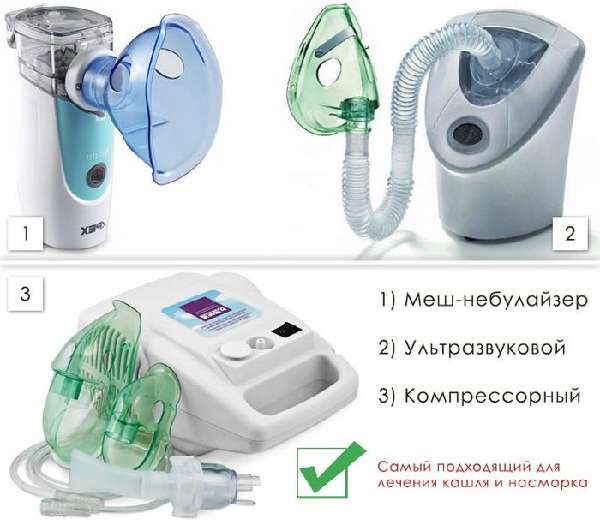
В продаже можно найти ультразвуковые, компрессорные и мембранные небулайзеры.
Ультразвуковые
Достоинства ультразвуковых приборов заключаются в их компактности и бесшумном способе работы. Недостатком можно считать разрушающие воздействие ультразвука на антибиотики и средства, разжижающие мокроту.
Компрессорные
Такой аппарат смешивает под давлением раствор с потоком воздуха. Принцип работы устройства позволяет эффективно использовать любой лекарственный препарат. К недостаткам можно отнести шум, издаваемый при работе, и необходимость проводить процедуры в вертикальном положении.
Мембранные
Данный вид небулайзеров работает как от сети, так и от батареек. Мембранные аппараты не разрушают структуру лекарственных веществ и могут применяться в положении лежа.
Растворы для детей
Процедуры абсолютно безопасны для малышей с самого рождения. Пользоваться лучше небулайзером — аппарат удобнее и эффективнее парового способа. При покупке небулайзера стоит выбрать специальную модель. Аппараты для детей имеют набор насадок меньшего размера и часто изготавливаются в виде игрушки.
Доля действующего вещества в растворе рассчитывается с учетом веса ребенка, поэтому его применение при лечении детей должно согласовываться с врачом педиатром . Для приготовления растворов применяются те же лекарственные средства, что и для взрослых.
Детский кашель и насморк можно облегчить ингаляциями с физраствором. Применять их можно самостоятельно без консультации с врачом. Соленая вода поможет уменьшить отечность слизистых и устранит мучительный сухой, влажный и аллергический кашель. Процедуры необходимо проводить по 4 — 6 раз в день до полного выздоровления. Для облегчения аллергического кашля допустимы ингаляции с бронхолитиками (Вентолин, Беротек) и противовоспалительными средствами с гормонами (Будесонид, Дексаметазон).
При влажном кашле сначала проводят процедуры с раствором муколитиков (Лазолван, Мукалтин, Амбробене), а после появления кашля с мокротой применяют противовоспалительные средства в сочетании с антибиотиками и антисептиками. Растворы муколитиков разводятся в пропорции 1:1 с физраствором или минеральной водой. За одну процедуру ребенку от 2 до 6 лет потребуется не больше 1 — 2 мл. Дышать таким средством необходимо до 2 раз в день, продолжительность процедур оговаривается лечащим врачом.
Детям рекомендовано проведение процедур при любом количестве мокроты. Если требуется неоднократные ингаляции с разными действующими веществами, то промежуток между ними должен составлять не меньше 15 — 20 минут.
При сухом кашле ребенку помогут паровые процедуры с содовым или солевым раствором, настоями трав и эфирными маслами. Соль и соду разводят в пропорции 1 ст. л. на 1 л кипящей воды, эфирные масла — 10 капель на 1 л воды температурой 50 градусов. Из эфирных масел подойдут:
- эвкалиптовое;
- персиковое;
- мятное;
- облепиховое.
Помогут вылечить ребенка и лекарственные травы:
- ромашка;
- чабрец;
- липа;
- брусника.
Ингаляции — это действенный и безопасный метод лечения. Такие процедуры устранят симптомы многих заболеваний легких и слизистых рта и носа, а также могут использоваться в качестве профилактики.