Очаговая пневмония – наиболее распространенный вид воспаления легких, развивается как следствие бронхита и поэтому обозначается термином «бронхопневмония».

Причины и патогенетические механизмы развития воспаления
Заболевание зачастую выступает в качестве осложнения ОРВИ с явлениями бронхита, поэтому частота регистрации возрастает в осенне-зимний период. При активации вторичной инфекции может развиваться на фоне коклюша, кори, брюшного тифа, скарлатины, менингита, отита, фурункулеза и других заболеваний.
Виды возбудителей:
- пневмококки — в преобладающем большинстве наблюдений;
- стрептококки;
- вирусы;
- стафилококки;
- кишечная палочка.
Пути распространения – бронхогенный, гематогенный, лимфогенный. Последние два характерны для вторичных пневмоний.
Предрасполагающие причины развития заболевания:
- Курение;
- Переохлаждение;
- Стресс;
- Вдыхание токсических веществ;
- Хронические обструктивные болезни легких.
Воспалительные процессы зарождаются в слизистой бронхов, затем переходят на бронхиолы и далее распространяются на альвеолы, вовлекая саму легочную ткань. Выделяют мелко- и крупноочаговые фокусы, однако они редко охватывают большие участки и не выходят за пределы дольки или сегмента легкого.
Иногда очаги имеют тенденцию к слиянию, тогда речь идет уже об очагово-сливной пневмонии.
Незначительное нарушение проницаемости сосудистой стенки способствует формированию серозного экссудата или слизисто-гнойного, который концентрируется непосредственно в просвете бронхиального дерева. Кровохарканье в этой ситуации не характерно.
 Морфологические особенности очаговой пневмонии:
Морфологические особенности очаговой пневмонии:
- Небольшой очаг поражения;
- Медленное прогрессирование воспаления;
- Умеренное нарушение проницаемости стенок сосудов;
- Экссудат серозного или слизисто-гнойного характера;
- Нарушение проходимости мелких и крупных бронхов;
- Отсутствие четкой стадийности процесса.
Симптомы и диагностика очаговой формы
Начало обычно не острое, в течение нескольких дней преобладают проявления вирусной инфекции: постепенное повышение температуры до фебрильных цифр, насморк, кашель сухой или с отделением мокроты слизистого характера, слабость.
Нарастание симптомов интоксикации на фоне проводимой терапии, появление одышкаи, тахикардии, новые температурные пики, ознобы позволяют заподозрить развитие пневмонии.
Характер мокроты меняется на слизисто-гнойный, усиливается слабость, появляется боль при дыхании и кашле в груди, что свидетельствует о присоединении плеврита.
После сбора анамнеза возникает первое подозрение на наличие воспаления в легких. Врач при физикальном осмотре выявляет характерные признаки:
- Бледность кожных покровов;
- Приглушение перкуторного звука над очагом заболевания;
- Ослабленное дыхание и отчетливые влажные мелкопузырчатые хрипы при аускультации;
- Иногда шум трения плевры.
Большую информативность имеют такие исследования, как рентген грудной клетки и компьютерная томография. В типичных случаях определяют очаговые затемнения на фоне инфильтрации как перибронхиальной, так и периваскулярной.
В анализах крови наблюдается лейкоцитоз, повышение СОЭ, диспротеинемия, увеличение содержания С-реактивного белка.
Микробиологические исследования мокроты, смывов и крови проводятся для точного определения этиологии возбудителя, определения чувствительности лекарственных препаратов и исключения септицемии при тяжелом течении.
В зависимости от локализации очагов поражения выделяют правостороннюю, левостороннюю, двустороннюю и очагово-сливную пневмонии.
Правосторонняя локализация
Встречается более часто из-за анатомических особенностей строения бронхиального дерева. Правый главный бронх обычно более широкий и короткий, что способствует быстрому переходу инфекции на бронхи меньшего размера и в дальнейшем на легочную ткань.
Характерно наличие полиморфизма морфологических изменений в легких. Это связано с постепенным переходом инфекции на альвеолы и выявление разных стадий воспалительного процесса на ограниченном участке. Что и объясняет постепенное волнообразное развитие клинических проявлений.
При осмотре терапевт часто может выслушивать как характерные мелкопузырчатые влажные хрипы, так и сухие, что является проявлением бронхита и иногда маскирует начало пневмонии.
Правосторонняя очаговая пневмония часто может протекать со стертой и абортивной симптоматикой, что затрудняет ее диагностику. Неосложненные формы хорошо поддаются специфической терапии. Разрешается лечить пациентов в домашних условиях с активным применением народных средств.
Левостороннее воспаление
Симптомокомплекс левосторонней пневмонии при отсутствии массивного поражения соответствует обычным проявлениям бронхопневмонии с умеренной интоксикацией.
При физикальном обследовании помимо данных перкуторных и аускультативных может наблюдаться отставание левой половины грудной клетки во время акта дыхания.
Из-за анатомического расположения имеются свои особенности инструментальной диагностики. На обычных рентгенограммах выявление мелких левосторонних очагов в задних и нижних сегментах затруднительно, особенно при некорректной методике исследования. Поэтому для оценки небольших затемнений и выявления плеврита рекомендуется проведение компьютерной томографии.
Двустороннее поражение
Поражение обоих легких может наблюдаться после длительного интубационного наркоза или искусственной вентиляции легких. Воспалительный процесс чаще вовлекает дольки, реже сегменты.
Поражение двух легких характеризуются более выраженными симптомами интоксикации, ознобом, сильными болями в грудной клетке с обеих сторон. Выявление на рентгене двустороннего процесса является показанием для госпитализации и проведения стационарного лечения.
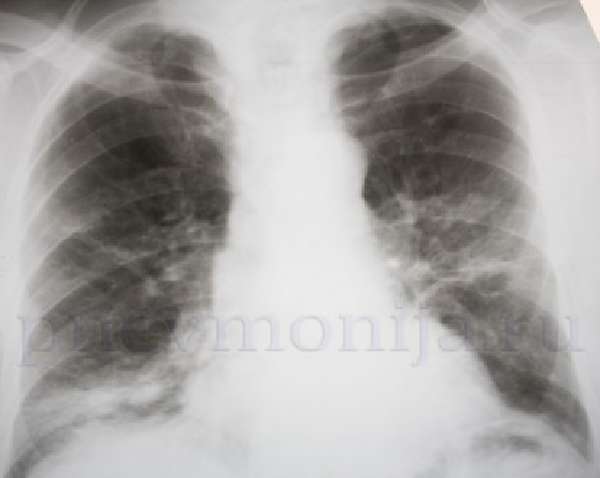
Очагово-сливная пневмония
При очагово-сливной форме патологические изменения захватывают несколько сегментов или даже долю легкого. Отмечается резкое отставание во время дыхания на стороне поражения. Увеличиваются признаки дыхательной недостаточности в виде одышкаи и цианоза.
На снимках отдельные воспалительные очаги чередуются с эмфизематозно измененными участками, микроабсцессами. Это наиболее тяжелый вид течения, по клинической симптоматике больше напоминает крупозную пневмонию. Требуется проведение интенсивных лечебных мероприятий, лучше в условиях стационара.
Условия развития осложнений
Запоздалое или неадекватное этиотропное лечение может вызывать дальнейшее развитие болезни, легочных и внелегочных осложнений.
К легочным осложнениям относятся:
- абсцесс;
- гангрена легкого;
- острая дыхательная недостаточность;
- обструктивный синдром;
- плеврит.
Среди внелегочных осложнений чаще всего наблюдаются гломерулонефрит, миокардит, эндокардиты, менингит и менингоэнцефалит, токсический шок, анемия.
При неосложненном течении заболевания клинически выздоровление наступает через две недели, рентгенологически к концу первого месяца.
Особенности терапии

Основные формы очагово-воспалительных изменений в легких можно вылечить в домашних условиях при соблюдении комплексного подхода.
- Антибактериальная терапия. Своевременное раннее ее назначение является основополагающим фактором. Целесообразно применение химиопрепаратов широкого спектра, если нет точной микробиологической верификации. Отсутствие улучшения в течение 2-3 дней является показанием к смене антибиотика.
- Симптоматическая терапия: противовоспалительные средства, антигистаминные, бронхолитики, муколитики, отхаркивающие препараты.
- Общие правила: постельный режим, диета с высоким содержанием калорий, витаминотерапия, обильное питье.
- Физиотерапия: ингаляции, массаж, лечебная гимнастика в период реконвалесценции и дополнительные общеукрепляющие средства крайне важны для полного выздоровления.
При выявлении тяжелого течения или осложнений необходима госпитализация в стационар для проведения интенсивной инфузионной терапии.
Лечение народными средствами
Лечение народными средствами может применяться только в сочетании со стандартными методиками. Особенно актуальна фитотерапия в качестве симптоматического лечения:
- Теплые ванные с травяными сборами;
- Настои и чаи;
- Ингаляции.
Народные средства для иммуностимуляции состоят из смеси шиповника, брусники, малины, черной смородины, чабреца и других трав, полезны при любом воспалительном процессе. С этой же целью активно применяется прополис, чеснок, лук, сливочное и оливковое масло.
Для избавления от сухого кашля могут помочь настои из душицы, мать-и-мачехи, алтея, корня солодки. Для разжижения мокроты используют простые народные рецепты в виде заваривания чаев с добавлением фиалки, почек сосны, подорожника, а также сок лука и черной редьки с медом.
В качестве противовоспалительных народных средств можно использовать мед в виде теплых компрессов. Очень активным и полезным является барсучий жир, способствующий быстрому разрешению воспаления легочной ткани и препятствующий возникновению фиброза. Часто используют также ингаляции с эвкалиптом и березовыми почками.
Богатая традициями русская культура на протяжении многих веков создала множество народных рецептов от всех болезней, в том числе и пневмонии. Активная борьба с патогенными микроорганизмами посредством современных химиопрепаратов в сочетании с нетрадиционными методиками помогают скорому восстановлению и профилактике осложнений.