Функции холестерина в организме
Холестерин жизненно необходим организму человека для нормального существования. Большую часть стерола содержат клетки головного мозга. Роль холестерола до сих пор изучена не досконально. Регулярно появляются новые публикации, заставляющие ученых по-другому взглянуть на вещество.
Функции холестерина подразделяют на 2 группы:
- структурные;
- метаболические.
Структурные функции – это способность холестерина встраиваться в мембраны клеток. Стерол необходим всем клеткам организма, поскольку он придает мембранам определенную жесткость, обеспечивает устойчивость структуры к различным температурам.
Этот механизм настолько оптимален, что природа использовала его при построении клеточных оболочек практически всех живых организмов, за исключением растений, грибов, прокариотов. Также холестерин необходим клеткам для регулирования проницаемости мембраны для ионов водорода, натрия. Это позволяет поддерживать внутри структур постоянные условия.
Жироподобный спирт – компонент миелинового покрытия, защищающего отростки нервных клеток, передающих нервный импульс от нейрона к органу. Благодаря такому строению аксоны защищены от электрически заряженных атомов, молекул. Изоляция помогает нервному импульсу распространяться более правильно, эффективно.
Метаболическая функция холестерина – использование стерола как сырья для создания необходимых организму веществ: желчных кислот, стероидных гормонов, витамина D. За синтез желчных кислот отвечают клетки печени, стероидных гормонов – надпочечники, половые железы, витамина Д — кожа.
«Жирные» сосуды: факторы риска
Пожалуй, все люди в разной степени подвержены риску появления атеросклеротических бляшек. Но некоторые обстоятельства могут ускорить процесс образования жировых накоплений в сосудах. К ним относятся:
- нездоровый образ жизни (курение, ожирение, чрезмерное потребление алкоголя, гиподинамия, неправильное питание с большим потреблением соли);
- гипертония;
- высокий уровень триглицеридов в крови;
- диабет;
- дисфункция почек;
- повышенная концентрация «плохого» холестерина.
И если на названные выше факторы человек еще в силах хоть частично повлиять, то есть нюансы, которые невозможно изменить, и они также могут послужить причиной атеросклероза. Это:
- генетическая предрасположенность;
- ранняя менопауза у женщин;
- мужской пол (мужчины более подвержены болезни);
- возраст (с годами этот риск повышается).
И что самое важное, эти факторы взаимодействуют между собой. Наличие двух или больше пунктов из названных должно стать причиной более тщательно следить за своим здоровьем
Факторы, способствующие возникновению «жирных бляшек»
Один из главных модифицируемых факторов, влияющих на состояние сосудов и не связанных с диетой — курение. Курение наносит больше вреда именно сердечно-сосудистой системе, а не легким
Кроме того, важно:
- следить с своим весом;
- не употреблять большое количество соли, жирной животной пищи;
- следить за уровнем триглицеридов и концентрацией плохого холестерина в крови.
Значительная часть заболеваний печени и почек в наше время лечится, поэтому необходимо регулярно проводить их обследование и как можно раньше начинать лечение.
Что касается причин атеросклероза, связанных с генетикой, возрастом и ранней менопаузой, то остается только надеяться на лучшее. Статистически, мужчины больше подвержены риску возникновения атеросклероза, хотя ряд исследователей склонен думать, что дело в традиционно «мужском», нездоровом образе жизни.
Факторы «складываются», то есть, чем больше факторов, тем больше риск возникновения «бляшек». Избавившись даже от одного «не обязательного» фактора риска, человек снижает вероятность заболевания.
Каковы риски высокого уровня ЛПОНП?
Если в организме больше ЛПОНП, чем необходимо, избыток циркулирует в крови, способствуя накоплению зубного налета.
Зубной налет — это жирное липкое вещество, содержащее жир, холестерин, кальций и другие материалы в крови. Со временем он прилипает к артериям, а затем затвердевает, делая их более узкими. Термин для этого процесса — атеросклероз.
Атеросклероз мешает крови свободно течь по телу. Каждой клетке для выживания нужен постоянный запас крови, богатой кислородом и питательными веществами.
Следовательно, высокий уровень ЛПОНП может способствовать развитию атеросклероза, что может сделать человека более восприимчивым к сердечным заболеваниям или инсульту.
Наличие слишком большого количества триглицеридов — жиров, содержащихся в ЛПОНП, — также может увеличить риск развития жировой болезни печени, не связанной с алкоголем.
Что такое холестерин?
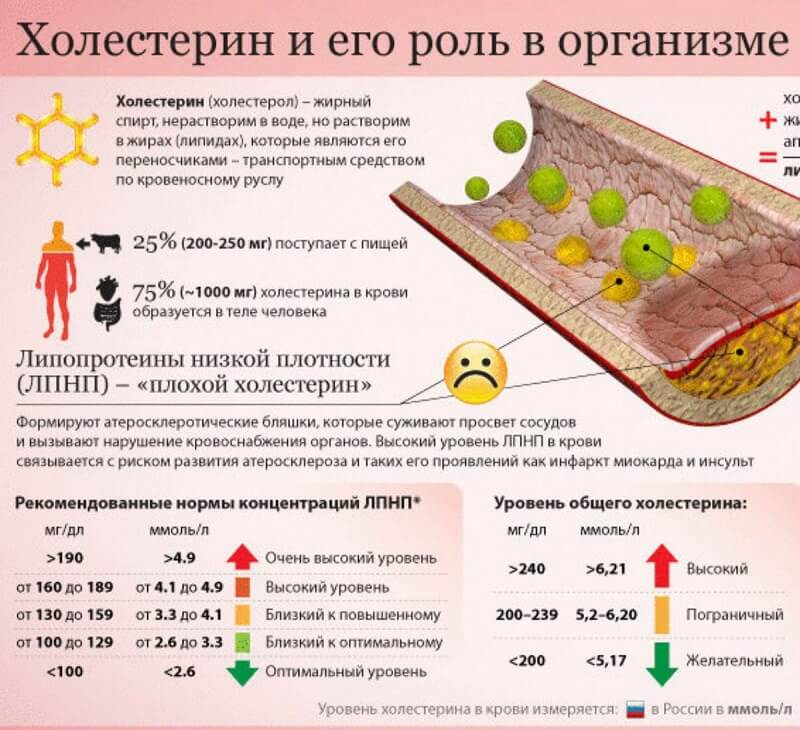
Холестерин – это восковое жироподобное вещество-стерин, которое содержится в мембранах всех клеток живого организма.
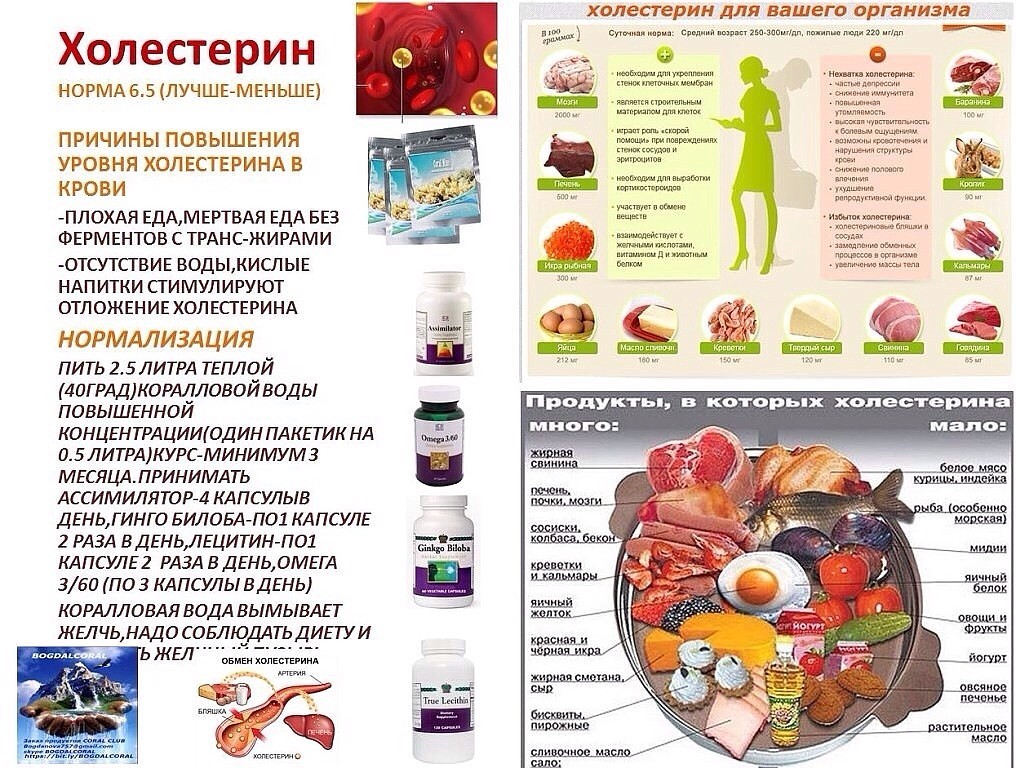
Человеку он необходим для производства гормонов, витамина D, а также некоторых ферментов. Наивысшие концентрации холестерола найдены в клетках печени и головного мозга. Кстати, камни желчного пузыря – это тоже холестерин. Этот факт объясняет странное название вещества, которое в переводе с греческого означает два слова: «желчь» и «твердый».
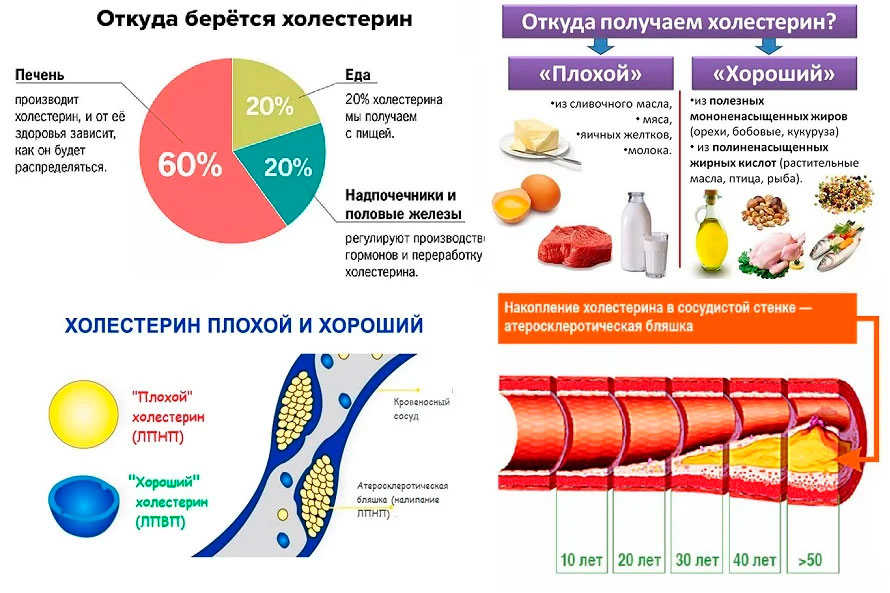
Организм способен самостоятельно производить холестерин для своих нужд (почти 75 процентов от общего количества). В теле это вещество производится разными клетками. Но больше всего, почти четверть от общего количества, – вырабатывает печень. Кроме того, холестерол синтезируется в кишечнике и в слоях кожи.
Помимо этого, холестерин может попадать в организм вместе с пищей. Но, по мнению некоторых исследователей, холестерин в этой вариации плохо всасывается кишечником, поэтому полученный из продуктов, он незначительно влияет на общее количество вещества в крови. Хотя, сразу отметим, такое утверждение – только одна из многих теорий.
Будучи веществом на «масляной основе», холестерин не смешивается с кровью, которая представляет собой, так сказать, водный раствор, поэтому по сосудам транспортируется в небольших «упаковках» – липопротеинах. Они созданы из липидов с внутренней стороны, и белков – с внешней.
В человеческом организме они представлены двумя основными типами. Первый тип – это липопротеины низкой плотности (ЛПНП). Или, как о них еще говорят, – «плохой» холестерин с измененной структурой молекулы (именно это вещество является виновником создания атеросклеротических бляшек, которые приводят к закупорке артерий и кардио-сосудистым заболеваниям).
Вторым типом являются липопротеины высокой плотности (ЛПВП) или «хороший» холестерин. Это вещество наоборот препятствует развитию атеросклеротической болезни (закупорки сосудов), поскольку работает на удаление «плохого» холестерола. Если объяснять довольно примитивно, элементы ЛПВП захватывают «плохой» стерин и транспортируют его в печень, где эти частицы перерабатываются и выводятся из организма. Нормальный уровень «правильного» холестерина называют важным фактором для профилактики кардиологических и сосудистых болезней. Содержится в здоровой животной пище, также производится организмом, а его избыток выводится.
Меж тем, для правильного функционирования организма важно поддержание в адекватных рамках уровней обоих типов липопротеинов
Факторы риска: почему уровень холестерола растет
Факторы, приводящие к повышенному холестерину у мужчин и женщин, делят на модифицируемые и немодифицируемые. То есть, те, которые можно изменить — вредные привычки, пищевые привычки, вес, давление, сахар в крови. И те, которые изменить нельзя — генетика, возраст, пол.
Проще и логичнее всего попробовать скорректировать уровень холестерола, скорректировав пищевые привычки, а именно, отказаться от:
- продуктов, содержащих холестерол в чистом виде;
- продуктов, содержащих транс-жиры;
- продуктов, содержащих большое количество насыщенных жиров.
Лицам, страдающим избыточным весом, необходимо похудеть. Это также может решить проблемы, связанные с сахаром в крови, артериальным давлением. То есть, факторами, которые не только влияют на уровень холестерола, но и сами по себе опасны.
На повышенный уровень холестерина в крови влияют такие сложно корректируемые заболевания как:
- диабет, некоторые болезни печени, почек;
- поликистоз яичников;
- дисфункция «щитовидки», гормональная дисфункция (у женщин).
На данный момент уровень «хорошего» и «плохого» холестерина снижают и медикаментами — кортикостероидами, прогестинами, стериоидами. Но такой способ имеет ряд побочных эффектов и недостатков и врачи стараются не назначать лекарства сразу, особенно если речь идет о сравнительно молодых людях.
откуда берется холестерин
Расшифровка анализа на холестерин
Важно понимать, что уровень холестерина в крови у женщин и мужчин, молодых и старых, здоровых и больных – разный. Кроме того, биохимический анализ крови проводится с использованием методов и анализов, которые отличаются в разных лабораториях
Поэтому расшифровку результатов анализа на холестерин проводит лечащий врач.
В результатах анализа можно встретить следующие обозначения:
- КА – коэффициент атерогенности, показывающий отношение ЛПНП к ЛПВП;
- ммоль/л – мера количества миллимолей на литр раствора;
- CHOL – общий холестерин.
Уровень холестерина измеряется в ммоль/л. В редких случаях – мг/дл.
Аторис
Этот препарат для снижения холестерина представлен в форме таблеток и продается по рецепту. Активное вещество – аторвастатин. «Аторис» ‒ лекарство для снижения холестерина третьего поколения и при приеме курсом помогает справиться с проблемой. Обычно этот препарат назначают при тяжелых формах гиперхолестеринемии, наследственном высоком холестерине и т. д. «Аторис» показан при заболеваниях сердечно-сосудистой системы, высоких рисках ИБС и инфаркта.
Таблетки от холестерина обычно хорошо переносятся, хотя и имеют побочные эффекты: боли в суставах, проблемы с пищеварением, запоры, боль в мышцах, проблемы с печенью и повышение уровня сахара в крови.
Среди противопоказаний – беременность, кормление грудью, серьезные заболевания печени и почек. Параллельно с приемом «Аториса» нельзя пить грейпфрутовый сок и есть сам фрукт.
Аторис
ОАО «Биолек», Украина
гиперхолестеринемия: — в качестве дополнения к диете для снижения повышенного общего Хс, Хс-ЛПНП, апо-В и ТГ в плазме крови у взрослых пациентов, подростков и детей в возрасте 10 лет или старше с первичной гиперхолестеринемией, включая семейную гиперхолестеринемию (гетерозиготная) или комбинированную (смешанная) гиперлипидемию (соответственно тип IIа и IIb по классификации Фредриксона), когда ответ на диету и другие немедикаментозные методы лечения недостаточны; — для снижения повышенного общего Хс, Хс-ЛПНП в плазме крови у взрослых пациентов с гомозиготной семейной гиперхолестеринемией в качестве дополнения к другим гиполипидемическим методам лечения (например, ЛПНП-аферез), или если такие методы лечения недоступны. профилактика сердечно-сосудистых заболеваний: — профилактика сердечно-сосудистых событий у взрослых пациентов, имеющих высокий риск развития первичных сердечно-сосудистых событий, в качестве дополнения к коррекции других факторов риска; — вторичная профилактика сердечно-сосудистых осложнений у па
от 159
Как проверить уровни ЛПОНП
Врачи проверяют уровни ЛПОНП в рамках теста, называемого липидным профилем. Этот анализ крови обнаруживает жиры и жироподобные вещества или липиды в крови.
Он не измеряет ЛПОНП напрямую. Вместо этого он смотрит на уровень триглицеридов в крови. Большинство этих триглицеридов находится в ЛПОНП, которые переносят их в клетки.
Тест может отображать значения триглицеридов в мг / дл или ммоль / л. Врачи оценивают ЛПОНП путем деления значения триглицеридов на пять, если измерение в мг / дл, или на 2,2, если оно в ммоль / л.
Липидный профиль также позволяет измерить:
- общий холестерин
- ЛПВП
- ЛПНП
Согласно AACC, это стандартная практика — попросить пациента голодать в течение 9–12 часов перед тестом. В этот период нельзя ничего есть и пить только воду. Однако иногда врачи могут решить, что в этом нет необходимости.
Также следует избегать употребления алкоголя как минимум за 24 часа до этого.
Симптомы повышенного холестерина в организме
Повышение уровня холестерина связано с нарушением липидного (жирового) обмена. Показатель может быть симптомом атеросклероза и других серьезных заболеваний:
- печени;
- почек — хронической почечной недостаточности, гломерулонефрита;
- поджелудочной железы — хронического панкреатита;
- сахарного диабета, связанного с нарушением работы бета-клеток в островках Лангерганса поджелудочной железы;
- гипотиреоза, при котором снижается синтез гормонов в щитовидной железе;
- ожирения.
Симптомы атеросклероза вызваны сужением просвета сосудистого русла в результате длительного и стойкого высокого уровня холестерина, а также ухудшением кровообращения в разных отделах кровотока.
Основные симптомы патологии:
- стенокардия — внезапный дискомфорт или боль в груди в результате физических упражнений или эмоционального стресса;
- одышка;
- аритмия — проблемы с сердечным ритмом;
- цианоз (посинение) и отек пальцев рук, ног;
- периодические судороги ног;
- ухудшение памяти;
- снижение интеллектуальных способностей;
- желтовато-розовые липидные (жировые) отложения в коже (ксантомы) век и в области голеностопных суставов.
Недостаток холестерола – проблема?
Уже все как-то привыкли, что с холестеролом надо бороться, всеми правдами и неправдами снижать его концентрацию в организме
Но важно знать, что в цепочке «человек-холестерин» бывают ситуации, когда организм наоборот просит дополнительные порции вещества
Повысить потребление продуктов, богатых холестеролом, важно при недостаточной выработке половых гормонов и желчной кислоты. Восстановить поврежденные эритроциты (красные клетки крови) также помогут дополнительные порции холестерина
Появилась слабость? Это тоже может быть поводом для увеличения концентрации липопротеинов. А теперь самое интересное. Мы привыкли, что высокий холестерин приносит вред артериям. Но при его дефиците сосуды также страдают – становятся хрупкими. В таком случае липопротеины укрепляют поврежденные участки артерий своеобразными воско-жировыми заплатками.
Сигналами о дефиците холестерина могут выступать кровоподтеки и изменения в формуле крови, быстрая утомляемость и снижение болевого порога, а также ослабленный иммунитет, депрессии, дисфункции репродуктивной системы, снижение либидо.
Холестерол и болезни сердца
Отложения холестерола напоминают маленькие жирные комки, которые образовываются внутри сосудов, вызывая заболевание – атеросклероз.
С годами (в некоторых случаях для этого процесса достаточно и нескольких месяцев) участки бляшки могут стать больше и толще. Впоследствии за счет накопления жиров на стенках сосудов артерии сужаются, а поток крови ослабевает. Сужение диаметра коронарных артерий является причиной стенокардии. Порой сгусток крови (при тромбозе) может натолкнуться на бляшку. Такой ход событий заканчивается сердечным приступом, инфарктом либо же другими серьезными сердечно-сосудистыми проблемами. Таким образом, атеросклеротические бляшки могут стать причиной стенокардии, инфаркта, инсульта, ишемических атак, заболеваний периферических артерий. Кстати, недуги сердечно-сосудистой системы, вызванные атеросклерозом, – наиболее распространенная причина смертности и ухудшения здоровья.
Фибраты — лучшие средства
Фибраты приводят в норму холестерин, параллельно корректируют его продукцию и жировой обмен в целом. Их принимают отдельно от статинов, совместное использование допустимо только в очень тяжелых случаях, например, при семейной гиперлипидемии (тяжелое наследственное заболевание). Фибраты особенно показаны при диабете.
Лучшие лекарства группы приведены тут:
-
Гемфиброзил. Малотоксичен, снижает холестерин низкой плотности, триглицериды. Ускоряет выведение холестерина с желчью. Если диета не помогает, назначается данный препарат благодаря хорошей переносимости. Аналогами являются Регулип, Нормолип, Гевилон, Иполипид.
-
Безафибрат. Активирует липопротеидную липазу, тормозит синтез триглицеридов, угнетает продукцию холестерина очень низкой плотности. Помогает быстро прекратить прогрессирование атеросклероза, показан при ИБС. Аналоги — Оралипин, Безалин.
- Фенофибрат. Это производное фибриновой кислоты снижает все виды плохого холестерина, триглицеридов. При длительном применении отложение бляшек в сосудах прекращается. Также препарат уменьшает мочевую кислоту и разжижает кровь. Аналоги — Липантил, Грофибрат.
Стоимость препаратов обычно не превышает 1500 рулей
В период лечения важно регулярно контролировать уровень липидов в крови
Холестерин: что это?
Холестерин у женщин и мужчин содержится в мембранах клеток. По консистенции холестерин похож на воск, по составу это — жироподобный стерин. Вещество участвует в обменных процессах — без него не вырабатываются витамин D, некоторые ферменты и гормоны.
Больше всего холеcтерола содержится в мозге и печени. Камни в желчном пузыре также состоят из холестерина. Название этого вещества — холестерин — дословно переводится с греческого языка как «твердая желчь».
Приблизительно три четверти холестерола человеческий организм производит самостоятельно, как известно, процесс обновления клеток в нем не прерывается до смерти, к старости, только существенно замедляясь. Печень является главной «фабрикой» по производству холестерина.
Холестерол производит не только кишечник (что общеизвестно), но и клетки кожи.
Но когда говорят о вреде холестерина, чаще всего имеют в виду ту его часть, что попадает в организм вместе с едой. Хотя, даже в академической научной среде пока нет единого мнения насчет его усвояемости. Многие считают, что он из пищи плохо всасывается кишечником, поэтому на общее содержание холестерина в крови влияет очень незначительно.
Существует 2 тип холестерина. Первый, ЛПНП, называют липопротеинами низкой плотности. Название, введенное диетологами — плохой холестерин. Он является «строительным материалом» для атеросклеротических бляшек, которые закупоривают артерии и становятся причиной болезней сердечно-сосудистой системы.
Второй, хороший тип, липопротеины высокой плотности (ЛПВП), предотвращает возникновение бляшек, оздоравливает сосуды и снижает риск соответствующих заболеваний. Он удаляет ЛПНП из крови, «захватывая» его по пути в печень с собой. Печень перерабатывает ЛПНП и выводит его из организма. Количество хорошего холестерина в крови — важный фактор для здоровья человека. ЛПВП вырабатывается организмом и получается из пищи.
ЛПВП и ЛПНП вещества, имеющие «масляные» свойства, в крови не растворимы, поэтому для их транспортировки используются липопротеины, своего рода двухслойные «контейнеры», внешняя сторона которых — белковая, внутренняя — липидная. Кровь является «водным» раствором.
Нельзя упрощать модель до формулы «чем больше хорошего холестерина и чем меньше плохого, тем лучше»
Важно соблюдать баланс уровня всех липопротеинов
причины холестерина
Что такое холестерин?
Холестерин (от греческого chole — желчь и stereo — твердый, твердый) — это природный, нерастворимый в воде липофильный (жирный) спирт. Это сложное вещество, состоящее из жира и группы алкоголя, по своей структуре похожее на желчь (за что и получило свое название), входит в состав каркаса клеток и участвует в синтезе жизненно важных веществ, в том числе гормонов. Около 80% холестерина синтезируется в организме (печень, кишечник, почки, надпочечники, половые железы), остальные 20% должны поступать из пищи.
Распространенное мнение, что холестерин всегда вреден, неверное. Без холестерина невозможна нормальная работа организма. При этом уровень холестерина в крови зависит от таких факторов, как пол и возраст человека.
Холестерин, циркулирующий в кровотоке, при необходимости используется как строительный материал, а также для синтеза более сложных соединений. Входя в состав клеточных мембран, он придает им прочность, обеспечивает обмен веществ между клеточными и неклеточными веществами и регулирует действие ферментов.
Поскольку холестерин не растворяется в воде и крови, его транспортировка возможна только в виде сложных водорастворимых соединений, делящихся на 2 вида липопротеинов:
- низкой плотности (ЛПНП);
- высокой плотности (ЛПВП).
Большую клиническую роль играет соотношение холестерина, присутствующего в этих контейнерах-носителях. Оба вещества должны находиться в строго определенной пропорции, их общий объем также не должен превышать норму. Это может привести к серьезным заболеваниям сердечно-сосудистой системы.
Общее описание диеты
Целью диеты при повышенном холестерине является снижение уровня «плохого» холестерина, предотвращение развития патологии сердечно-сосудистой системы, нормализация работы почек и печени, активизация обменных процессов и улучшение кровообращения.
Диета должна отвечать принципу механического щажения, что благотворно влияет не только на пищеварительную систему, но и на сердечно-сосудистую.
Диета при высоком уровне холестерина соответствует лечебному столу по Певзнеру № 10 и № 10С.
Лечебный стол при повышенном холестерине включает в себя ограничение соли и жиров (преимущественно животного происхождения).
Характеристика стола (в сутки):
- энергетическая ценность составляет 2190 – 2570 ккал;
- белки – 90 гр., из них 55 – 60% животного происхождения;
- жиры 70 – 80 гр., из них не менее 30 гр. растительных;
- углеводы не более 300 гр. для людей с повышенным весом, а для людей с нормальной массой тела 350 гр.
Виды препаратов и показания
Холестерин — органическое соединение, присутствующее в оболочках клеток живых организмов. Если его уровень в плазме высок, он начинает скапливаться на стенках сосудов и формировать бляшки. Создается благоприятная среда для появления тромбов — значимой причины смертности.
Чтобы понизить холестерин, применяется специальная диета и ряд лекарственных препаратов.
- Статины. Угнетают особый фермент, сбивая показатель вредных липидов в крови.
- Фибраты. Активируют фермент липопротеинлипазу, который расщепляет холестерин.
- Производные никотиновой кислоты. За счет нормализации метаболизма жировой обмен улучшается, лишний холестерин перестает вырабатываться.
- Лекарства прочих групп. Они связывают желчные кислоты или не дают жиру всасываться, либо абсорбируют его в кишечнике.
Существуют также растительные средства, призванные снизить холестерин, и БАДы. Их действия не всегда достаточно для снятия проблемы, порой помогут только мощные таблетки. Показания для лечения следующие:
- холестерин крови выше 6 ммоль/л;
- наличие болезней сердца, сосудов;
- диагностированный атеросклероз;
- инфаркт, инсульт в анамнезе.
Также лекарства будут нужны для уменьшения «плохих» липидов при болезнях печени, поджелудочной железы, почек, чтобы снизить нагрузку на органы.
Как немедикаментозно снизить уровень холестерина в крови
Но понизить уровень холестерина под силу не только медикаментам. Если придерживаться определенных советов, также можно уберечься от накопления вредных жиров.
Для этого:
Читайте этикетки на продуктах питания
Важно отдавать предпочтение пище, не содержащей транс-жиры, а также продуктам с низким уровнем холестерина.
Ограничьте потребление красного мяса, жирной молочной продукции. Вместо маргаринов используйте натуральные растительные масла
Откажитесь от жареной пищи.
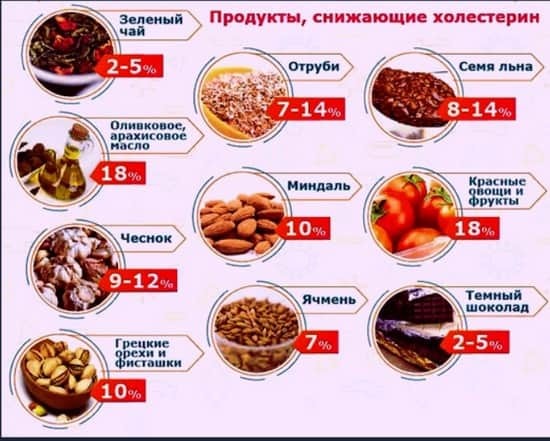
Больше ешьте клетчатки. Испытания показали, что с ее помощью реально снизить концентрацию холестерина на 10 %.
Если высокий холестерин – генетическая проблема вашей семьи, как можно раньше займитесь спортом и придерживайтесь здоровой диеты. Даже если лабораторные показатели липидов у вас в норме.
Имеете лишний вес? Избавляйтесь от него как можно быстрее, и риск атеросклероза для вас снизится почти на 10 %.
2.Типы холестерина
Холестерин проходит через кровь, присоединяясь к белкам и образуя липопротеины. В зависимости от того, каково соотношение белка и жира в липопротеине, их классифицируют на липопротеины высокой плотности, низкой плотности или очень низкой плотности.
- Липопротеины низкой плотности (ЛПНП) еще называют плохим холестерином. Именно он приводит образованию налета на стенках артерий. Чем больше ЛПНП содержится в крови, тем выше риск развития сердечно-сосудистых заболеваний.
- Липопротеины высокой плотности (ЛПВП) – это хороший холестерин. Он помогает организму избавляться от плохого холестерина. Чем выше в организме уровень хорошего холестерина, тем лучше. Низкий уровень хорошего холестерина – тоже показатель риска возможных проблем с сердечно-сосудистой системой.
- Липопротеины очень низкой плотности (ЛПОНП) похожи на липопротеины низкой плотности тем, что они в основном состоят из жиров и почти не содержат белка.
- Триглицериды. Триглицериды – это другой тип жира, который тоже есть в крови. Он может входить в состав липопротеинов очень низкой плотности. Избыток калорий, спирта или сахара в организме преобразуется в триглицериды и накапливается в жировых клетках по всему организму.
Как выглядит холестерин?
Многие представляют себе холестерин как жир и считают, что чем жирнее пища, тем больше в ней холестерина. Такая точка зрения оправдана лишь отчасти. Холестерин содержится в крови и выглядит как вязкая субстанция. Считать холестерин исключительно вредным нельзя, потому что он расходуется организмом в процессе выработки гормонов и образования клеточных мембран. В разной степени холестерин участвует в работе иммунной, нервной и пищеварительной систем, поэтому определённый объём холестерина должен содержаться в организме постоянно. Другое дело, что удерживать его в пределах допустимой нормы не всегда легко.
Избыток холестерина имеет свойство откладываться на внутренних стенках артерий. Поначалу это незаметный процесс, но постепенно из-за холестеринового слоя диаметр артерии сужается, а кровь начинает хуже через неё проходить. В местах сужения сосуда из холестеринового слоя формируется плотное образование, которое принято называть “холестериновой бляшкой”. Холестериновые бляшки не только практически полностью перекрывают ток крови по сосуду, но и снижают его эластичность. Процесс образования холестериновых называется “атеросклерозом”.
Сами по себе единичные холестериновые бляшки не представляют серьёзной опасности для здоровья, однако если не принимать меры, то со временем их станет слишком много. Кроме того, холестериновая бляшка — это начальная стадия развития тромба. Нередко тромбы образуются там, где находились атеросклеротические бляшки. Опасность тромба в том, что он полностью запечатывают сосуды и могут перекрыть ток крови к жизненно важным органам. Если тромб возникает в сосуде, питающем сердце, у человека может случиться инфаркт миокарда, а если ток крови останавливается в сосуде, питающем головной мозг, то человек может перенести инсульт.
Приводит ли высокий холестерин к смерти?
Сам по себе холестерин не считается смертельно опасным. К смерти могут привести осложнения, вызванные высоким уровнем холестерина. Некоторые из них мы уже назвали. Атеросклероз может спровоцировать развитие ишемической болезни сердца, а одним из осложнений может стать инфаркт миокарда, инсульт, острый тромбоз и другие заболевания. Перечень может быть большим и определяется тем, какие артерии были поражены.
3.Какие факторы влияют на уровень холестерина и норма холестерина
На уровень холестерина в организме могут повлиять самые разные факторы, в том числе:
- Диета. Насыщенная жирами и холестеринами пища, которую Вы едите, повышает и уровень холестерина в организме. Поэтому не рекомендуется употреблять много продуктов, содержащих холестерин.
- Вес. Избыточный вес – фактор риска не только заболеваний сердца, но и высокого уровн холестерина.
- Физические нагрузки. Регулярные физические упражнения помогают снизить уровень плохого холестерина и увеличить содержание хорошего холестерина в крови.
- Пол и возраст. Чем старше человек, тем выше у него уровень холестерина. Женщины перед менопаузой имеют, как правило, более низкий уровень холестерина, чем мужчины того же возраста. Но после менопаузы плохой холестерин у женщин имеет тенденцию к росту.
- Диабет. Если не контролировать диабет, увеличивается и уровень холестерина в организме.
- Наследственность. Гены частично определяют, сколько холестерина производит Ваш организм. Тенденция к повышенному холестерину часто передается по наследству.
- Другие причины. Некоторые лекарства и медицинские манипуляции могут вызвать повышение уровня холестерина в крови.
Норма холестерина в организме
Всем людям старше 20 лет рекомендуется проверять уровень холестерина, по крайней мере, раз в пять лет.
Во время тестирования может проверяться только уровень хорошего холестерина в организме, или же полный липопротеиновый анализ, когда измеряется и хороший, и плохой холестерин, и общее содержание холестерина и триглицеридов в организме.
Вообще оптимальным считается показатель общего холестерина ниже 200. Диапазон 200-239 – это верхняя допустимая граница нормы. А холестерин на уровне 240 и выше – это уже повышенный холестерин.
Профилактика высокого уровня холестерина
Повышенный уровень холестерина при отсутствии острого процесса в организме можно скорректировать при помощи изменений в образе жизни пациента. Большое значение при этом имеет правильное питание. В рационе мужчины не должно быть большого количества липопротеидов низкой плотности, которые содержат холестерин. То есть необходимо ограничить употребление слишком жирного мяса или птицы, жареных продуктов, молока и молочных продуктов с высоким процентом жирности.
Употреблять эти продукты можно, но редко и в небольших количествах
Важно включить в рацион и вещества, содержащие ненасыщенные жировые кислоты, которые способствуют выведению холестерина из организма. Они содержатся в овощах, фруктах, некоторых крупах (например, в овсянке)
Фактором риска в появлении повышенного уровня холестерина и следующего за ним атеросклероза является лишний вес мужчины. Чтобы следить за своей фигурой, нужно не только правильно питаться, но и регулярно заниматься спортом.
Физические нагрузки являются залогом здоровья. Не обязательно заниматься спортом профессионально, достаточно просто начать бегать по утрам, больше ходить пешком или регулярно посещать фитнес-зал.
Ливазо
Эти таблетки четвертого поколения при высоком холестерине продаются по рецепту. Активное вещество «Ливазо» ‒ питавастатин. Это лекарство от холестерина – лучше всего подходит людям с сахарным диабетом: оно не повышает уровень сахара в крови и не влияет на обмен глюкозы
Очень важно подобрать правильную дозу препарата, чтобы не допустить нежелательного серьезного снижения холестерина
Ливазо
Пьер Фабр, Швейцария
— первичная гиперхолестеринемия, включая гетерозиготную семейную гиперхолестеринемию (гиперлипидемия IIа типа по классификации Фредриксона) или смешанная гиперхолестеринемия(гиперлипидемия IIb типа по классификации Фредриксона), гипертриглицеридемия (гиперлипидемия IV типа но классификации Фредриксона) в качестве дополнения к диете, когда диета и другие немедикаментозные методы лечения (например, физические упражнения, снижение массы тела) оказываются недостаточными.
от 645