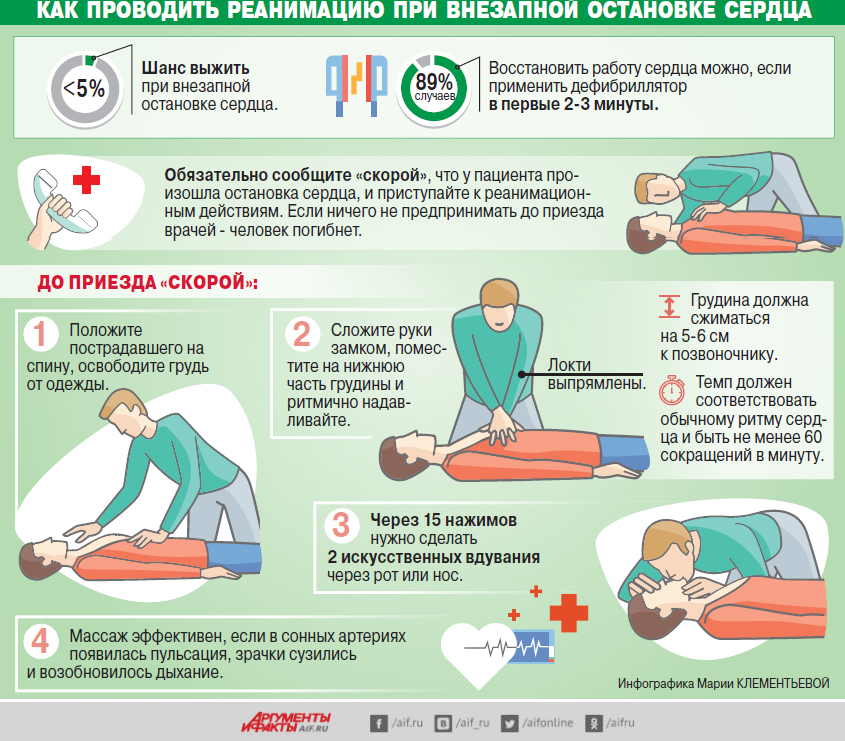
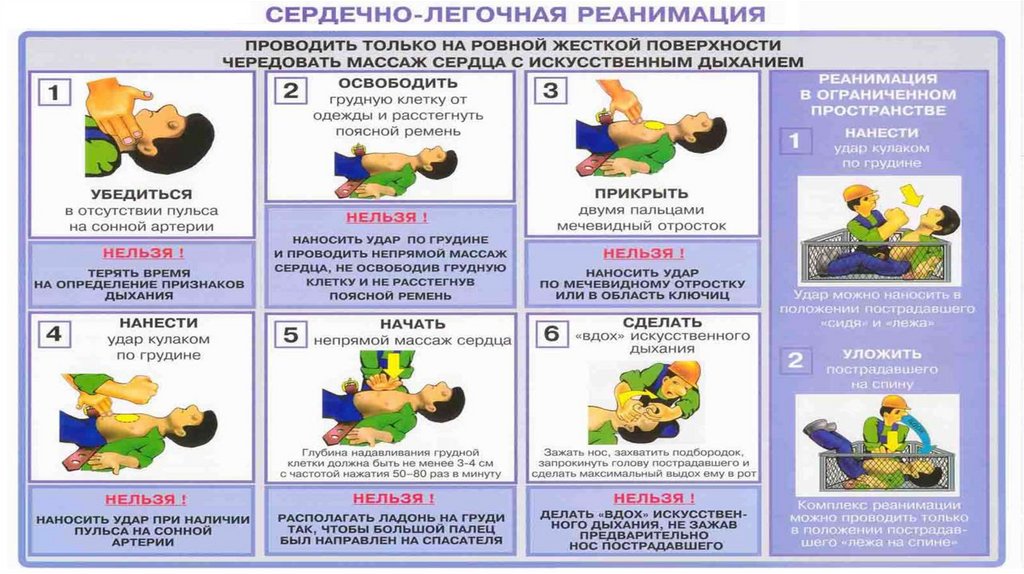
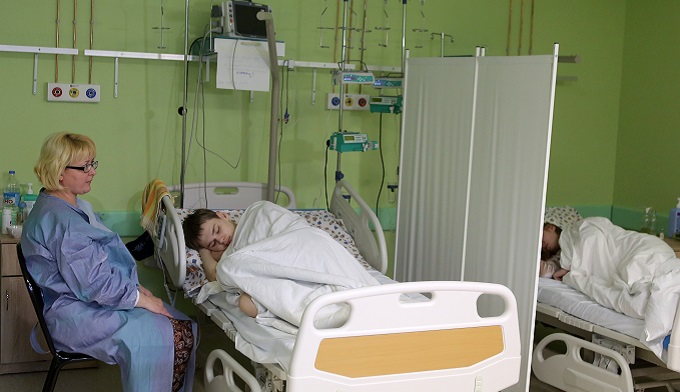
Что делают с больным в реанимации?
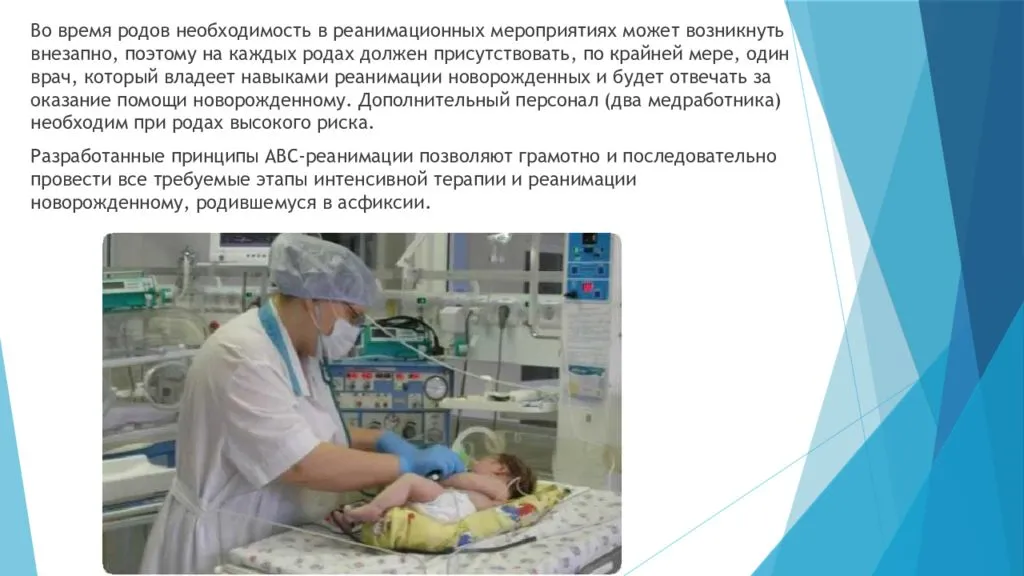
Делают всё, что позволяет остановить фатальное снижение функций организма, преимущественно это многолитровые и многочасовые капельницы с разными лекарственными препаратами. В некоторых ситуациях устанавливается подключичный катетер, что позволяет не только вводить большие объемы жидкости, но и определять центральное венозное давление, и в любое время брать кровь на анализ. В части случаев для всех манипуляций бывает достаточно постановки катетера в периферическую — локтевую вену.
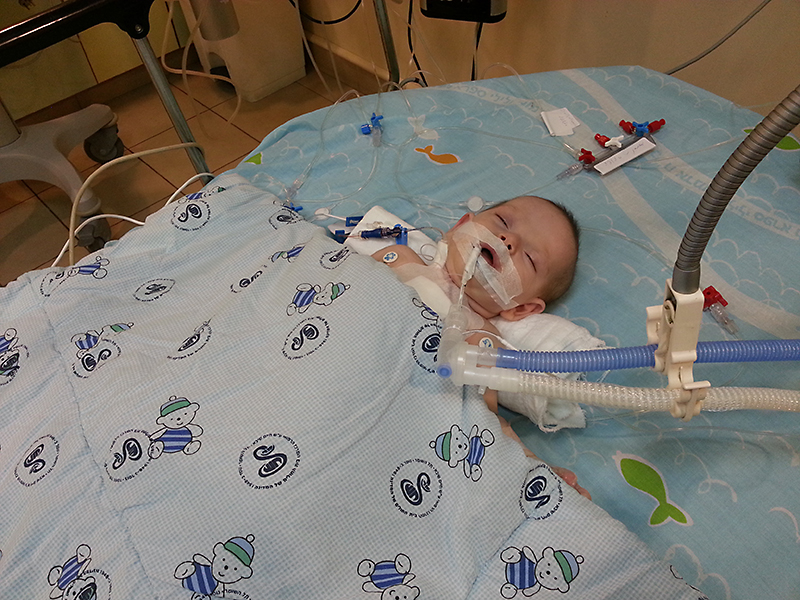
В некоторых случаях требуется поддерживать адекватное дыхание аппаратом ИВЛ, тогда в трахею вставляется специальная трубка, а пациент погружается в медикаментозный сон.
После операций на органах ЖКТ через нос устанавливается зонд, через него удаляется раневой экссудат и продуцируемые в избытке пищеварительные соки.
После хирургических вмешательств на органах мочевыделительной системы для лучшего восстановления тканей в мочеиспускательный канал могут установить катетер.
Каждый пациент реанимации подключен к монитору, информирующему о частоте дыханий и сердечных сокращений, артериальном давлении и концентрации кислорода в крови в настоящий момент времени. С определенными интервалами забирается кровь на анализы.
Кроме медицинских процедур и вливаний пациенту проводят гигиенические мероприятия — обработку кожи и слизистых, выполняется «туалет» раны — перевязка, ну и конечно контролируется своевременное опорожнение мочевого пузыря и кишечника.
Приказ Минздрава требует каждые 2 часа переворачивать пациента в постели для профилактики ишемии мягкий тканей в результате их сдавления массой тела, что угрожает развитием пролежней. Пролежни — мертвые ткани и не только источник токсических продуктов распада, но и ворота для инфекции. Персонал реанимации часто не имеет ни времени на регулярное переворачивание больных, ни сил на перекладывание крупных обездвиженных тел, поэтому в современных реанимациях должны быть специальные противопролежневые кровати или функциональные, облегчающие уход за больным.
Инструкция для родителей, которые добиваются допуска в реанимацию
Чтобы попасть в реанимацию к своему ребенку, Светлана Черенкова рекомендует родителям придерживаться этого алгоритма.
1. Экстренно сдать тест на коронавирус. Лучше сделать бесплатно в медицинской организации, а заодно параллельно — срочный за деньги.
2. Желательно в этот же день написать заявление на имя главврача. Форму можно получить, позвонив на горячую линию ВОРДИ, она размещена и на ресурсе «Про паллиатив».
Можно написать от руки: «Прошу предоставить мне доступ в реанимацию во исполнение Федерального закона №323». Так вы зафиксируете дату, когда впервые обратились за допуском. Очень часто координаторы ВОРДИ выясняли, что мамы месяцами не могли попасть в реанимацию, а врачи отвечали: «А она не просилась».
3. Если у вас есть отрицательный тест и СИЗ, а вас не пускают, обращайтесь в ВОРДИ и в любой момент говорите: «Мне содействуют». К вам прикрепят специалиста, который поможет решить вопрос на уровне главврача либо Департамента регионального здравоохранения. Если ситуация затягивается на 2–3 дня, ее предают огласке.
4. Можно также сразу написать жалобу на горячую линию Росздравнадзора.
5. Если вы понимаете, что ребенок уходит, то при обращении в ВОРДИ нужно сказать об этом открыто: «У меня умирает ребенок, прошу помочь». Тогда организация использует все ресурсы, чтобы сделать доступ в реанимацию возможным, перевести ребенка в отдельную палату или сделать срочный тест в течение 3 часов.
Когда родных могут не пустить в реанимацию?
Близких не пускают при угрозе для здоровья реанимационного больного, то есть с признаками инфекционного заболевания, в том числе с насморком. Пациент ОРИТ слаб, его организму крайне сложно противостоять инфекции.
Детей не пускают и тому достаточно причин. Во-первых, больной инфекцией ребенок не осознает, что он не здоров, тем более, что его активность мало снижается даже при высокой температуре, поэтому родители могут не заметить начала болезни. Во-вторых, может трогать руками трубки и медицинские устройства, бегать или неловко двигаться, нарушая работу оборудования и мешая персоналу. В-третьих, дети легко относятся к смерти, но шок от увиденного в больнице надолго нарушит психологический комфорт ребенка.
При выполнении медицинских манипуляций и процедур родственники тоже не нужны, им неприятно это видеть, а персонал ощущает психологическое давление.
Присутствие нескольких родных людей в реанимационной палате избыточно, один-два близких человека на непродолжительное время вполне достаточно для поддержания духа онкобольного, не забывайте, что ему тяжело, он очень быстро устаёт. Сидение ночи напролёт никому не на пользу, у здоровых истощаются силы, а пациент круглосуточного бдения у постели просто не осознаёт.
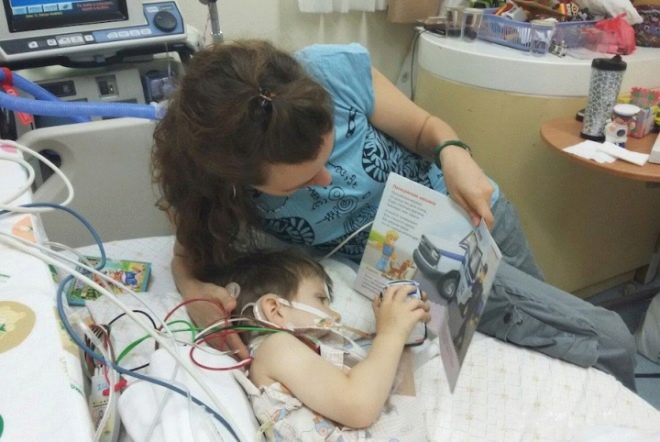
Решающий день
Утром я опять позвонила на горячую линию и спросила, есть ли подвижки по моему делу. Специалисты Минздрава Коми сказали, что занимаются моим вопросом, но нужно немного подождать.
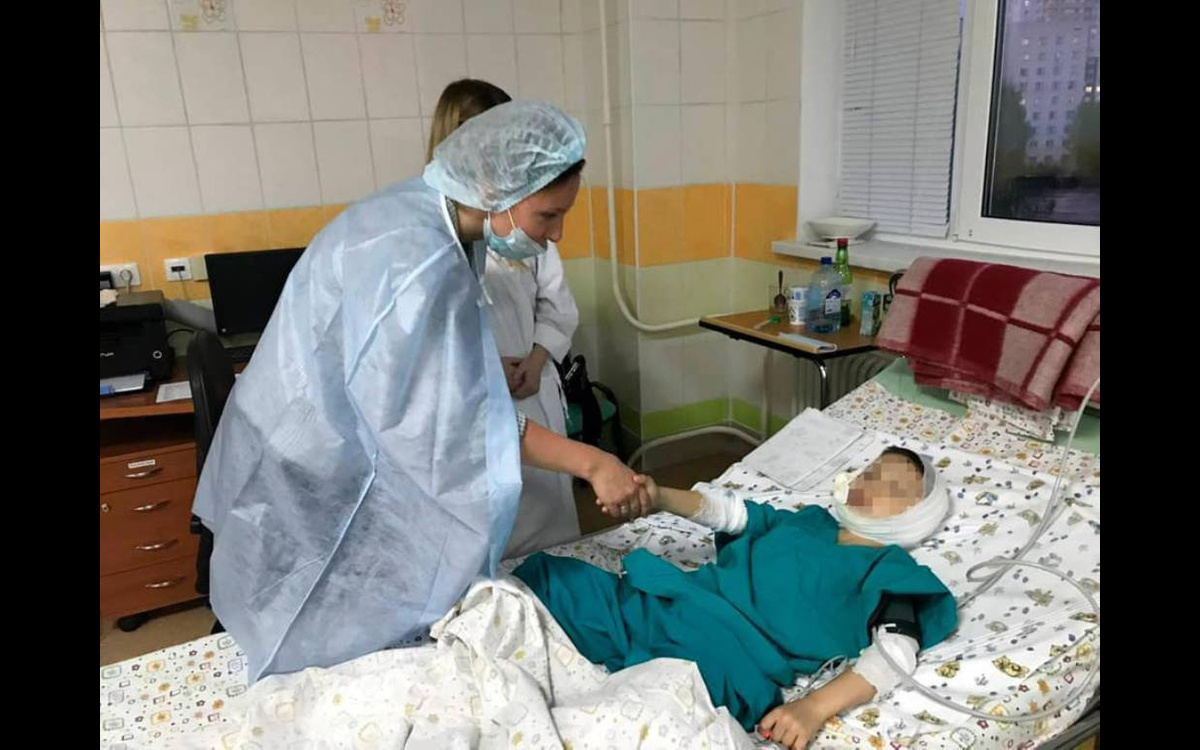
В тот же день я пришла в больницу и разговаривала с сотрудниками реанимации. Они разрешили приходить к 10 часам и сидеть с ребенком до 20 часов, а также давать ему сцеженное молоко каждые три часа. Единственное условие – мне нужно было выходить во время врачебных манипуляций. Я вновь могла чувствовать своего ребенка, обнимать его, кормить, гладить, у меня появились спокойствие и радость.
Я благодарна сотрудникам Минздрава Коми за быстрое решение вопроса. Хочу сказать всем родителям: вам можно заходить в реанимацию, детям нужна ваша забота. Вы имеете законное право посещать реанимацию, и ни в одной больнице России вам не могут это запретить.
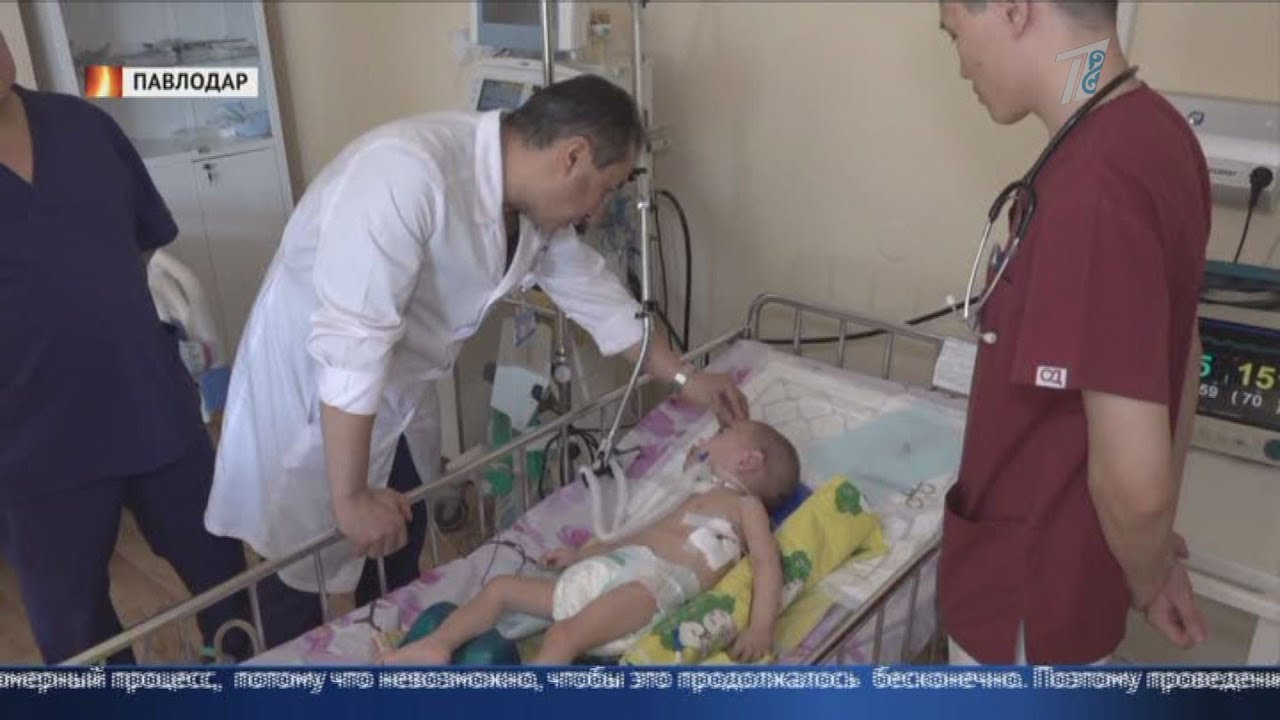
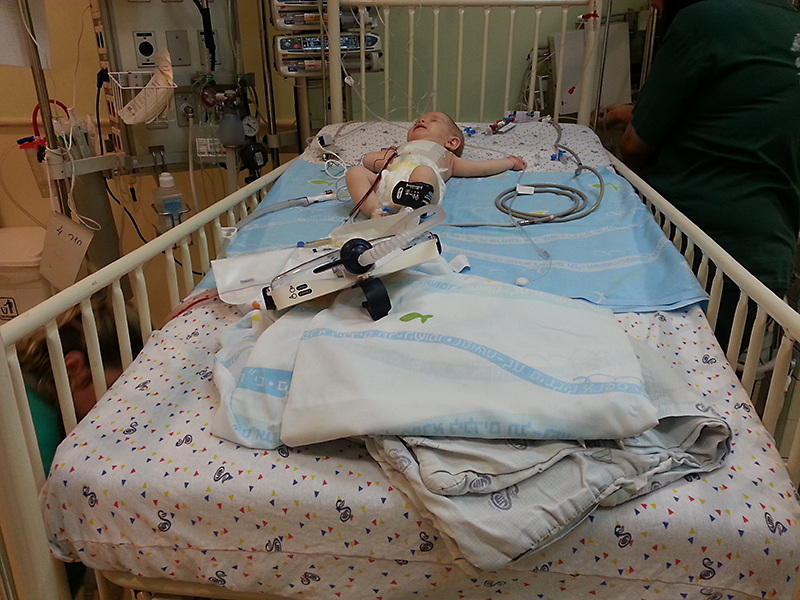
Ребенок в реанимации
Когда ребенок по каким-то причинам попадает в отделение реанимации, это всегда кошмар для родителей. Возникает тысяча вопросов, но тут главное не впадать в отчаяние и довериться профессионалам.
О том, почему дети попадают в реанимацию и как избежать этого отделения, рассказал заведующий отделением детской реанимации ГКБ №9 Челябинска Николай Грачев.
— Николай Борисович, почему чаще всего дети попадают в реанимацию?
— К нам попадают дети с разными патологиями. В основном, с проблемами бронхо-легочной системы, тяжелыми респираторными вирусными заболеваниями, пневмониями, абструктивными бронхитами, отравлениями, инфекциями и другими сложными случаями. Наша главная задача – вывести ребенка из этого состояниями.
— Дети какого возраста к вам поступают?
— Около 80% наших пациентов – дети до трех лет. Это особенности иммунной системы, они гораздо тяжелее переносят любое заболевание. Часто поступают с отравлениями, в которых по большей мере виноваты родители.
— Какие продукты становятся причиной отравления?
— Очень часто дети травятся консервированными йогуртами или творожками, при том детскими. Это происходит из-за нарушения условий хранения. Родители покупают молочные продукты не в супермаркетах, где тщательно отслеживаются условия хранения, а в каком-нибудь ларьке. И продукт портится еще до окончания срока годности.
— Часто поступают с отравлениями пирожными, в основном, с белковым кремом. У детей, особенно маленьких, кишечного иммунитета почти нет, лимфоидная ткань еще не развита, всасываемость происходит хорошо, поэтому любое отравляющее вещество либо бактерия легко попадает в организм.
— Питание детей играет большую роль, и на это стоит обращать внимание. Например, считается, что детям до 3 лет не стоит употреблять свинину
Я встречался с ситуациями, когда от свежей свинины ребенку срывало всю пищеварительную систему. Сырое молоко тоже ни в коем случае нельзя давать. Оно опасно различными инфекциями. А для малышей лучше всего грудное молоко.
— Питание мамы во время грудного вскармливания имеет значение?
— Огромное. Есть масса примеров, когда мама что-то съедает, а ребенок потом страдает серьезной аллергией. Поэтому пища должна быть здоровой — каши, отварное нежирное мясо, местные фрукты и овощи.
— До двухлетнего возраста малышу грудное молоко необходимо. Смеси сейчас вполне могут заменить его по питательным веществам, но никогда не дадут ребенку антителам к различным инфекциям, которые он получает от матери. Например, ребенок на грудном вскармливании никогда не заболеет ветряной оспой или коклюшем.
— Как все же избежать попадания в реанимацию?
— Если ребенок заболел, не нужно заниматься самолечением, необходимо сразу обращаться к врачу и строго следовать его инструкциям.
— Особенно опасны отравления. Дети, особенно двухлетние, познают мир на вкус. Поэтому все лекарства должны храниться в труднодоступном месте. Ребенок обязательно съест таблетку, если ее случайно забыли или где-то уронили. Также уксус не стоит держать в холодильнике (он не портится), уберите его от малыша на самую дальнюю полку.
— Окна никогда не оставлять открытыми возле ребенка. Последнее время участились случаи отравления бензином: папы показывали при детях, как переливать бензин путем отсасывания, в итоге дети пробовали и попадали к нам.
— Но вы спасаете?
— Мы для этого и работаем.
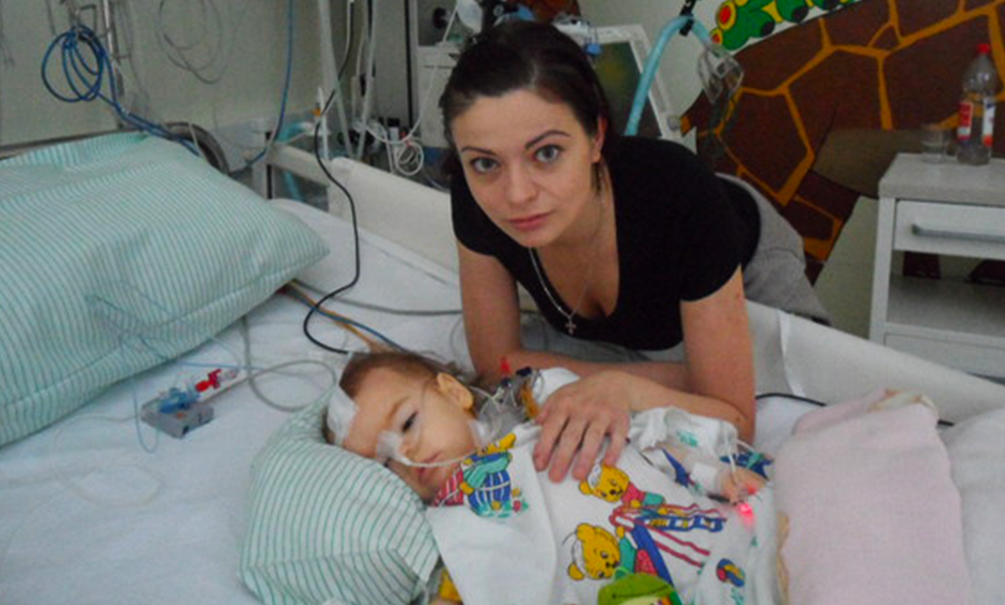
Дети умерли в одиночестве
Татьяна Рыжкова (п. Городище Волгоградской области) и Светлана Дмитриева (Кострома)
Но получить допуск в реанимацию удается не всем. 13 февраля в реанимациях умерло сразу два ребенка, чьи родители обратились в ВОРДИ. Близкие не были готовы общаться с «Правмиром», так как еще не успели похоронить детей, но согласились, чтобы организация озвучила их истории.
Денису Рыжкову из поселка Городище Волгоградской области было 17 лет, у него был ДЦП. Мальчик лежал в реанимации ковидного госпиталя, маму к нему не пускали.

Маму 3 месяца не пускали в больницу к ребенку. Нюта Федермессер — о власти врачей в пандемию
«Мы столкнулись с непониманием врачей. Можно сказать, меня выкинули на улицу, а ребенка оставили, не разрешив видеть его хотя бы 5 минут в день», — писала в обращении его мама Татьяна.
Она без конца звонила главврачу, но раз за разом получала отказ: «Не положено по закону. Инфекционная больница». На четвертый день Дениса без ведома родных перевели в другой госпиталь, где врачи пообещали пустить маму к сыну на следующий день — требовалось только подписать бумаги. Но Денис не дождался и умер ночью.
— Мама обратилась к нам в четверг на горячую линию ВОРДИ, — рассказывает Светлана Черенкова. — Ее курировала координатор по паллиативной помощи в Волгоградской области. Женщину просили сделать анализ на ковид, потому что без анализа попасть в реанимацию невозможно. В итоге ждали результаты теста, а он оказался с ошибкой. Мы потеряли целый день. Не успели.
Вторая история произошла в Костроме со Светланой Дмитриевой, бабушкой-опекуном 11-летней Вики. У девочки была остановка сердца. Ее откачали, но бабушку к ребенку не пустили, реаниматолог отказал. А потом сердце остановилось во второй раз.
Светлана так и не увидела внучку: все стояла у двери и ждала, когда разрешат войти и проститься, но с ней заговорили, только когда Вики не стало.
«Жаль, что так дорого обходятся решения — ценой одиночества детей. Я бы даже сказала, ледяного одиночества среди белых кафельных стен, яркого освещения и чужих незнакомых людей в белых халатах», — написала бабушка федеральному куратору ВОРДИ.
Когда в онкологии требуется реанимация
Реанимация в онкологии предполагает, если не возвращение больного раком к абсолютно нормальной жизни, то поддержание жизненных функций в стабильном состоянии.
В каких случаях пациента доставляют в реанимационное отделение? Отличий в работе онкологического реанимационного отделения от обычных существует. Кроме типичных случаев сердечно-легочной реанимации после остановки сердца или фатальных нарушений ритма, что тоже случается при злокачественном процессе, онкобольной поступает в реанимационное отделение:
- После обширных комбинированных операций при распространённых злокачественных процессах, когда единым блоком удаляется раковая опухоль и прилежащие к ней органы и ткани.
- После торакальных вмешательств, когда изменение анатомического соотношения в грудной полости после удаления части или всего легкого с лимфоузлами или опухолевого конгломерата средостения впрямую сказывается на работе сердца.
- После удаления части или всего желудка по поводу рака, потому что злокачественный процесс вызывает катастрофическое нарушение метаболизма, что в конце прошлого столетия приводило к смерти каждого четвертого оперированного, вмешательство в брюшной полости может привести к раздражению блуждающего нерва, отчасти определяющего сердечный ритм.
- При всех вмешательствах на головном мозге из-за опасности отека и сдавления продолговатого мозга, где располагаются центры регуляции сердечно-сосудистой и дыхательной систем.
- При тяжелейших осложнениях химиотерапии 4 степени, например, при критической тромбопении с опасностью спонтанных кровотечений, некротическом энтерите и так далее.
- При постхимиотерапевтических осложнениях 3 степени у пациентов с тяжелыми сопутствующими заболеваниями, когда возможна их декомпенсация.
- При использовании некоторых иммунологических противоопухолевых препаратов, вызывающих тяжелые аллергические реакции, и при высокодозной химиотерапии.
- Для наблюдения за состоянием пациента после некоторых «нестандартных» методов введения химиопрепаратов.
- При декомпенсации сопутствующих заболеваний, к примеру, гипогликемической или гипергликемической коме при сахарном диабете, фибрилляции желудочков и так далее.
- При нарушениях дыхания в результате обширного метастазирования в легкие для проведения принудительной — аппаратной вентиляции.
- После кровотечения в любом органе на фоне распада злокачественной опухоли.
Невозможно перечислить все клинические ситуации, когда функционирование органов и систем становится настолько недостаточным для поддержания жизни, что требуется экстренное и активное вмешательство профессионалов.
Правила посещения пациентов родственниками
Время посещения детей родственниками разрешается в строго отведенное время по пропуску:
- В будние дни с 16:00 до 19:30 часов;
- В выходные и праздничные дни с 11:00 до 14:00 часов, и с 16:00 до 19:30 часов.
Пропуск на посещение пациентов оформляется в Бюро пропусков при предъявлении документа, удостоверяющего личность. Время пребывания посетителя отмечается в информационном листке сотрудником охраны в Бюро пропусков. Пропуск предъявляется по первому требованию сотрудникам охраны, медицинскому персоналу, представителям администрации больницы.
Посетители должны оставлять верхнюю одежду в гардеробе, иметь при себе сменную обувь.
Посещение детей возможно только за территорией отделения. Посещение в палате к пациентам, находящимся в тяжелом состоянии, осуществляется с разрешения заведующего отделением. Одновременно у ребенка в палате могут находиться только два человека (лицо, осуществляющее уход за ребенком, и посетитель).
В отделении реанимации и интенсивной терапии не разрешается посещать пациентов детям до 14 лет.
При нарушении лечебного режима, требований медицинского персонала и Правил посещения пациентов родственниками пропуск аннулируется.
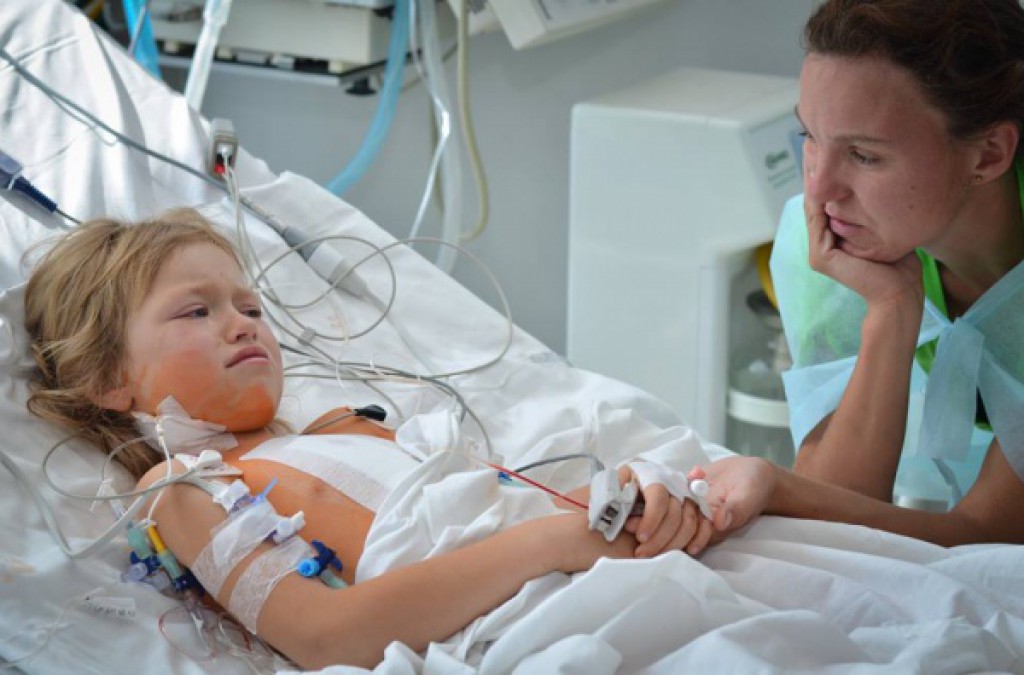
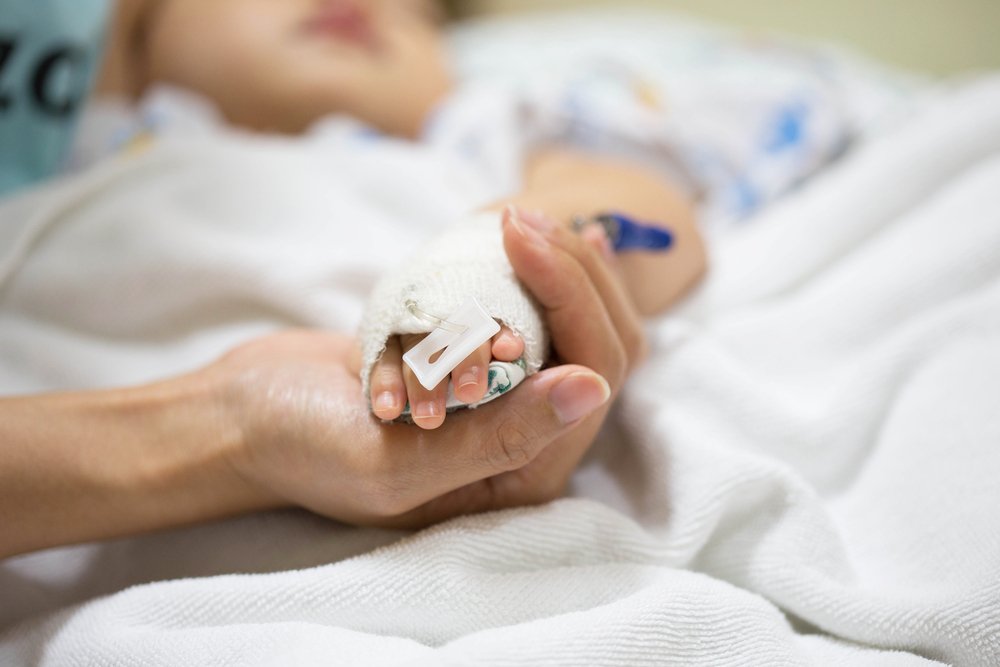
Тяжелые будни матери
Я не обвиняю врачей и персонал реанимации в том, что мне отказали находиться с ребенком, и не обвиняю руководство больницы, отдавшее это распоряжение. В реанимации стерильные условия, здесь проводятся экстренные мероприятия по спасению детских жизней. И, вероятно, главный врач посчитал, что родителям не нужно здесь постоянно находиться. Но это только медицинская сторона проблемы. С человеческой же стороны малышу легче переносить болезнь с мамой.
Я ходила к ребенку в положенные часы, но с каждым днем мне становилось все тяжелее. Было непросто сидеть в реанимации час и уходить, этого времени не хватало. После каждой встречи я тут же начинала ждать следующей, и знала, что малышу лучше с мамой, а не одному (на момент поступления в реанимацию ему исполнился месяц).
Факт. Посещение родственниками больных в реанимации регламентирует федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» ст.14, ч.2, п.19.1.
Спустя 12 дней я почувствовала полную беспомощность и не знала, что делать. Врачи не разрешали приносить молоко помимо стандартных часов посещения, не могла я и забрать ребенка домой, так как он лежал на аппарате искусственной вентиляции легких. Я чувствовала, что нужна ему, ведь в реанимации он плакал, и некому было его утешить.
Могут ли не пустить родственников в реанимацию?
Общественность добилась официального права на посещение пациента в реанимации родными людьми, но Минздрав пока ещё не подготовил стандартные общероссийские правила допуска в отделение, поэтому в настоящее время все зависит от отношения администрации лечебного учреждения к этому вопросу.
Против посещения реанимации высказываются многие сотрудники государственных больниц, якобы родные «тащат инфекцию» и мешают работать, отчасти это так, тем более, что пациент в бессознательном состоянии не нуждается в присутствии родных. Родственники же опасаются, что без их бдительного присмотра больному могут делать что-то не то или даже вредить. Это, конечно, неверно: сотрудники реанимационных отделений крайне заинтересованы в скорейшем восстановлении пациента и переводе его в другое отделение.
В частных клиниках родных пускают в ОРИТ, одновременно проявляя сочувствие к беде и демонстрируя терапевтическую активность в борьбе за жизнь и здоровье онкологического больного.
Как родственнику вести себя в реанимации?
- Необходимо быть в чистой одежде в медицинском халате, с чистыми руками, на ногах бахилы, на лице маска.
- Парфюмерные запахи раздражают, поскольку в тяжелом состоянии изменяется обоняние, в этот день душиться не стоит.
- Звуковые сигналы телефона необходимо отключить, а лучше выключить все гаджеты. Соблюдение тишины обязательно, громкие звуки мешают персоналу и вызывают стресс у больных.
- Без разрешения персонала нельзя выполнять с больным никаких действий: переворачивать, сажать, ставить на ноги, водить в туалет, переодевать и так далее.
- Кормить нельзя — больной получает определенную и, как правило, очень строгую диету или вообще находится на внутривенном питании.
- Нельзя давать ранее назначенные по поводу хронических болезней лекарства, домашние отвары, аптечные настойки, БАД и пищевые добавки. Биологические добавки могут не совмещаться с лекарствами, которые получает пациент. Всё должно согласовываться с лечащим врачом.
Больной человек и пациент реанимационного отделения — это две большие разницы, некоторые не могут узнать своего близкого, настолько меняется его внешность. Не только из-за трубок и проводов, но отекают ткани, западают глаза, бессознательное состояние меняет черты лица. Многие испытывают шок от увиденного, надо быть готовым к неприятному впечатлению или не входить в отделение реанимации.
В отделении реанимации «Евроонко» всегда помогают больным и поддерживают дух родственников. Мы знаем, что надо делать и когда, вы можете быть уверены в нас. Мы не гарантируем бессмертия, но помогаем жить без мучений.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы
- Клинические рекомендации. Анестезиология-реаниматология / под ред. Заболотских И. Б., Шифмана Е. М. — М.: ГЭОТАР-Медиа, 2016.
- Мороз В.В., Бобринская И.Г., Васильев В.Ю. и др./Сердечно-легочная реанимация// М.: ФНКЦ РР, МГМСУ, НИИОР, 2017.
- Приказ Министерства здравоохранения РФ от 15 ноября 2012 г. N 915н «Об утверждении Порядка оказания медицинской помощи населению по профилю «онкология»
- Приказ Министерства здравоохранения РФ от 04.07.2017 № 379н «О внесении изменений в Порядок оказания медицинской помощи населению по профилю „онкология“, утвержденный приказом Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 915н»