Профилактика мигрени
Хотя причина патологии генетическая, существуют факторы, вызывающие симптоматическое начало мигрени
Поэтому, чтобы минимизировать последствия этого состояния, нужно принимать меры предосторожности:
Диета. Некоторые пациенты реагируют мигренью на определенные продукты или голод. Поэтому необходимо их обнаружить и избегать их употребления. Чаще вызывают мигрень алкоголь, китайская еда, шоколад и копченые продукты.
Гигиена сна. Помогает предотвратить мигрень здоровый сон.
Уровни гормонов
Женщинам нужно обратить внимание на уровни гормонов, связанных с менструальными циклами. В частности, могут провоцировать приступы контрацептивы, вызывающие изменения уровня эстрогена.
Чем грозит психогенное переедание
Возможно, некоторые люди думают, что чревоугодничество — не самое страшное из психологических расстройств. Но проблемы с лишним весом, которые возникают в результате поедания огромного количества разнообразной пищи, является самым безобидным последствием данной патологии. Больной человек чаще других находится в состоянии депрессии, его постоянно мучает чувство тревоги, беспокойство и страхи. В некоторых случаях люди прибегают к алкоголю или наркотическим средствам, в попытках справиться с обжорством, но это лишь усугубляет ситуацию.
На фоне ожирения могут развиться и проблемы с физическим здоровьем. Чаще всего тучные люди страдают сахарным диабетом, у них в несколько раз выше риск возникновения онкологических заболеваний, нарушается сердечный ритм и развивается гипертония. К другим проблемам можно отнести болезни суставов, храп, патологии щитовидной железы, различные заболевания органов пищеварения и кишечника.
Причины появления мигрени
Механизмы развития мигрени до конца не изучены. Предрасполагающим фактором развития заболевания служит наследственно детерминированная дисфункция вазомоторной регуляции. Приблизительно 70% больных мигренью имеют близких родственников с мигренеподобными головными болями в анамнезе i Морозова О.Г. Мигрень: современные представления о классификации, диагностике, терапии и профилактике (часть I) / О.Г. Морозова // Медицина неотложных состояний. — 2012. — № 4 (43). — С. 32-41. .
Существуют две группы факторов, влияющих на течение мигрени: ухудшающие течение мигрени в целом и провоцирующие приступ.
Факторы, ухудшающие течение мигрени. У пациента с мигренью такие факторы, как эмоциональный стресс, частое употребление алкогольных напитков, другие воздействия окружающей среды, могут вызвать продолжительное (в течение нескольких месяцев или лет) ухудшение течения заболевания в виде увеличения частоты и/или интенсивности приступов.
У пациентов с мигренью провоцирующие факторы повышают вероятность приступов; обычно их воздействие проявляется в течение менее 48 часов. Несмотря на то, что мигренозные триггеры были хорошо изучены в ряде эпидемиологических (например, влияние менструации i Корешкина М.И. Современные аспекты диагностики и лечения мигрени / М.И. Корешкина // Неврология, нейропсихиатрия, психосоматика. — 2013. — С. 92-96. ) и клинических (влияние аспартама, шоколада и др.) исследований, в каждом отдельном случае не всегда легко установить непосредственную причинную связь между провокатором и приступом мигрени.
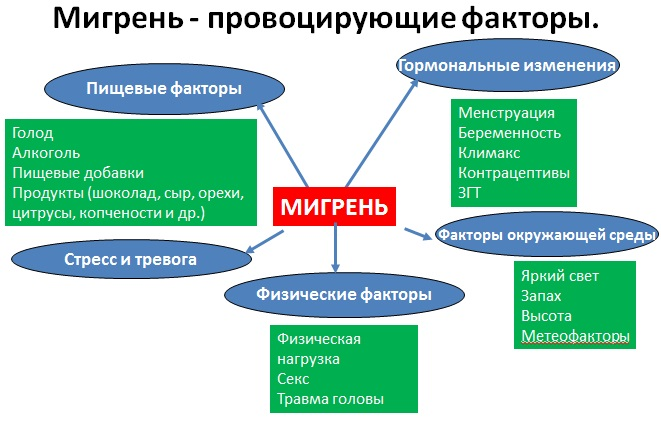
Факторы, провоцирующие мигренозные пароксизмы (триггеры мигрени) i Морозова О.Г. Мигрень: современные представления о классификации, диагностике, терапии и профилактике (часть I) / О.Г. Морозова // Медицина неотложных состояний. — 2012. — № 4 (43). — С. 32-41. :
- диетические: голод, нерегулярность питания, некоторые продукты (шоколад, сыр, орехи, алкоголь (красное вино), кремы, йогурт, куриная печень, авокадо, цитрусовые, бананы, супы из концентратов, жареная свинина, сосиски, пицца, кофе, кола, чай);
- гормональные: менструация, овуляция, замещающая терапия эстрогенами, прием оральных контрацептивов;
- психологические: эмоциональный стресс, тревога,
- депрессия, усталость;
- погодные изменения;
- физическая нагрузка;
- недостаток или избыток ночного сна;
- духота, запахи (запах парфюмерных изделий);
- зрительные стимулы (мерцающий или яркий свет);
- холод;
- шум;
- пребывание на высоте.
Мигрень — «привилегия» женщин
Многие специалисты склонны считать мигрень наследственным заболеванием. И это действительно так. Больше чем у половины больных родители страдали этим заболеванием, преимущественно это была мать. Кстати, приступам мигрени чаще подвержены женщины. Так вот, если вам досталось это «непростое наследство», надо знать, как с ним управляться.
Во время приступа мигрени пациент каждый раз проходит несколько стадий заболевания. Начинается мигрень с предвестников. Без видимой причины у человека вдруг испортилось настроение, появилось беспокойство, тревога, стали потеть руки, внезапно обострилось чувство голода, все время хочется спать…
Как справиться с проблемой самостоятельно
Если расстройство находится на начальных стадиях развития, можно предпринять попытки побороть его самостоятельно. Это будет первым шагом на пути к выздоровлению. При появлении тревожных симптомов следует:
обратится за помощью. Речь идет не о визите к психотерапевту. Расскажите о своей проблеме близкому человеку. В некоторых случаях выговаривание проблемы позволяет найти пути выхода из нее. К тому же, поддержка близких вселяет в нас силы и уверенность в успехе, избавляет от чувства незащищенности и одиночества;
не клеймите себя. Негативные ярлыки, которые больные люди навешивают сами на себя, мешают выздоровлению. Даже если вы едите слишком много пищи, вы не становитесь плохим. Переедание – это не преступление, а болезнь, требующая лечения;
не нужно все продукты питания делить на плохие или хорошие
Важно понять, что есть можно все, но в небольших количествах. Если придерживаться этого правила, то можно позволить себе и немного картошки фри или кусочек кремового торта;
старайтесь делать паузы во время еды
Прервитесь и оцените свои ощущения. Если человек использует пищу в качестве успокоительного средства, то он может пропустить сигнал о насыщении, посылаемый из головного мозга;
поменяйте привычки или среду. То, что нас окружает, оказывает большое влияние на наш образ жизни и культуру питания. Компульсивный едок должен стараться как можно чаще принимать пищу в компании. Ходите в кафе или приглашайте в гости друзей;
дайте себе право быть слабым. Многие люди, страдающие обжорством и лишним весом, составляют список запрещенных продуктов. Этого делать не стоит, потому что справиться с соблазном вряд ли получится. И уже через некоторое время воздержания вы снова будете предаваться чревоугодию. Если хочется чего-то, то съешьте это сейчас, но совсем немного. В этом случае не возникнет чувство вины, являющееся ключевым в пусковом механизме компульсивного переедания;
у человека, страдающего данным психогенным расстройством, может быть только один запрет – на диеты. Об ограничениях в питании необходимо забыть раз и навсегда, поскольку они приводят лишь к дополнительным стрессам. Правильнее будет составить сбалансированный рацион. Если сделать это самостоятельно не получится, то можно обратиться за помощью к диетологу.
Эти методы избавления от пищевых расстройств достаточно действенны. Но лишь в редких случаях больные люди могут справиться с приступами обжорства самостоятельно. При тяжелых формах расстройства помощь специалистов просто необходима. Только при сочетании психотерапии и самоконтроля можно добиться устойчивых результатов.
Причины головной боли
Причины цефалгии условно можно разделить на внешние и внутренние.
К первой категории относятся не связанные с какой-то внутренней патологией факторы, провоцирующие появление головной боли:
- особенности климата, метеоусловий (жара, холод, избыток солнца, перепады атмосферного давления и пр.);
- засоренная атмосфера (сильные запахи, дымы, испарения, токсины);
- шумовое загрязнение городской среды;
- реакция на определенные продукты питания, алкоголь;
- физическое и психическое переутомление;
- яркие свет, мигание света и т.д.
1
Головная боль. Диагностика и лечение
2
Тракционная терапия
3
Головная боль. Диагностика и лечение
Ко второй группе относятся цефалгии, связанные с различными заболеваниями.
Так, головную боль могут вызывать:
- Заболевания, затрагивающие головной мозг:
- воспалительные заболевания (менингит, энцефалит и др.);
- травмы головы (черепно-мозговые травмы, сотрясения головного мозга и др.);
- опухолевые новообразования.
- Сосудистая патология (мигрень, вегето-сосудистая дистония, артериальная гипертония).
- Перенапряжения — психоэмоциональные (стресс) и физические (спазмы мышц скальпа, шеи).
- Иные заболевания:
- вирусные и бактериальные инфекции, протекающие с повышением температуры;
- интоксикации, вызванные лекарственными и химическими веществами;
- заболевания эндокринной системы и почек;
- офтальмологические заболевания;
- ЛОР-патология;
- стоматологические заболевания;
- остеохондроз шейного отдела позвоночника и др.
Симптомы
Приступ мигрени протекает по стандартному сценарию, состоящему из нескольких последовательных этапов.
- Продромальная (начальная) стадия. У человека начинает меняться настроение, появляется зевота и сонливость, или, наоборот, бессонница. Некоторые отмечают чувствительность к шуму и яркому свету. Иногда возникает небольшое онемение в одной из рук. Для большинства больных этих симптомов достаточно, чтобы знать – полноценный приступ мигрени на подходе. Длительность продромальной стадии составляет от нескольких часов до нескольких дней, она присутствует не у всех пациентов.
- Аура. Возникает на фоне спазмов сосудов головного мозга. Чаще всего проявляется в виде зрительных нарушений (вспышки в виде пятен, зигзагов или молний перед глазами, искажение контуров предметов, выпадение отдельных полей зрении). Реже возникают вкусовые или слуховые расстройства, проблемы с координацией движений и т.п. Аура наблюдается не у всех пациентов.
- Собственно приступ мигрени. В большинстве случаев проявляется односторонней головной болью, носящей пульсирующий характер. Она начинается с небольшого дискомфорта и постепенно набирает силу, становясь просто невыносимой. Движения, перемена положения тела, яркий свет и громкие звуки усиливают ощущения, вот почему больные стараются провести это время, лежа в затемненном помещении. На фоне головной боли многие пациенты отмечают тошноту, рвоту, болезненность в мышцах шеи и плеч, заложенность носа, слезотечение, озноб и даже повышение температуры. Длительность приступа индивидуальна и составляет от 2-3 часов до нескольких дней.
- Стадия разрешения. В это время головная боль проходит сама собой или после приема лекарственных препаратов. Многие пациенты сначала засыпают, но в течение суток после приступа могут ощущать слабость, вялость, головокружение и снижение настроения. Повышенная чувствительность к свету, звукам и запахам также проходит не сразу. Реже встречается противоположный вид стадии разрешения, при котором больные отмечают повышенную активность.
Лечение
Терапией мигрени занимается врач-невролог.
Лечебные мероприятия направлены на
- купирование мигренозного приступа,
- прием препаратов в межприступном периоде, что позволяет снизить частоту возникновения головной боли и ее интенсивность,
- профилактические мероприятия.
Купирование приступа головной боли при мигрени обеспечивают следующие лекарственные средства:
НПВС
- Ибупрофен,
- парацетамол,
- диклофенак.
НПВС способны снимать головную боль при мигренозном приступе слабой и средней интенсивности.
Ввиду высокого риска возникновения побочных явлений прием анальгина не рекомендуется.
Применение парацетамола при беременности (выдержка из инстукции по применению)
Парацетамол проникает через плацентарный барьер. До настоящего времени не отмечено отрицательного воздействия парацетамола на плод у человека.
Парацетамол выделяется с грудным молоком: содержание в молоке составляет 0.04-0.23% дозы, принятой матерью.
При необходимости применения парацетамола при беременности и в период лактации (грудного вскармливания) следует тщательно взвесить ожидаемую пользу терапии для матери и потенциальный риск для плода или ребенка.
В экспериментальных исследованиях не установлено эмбриотоксическое, тератогенное и мутагенное действие парацетамола.
Триптаны
Золотой стандарт купирования мигренозных болей. Устраняют головную боль даже при тяжелом течении мигрени. Принимать следует либо при начинающемся приступе, либо в финале ауры. Наиболее эффективными являются препараты второго поколения – наратриптан и золмитриптан.
Триптаны должны подбираться c учетом индивидуальной чувствительности. Это значит, что препарат подбирается путем перебора. Лекарство считается неэффективным при отсутствии эффекта через 2 часа после начала головной боли.
Важно! Препараты триптанового ряда купируют только мигренозные боли и неэффективны при других видах головных болей.
Вспомогательная терапия
- Для предупреждения и подавления рвоты назначается метоклопрамид и домперидон, у последнего менее выражены побочные эффекты, его можно использовать детям.
- Некоторые специалисты рекомендуют прием мочегонных средств — они усиливают мочеиспускание, предупреждают появление отеков и ускоряют их исчезновение после приступа (фуросемид). Однако эффективность мочегонных при мигрени весьма индивидуальна.
Межприступная терапия
Показана пациентам с частыми и длительными приступами, осложненным течением и при хронической мигрени. Для лечения применяют:
- бета-блокаторы (пропанолол);
- антидепрессанты – не только удлиняют действие триптанов и анальгетиков, но снижают тревожность и депрессивное состояние (велафекс, симбалта);
- противосудорожные средства (топирамат, апилепсин).
Питание при мигрени
Соблюдение диеты позволит снизить частоту приступов мигренозных болей и облегчить их течение. Принципы питания включают:
- Дробность. Прием еды проводится небольшими порциями до 4-5 раз в день. Исключить переедание и пропуски приема пищи.
- Жидкость. Объем потребляемой жидкости не должен ограничиваться.
- Вредные привычки. Отказаться от употребления алкоголя и курения.
- Ограничение животных жиров и простых углеводов.
В список запрещенных продуктов входят: кофе, какао, кондитерские изделия, сыр, шоколад, копчености, соленья/маринады, цитрусовые, ливер, жирные сорта мяса/рыбы, колбасные изделия, молоко, яйца, бобовые.
К разрешенным продуктам относят: нежирные сорта мяса (кролик, телятина) и морской рыбы, курица (без кожи), растительные масла, нежирные кисло-молочные продукты, хлеб с отрубями, сухофрукты, грецкие орехи, кунжут, льняные/тыквенные семечки, травяные напитки, соки, гречка, овсянка.
Купирование приступа в домашних условиях
Если аура или приступ застали больного дома, предупредить появление головной боли или облегчить его течение помогут следующие приемы:
-
Прием некрепкого сладкого чая. Эффективно при ауре, бесполезно при возникновении головной боли.
-
Создание комфортных условий. Затемнить помещение (выключить свет, задернуть шторы), удалить раздражающие обоняние факторы, устранить источники шума (выключить телевизор/телефон, закрыть окно и дверь в комнату), отказаться от контактов с близкими. По возможности лечь в постель.
-
Массаж. Самостоятельно выполнять упражнения точечного массажа (2-4 пальцами надавливать точки на затылке и виске со стороны боли, повторять до 10 раз на выдохе) или массаж месторасположения сонной артерии на шее (придавливать в течение 2-3 секунд артерию со стороны боли, повторять до 5-6 раз).
-
Компресс. На лобную и височную области приложить полотенце с кусочками льда.
Что значит «мигрень с аурой»
Мигрень с аурой — расстройство, проявляющееся повторяющимися эпизодами обратимых локальных неврологических симптомов (аурой), обычно нарастающих в течение 5-20 минут и продолжающихся не более 60 минут.
«Аура» – это термин, под которым врачи понимают следующее:
- Зрительные нарушения. Это могут быть линии, огни, пятна, мерцания. В тяжелых случаях – утрата зрения. Все проявления имеют обратимый характер.
- Нарушения чувственного восприятия. Кажется, что по телу ползают мурашки, человек ощущает покалывания, могут быть участки онемения. Все это тоже обратимо.
- Расстройства речи, которые тоже проходят вместе с приступом.
В 73% приступов мигрени с аурой головная боль начинается не после окончания ауры, а во время самой ауры и может сопровождаться другими симптомами мигрени — тошнотой (51%), фотофобией (88%) и фонофобией (73%) i Морозова О.Г. Мигрень: новые международные критерии постановки диагноза и принципы терапии, основанные на доказательной медицине и собственном клиническом опыте / О.Г. Морозова // Международный неврологический журнал. — 2016. — № 3 (81). — С. 131-138. . Бывает, что развивается паническая мигрень. Ее осложнения – это страх, тревога и др.
Мигрень с аурой и без протекает одинаково. Человек ощущает пульсирующую боль обычно в одной половине головы. Часто она сосредотачивается в глазном яблоке. Боль усиливается при движении, звуковых и световых раздражителях. Она может длиться от 4 часов до 3 дней. В это время невозможно вести привычный образ жизни. Человек хочет остаться один в темной и прохладной комнате, замереть, спрятаться под одеялом. Обычно пациенты описывают боль, как «распирает», «раскалывается», «вот-вот лопнет», «каждый звук как молотком по голове». И даже после приступа сохраняются последствия. Человек апатичен, он устал и разбит. Восстанавливаться можно не один день.
Симптомы мигрени
Приступы у одних людей бывают один-два раза в год, у других — несколько раз в месяц.
Во время приступа мигрени выделяют четыре фазы:
- Предшествующие симптомы. Предшественники обычно появляются за несколько часов или дней до головных болей. Могут проявляться в виде изменений настроения, сонливости, сердцебиения, депрессии.
- Аура. Треть пациентов с мигренью испытывают следующую фазу — ауру. Для ауры мигрени характерны симптомы, длящиеся от 2 до 60 минут перед приступом: помутнение зрения, мерцание предметов в поле зрения, появление темных участков или иным образом искаженное зрение, покалывание в руках и ногах, речевые, реже двигательные расстройства. Симптомы развиваются постепенно и полностью исчезают, когда приступ заканчивается.
- Головные боли. Могут длиться до нескольких суток, выматывая человека. Боль имеет тенденцию усиливаться и становиться пульсирующей.
- Остаточные явления. Появляются после приступа мигрени, длятся в среднем один час, проявляясь слабостью, повышенной раздражительностью, чувствительностью, сонливостью или апатией и снижением концентрации внимания.
Помимо болевых ощущений, мигрень может сопровождаться другими симптомами:
- светобоязнь;
- чрезмерная чувствительность к звукам — фонофобия;
- повышенная чувствительность к запахам — гиперосмия;
- тошнота, рвота.
Дети могут испытывать приступы мигрени, аналогичные тем, что у взрослых, но они, как правило, короче и чаще влияют на функционирование желудка и кишечника, вызывая дискомфорт, тошноту или диарею. Иногда дети ощущают эти симптомы без наличия головных болей, что делает диагностику еще более сложной.
При наличии сильных головных болей 15 дней в месяц, из которых не менее 8 — приступы мигрени, не менее 3 месяцев в году, диагностируется хроническая мигрень. При хронической мигрени требуется серьезное лечение.
Тошнота и рвота
Что под запретом
В 1983 году британские исследователи взяли под наблюдение группу из 88 детей, страдающих сильными мигренями. Предметом изучения стала диета юных пациентов. Ученые изъяли из привычного рациона детей некоторые продукты, которые были «заподозрены» в способности усиливать приступы.
В итоге у 78 из 88-ми состояние улучшилось, а у некоторых приступы и вовсе прекратились. Когда ученые вернули в рацион изъятые продукты, у 80 ребят начались рецидивы болезни.
Результат эксперимента позволил ученым сделать вывод, что диетические факторы могут быть ключевыми в развитии мигрени у детей и подростков. У взрослых при избегании продуктов-триггеров частота и сила приступов снижается на 20-50 %.
Так, какая пища является наиболее опасной для мигреньщиков? Если говорить обобщенно, то это в первую очередь продукты, содержащие нитриты, аминокислоту тирамин, пищевую добавку глутамат натрия, гистамин, кофеин и медь (в больших количествах), простые сахара.
Нитриты – обычный компонент в составе ветчины, сосисок и колбас. Мясным изделиям эта добавка дает нежный розовый цвет, а людям, страдающим мигренью – очередной приступ головной боли, поскольку вызывает резкое сужение сосудов головного мозга.
Тирамин, придающий дорогим состаренным сырам глубокий аромат и особый вкус, быстро сужает и расширяет сосуды, а также вызывает в организме дефицит серотонина (нехватка этого гормона ведет к мигрени). Тирамин в больших количествах содержится в пиве, маринованной сельди, куриной печени, дрожжах. Употребление красных вин, содержащих этанол, сульфиты и тирамин, также ведет к спазму сосудов и обезвоживанию организма. Оба состояния – кратчайший путь к мигрени.
В то время как серотонина при патологии катастрофически не хватает, его антипод – гормон гистамин содержится в избытке и усиливает приступы головной боли. Чтобы еще больше не повышать концентрацию гистамина, больным следует отказаться от баклажанов, томатов, авокадо, сыров, сосисок, пива, красного вина и квашеной капусты.
Не менее опасны продукты с глутаматом натрия (Е621). Эта пищевая добавка вызывает повышенную активность некоторых зон головного мозга, что также провоцирует приступ.
Небезопасен и любимый многими шоколад. В его составе есть сразу три вещества-провокаторы мигрени. Это фенилэтиламин, кофеин и теобромин.
Продукты, употребление которых нужно сократить до минимума при мигрени:
- выдержанные сыры: бри, рокфор, чеддер, сливки, сметана;
- шоколад, какао;
- мясо и рыба (копченые, вяленые, жирные виды), красная икра;
- субпродукты;
- яблоки, бананы, цитрусовые, ананасы;
- кукуруза, чеснок, лук, квашеная капуста, хрен, редис;
- спиртное (красное вино, пиво).
Причины
Мигрень возникает на фоне действия различных внешних и внутренних причин (триггеров), каждая из которых может вызвать очередной приступ:
- умственное и психоэмоциональное перенапряжение;
- постоянные сильные стрессы;
- нарушения сна, недостаточный отдых в ночное время;
- хроническое переутомление (умственное и физическое);
- курение;
- перенесенные травмы головы (даже много лет назад);
- чрезмерная для конкретного человека физическая нагрузка;
- гормональные всплески: период полового созревания, менструация («менструальная мигрень»), беременность;
- употребление продуктов, содержащих тирамин (шоколад, кофе, цитрусовые, орехи, сыр, копчености);
- употребление алкоголя, особенно слабоалкогольных напитков;
- резкие колебания атмосферного давления, перепады температуры воздуха;
- перенапряжение органов чувств: резкий звук, яркий свет, сильный неприятный запах и т.п.;
- пребывание в жарком или душном помещении и т.п.
Для каждого человека есть свои «опасные» факторы. Большинство из них можно вычислить, и в дальнейшем, по возможности, избегать.
Ограничение в продуктах
Хоть и существуют «официальные» противопоказанные и рекомендованные продукты, но все индивидуально. После установки диагноза «мигрень», больному следует определить собственный перечень, вызывающей у него головные боли.
Для этого важно на две недели полностью исключить из рациона продукты из списка противопоказанных. Затем вводить в меню по одному наименованию и наблюдать за своим состоянием
Если после употребления любого из них возобновляются головные боли, значит, он категорически противопоказан.
Если рецидива не случилось, продукт можно оставить в рационе. Обычно опасная еда вызывает головные боли уже через 3-6 часов после употребления.
Также стоит знать, что список индивидуальных диетических триггеров на протяжении жизни может несколько раз меняться. Но особенно внимательными к рациону должны быть женщины с мигренью. В силу гормональных причин их личные триггеры часто варьируются даже в течение 1 месяца.
Людям с мигренью не стоит пропускать приемы пищи, перекусывать в сухомятку и тем более голодать. Голод и недоедание – распространенные факторы, вызывающие сильную головную боль. В период приступов врачи советуют отказаться от соленой, жирной, маринованной пищи, сладостей, красного вина.
Также надо ограничить употребление крахмалистых продуктов (манная крупа, макароны, белый хлеб), вызывающих выброс инсулина, что в свою очередь также провоцирует атаку мигрени. Во время приступов не стоит проводить пищевые эксперименты и вводить в рацион новые или экзотические продукты.
И еще одно правило. Людям, страдающим мигренью, нельзя в жаркую погоду есть мороженое и пить сильно охлажденные напитки, так как мозг болезненно реагирует на перепады температуры.
Каждый пятый случай игнорирования этого правила заканчивается 2-дневной мигренью (чаще всего – со зрительной аурой).
Чем характеризуется мигрень с аурой
Ауру испытывают около 20% пациентов. Но только немногие говорят, что она возникает при каждом приступе. Самый типичный симптом ауры – это зрительные нарушения. Реже – расстройства органов чувств (покалывание, онемение, мурашки). Симптомы ауры разделяют на позитивные и негативные. В первом случае что-то ощущается, а во втором выпадают поля зрения или немеют руки. Еще одно свойство ауры – динамичность. То есть постепенное нарастание симптомов, а потом их постепенное спадание. Обычно ауру сменяет головная боль, но иногда аура появляется сама по себе.
Мигрень с аурой характеризуется следующими признаками:
- Два эпизода мигрени без ауры.
- Присутствие ауры на протяжении 1 часа и более до возникновения боли. При этом появляются следующие неврологические симптомы – один или несколько:
- визуальные нарушения – светобоязнь, мигание, черные пятна в поле зрения, мерцающие арки, линии, зигзаги, неправильное восприятие объектов в поле зрения;
- звуковые нарушения, в основном непереносимость любых звуков;
- проблемы с речью;
- чувственные нарушения – покалывание, жжение, онемение и др.;
- нарушение двигательных способностей, например резкое ослабление мышц с одной стороны тела.
Общая информация
Если верить статистике, то мигренью страдает минимум каждый десятый человек на планете.
Женщины болеют примерно вдвое чаще мужчин. Это связывают с циклическими гормональными изменениями при менструальном цикле. Обычно заболевание дает о себе знать до 30-35 лет, описаны случаи возникновения патологии и в детском возрасте.
Биомеханизм развития заболевания точно не известен. Существует несколько теорий возникновения боли и сопутствующей симптоматики, наиболее популярной из которых является нейроваскулярная. Согласно этой точке зрения, мигрень начинается на фоне активации ядра тройничного нерва, которая вызывает сначала спазм, а потом расширение сосудов головного мозга. В результате ткани вокруг артерий становятся отечными, что и приводит к появлению болей. Кроме того, патологический процесс связан с нарушением обмена серотонина.
Некоторые ученые считают, что боль возникает исключительно на фоне резкого спазма и последующего расслабления сосудов, в результате чего происходит отек тканей (сосудистая теория). Однозначно доказано, что риск развития заболевания существенно выше у женщин, а также у людей, чьи родители или близкие родственники также страдали мигренью.
Виды и симптомы мигренозных аур
Рассмотрим основные виды аур и то, как они проявляются.
Зрительная, или офтальмологическая
Такая аура называется «классической». При ней возникают зрительные образы – вспышки света, изогнутые или прямые линии, мерцающие объекты, белые или золотистые фигуры, сферические образы и др.
Симптомы развиваются на протяжении 5-30 минут. Позитивные могут сменяться негативными. Длительность ауры может достигать 1 часа. Образ обычно появляется в центре поля зрения. Он постепенно увеличивается и переходит на периферию. За ним остается скотома – темный, «слепой» участок. Во время ауры или в течение часа после ее появления приходит боль. Когда приступ кончается, любые нарушения уходят без последствий.
Ретинальная
При такой ауре возникают скотомы или слепота на один глаз. Симптомы сохраняются до 1 часа. Головная боль приходит после скотом примерно через час, но может возникать и перед ними. Это редкая разновидность ауры. Есть предположение, что симптомы появляются в связи со спазмом центральной артерии сетчатки глаза. У большинства больных приступы ретинальной мигрени чередуются с приступами мигрени с классической аурой или без нее.
Слуховая
Слуховые ауры – это галлюцинации со звуком. Может возникать звон в ушах, пациенты иногда слышат музыку или голоса. Такую ауру медики связывают с эпилептической активностью в коре головного мозга, в ее височном отделе.
Речевая
Проявляется в виде нарушения речи, потому что затрагивает речевые центры головного мозга. Перед приступом боли в течение нескольких минут, не более, человеку трудно или невозможно говорить. Он может переставлять слоги в словах, буквы, повторять одно и то же. При этом сознание абсолютно чистое.
Вестибулярная
Это аура в виде двигательных нарушений – головокружений. Довольно частое явление, которое может быть скрытым и явным. Во втором случае человека «укачивает» даже при небольших нагрузках. В первом – нарушения можно обнаружить только в рамках обследования. Согласно МКБ, выделены 2 формы вестибулярной мигрени:
- Базиллярная – встречается редко, в основном у девочек-подростков. Приступ начинается со зрительных расстройств, вслед за которыми идут головокружение, шум в ушах, нарушение чувствительности и др. Затем в 25% случаев возникает спутанность сознания. Неврологическая симптоматика сохраняется 20-30 минут, затем приходит боль в затылке. Без лечения пульсирующая боль может сохраняться 2-3 дня.
- Пароксизмальное головокружение младшего детского возраста (доброкачественное). Встречается у детей 1-4 лет. Проявляется короткими – от нескольких секунд до нескольких минут – приступами головокружения. Ребенок теряет устойчивость, становится тревожным, появляется рвота. Он может побледнеть и сильно вспотеть. Головной боли нет. Приступы могут повторяться в течение нескольких месяцев или лет.
Вегетативная
Часто такие ауры проявляются ощущением жара, озноба, холода, дрожи, могут покраснеть или побледнеть лицо, шея. Могут побежать мурашки, при этом на коже даже поднимутся волоски. Во время приступа может меняться размер зрачка, причем асимметрично. Обычно такой приступ – часть сложного приступа, а не самостоятельное явление.