Причины и предпосылки
Рак прямой кишки могут спровоцировать различные факторы — от поведенческих до наследственных. Безусловное первое место среди причин принадлежит пищевым привычкам. В группе риска находится все любители мяса, копченостей, выпечки, сладкого. Развитие заболевания связано не столько с потреблением конкретных продуктов, сколько с тем фактом, что люди, предпочитающие нездоровую пищу, потребляют слишком мало растительной клетчатки. В результате снижается функциональная нагрузка на кишечник.
Кроме того, развитию заболевания способствуют:
- наследственные факторы;
- наличие хронических воспалительных заболеваний ЖКТ;
- преклонный возраст;
- наличие доброкачественных новообразований в кишечнике (полипов).
Рак кишечника считается полиэтиологическим заболеванием. Список причин может уточняться по мере развития медицины.
Профилактика заболевания проста: ведение здорового образа жизни, отказ от вредных привычек, контроль за питанием и регулярные профилактические обследования.
Лечение рака толстой кишки
В современных условиях лечение рака толстой кишки является комплексной задачей. План лечения составляется индивидуально для каждого пациента и в нем участвуют несколько специалистов, включая хирургов, онкологов-химиотерапевтов и других врачей.
Основной метод лечения рака толстой кишки — хирургический. В дополнение к операции используется лучевая терапия и химиотерапевтическое лечение. Вид операции зависит от расположения опухоли и ее размеров. Если опухоль маленькая и «удачно расположена», ее удаляют полностью, сохранив при этом нормальное функционирование кишечника.
При отсутствии отдаленных метастазов проводят радикальную операцию, удаляя опухоль вместе с окружающими тканями и регионарными лимфоузлами. Если метастазы уже есть, то выполнить операцию радикально скорее всего не удастся, однако и в этом случае проводят удаление опухоли, чтобы избежать развития некоторых осложнений (кровотечение из опухоли, непроходимость кишечника, воспалительные процессы)
При удалении части ободочной кишки хирурги стремятся восстановить кишечник таким образом, чтобы сохранить естественное прохождение содержимого по всему пищеварительному тракту.
К сожалению, это не всегда возможно. При больших размерах опухоли, а также при некоторых особенностях ее расположения операция заканчивается созданием искусственного выходного отверстия кишки — колостомы, которая выводится на переднюю брюшную стенку пациента. В ряде случаев хирургическое лечение проводится в два этапа: сначала удаляют часть кишки и формируют колостому, а через несколько месяцев восстанавливают нормальное функционирование кишечника.
Операции на толстой кишке значительны по объему и травматичны, поэтому большое значение имеет правильное предоперационное ведение больного, направленное на коррекцию имеющихся заболеваний и состояний (включая анемию).
Прогноз заболевания зависит от размеров опухоли и своевременности хирургического лечения. Чем меньше размер опухоли, тем больше вероятность полного излечения болезни.
Лучевая терапия — это лечение с помощью ионизирующего излучения. Часто применяется в качестве дополнительного метода к хирургическому лечению и химиотерапии с целью снижения риска рецидива. Чувствительность определенных видов рака к радиоизлучению разная, в некоторых случаях опухоль может значительно уменьшаться в размерах, что улучшает результаты хирургического лечения. На результаты лучевой терапии влияет локализация опухоли и ее распространенность.
Важно! Химиотерапию при раке толстой кишки не применяют как самостоятельный вид лечения, а только в комбинации с другими методами. Ее могут назначить и до, и после операции
Назначение современных препаратов химиотерапии до операции позволяет приостановить рост опухоли и уменьшить ее размеры, способствовать более эффективному удалению новообразования при хирургическом вмешательстве.
Послеоперационная химиотерапия применяется для снижения риска рецидива и прогрессирования заболевания. После операции пациент с опухолью кишечника обязательно должен пройти консультацию онколога для правильного подбора химиотерапии и предупреждения развития рака в будущем.
Химиотерапия при раке толстой кишки может проводиться в условиях стационара внутривенным вливанием препаратов под контролем медицинского персонала. Она достаточно токсична для организма в целом, лечение сопровождается выраженными побочными эффектами. В некоторых случаях назначают препараты для приема внутрь, больной живет дома и ведет достаточно активный образ жизни, продолжая работать.
В целом нужно понимать: чем раньше поставлен диагноз и проведена операция, тем лучше результат, вплоть до полного излечения.
Примечание:
Эллисон-Силва (2016) отмечает, что ТМАО, соединения, образующиеся при воздействии высоких температур и загрязнители окружающей среды не характерны для красного мяса (208). N-нитрозосоединения и гемовое железо, которое катализирует образование NOC характерны для красного мяса. Однако даже эти механизмы не объясняют канцерогенность красного мяса, поскольку другие плотоядные животные имеют меньший риск развития рака, чем люди (208).
Загрязнители окружающей среды и возбудители инфекции, которые попадают в организм человека через молочный скот могут частично объяснить эти расхождения в рисках (208).
Попадание в ткани N-ГНК вызывает воспаление, что объясняет увеличение риска развития рака (208).
Многочисленные исследования выявили канцерогенные соединения (например, ПХД или дибензофураны) в сыром красном мясе. При приготовлении или обработке можно только добавить новые канцерогены или увеличивать концентрации (например, ПАУ / ГКА) ранее существовавших (181).
Патогенез
Развитие РТК — сложный процесс, он задействует внутренние (генетические изменения) и внешние (канцерогенные эффекты) факторы.
Важнейшие генетические факторы это:
- активация онкогенов;
- снижение активности генов-супрессоров опухолей.
Генетические факторы имеют решающее влияние на развитие наследственного (семейного, неполипозного) рака. А в случае спорадического (полипозного) рака генетические изменения в эпителиальных клетках накапливаются в течение жизни, в результате взаимодействия различных факторов окружающей среды.
Некоторые склонны к раку. Подсчитано, что до 25% людей имеют семейный анамнез СРК и до 15% сильный семейный анамнез (родственники первой степени родства). До 5% случаев заболеваний вызвано мутацией в одном гене.
В целом СРК формируется за счет накопления множественных генных мутаций. До 80% СРК начинается с полипов, от нормального эпителия до инвазивной карциномы. Нежелательные реакции развиваются из аденомы медленно, и это занимает от 10 до 15 лет. Клиническое течение в каждом случае зависит от характера генетических изменений и вариантов накопления.
Значение запора в развитии колоректального рака
Влияние запора и перистальтики кишечника на развитие рака широко обсуждается на протяжении многих лет. Еще в 1971 году команда уч. Беркитта предположила, что редкие дефекации и запоры продлевают контакт канцерогенов с эпителием кишечника и увеличивают риск РПК. С тех пор данные клинических испытаний и обзоров исследований о влиянии запора на риски рака прямой кишки остаются противоречивыми.
Проспективное исследование, проведенное в Японии в 2004 г. с участием 41 670 пациентов, подтвердило гипотезу о том, что хронический запор увеличивает риск онкологии. Тогда как результаты исследования Epic-Norfolk с участием 25 665 пациентов, опубликованного в 2009 году, показывают, что прямой связи между редким испражнением и раком нет. Напротив, с повышенным риском развития РПК связана диарея. Данные были аналогичны результатам, полученным в крупных проспективных исследованиях.
Ученые согласны с тем, что не каждое испражнение очищает кишечник. И независимо от того, как часто происходит стул с потенциальными канцерогенами, именно они увеличивают риск онкологии. Хотя данные клинических испытаний довольно противоречивы и надежных доказательств нет, считается, что лечение хронического запора потенциально снижает риск опухолей.
Миф: колоректальный рак поражает только пожилых мужчин, женщины под защитой
Реальность: Хотя колоректальныйракнесколькочащевстречаетсяумужчин, он развивается как у мужчин, так и у женщин.
Он по–прежнему располагается на третьем месте после рака легких и молочной железы из всех видов рака у женского населения. По данным АОО – Американского Онкологического Общества, риск возникновения колоректального рака в течение всей жизни составляет примерно один из 21 (4,7%) для мужчин, один из 23 (4,4%) для женщин. Разницы практически нет.
Подсчитано, что ежегодно, в тех же США диагностируется 67000 новых случаев колоректального рака, в России – 50000, во всем мире – более 600000. Это третья по значимости причина смертности от рака среди женщин. Из примерно 56000 человек, которые умрут от этой болезни в США, чуть больше половины будут женщины.
Что касается расовой принадлежности, афроамериканские мужчины и женщины заболевают колоректальным раком чаще, чем мужчины и женщины любой другой расовой или этнической группы. Но эти показатели относятся только к США. У них также больше смертей от колоректального рака, чем в других группах. Причина этого еще не понята.
Профилактика рака толстой кишки
Общие методы профилактики рака толстой кишки включают правильное питание (с большим количеством овощей и фруктов), борьбу с запорами, лечение воспалительных заболеваний толстой кишки. Обязательно следует своевременно диагностировать и удалять полипы.
Важно! Для ранней диагностики необходимо проходить профилактические обследования, которые включают ежегодный анализ кала на скрытую кровь, раз в 2 года — колоноскопию. Если рак или полипы толстой кишки были у кровных родственников, следует обратиться к врачу как можно раньше
Специалист составит план обследований и при необходимости скорректирует образ жизни.
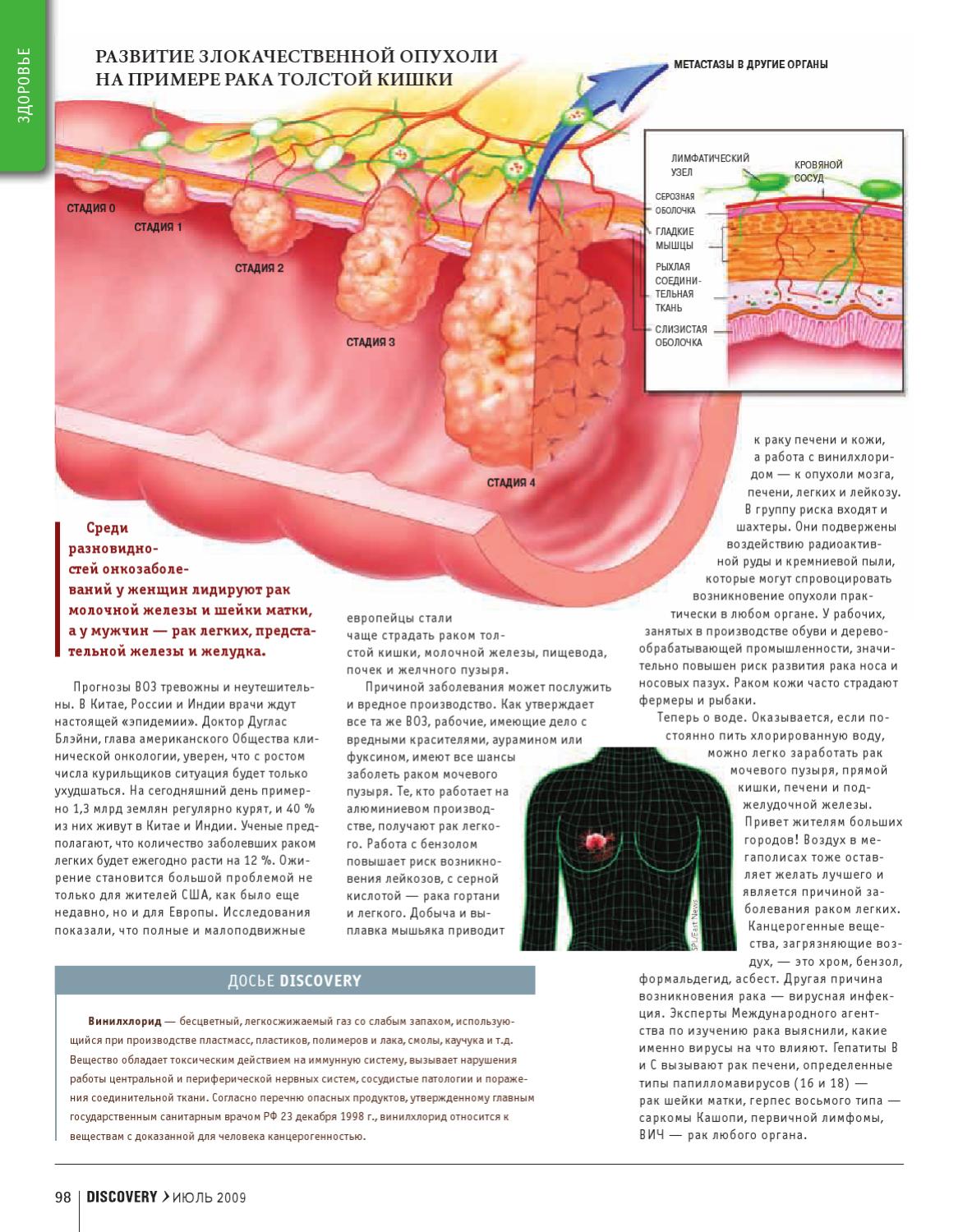
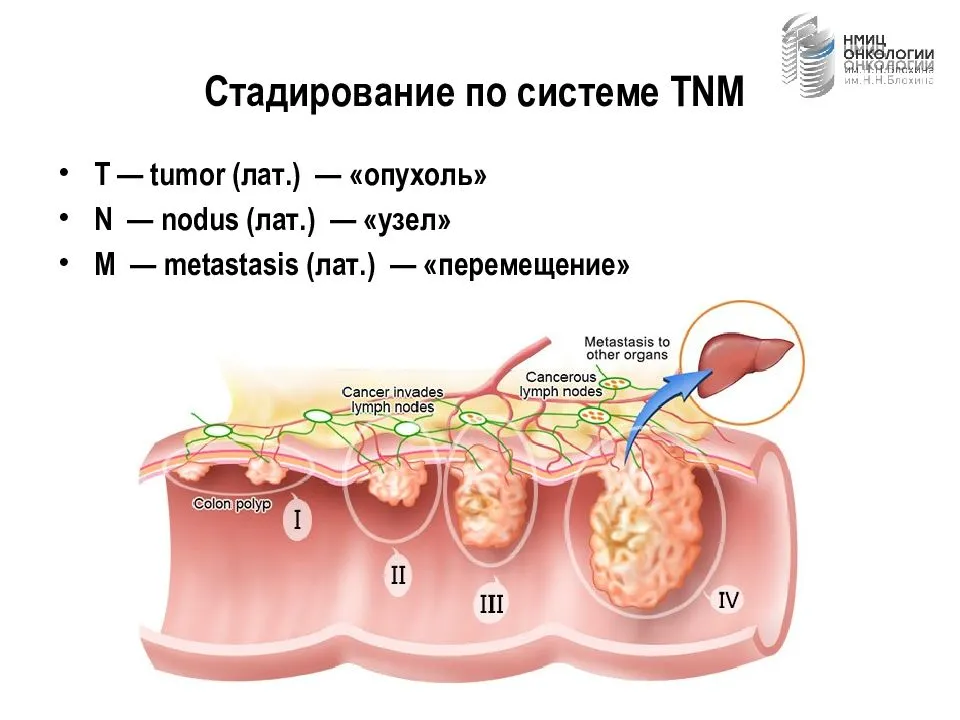
Стадии рака толстой и прямой кишок
Определение стадии — это выяснение степени распространения рака. Лечение и исход (прогноз) колоректального рака зависят во многом от стадии заболевания. При ранних стадиях для полного излечения может быть достаточно одной операции. При более распространенном раке может понадобиться химиотерапия и/или облучение. Уточнение стадии рака поможет принять правильное решение относительно метода терапии.
При определении стадии учитывается глубина поражения стенки кишки, близлежащих и отдаленных органов. Точная стадия выясняется только во время оперативного вмешательства.
В наиболее широко применяемой системе стадирования TNM символ T- означает первичную опухоль, N — наличие или отсутствие поражения близлежащих лимфатических узлов и M — наличие или отсутствие отдаленных метастазов.
5-летняя выживаемость больных колоректальным раком зависит от стадии заболевания. Так, при I стадии она составляет 96%, при II — 87%, при III — 55% и при IV — только 5%.
Диагностика
Могут быть назначены анализы крови для выявления анемии (которая часто встречается у больных раком кишечника) и оценки работы печени и почек. Может быть назначен рентген грудной клетки и брюшной полости.
Специалист может выполнить ректороманоскопию, при которой используется небольшая трубка с камерой, чтобы заглянуть внутрь заднего прохода и нижней части кишечника. Эта трубка также закачивает небольшое количество воздуха в кишечник, чтобы слегка надуть его, для более четкой визуализации кишечника. Врач одновременно возьмет образцы, если обнаружит какие-либо аномалии или полипы слизистой оболочки кишечника, и отправит их на исследование.
Колоноскопия считается «золотым стандартом» диагностики,при которой исследуется весь толстый кишечник, процедура будет аналогична ректороманоскопии и может занять до часа. Врач исследует слизистую оболочку кишечника по всей длине и при необходимости возьмет образцы.
КТ-колонография (или компьютерная томография) позволяет сканировать всю брюшную полость и таз в поисках полипов либо участков рака кишечника. Особенности подготовки кишечника зависят от возраста и состояния пациента, но в идеале следует очистить весь просвет кишки слабительными.
Иногда требуется бариевая клизма, то есть рентген толстой кишки с контрастом. Барий – это белая жидкость, которая смешивается с водой и попадает в задний проход (прямую кишку). Нужно будет удерживать эту жидкость в прямой кишке, пока делается рентген. Контраст легко обнаруживает на рентгеновском снимке любые комочки или вздутия.
Миф: наличие полипа означает, что у человека рак и ему нужна операция
Реальность: Полип – это предраковое поражение, которое может прогрессировать до рака толстой кишки.
Если эти полипы будут обнаружены и удалены до этого прогрессирования, рак толстой кишки можно предотвратить.
Именно так колоноскопия и сигмоидоскопия предотвращают смерть от рака толстой кишки. Это факт, который подтвержден с течением времени многочисленными исследованиями. Большинство доброкачественных полипов полностью лечатся удалением во время колоноскопии. Даже большие доброкачественные образования удаляются эндоскопически, хотя эта процедура более сложная.
Это правда, что если рак обнаружен внутри полипа, требуется операция, чтобы удалить эту часть толстой кишки. Но даже если нужна операция, многие процедуры сегодня выполняются с использованием лапароскопических или минимально инвазивных подходов, которые минимизируют время восстановления, боль и имеют много других преимуществ.
Почему сладкие напитки вызывают рак?
Ученые полагают, что напитки с сахаром имеют сразу несколько побочных действий. Известно, что они способствуют ожирению, которое, в свою очередь, «является одной из причин развития многих видов рака». Лишний вес может привести к развитию рака ротовой полости, гортани, горла, пищевода (аденокарцинома), желудка (кардии), поджелудочной железы, желчного пузыря, печени, толстой кишки, молочной железы (в период постменопаузы), яичников, эндометрия, предстательной железы (прогрессирующий) и почек.
Сладкие напитки способствуют появлению висцерального жира (глубокого брюшного жира) не зависимо от веса человека; висцеральный жир вызывает рост опухолей (канцерогенез), изменяя секрецию адипокинов и сигнальные пути клеток.
Помимо лишнего веса, сладкие напитки могут привести к инсулинрезистентности из-за своей высокой гликемической нагрузки. Согласно исследованию Международного агентства по изучению рака некоторые химические соединения, присутствующие в напитках (такие как 4-метилимидазол, придающий карамельный оттенок), могут быть канцерогенными для человека. Пестициды во фруктовых соках и искусственные подсластители, например, аспартам, могут сыграть свою роль в канцерогенезе и образовании рака.

Мангостин против рака и болезней сердца
Что говорят исследования?
В июле 2019 года журнал BMJопубликовал результаты перспективного когортного исследования NutriNet-Santé, которое изучало влияние сладких напитков на развитие рака у добровольцев. Ученые хотели «оценить связь между потреблением сладких напитков (как напитки с добавлением сахара, так и 100-процентные натуральные соки) и риском возникновения рака».
Исследование, которое включало в себя 101 257 здоровых добровольцев-французов в возрасте 42 лет, 97 сладких напитков и 12 искусственно подслащенных напитков. К сладким напиткам относят все напитки, содержащие более 5% простых углеводов, в том числе и фруктовые соки, сиропы, энергетические напитки, газированная вода, молочные напитки с сахаром и т. д. Искусственно подслащенные напитки содержат подсластители, к ним относят диетические газированные напитки и сиропы без сахара.
Добровольца потребляли 117,3 мл сладких напитков в сутки (это около половины стакана). Исследование выяснило, что при увеличении количества потребления на 100 мл в день на 18% увеличивает риск возникновения рака, а рака груди на 22%. Однако влияния напитков с искусственными подсластителями на появление онкологии выявлено не было.
Даже 100-процентный фруктовый сок может спровоцировать возникновение рака. Таким образом, «сладкие напитки, которые особенно популярны в западных странах, могут стать причиной развития онкологических заболеваний».
Лечение химическими препаратами в зависимости от стадии
Лечение рака прямой кишки во многом зависит от стадии заболевания:
- Злокачественные новообразования на первой стадии проростают в глубокие стенки, но еще остаются в прямой кишке. Сюда относятся раковые опухоли, которые переродились из доброкачественных полипов. Химиотерапию в данном случае назначают, если в ходе операции врач выявил, что рак распространился сильнее, чем предполагалось. Из медикаментов используется Капецитабин и Фторурацил.
- Опухоли на 2 стадиях прорастают сквозь стенки кишечника, внедряясь в ткани, расположенные поблизости. На данном этапе болезнь еще не распространяется на лимфатические узлы. Большинству больным раком прямой кишки требуется терапия химическими препаратами. После операции назначают дополнительную химиотерапию, длящуюся в сумме полгода. Пациенту может назначаться схема FOLFOX (Оксалиплатин, Фторурацил и Лейковорин), Фторурацил в сочетании только с Лейковорин, CapeOx (назначается Капецитабин в комбинации с Оксалиплатином), или же монотерапия Капецитабином.
- Для рака прямой кишки 3 стадии характерны злокачественные образования, распространившиеся в ближайшие лимфоузлы, но их нет в других частях тела. Химиотерапию назначают после операции, ее продолжительность составляет полгода. Врачи назначают такие же протоколы лечения, что и при вторых стадиях заболевания. Есть альтернативный вариант – изначально пациент принимает только химиотерапические средства, а затем следует химиолучевое лечение.
Вылечить 4 стадию заболевания достаточно сложно, в данном случае злокачественные опухоли распространяются в других отдаленных органах и тканях – печень, легкие и прочие. Методики борьбы с раком прямой кишки могут быть разными, все зависит от сложности патологии. Если рак операбелен и все следы болезни можно устранить при помощи хирургического вмешательства (к примеру, диагностировано только несколько опухолей в легких и печени), то может использоваться:
- Хирургическое вмешательство для удаления новообразования и отдаленных метастазов, после которого назначают химиотерапию. В некоторых случаях может добавляться и лучевое лечение.
- Курс применения химических препаратов с последующей операцией для удаления отдаленных метастазов и самого злокачественного образования. Как правило, после завершения операции дополнительно назначают химиолучевую терапию.
- Использование химиотерапевтических средств, затем химиолучевая терапия и после операция для вырезания опухоли прямой кишки и метастазов. Также после операции могут назначать дополнительную химиотерапию.
- Прием химических средств, лучевое лечение и дальнейшее хирургическое вмешательство. После операции также может назначаться повторный цикл химиотерапевтических веществ.
Вышеперечисленные методы борьбы с раком прямой кишки позволяют повысить выживаемость пациентов, а в некоторых случаях и полностью исцелить недуг. Если обнаруживаются вторичные очаги поражения заболеванием только в печени, то врач назначает химиотерапию, при этом препараты вводят напрямую по артерии, которая ведет к печени – инфузия в печеночной артерии. Во время поступления химиотерапевтических средств прямо через кровоток сразу в печень достигается более выраженный положительный эффект, нежели при пероральном использовании препаратов или внутривенном введении.
Также на четвертых стадиях может диагностироваться неоперабельность опухоли. Если образование более распространено и не подлежит хирургическому удалению, то лечение зависит от отсутствия или наличия кишечной непроходимости. Если она есть, то требуется срочная операция. Если нет, то с раком начинают бороться при помощи химических препаратов, также эффективность проявляет таргетная терапия.
Какие последствия имеет химиотерапия рака прямой кишки?
В борьбе с заболеванием используются сильнодействующие химические препараты с высоким уровнем токсичности, которые могут существенно ухудшить самочувствие больного. Пациенты, проходящие химиотерапию, могут столкнуться со следующими осложнениями:
- Приступы тошноты и рвоты. Для купирования или устранения данных симптомов используются разнообразные антиэметики, к примеру, блокаторы серотонина, Дексаметазон и прочие.
- Диарея. Регидрационная терапия позволяет восполнить дефицит жидкости, для устранения признаков диареи может использоваться Лоперамид или Аттапульгим, снизить болевой синдром помогут анальгетики и спазмолитики.
- Мукозит – специфический воспалительный процесс во рту. Чтобы его устранить используется дезинфицирующий раствор местного действия, ранозаживляющие и обволакивающие препараты совместно с анальгетиками.
- Дерматотоксичность – выражается в форме очагов высыпаний, зуда или гиперпигментации. Могут наблюдаться симптомы ладонно-подошвенного синдрома с отечностью, покраснением, зудом на коже рук и стоп. При данном побочном эффекте необходимо снизить дозы химии или отменить их прием.
- Миелотоксичность. Угнетение кроветворения требует коррекции дозировок цитостатиков.
В любом случае, курсы использования химических препаратов не проходят бесследно, поэтому нужно быть готовым к многочисленным негативным реакциям.
Миф: скрининг необходим только тем людям, у которых есть симптомы заболевания
Реальность: Поскольку ранний колоректальный рак часто протекает бессимптомно, важно регулярно проходить скрининги для выявления этих видов рака.
Все как мужчины, так и женщины старше 45 лет регулярно должны проходить обследование на колоректальный рак. Люди, которые находятся в группе высокого риска, если у них есть личный или семейный анамнез колоректального рака или полипов, или личный анамнез ВЗК (воспалительного заболевания кишечника), нуждаются в обследовании до 45 лет. Причем женщинам, с личным (или семейным) анамнезом рака яичников, эндометрия, молочной железы, необходимо обследование до достижения 45 лет.
*В 2018 году, в связи с новыми данными о повышенном риске рака толстой кишки у людей моложе 50 лет, Американское Онкологическое Общество изменило рекомендации о начале скрининга в возрасте 45 лет.
Методики лечения
После постановки диагноза начинается лечение рака прямой кишки. Наиболее эффективным методом считается хирургическое удаление опухоли, а также тканей с метастазами. Предпочтение в современном мире отдается эндоскопическим методикам удаления опухоли (во время колоноскопии или лапароскопии). Чем раньше выявлена болезнь, тем больше шансов на успешную операцию. Цель хирургического лечения состоит в полном удалении всех пораженных тканей.
На последних стадиях операция проводится не с целью выздоровления, а для облегчения состояния пациента. Принято формировать колостому, чтобы в какой-то мере нормализовать работу кишечника.
При раке прямой кишки операция при наличии показаний совмещают хирургию и консервативное лечение (химиотерапию, лучевую терапию), пациента наблюдает и хирург, и онколог, и химиотерапевт. Разные виды опухолей показывают разную чувствительность к химическим препаратам, поэтому средство для химиотерапии подбирается в индивидуальном порядке. Курс продолжается до улучшения состояния или до получения доказательств неэффективности.
Лечение рака толстой кишки
Хирургическое лечение является основным на всех стадиях заболевания. На 0, 1 и 2 стадии это обычно не требуется других методов лечения, кроме операции. На 3-4 стадии используется также облучение, системная и регионарная химиотерапия, таргетная, иммунная терапия.
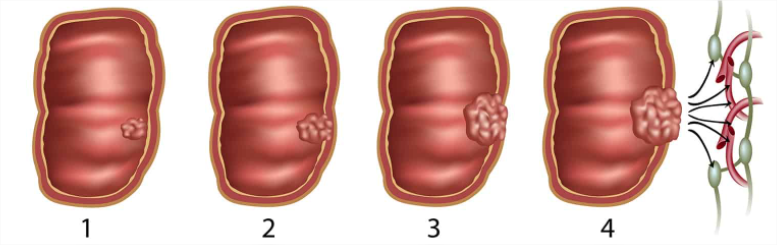
Стадия 0
Обычно достаточно местного иссечения опухоли или полипа со злокачественными клетками. Врач иссекает образование с захватом 10 мм окружающей ткани.
Стадия 1
Если опухоль появилась на полипе, его иссекают. Удаленная ткань исследуется в лаборатории. Если это новообразование высокой степени злокачественности, либо в краях резекции обнаружены злокачественные клетки, объем операции расширяют: врач удаляет часть кишечника и лимфоузлы. Эта операция также требуется, если опухоль появилась не на полипе.
Стадия 2
Врач выполняет резекцию кишечника. Эта операция может быть проведена через лапаротомный или лапароскопический (малоинвазивный) доступ.
Химиотерапия требуется только при высоком рецидиве. Она необходима, если:
- опухоль распространилась на крупные кровеносные сосуды;
- высокая степень злокачественности;
- врач удалил меньше 12 лимфоузлов;
- в краях резекции выявлены раковые клетки;
- на момент проведения операции развилась кишечная непроходимость или произошла перфорация кишечника.
Стадия 3
На третьей стадии появляются метастазы в лимфоузлах. Пациенту требуется комбинированное лечение. Врач удаляет часть кишечника. Затем проводится химиотерапия.
При крупных опухолях врачи иногда проводят облучение одновременно с химиотерапией. Когда новообразование уменьшается в размерах, его удаляют.
Стадия 4
Основной способ лечения – циторедуктивная операция. Она повышает двухлетнюю выживаемость пациентов в 4 раза по сравнению с симптоматическим лечением.
Врач удаляет часть кишечника, а также полностью или частично – другие органы, в которые проросла опухоль. Затем может проводиться интраперитонеальная химиотерапия (введение химиопрепаратов в брюшную полость).
При наличии метастазов в печени выполняется их абляция, проводится химиоэмболизация печеночной артерии.
Миф: колоректальный рак смертелен
Реальность: Колоректальный рак излечим, если обнаружен на ранней стадии.
91-93% пациентов с локализованным колоректальным раком (локализованным в толстой или прямой кишке без распространения) остаются живы через пять лет после постановки диагноза. Однако, только 37% всех случаев колоректального рака диагностируются на ранней стадии.
Остальные 63% обращаются к проктологу, когда болезнь распространилась за пределы толстой/прямой кишки, в том числе на отдаленные участки тела. Это значительно ухудшает прогноз. Например, когда рак распространяется на печень, выживают только 9% пациентов, хотя варианты лечения улучшаются.
Отсюда вывод: чем раньше обнаружено предраковое состояние или колоректальный рак, тем лучше прогноз и тем больше шансов прожить долго.
Колоректальный рак – лечение
Разберемся с мясом
Давайте уточним, что такое красное мясо.
Несмотря на то, что рыба и курица попадают в категорию «белое мясо», они существенно отличаются по содержанию питательных веществ. Таким образом, мы уже можем отметить чрезмерную упрощённость разделения мяса на «красное» и «белое» для рационального обоснования решений о здоровье или рекомендаций, даже без выяснения, что использовали при откорме животного, траву или дешёвое зерно, или множества других вопросов. Тот же гемоглобин может приобретать уникальные свойства в зависимости от того, как обрабатывается и приготавливается мясо.
Красное мясо бывает разное и никогда белым. Да, свинина – не белое мясо.
Профилактика
Первичная и вторичная профилактика важны для защиты от заболеваний. Цель первичной профилактики — выявление и устранение факторов, способствующих развитию рака. Вторичная профилактика — это набор инструментов, помогающих выявлять и лечить предраковые состояния. Это уже упомянутые программы раннего скрининга.
Коррекция факторов риска:
- отказ от употребления алкоголя;
- отказ от курения;
- снижение веса.
По мнению многих ученых, для профилактики рака важны здоровая диета с большим количеством клетчатки, меньшим количеством животных белков и жиров, правильная физическая активность и изменение привычек кишечника, хотя убедительных научных доказательств этого нет.
Большое внимание уделяется также лекарственной профилактике. Пациентам рекомендуются:
- нестероидные противовоспалительные препараты (целекоксиб, аспирин);
- сулиндак;
- фолиевая кислота;
- витамин D и кальций;
- метионин.
Целекоксиб был одобрен в США для лечения рака высокого риска, семейного аденоматозного полипоза. У других пациентов прием препарата ограничен из-за сердечно-сосудистых эффектов. Эффекты аспирина также были продемонстрированы в исследованиях. Однако, учитывая неблагоприятное воздействие на слизистую оболочку желудочно-кишечного тракта, препарат вводят на основе соотношения риск-польза.
Многие из потенциальных антиканцерогенов проходят клинические испытания, полиэтиленгликоль, рецептор эпидермального фактора, анализируется в доклинических исследованиях.
Заключение
Бóльшая часть научной литературы указывает на связь между потреблением красного мяса и заболеваемостью раком, хотя причинно-следственная связь не была установлена. Более того, в исследовании присутствуют многочисленные факторы, затрудняющие количественную оценку канцерогенности красного мяса.
Требуется больше исследований, чтобы выявить точные механизмы, вызывающие рак из-за потребления красного мяса (особенно в отношении рисков рака кишечника).
Потребление красного мяса является лишь одним из факторов риска развития рака. Общий риск рака можно снизить, если избегать чрезмерного потребления алкоголя, стресса, курения, высокого ИМТ и депривации сна. Также следует есть фрукты и овощи, заниматься спортом.
Имеющиеся данные указывают на то, что потребление красного мяса, вероятно, увеличивает риск развития рака, в то время как переработанное красное мясо почти наверняка связано с заболеваемостью раком. Однако я сомневаюсь, что красное мясо значительно увеличит ваши риски заболеть раком, если вы будете ограничивать его потребление и будете придерживаться здорового образа жизни.