Методы лечения аритмии
Лечение аритмии зависит от ее вида, причины, обусловившей возникновение аритмии, и индивидуального состояния пациента.
При любой аритмии полезны действия, направленные на нормализацию образа жизни и общее оздоровление, в том числе правильное питание, здоровый сон, отказ от курения и других вредных привычек, дозированные физические нагрузки, такие как лечебная ходьба, плавание, катание на велосипеде.
Медикаментозное лечение
Основу медикаментозного лечения составляют антиаритмические препараты. В некоторых случаях врач может посчитать, что медикаментозного лечения не требуется. Ни в коем случае нельзя применять препараты по собственному усмотрению, без консультации с врачом.
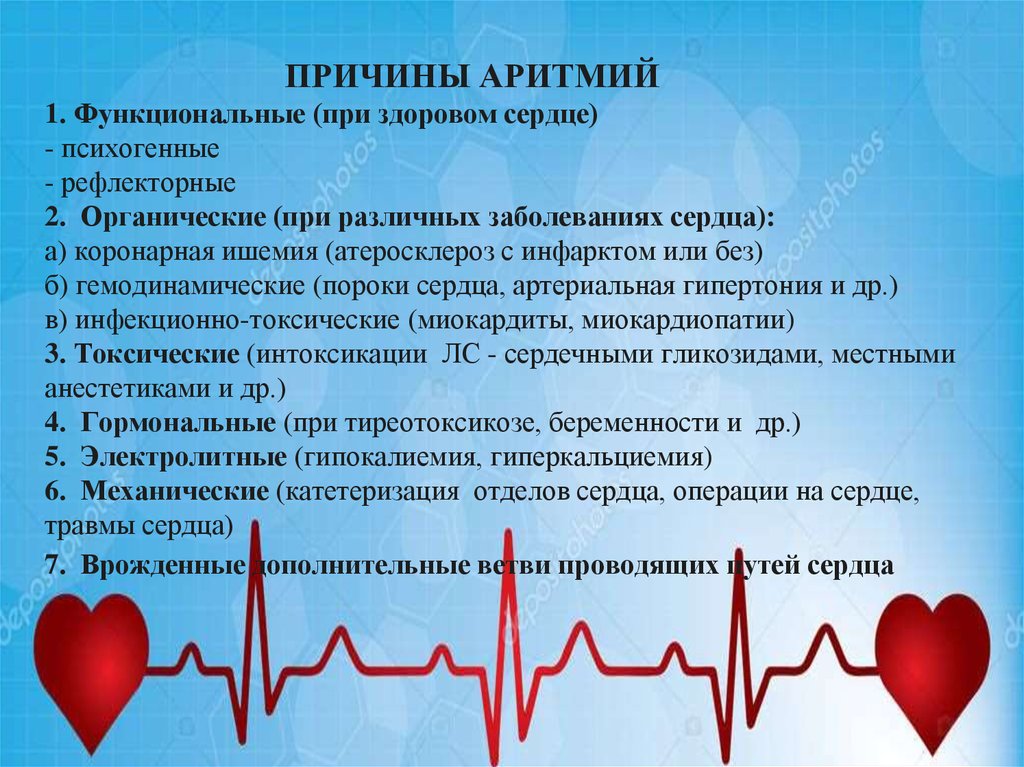
Причины аритмии
Сердце обладает свойством автоматизма. Оно сокращается под воздействием импульсов, которые вырабатываются в самом сердце. За генерацию и проведение импульсов отвечает проводящая система миокарда, образуемая узлами нервной ткани. Нарушения в работе этой системы приводят к сбою сердечного ритма.
Вызвать аритмию могут сердечно-сосудистые заболевания:
- ишемическая болезнь сердца (нарушение кровообращения сердечной мышцы);
- перенесенный инфаркт миокарда. В 15% случаях наблюдается такое осложнение, как постинфарктная аневризма – выпячивание стенки желудочка сердца. Аневризматический сегмент не участвует в сокращении, что приводит к возникновению аритмии;
- кардиомиопатии (изменения размера и формы сердца), а также врожденные и приобретенные пороки сердца;
- миокардиты (воспалительные заболевания сердечной мышцы);
- артериальная гипертензия.
Кроме этого аритмия может быть вызвана:
- вегето-сосудистой дистонией;
- нарушением электролитного баланса организма (в результате острого недостатка магния, а также дефицита или переизбытка калия и кальция);
- курением, злоупотреблением алкоголем, отравлением;
- стрессом;
- физическими нагрузками;
- лихорадочными состояниями при инфекционных заболеваниях;
- эндокринными нарушениями. В частности, аритмия может наблюдаться во время климакса.
Что такое аритмия сердца
Общепризнанной, эталонной нормой работы сердечной мышцы считается стабильный синусовый ритм с частотой сердечных сокращений от 60 до 90 ударов в минуту, хотя норма частоты зависит от возраста. Так, например, у младенцев ЧСС (частота сердечных сокращений) достигает 110-140 ударов/мин., и у детей норма может быть выше, чем у взрослых. Все, что не укладывается в понятие нормы, называется аритмией – нарушением ритма. В кардиологии этому отведен отдельный крупный раздел – аритмология.
Разбираясь в том, что такое аритмия сердца более детально, стоит понимать, что в основе патологических отклонений лежат нарушения в образовании и способности проведения сердечными структурами электрических импульсов. Синусовый ритм говорит о слаженной нормальной работе всех структур, а нарушения – о дисфункции той или иной степени в том или ином отделе или узле.
Без адекватного лечения аритмия сердца может приводить к тяжелым последствиям:
- Повышение риска инфарктов миокарда как следствие;
- Развитие острой и хронической сердечной недостаточности из-за несостоятельности сердечной мышцы и значительных некомпенсированных нарушений функции перекачивания крови;
- Развитие отека легких;
- Возникновение тромбоза и риска тромбоэмболии;
- Остановка сердца.
Поэтому при первых же подозрениях на нарушение сердечного ритма, необходимо получить консультацию, пройти осмотр и обследование, определить наличие, форму и степень патологических отклонений, и с учетом индивидуальных особенностей организма разработать оптимальный план лечения. Все это входит в услуги кардиолога, который знает все особенности таких видов аритмических нарушений как:
- тахикардия (ЧСС более 90 ударов/мин.);
- брадикардия (ритм слабый – менее 60 ударов/мин.);
- экстрасистолия (появление в ритме внеочередных, «лишних» сокращений, из-за чего возникает значительный дисбаланс и дисгармония работы всех камер и структур сердца);
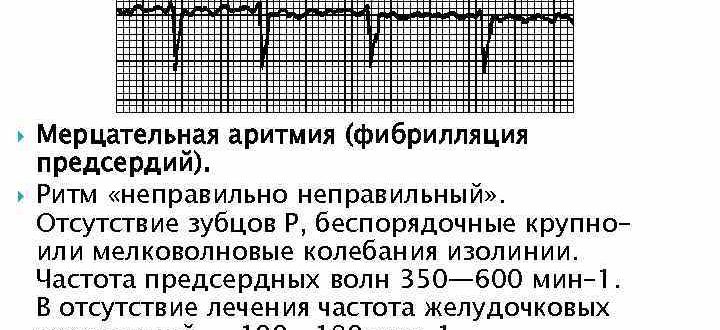
- мерцательная аритмия (нарушения импульсопроводимости отдельных участков миокарда и мышечных волокон, из-за которых они начинают сокращаться хаотично, тем самым вызывая дисбаланс и нагрузку на сердце);
- блокады звеньев импульсопроводящей системы миокарда (некоторые участки вовсе перестают сокращаться или развивается функциональная недостаточность атриовентрикулярного узла, ножек или пучка Гиса) и поражение синусового узла как центрального элемента, управляющего слаженной работой предсердий и желудочков с поддержанием правильной последовательности и интенсивности их сокращений.
Методы диагностики аритмии
Для диагностики аритмии используются:
ЭКГ
ЭКГ – простое и информативное исследование, позволяющее врачу получить необходимую информацию о ритме сердечной мышцы. На электрокардиограмме видно, есть аритмия или нет, а если есть, то ЭКГ позволит определить вид аритмии.
Холтеровское мониторирование
Холтеровское мониторирование используется для диагностики аритмии и контроля за ходом её лечения. Пациенту на тело прикрепляется прибор, ведущий запись активности сердца в течение суток. При этом человек ведёт обычный для себя образ жизни (единственное, прибор нельзя мочить). Результаты мониторинга потом обрабатываются на компьютере. Подобный метод позволяет выявить эпизоды аритмии, вызванные привычной ежедневной нагрузкой, – для этого не требуется оказаться на приёме у врача именно в этот момент.
Эхокардиография
Эхокардиография при аритмии проводится с целью выявления функциональных и морфологических изменений сердца.
Тредмил-тест
Тредмил-тест – это электрокардиографическое исследование, которое выполняется во время физической нагрузки на специальной беговой дорожке (тредмиле). Подобная функциональная проба позволяет выявить нарушения ритма сердца, которые обычно проявляются только во время повышенной нагрузки, а в состоянии покоя отсутствуют.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Вопрос—ответ
Что делать при приступе аритмии?
Для купирования пароксизма аритмии используют разные способы. Ориентируются на форму нарушения ритма сердца. Существуют некоторые способы, которые позволяют пациентам в случае необходимости снять приступ самостоятельно.
При БРАДИКАРДИИ рекомендуют выполнять манипуляции, которые помогут увеличить частоту сердечных сокращений. Для этого необходимо выпить крепкий чай или кофе, выполнить физическую нагрузку, которая поможет увеличить ЧСС. Если ни один из способов не помог, необходимо вызвать скорую помощь.
При пароксизме ТАХИКАРДИИ в первую очередь пациенту необходимо обеспечить покой и ограничить физическую нагрузку
В таком случае важно, чтобы в помещение поступал свежий воздух. Если состояние не улучшается, то применяют лекарственные средства
Таблетки при аритмии сердца зависят от формы тахикардии. В зависимости от нарушения, могут использоваться вагусные пробы. В случае, когда ритм не восстанавливается, рекомендуется вызывать скорую помощь.
Что делать при гипертоническом кризе?
Если артериальное давление у пациента повысилось впервые, и при этом цифры составляют выше 150/90, то нужно вызвать скорую помощь или участкового терапевта на дом. Особенно тем, у кого подъем АД сопровождается ухудшением самочувствия: головной болью, слабостью, тошнотой, рвотой и т.п.
Снижать давление по статьям из интернета или совету других людей не стоит. Так, можно не только не снизить давление, но и ухудшить свое состояние.
Можно ли заниматься самолечением?
Нельзя ни при каких обстоятельствах. Сердечно—сосудистые заболевания очень коварны. Поэтому назначать лечение самостоятельно, принимать препараты по совету родственников, знакомых, соседей или видеороликам в интернете нельзя.
Такой подход опасен развитием инфарктов, инсультов, хронической сердечной недостаточности, возникновением тромбозов и еще многими опасными патологиями.
При подборе терапии взвесить все «за» и «против» сможет только специалист.
Причины аритмий
- Стресс (реакция организма на внешние раздражители как физические, так и психические). Причиной служит выброс адреналина, и как следствие учащение сердечного ритма.
- Алкоголь, содержащие кофеин продукты (чай, кофе), энергетические напитки, курение, (стимулируется центры регулирующие сердечный ритм) и как следствие учащение сердечного ритма.
- Обезвоживание (недостаточное употребление жидкости), компенсируя недостаток жидкости организм учащает ритм для того чтобы органам и тканям в прежнем режиме доставлять питательные вещества и кислород
- Переедание (как следствие усиленного притока крови к пищеварительным органам) вызывает учащение ритма.
- Физические нагрузки (усиление метаболизма в мышцах, которым необходимо больше питательных веществ и кислорода) вызывают учащение ритма.
- Сон (снижение деятельности организма, замедленнее процессов) может вызвать снижение сердечного ритма.
- У хорошо тренированных спортсменов (в состоянии покоя) сердечный ритм может достигать 40 ударов в минуту.
- При надавливании на глазные яблоки рефлекторно снижается ритм
Препараты, вызывающие аритмию
- Сердечные гликозиды (дигоксин, строфантин, коргликон) при передозировке или длительном приеме имеют свойство накапливаться, и могут вызывать аритмии со снижением частоты сердечного ритма.
- β-адреноблокаторы (метопролол, атенолол) также могут вызвать снижение частоты сердечного ритма.
- Клонидин при нарушении дозировок может вызвать снижение частоты сердечного ритма.
- Резерпин аналогично может вызвать снижение частоты сердечного ритма.
- Прием таких препаратов как адреналин, кофеин, атропин вызывает увеличение сердечного ритма.
Заболевания и патологические состояния вызывающие аритмию
- Гипертермия (повышение температуры тела) как следствие учащение сердечного ритма.
- Гипотермия (переохлаждение) как следствие снижение сердечного ритма.
- Гипотериоз (заболевания щитовидной железы, снижение её функции) вызывает снижение частоты сердечного ритма.
- Гипертиреоз (заболевание щитовидной железы, повышение её функции) вызывает увеличение частоты сердечного ритма.
- Гиперкалиемия (повышенное содержание калия в организме) как следствие снижение частоты сердечного ритма.
- Феохромацитома (опухоль надпочечников, которая производит большое количество гормонов) вызывает нарушение сердечного ритма.
- Кровотечения (как следствие снижение объема циркулирующей крови) вызывает нарушение сердечного ритма.
- Заболевания сердца (Стенокардия, Ишемическая болезнь сердца, Инфаркт миокарда) вызывают серьёзные нарушения ритма.
- Врожденные патологии проводящей системы сердца
- Гипертония (повышенное артериальное давление)
- Миокардит (воспаление сердечной мышцы, вызванное различными причинами, как инфекционными, так и аутоиммунными)
Список использованной литературы
- Фармакология: Учебник для вузов / Под ред. Проф. В. И. Петрова. — М.: ИКЦ «МарТ», Ростов н/Д.: Издательский центр «МарТ», 2008. — 560 с.;
- Кардиология: национальное руководство / под ред. Е. В. Шляхто. — 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2015. — 800 с.;
- Боль в клинической практике. Монография / под ред. Л.Р. Ахмадеевой и Н.Ш. Загидуллина. — Уфа: Вагант, 2011. — 186 с.;
- Аритмии сердца (Расстройства сердечного ритма и нарушения проводимости. Причины, механизмы, электрокардиографическая и электрофизиологическая диагностика, клиника, лечение): Руководство для врачей. — 4-е изд., испр. и доп. / М. С. Кушаковский, Ю. Н. Гришкин. — СПб: ООО «Издательство Фолиант», 2020. — 720 с.
- Азбука ЭКГ / Зудбинов Ю. И. / Изд. 3-е. Ростов-на-Дону: изд-во «Феникс», 2003. — 160 с.