Резус-фактор донора и реципиента.
Вопрос: Подскажите, пожалуйста, насколько большое значение имеет совпадение резус-фактора донора и реципиента при ЭКО с ДЯ? Заранее благодарю.Ответ: Здравствуйте! На поверхности эритроцитов (красных кровяных тельцах) содержатся особые вещества — агглютиногены: их обозначают символами А и В.Группа крови человека зависит от наличия этих веществ, их комбинации.У людей первой группы крови они отсутствуют , потому эта группа крови называется I (0). У людей со второй группой на эритроцитах есть агглютиноген А. Это носители II (А) группы. Третью группу крови обозначают как III (В), потому что на эритроцитах есть агглютиноген В. При наличии в крови агглютиногенов двух типов — А и В, группа крови называется IV (АВ). Резус фактор — это другой белок, который также находится на поверхности эритроцитов.Люди, не имеющие резус-фактора, являются резус-отрицательными. Известно, что 15-20% людей имеют отрицательный резус-фактор. Группа крови и резус фактор генетически закреплены, не меняясь за течение жизни. Группа крови и резус фактор ребенка зависит от генов родителей. Если знать группу крови супругов, то можно высчитать возможные варианты группы крови будущего малыша (см. таблицу).Таблица: Возможные сочетания групп крови будущего ребенка
| Группа крови отца | Группа крови матери | |||
| I | II | III | IV | Возможные сочетания групп крови будущего ребенка |
| I | I | III | I III | IIIII |
| II | III | III | IIIIIIIV | IIIIIIV |
| III | IIII | IIIIIIIV | IIII | IIIIIIV |
| IV | IIIII | IIIIIIV | IIIIIIV | IIIIIIV |
Так возможны разные ситуации, при которых возникает вопрос: «А откуда у ребенка та группа крови или резус-фактор, которых принципиально не может быть?» Поэтому если пациенты не собираются говорить ребенку, что он появился на свет результатом использования донорских яйцеклеток, то при выборе донора желательно эти возможные сочетания учитывать, выбирая донора с соответствующей группой крови.
Если оба супруга резус-положительные, то ребенок может родиться только резус-положительной принадлежности крови.
Если кто-то один из супругов резус-отрицательный, то при 50% случаев ребенок может быть тоже резус-отрицательный.
Если резус-отрицательная женщина беременна резус-положительным плодом, между ними может возникнуть резус-конфликт.
При резус-конфликте организм матери образует резус-антитела — это белки, вырабатывающиеся ответом на попадание резус-положительных эритроцитов плода в материнский кровоток. Эти эритроциты иммунная система матери воспринимает как чужеродные. Здоровью будущей мамы эти белки не вредят, но они могут оказаться опасными для ребенка. Попадая в кровоток плода, резус-антитела разрушают его эритроциты, вызывают анемию, интоксикацию и нарушение функции жизненно важных органов.
Между резус-положительной женщиной и резус-отрицательным плодом резус-конфликта быть не может
Поэтому резус-фактор важно учитывать при выборе донора — если реципиентка имеет резус-отрицательную принадлежность крови, а муж резус-положительную. Тогда целесообразно, чтобы донор яйцеклеток была резус-отрицательной, что позволит снизить риск возникновения резус-конфликта
Виды донорства
По цели
Кровь можно сдавать для разных целей и по разным причинам. Исходя из этого, донорство бывает:
- Целевое – донор сдает кровь, как правило, в срочном порядке для лечения родственника или другого человека после сильного кровотечения (после несчастного случая, операции).
- Аллогенное – сданный материал попадает в банк хранения крови и затем используется для пациентов, нуждающихся в переливании.
- Аутологичное – это вид донорства, когда у самого пациента перед операцией берут кровь, а после нее обратно вливают донору взятый материал.
- Замещающее – в таком случае донор сдает кровь для замещения материала, ранее взятого из общего банка для больного родственника.
Сдача цельной крови
Допустимое количество крови, которую донор может сдать за один раз, в разных странах может несколько отличаться. В России, например, нормой считается 450 мл, в то время как в США – 480 мл, что равно 1 пинте. Процедура обычно занимает не больше 15 минут. После нее донор полностью восстанавливается в среднем через 8 недель.
Плазмаферез
Во время этой процедуры донор сдает только плазму. Для этого у него сначала берут цельную кровь, затем центрифугируют ее и отделяют плазму от клеточной массы. Жидкую часть забирают, а густые компоненты разводят физраствором и обратно вводят в вену донора. За одну процедуру без вреда для здоровья можно взять до 600 мл плазмы. Процедура длится примерно 1 час. Полное восстановление после плазмафереза наступает спустя 2 недели.
Сдача иммунной плазмы
Как и в предыдущем случае, от донора потребуется исключительно плазма. Но самое главное: в ней должны содержаться антитела к определенному вирусу или бактерии. Чтобы в организме донора содержались эти антитела, перед процедурой он должен сделать необходимую прививку. То есть в его организм вводят специальную вакцину, провоцирующую выработку антител и формирование иммунитета к заболеванию.
Тромбоцитаферез
Из взятой крови экстрагируют тромбоциты, после чего оставшиеся компоненты вводят донору обратно. Эта процедура несколько сложнее, нежели плазмаферез или сдача цельного материала. За один раз у донора можно взять до 450 мл тромбоцитарной массы. Процедура занимает около 2 часов. На восстановление уйдет в пределах 2-3 недель.
Эритроцитаферез
Процедура проводится аналогично тромбоцитафереза, но экстрагируют не тромбоциты, а эритроциты – красные клетки крови (эритромассу). Эритроцитаферез длится в пределах 30 минут. После процедуры донор восстанавливается в течение 1 месяца.
Сдача крови донором: правила, подготовка
Важно отметить, что для процедуры требуется обязательная подготовка и соблюдение определенных правил:
- Если вы ощущаете себя не очень хорошо, то лучше откажитесь в этот день от похода на сдачу крови
- Перед процедурой, примерно за один час, лучше не курить
- От спиртного следует отказаться за пару дней до похода к врачу
- Препараты снижающие свертываемость крови, запрещены для употребления за три дня
- Перед процедурой следует придерживаться правильного питания, что именно разрешается кушать, лучше уточнить у медиков
- Рекомендуется хорошо поспать перед днем отправления к врачу, а также хорошо позавтракать
- При осмотре врача обязательно достоверно отвечайте на вопросы по поводу своего здоровья, не стоит ничего скрывать, потому что это чревато последствиями
Уже после процедуры тоже нужно придерживаться некоторых правил:
- После процедуры нужно немножко отдохнуть и посидеть. Если вы себя отлично чувствуете, то можете смело отправляться пить сладкий чай.
- Если закружилась голова, то обязательно скажите об этом врачу. Вам окажут нужную помощь.
- Наложенную повязку не стоит мочить и снимать несколько часов, чтобы не допустить появления синяка.
- После посещения центра старайтесь провести день спокойно и без лишней активности. Физические нагрузки и тяжести лучше отложить.
- Питание в течение двух дней должно быть полноценным для восстановления организма.
Как быть с теми, кто знает про себя, что он может упасть в обморок, но человеку хочется стать полезным? Стоит ли идти на сдачу?
Главное — это положительный настрой. Не стоит концентрироваться на том, что вам станет нехорошо. Безусловно, в ряде случаев процедура донации может привести к незначительному ухудшению самочувствия. Но, как правило, это происходит при неправильной подготовке к самой донации:
- курение за час до процедуры;
- несоблюдение режима сна и отдыха;
- визит в учреждение в период серьезных психоэмоциональных нагрузок;
- сдача крови или ее компонентов натощак.
Если вы все же почувствовали себя нехорошо (появилось головокружение, закладывание ушей, холодный пот), не стесняйтесь проинформировать об этом медицинских сотрудников учреждения. Они всегда помогут вам.
О донорстве не говорят
— Ежегодно переливание крови требуется 1,5 млн россиян. Считается, что для нормального обеспечения населения кровью на каждую тысячу человек должно приходиться 40 доноров. У нас этот показатель в среднем по стране всего 13. Как вы думаете, почему люди не спешат стать донорами? Как найти мотивацию?
Новость по теме
Губернатор Кузбасс принял участие в акции во всероссийской донорской акции
— Зачем вообще люди сдают кровь? Из-за денег, льгот, помощи другому человеку, убеждения, что это полезно?
— У каждого человека — свои причины
Не отрицаю и важность материального поощрения. У меня много причин
Это интерес и желание помочь другим, и отличный способ быть в курсе своего здоровья; денежное вознаграждение тоже не лишнее.
— Сегодня более чем в 60 странах мира существует только безвозмездное донорство. Американцы выкладывают истории спасённых с помощью донорской крови людей, немцы организуют лотереи с ценными призами, индусы сдают кровь на рекорд для книги Гиннесса. Как вы думаете, будут ли россияне сдавать кровь безвозмездно или всё же главный стимул — деньги, и нужно увеличивать их сумму?
— Нет, главный стимул точно не деньги. Опыт других стран интересен, и, я думаю, его можно использовать в России
Также важно открывать дополнительные пункты сдачи крови. Раньше у нас в городе их было больше
Возможно, некоторых отталкивают очереди, которые сейчас есть.
Отдавая самое важное. Врач-трансфузиолог — о донорстве
Подробнее
— Какие советы вы могли бы дать тем, кто собирается становится донором?
— Главное: сделать первый шаг и начать сдавать. Хотя бы попробовать, а там видно будет. Зацепит это вас или нет.
Отменили и чай, и печенье
— Сколько времени длится весь процесс сдачи крови? И как это происходит?
— В целом это занимает около двух с половиной часов. Больше всего времени уходит на подготовку к сдаче: идёшь в регистратуру, затем сдача и результаты предварительного анализа крови, посещение терапевта. И везде есть, хотя и небольшие, очереди. Сама сдача — быстрая: не больше 10-15 минут. За раз забирают 400 мл крови.
— Как часто сдаёте кровь? Ведёте ли статистику? Рискует ли донор?
— Чтобы стать почётным донором, нужно сдать кровь 40 раз. Как только получил звание, решил: всё, больше не буду. Но остановиться не смог, продолжаю сдавать 3-4 раза в год. Сдал, наверное, около 80 раз. Все мы чем-то рискуем, возможно и доноры. Но мне такие случаи не известны. Врачи на станции переливания работают профессионально, и риски сведены к минимуму.

Фото: АиФ
— Во время пандемии доноры стали сдавать кровь намного реже, а как вы сдавали и какие меры безопасности принимали?
— Пандемия на меня практически не отразилась. Кровь сдавал и сдаю, просто соблюдаю масочный режим и чаще мою руки. Сдавать кровь не страшно. Зачем об этом думать? Нужно соблюдать меры безопасности, заниматься спортом, правильно питаться и вести здоровый образ жизни!
— Алексей, какие льготы есть у доноров? Меняются ли они со временем? Стало хуже или лучше?
— Я, как почётный донор, раз в год получаю 14 тыс. руб. Сумма постоянно индексируется. За каждую сдачу донор получает около 500 рублей. В течение года могу взять два дополнительных оплачиваемых дня отдыха. Правда, не все работодатели этому рады. Есть и другие льготы, которыми не пользуюсь. Например, можно рассчитывать на отпуск в удобное время или на внеочередное оказание медицинской помощи. Льготы меняются, раньше их было больше. Можно было бесплатно ездить в общественном транспорте. Перед сдачей крови поили сладким чаем с печеньем, теперь только фонтанчики с водой.
Льготы донорам крови
Донорам крови, если они идут не на безвозмездное донорство, полагаются льготы и выплаты.
- После кроводачи донору полагается 1-2 дополнительных выходных: выходной с сохранением средней зарплаты в день кроводачи, а также дополнительный день отдыха. Эти дни можно использовать сразу или перенести на любой другой день в течение года или присоединить к отпуску.
- С 2018 года всем донорам полагается компенсация за бесплатный обед (можно выбрать обед) в размере 1 212 рублей.
- Две сдачи крови дают право для получения льготной путевки на санаторно-курортное лечение.
- Об оплате самого донорства и суммах выплат надо узнавать на той станции, куда вы планируете пойти.
- Особые привилегии у почетных доноров. Чтобы стать почетным донором России, необходимо сдать кровь безвозмездно 40 раз либо 60 раз сдать кровь с компонентами. Затем донор заполняет заявление на станции переливания, и через несколько месяцев получает главные документы: удостоверение и значок почетного донора. Почетным донорам полагается ежегодная денежная выплата. В 2019 году — 14 145 рублей.
Но главная привилегия донора — это возможность спасать жизни людей.

Как стать донором костного мозга?
Когда нужно сдавать кровь? Сколько она может храниться в банках крови? Обладателю какой группы крови всегда будут рады в пунктах сдачи крови?
На самом деле все зависит от текущей потребности учреждения службы крови в тех или иных компонентах донорской крови. А она меняется каждый день в соответствии с имеющимися заявками медицинских организаций. В какой-то момент «самой востребованной» может стать и IV(AB) Rh- (четвертая отрицательная, — Прим. ред.) в случае повышенного количества запросов.
Светофор достаточно понятен и ориентирован именно на доноров цельной крови.
На случай чрезвычайных ситуаций в учреждениях службы крови создается и постоянно поддерживается неснижаемый запас компонентов крови. При необходимости резервы немедленно обеспечат потребность для лечения весьма большого количества пострадавших. Именно резерв — ранее заготовленные от регулярных доноров компоненты крови, протестированные в полном объеме и готовые к переливанию — расходуется в первую очередь при ликвидации последствий чрезвычайных ситуаций.
В период катастроф, как правило, происходит массовый приток доноров. Значительное увеличение количества донаций несет опасность создания запасов невостребованной крови. Вместе с тем, через две-три недели после недолгого всплеска донорской активности происходит значительное снижение количества доноров.
Всегда помните, что донорство должно быть плановым.
Рекомендации донорам крови
- Подробности
-
Создано: 20.04.2016
-
Просмотров: 1013
Дорогие доноры! Постоянные и опытные, новички и те, кто только собирается в первый раз сдать кровь! Мы очень вам благодарны и хотим, чтобы донорство было вам в радость и не создавало проблем, в том числе и со здоровьем. Донорство крови и ее компонентов в современной клинике – абсолютно безопасный для здоровых людей процесс.
И все же оно требует соблюдения ряда простых, но очень важных правил, которые мы собрали для вас в специальную памятку «Рекомендации донорам». Соблюдая их, вы сможете избежать нежелательных осложнений после сдачи крови.
Правила безопасного донорства
Перед сдачей крови:
Не приходите сдавать кровь, если вы чувствуете недомогание (озноб, головокружение, головную боль, слабость). Не следует сдавать кровь после ночного дежурства или просто бессонной ночи.
Накануне и в день сдачи крови не рекомендуется употреблять жирную, жареную, острую и копченую пищу, а также молочные продукты, яйца и масло.
Натощак сдавать кровь не нужно!Обязательно выспитесь и съешьте легкий завтрак (сладкий чай, сухое печенье, каша на воде).
За 48 часов до визита на станцию переливания нельзя употреблять алкоголь, а за 72 часа — принимать лекарства, содержащие аспирин и анальгетики (эти вещества ухудшают свертываемость крови).
Не курите за час до сдачи крови.
Медики установили, что лучше всего на кровопотерю организм реагирует именно в утренние часы. И чем раньше происходит донация, тем легче переносится эта процедура. После 12.00 сдавать кровь рекомендуется только постоянным донорам.
После сдачи крови:
10–15 минут посидите спокойно и, если вы хорошо себя чувствуете (не испытываете слабости или головокружения), пройдите в буфет и выпейте сладкий чай.
Если вы почувствовали головокружение, обратитесь к медперсоналу. Самый простой способ помочь себе – лечь и поднять ноги выше головы или сесть и опустить голову между колен. Ни в коем случае не пытайтесь идти или вести машину, если у вас кружится голова!
В течение 3–4 часов не снимайте повязку и старайтесь ее не мочить. Это убережет вас от возникновения синяка (если синяк появился, на ночь сделайте повязку с гепариновой мазью и/или троксевазином).
Не курите два часа после донации.
Избегайте в этот день тяжелых физических и спортивных нагрузок, подъема тяжестей, в том числе и сумок с покупками.
Полноценно и регулярно питайтесь в течение 2 суток после донации и выпивайте не менее 2 литров жидкости в день: соки, воду, некрепкий чай (алкоголь не рекомендуется).
Далее ведите привычный образ жизни.
Прививки после кроводачи можно делать спустя 10 суток.
Полное восстановление состава крови происходит в течение 5—7 дней. Скорость восстановления разных компонентов крови различна. Чтобы состав крови быстрее восстановился, рекомендуется пить больше жидкости — соки, чай.
Необходимо правильное питание: в рационе донора всегда должен присутствовать белок, от которого зависит уровень гемоглобина в крови. Продукты, содержащие белок — мясо, свекла, гречка, чечевица, фасоль и все бобовые, рыба и др.
Дорогие доноры! Берегите себя – ежедневно и особенно в день сдачи крови.
Вы не просто сдаете кровь – вы спасаете чью-то жизнь. Вы отдаете частичку себя для того, чтобы сердце другого взрослого или пока еще совсем маленького человека продолжало биться.
-
Назад
-
Вперёд
Как появилось донорство?
Само слово донор в переводе с латинского языка значит «дарить, жертвовать». Донорство в медицине – это добровольная сдача крови и её компонентов для их последующего использования нуждающимся больным. Человека, которому переливают чужую, донорскую, кровь, называют «реципиент».
Первый раз перелили кровь между людьми в Англии в 1818 году. Тогда больного удалось спасти. В нашей стране первое переливание сделали в 1832 году. Но медицинская практика в те времена не была удачной, так как учёные тогда ещё не знали, что нужно не просто переливать кровь, а использовать правильную, которая подходила бы конкретному человеку.
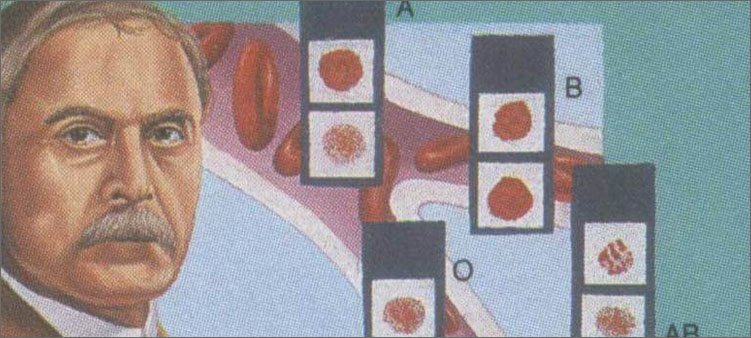
Так в 1901 году благодаря австрийскому иммунологу Карлу Ландштейнеру узнали, что в природе существует 4 разные группы крови, которые разделяются по имунно-генетическим признакам.
Позднее было сделано ещё одно важное открытие – резус-фактор, который может быть отрицательным и положительным. Это особое вещество – антиген, которое может присутствовать в крови человека (значит резус-фактор +, таких 85% жителей) или его нет (резус-фактор — , такая ситуация у оставшихся 15%)
Каждый рождается со своей группой и резусом, которые не меняются.
В России группы обозначают цифрами, а в других странах – буквами. Так, 0 или I– первая, А или II– вторая, В или III – третья, С или IV – четвёртая.
В 1914 году русские врачи научились консервировать кровь, что очень помогло в годы войны и спасло жизнь тысячам раненых. Почему же в наш век высоких технологий нельзя придумать искусственных заменителей, чтобы не искать доноров?
Некоторые кровяные функции учёным воспроизводить удаётся. Например, есть составы, способные подобно эритроцитам переносить кислород. Но вот заменить необходимые для свёртывания тромбоциты и борющиеся с инфекциями лейкоциты пока не удаётся. Так что пока дать кровь для спасения человека может только человек.
О донорах
Вопрос: Скажите, пожалуйста, можно ли донорскую яйцеклетку взять у родной сестры. Ей 28 лет, она незамужняя, детей нет.
Ответ: Здравствуйте! Конечно, использование яйцеклеток родной сестры возможно, оно позволяет сохранить генофонд Вашего рода. Возраст донора (вашей сестры)28 лет абсолютно подходящий, т.к. желательно чтобы донор яйцеклеток была моложе 34 лет .А вот то обстоятельство, что ваша сестра не имеет детей, меня несколько смущает. Во-первых, наличие ребенка — это зачастую проверка здоровья женщины. Во-вторых, участие вашей сестры донором яйцеклеток предполагает, что ей будет проводиться гормональная стимуляция яичников, пункция яичников (забор яйцеклеток). Поэтому донорство может иметь осложнения, возможные при оперативном вмешательстве – пункции яичников (кровотечение, воспаление, ранение соседних органов), а также применении гормональных препаратов, влияющих на функцию яичников (синдром гиперстимуляции яичников (СГЯ), формирование ретенционных кист яичника, аллергические реакции, другие побочные эффекты лекарств, предусмотренные их производителем). Частота этих осложнений крайне невелика. По данным последнего отчета по Вспомогательным Репродуктивным Технологиям Российской Ассоциации Репродукции Человек за 2001 год, она составляет:
* СГЯ, требующий госпитализации, лечения в условиях стационара — 1,6%;
* осложнения при оперативном вмешательстве — 0,2%.
Кроме этого, жизнь длинная, сложная, складывается порой иначе, чем мы планируем. Сейчас у вашей сестры нет детей, неизвестно, как сложатся обстоятельства ее жизни, но она всегда будет знать, что ваш ребенок — отчасти ее ребенок. Идти на эти риски и трудности — это только ваше совместное решение. В любом случае ваша сестра прежде чем стать участником программы, должна быть тщательно обследована по существующим требованиям.
Возраст и ЭКО
Вопрос: В чем заключаются основные проблемы возрастных пациентов по донорским программам ЭКО? Проблема невынашивания — понятно, а на стадии проведения протокола?
Ответ: Проблема возраста — это неизбежные предопределенные природой изменения организма, связанные, как это ни огорчительно, со старением, накопившимися за жизнь заболеваниями.
Некоторые заболевания, как терапевтические (сердечно-сосудистая патология, хронические давно существующие болезни дыхательных путей, мочевыделительной системы, печени и тд.), а также гинекологические (миома матки, гиперплазия эндометрия, хронический эндометрит, болезни или нарушения функции яичников, заболевания молочных желез) чаще встречаются у женщин после 40 лет.
Поэтому пациентки старшего возраста на этапе принятия решения, при подготовке к ЭКО, должны пройти тщательное обследование для выявления противопоказаний к использованию необходимых гормональных препаратов и вынашиванию беременности.
На стадии проведения протокола, если дело до него дошло, как правило, особых, исключительно возрастных проблем не возникает.
Что же касается невынашивания, то, действительно, это проблема всех пациенток ЭКО, которая обусловлена как болезнями — причинами бесплодия, а также относительно частым многоплодием, так и отсутствием среди этих пациенток абсолютно здоровых женщин.
Как ни странно, по нашим данным, у суррогатных матерей (молодых, здоровых женщин) беременность прерывается в 31,6% случаев (я Вам об этом уже писала) >>>, а вот у реципиенток (женщины, которым были перенесены эмбрионы), казалось бы более сложной при прогнозе на успешное течение беременности группе, частота невынашивания составляет 14,3%. Как нам кажется, это обусловлено качеством яйцеклеток, а следовательно, эмбрионов.
При программе «Донорство ооцитов» яйцеклетки получают от молодых , здоровых женщин, а при программе «Суррогатное материнство» чаще всего от женщин более старшей возрастной группы с различной патологией.
Мы провели анализ влияния использования донорских яйцеклеток на результат при программе «Суррогатное материнство». Полученные данные показали, что использование донорских яйцеклеток при программе «Суррогатное материнство» позволяет увеличить количество и качество получаемых эмбрионов, в результате этого добиться беременности ЭКО практически у всех пациенток приблизительно за 2 попытки ЭКО.
В группе реципиенток старше 45 лет следует скорее говорить об осложненном течении беременности.
К особенностям течения беременности этой группы относится высокий риск развития тяжелых поздних токсикозов, или как их теперь называют, гестозов (45,5% по нашим данным), обусловленная старшим возрастом, накопленными болезнями, что заставляет чаще прибегать к помощи кесарева сечения.
Новости академии
16.03.2017
Эволюционная ступень от «Homo sapiens» к «Donor sapiens» или «Донор – это призвание!»
В рамках Всероссийской акции «День донорского совершеннолетия» все студенты первого курса ХМГМА познакомились с донорским движением в Югре и посетили с экскурсией отделение переливания крови Окружной клинической больницы.
Отметим, что это стало возможным в рамках проведения вышеупомянутой Всероссийской акции «День донорского совершеннолетия», проводимой в Югре с 13 по 17 марта 2017 года.
Для сведения. Основными задачами ежегодной акции «День донорского совершеннолетия» являются привлечение студенческой и рабочей молодежи к безвозмездному донорству и увеличение среди них количества регулярных доноров крови. На общефедеральном уровне организаторами акции является Служба крови при поддержке Министерства здравоохранения Российской Федерации, Федерального медико-биологического агентства (ФМБА России) и ФГБУЗ Центр Крови Федерального медико-биологического агентства, а на уровне субъектов Российской Федерации – региональные службы крови и отделения переливания крови медицинских организаций. Акция впервые стартовала в 2010 году и сейчас объединяет 83 субъекта Российской Федерации.
С работой донорской службы отделения переливания крови Окружной клинической больницы познакомила студентов заведующая отделом комплектования донорских кадров Елена Васильевна Власова. Елена Васильевна рассказала студентам о донорстве, донорской службе в Югре и в частности в Ханты-Мансийске, о требованиях действующих нормативных актов, в частности Федерального закона «О донорстве крови и её компонентов», в соответствии с которыми осуществляет свою деятельность донорская служба. В частности, Елена Васильевна подробно остановилась на таких вопросах: кто может стать донором, как часто можно сдавать кровь и ее компоненты, как проходит кроводача и сколько времени это занимает, как готовиться к кроводаче, правах и льготах донора, осложнениях после сдачи крови и о многом другом. Отдельно Елена Васильевна остановилась на системе безопасности донора и реципиента и проводимых в этой связи мероприятиях и об абсолютных противопоказаниях к донорству.
В завершение студентов ждала подробная и интересная экскурсия по отделению переливания крови. Они своими глазами увидели заготавливаемые препараты крови и её компонентов, приборы и оборудование при помощи которых осуществляется вся эта большая и сложная работа.
Елена Васильевна отметила, что на сегодня в Ханты-Мансийске насчитывается около 2 700 регулярных доноров. Ежегодно первичными донорами становятся порядка 500 – 700 человек, из которых регулярными потом становятся около 60 процентов. В целом же, количество регулярных доноров остается практически стабильным, с небольшим ежегодным приростом числа регулярных доноров. Причиной тому является естественная убыль доноров вследствие их старения, появления у них медицинских противопоказаний к сдаче крови, изменения места жительства и других причин. В этой связи, пополнение рядов доноров – крайне важная задача и здесь на молодежь и студенчество, ложится особая и почетная миссия, тем более, если это не просто студенты, а студенты-медики, ведь быть доктором и быть донором – это призвание!
















Может ли донорство принести вред
Если человек не имеет серьезных проблем со здоровьем, то одноразовая сдача крови не принесет для него вреда. По подсчетам специалистов, негативные побочные последствия донорства случаются только у 2 человек из 100. Самым распространенным побочным эффектом является обморок. После процедуры человек может потерять сознание из-за возникшего перепада артериального давления.
Вопрос о том, может ли регулярное донорство быть вредным или опасным, волнует большинство лиц, которым предстоит сдавать кровь. Тем более что в наше время специалисты опровергли теорию, будто эта процедура помогает обновлять кровь. Напротив, часто можно услышать, что регулярное донорство вызывает у человека привыкание, хотя уже и доказано, что это миф. Определенные риски у такой процедуры, конечно, существуют, хотя многое из того, чем на самом деле грозит донорство, часто сильно преувеличивают.
- Анемия.
Бесконтрольная сдача крови – это всегда риск развития железодефицита, а также нехватки других компонентов, без достаточного количества которых развивается анемия. Предотвратить эту опасность можно, если до и после процедуры питаться сбалансированно, а также не становиться донором слишком часто.
- Ухудшается проницаемость капилляров.
Регулярные кровопускания ухудшают проницаемость капилляров, которые снабжают кровью легочные альвеолы. Такое предположение исследователи сделали после наблюдения за донорами с многолетним стажем.
- Повышает риск новообразований.
Хотя эта теория и не имеет пока научного подтверждения, но все же некоторые группы ученых уверены, что частые сдачи крови активируют в организме процесс пролиферации. Этот термин подразумевает состояние, при котором клетки активно размножаются путем деления, вызывая тем самым рост тканей. Когда человек регулярно сдает эритроциты, из-за пролиферации более активно формируются новые красные кровяные клетки. Но, по мнению ученых, сдача крови активизирует ускоренный рост не только эритроцитов, но и клеток злокачественных образований (при их наличии) в органах, принимающих участие в кроветворении. А это красный костный мозг, лимфоузлы, вилочковая железа, селезенка.
Кто такой почетный донор, и что за это полагается?

Почетные доноры
Бесспорно, донорство это очень хорошо и хоть льготы не такие уж и существенные, люди все равно сдают кровь часто. Согласно закону, у каждого имеется возможность заработать звание «Почетный донор». Для этого требуется сдать кровь от 40 раз или плазму 60 раз.

Когда будет набрано достаточное количество, нужно подготовить специальную документацию и направить ее в социальную защиту по месту проживания. Так потребуется:
- Паспорт или доверенность представителя
- Заявление на получение соответствующего звания и удостоверения для его подтверждения
- Справку из центра переливания, что действительно было сдано соответствующее количество крови
Рассматривается заявление не более 95 дней, но при этом есть некоторые причины, когда звание может быть не предоставлено:
- Справка неправильная и количество раз намеренно превышено
- Донор проживает в одной области, а зарегистрирован в другой
- Донор не смог предоставить справку должного образца
Как правило, присвоение званий осуществляется в торжественной обстановке с присутствием журналистов и родственников.

Как стать донором крови: требования
К кандидатам в доноры крови предъявляются определенные требования, но их список не такой большой, как принято думать.
Если вы сдаете кровь на территории РФ, у вас должно быть гражданство Российской Федерации или вид на жительство в России сроком не менее одного года;
Вы должны быть совершеннолетним или приобрести полную дееспособность до достижения возраста 18 лет в соответствии с законодательством РФ.
У вас не должно быть медицинских противопоказаний. Их полный список отражен в в приказе Минздрава РФ от 14 сентября 2001 года № 364 «Об утверждении порядка медицинского обследования донора крови и ее компонентов».
Среди абсолютных противопоказаний:
- носительство ВИЧ;
- сифилиса;
- вирусных гепатитов;
- онкологические заболевания;
- серьезные сердечно-сосудистые заболевания.
Несмотря на обширный список, большинство болезней, включенных в него, встречается крайне редко. Так, например, заболевания желудочно-кишечного тракта станут препятствиям для донорства крови только в случае серьезных осложнений. Например, уже развившейся язвенной болезни. Гастрит вне стадии обострения не помешает вам стать донором крови.
Иногда требуются доноры именно тромбоцитов. К ним есть особые требования. Стать донором тромбоцитов можно, если:
- вы — кадровый донор тех отделений переливания крови, где заготавливают тромбоциты;
- тромбоцитов в крови при обследовании перед донацией (процедура донорства) более 210х109/л;
- подтверждена потребность в концентрате тромбоцитов определенной групповой- и резус-принадлежности.
Временными противопоказаниями могут стать некоторые состояния:
- после удаления зуба;
- нанесения татуировки или пирсинга;
- менструация;
- беременность и лактация;
- прием алкоголя;
- недавно перенесенные прививки.
Подробнее об этом расскажут в центре переливания крови.
Что нужно знать будущему донору? Нужно ли сдавать анализы до кроводачи? Где проходить обследование перед первой сдачей?
Перед первым визитом в учреждение потенциальному донору не требуется проходить какие-то дополнительные обследования. Достаточно ознакомиться с перечнем противопоказаний и убедиться, что ни одно из них не распространяется на вас. Также не обязательно знать свою группу крови. Все предварительные лабораторные исследования потенциальный донор проходит в день предполагаемой донации при каждом визите в учреждение.
Помимо определения группы крови и антигена Келл потенциальным донорам проводят клинический анализ крови по основным гематологическим показателям (количество лейкоцитов, эритроцитов, тромбоцитов, гемоглобин, лейкоцитарная формула и т.д.).
Также не забудьте о необходимости соблюдения ряда рекомендаций как до, так и после донации. С ними можно ознакомиться на портале www.yadonor.ru в разделе «Рекомендации до и после донации