Фетальная хирургия в России
В СССР первую внутриутробную операцию провели в 1989 году в НИИ акушерства и гинекологии им. Д. О. Отта Санкт-Петербурга. Это была коррекция обструктивной уропатии наложением пиелоамнионального шунта. И по сей день в данном медучреждении подобные фетоскопические операции проводятся для лечения обструкции нижних отделов мочевыводящих путей. Также при кистозных поражениях легких плода, гидротораксе применяют внутриматочную эвакуацию жидкости и методику плевроамнионального шунтирования.
Сегодня фетоскопические операции проводятся в ряде клиник Российской Федерации.К сожалению, несмотря на прогресс последних лет, российские успехи в фетальной хирургии на фоне развитых европейских стран и США пока выглядят скромно. Давно назрела необходимость в координации действий всех подразделений здравоохранения, которые занимаются исследованиями плода.
Из-за отсутствия единых методических подходов к диагностике врожденных и наследственных заболеваний во многих регионах страны регистрация пороков развития ведется неадекватно, что в свою очередь приводит к путанице в показателях. Поэтому для развития фетальной хирургии в РФ ряд организационных проблем должен быть решен на самом высоком уровне системы государственного здравоохранения.

Хирургическое лечение при раке органов пищеварительной системы
Гастроинтестинальный рак — одна из самых распространенных групп злокачественных опухолей. Хирурги «Евроонко» выполняют вмешательства при раке пищевода, желудка, печени и желчного пузыря, поджелудочной железы, тонкой и ободочной, прямой кишки.
Помимо сложных открытых и лапароскопических операций, в «Евроонко» проводятся следующие виды вмешательств:
- Эндоскопическое удаление полипов желудка и толстой кишки, рака на начальных стадиях. Обычно выполняется во время диагностической гастроскопии или колоноскопии.
- Стентирование пищевода, желудка, двенадцатиперстной и толстой кишки, желчных протоков. Нашими докторами проведены сотни таких вмешательств. Стент представляет собой металлический или полимерный полый каркас с сетчатой стенкой. Он расширяет просвет органа и восстанавливает его проходимость.
- Химиоэмболизация, радиоэмболизация, радиочастотная аблация при опухолях печени.
- Лапароцентез и миниинвазивные операции, направленные на устранение асцита — скопления жидкости в брюшной полости.
- Установка инфузионных порт-систем. Порт-система — небольшой резервуар, который подшивают под кожу и соединяют катетером с веной. Он сильно упрощает инъекции химиопрепаратов и снижает риск местных осложнений.

Что происходит на приеме у хирурга?
На приеме хирург внимательно выслушает Ваши жалобы, попросит рассказать где и как болит, как давно. Врач ознакомится с данными предыдущих обследований и анализов, расспросит о течении заболевания, об образе жизни, наследственных предрасположенностях и аллергических реакциях. И только после этого врач проведет аккуратный, но тщательный осмотр больного. Если заболевание не требует хирургического лечения, Вам рекомендуют обратиться на консультацию к смежным специалистам: терапевту, кардиологу, неврологу, урологу и др. для назначения дальнейшей терапии.
По показаниям могут потребоваться дополнительные обследования и анализы: УЗИ, рентген, клинический и биохимический анализ крови, общий анализ мочи, анализ крови на инфекции. Перечень обследований зависит от направления диагностического поиска и общего состояния здоровья пациента. Все исследования Вы сможете пройти в нашей клинике без очередей.
На основании данных осмотра и дополнительного обследования хирург назначит адекватное медикаментозное лечение, определит необходимый объем оперативного вмешательства, даст рекомендации по образу жизни или выбору больницы для хирургического лечения. Некоторые виды оперативных вмешательств выполняются в нашей клинике. В оборудованной в соответствии с европейскими стандартами операционной, выполняются операции по натяжной и ненатяжной герниопластике, удаление крупных доброкачественных новообразований, удаление келоидных, послеоперационных и послеожоговых деформирующих рубцов.
Что это такое
Лапароскопия — это операция или исследование внутренних органов с помощью небольших разрезов. Сначала через один разрез в организм вводят специальный инструмент — лапароскоп, к которому прикреплена камера и осветительный прибор. Если исследование проводится в брюшной полости, то она надувается углекислым газом. Это позволяет хирургу лучше видеть внутренние органы и дает пространство для работы.
Изображение с камеры выводится на монитор: так врач видит, что происходит в полости. После завершения обследования из брюшной полости выводится углекислый газ, затем хирург убирает лапароскоп, зашивает разрезы и накладывает повязку.
Если нужна операция, то через дополнительные разрезы вводятся инструменты. С их помощью можно удалить ткани, перевязать сосуд или взять часть органа для исследования. Возможны другие, более сложные манипуляции, но это зависит от качества техники и мастерства хирурга.
С помощью лапароскопии можно не только удалять аппендикс, желчный пузырь, камни в почках или другие образования, но также проводить диагностику в сомнительных случаях. Например, при подозрении на острый аппендицит иногда лучше сделать один сантиметровый разрез и посмотреть брюшную полость изнутри. Так можно подтвердить первоначальный диагноз или убедиться, что состояние пациента вызвано другими причинами.
Лапароскопическая техника расширила возможности лечения и диагностики. С помощью бронхоскопа можно взять ткань для анализа и определить возбудителя инфекции или удалить из бронхов кусочки пищи, если пациент их случайно вдохнул.
До появления лапароскопии это было опасное для жизни осложнение. Такая ситуация могла привести к развитию инфекционных осложнений и гибели пациента. Инородное тело бронхов пытались удалить промыванием через дыхательную трубку или открытой операцией на грудной клетке, но это не всегда приводило к хорошему результату.
Эндоскоп помогает узнать состояние пищевода, желудка и верхнего отдела кишечника. Можно уточнить диагноз заболевания желудочно-кишечного тракта, удалить инородное тело или полип через естественные отверстия.
Артроскопом можно изнутри посмотреть крупные суставы через небольшой разрез, для определения причины заболевания и после этого прооперировать. Так можно удалить поврежденные ткани, уменьшить отек или восстановить поврежденные связки без дополнительных вмешательств.
Лапароскопическая техника в сочетании с другими современными методами лечения изменила подход к обычным операциям и уменьшила стресс от хирургического лечения. Например, удаление желчного пузыря раньше приводило к разрезу на животе до 18–20 см, долгому восстановлению и высокому риску образования спаек. При лапароскопической операции достаточно сделать три–пять небольших отверстия, которые быстро заживут.
До развития лапароскопии камень в мочеполовой системе мог годами приносить неудобства, боль и сильно снижать качество жизни пациента. Особенно, если не получалось раздробить камень с помощью ультразвука. При развитии осложнений, например, закупорки мочевыводящих путей, хирургам иногда приходилось удалять почку.
Удаление эпителия Барретта радиочастотным током
Для лечения пищевода Барретта был внедрен новый метод мультиполярной коагуляции – радиочастотная абляция (РЧА) с использованием баллонного электрода (HALO 360) и пластинчатого электрода (HALO 90).
РЧА – это первая техника абляции, которая обеспечивает равномерную коагуляцию соответствующей глубины (около 0,5 мм) по всей площади метапластического сегмента. После измерения диаметра пищевода тестовым баллоном выбирается соответствующий терапевтический баллон и после его надувания подается ток – мощность и продолжительность импульса определяются системой.
Если длина метапластического сегмента больше, чем длина баллона, другое приложение энергии производится после того, как баллон переместился. Затем механически коагулированная ткань удаляется, и процесс коагуляции повторяется по всей длине метапластического сегмента.
Эффективность лечения оценивается через 8 недель. Оставшиеся участки метапластической ткани можно снова коагулировать. Если они некруглые, коагуляцию можно проводить специальным пластинчатым электродом.
Опубликованные исследования включали до 3 последовательных сеансов коагуляции (через 2,4 и 9 месяцев). Первые результаты применения РЧА в пищеводе Барретта очень хорошие. РЧА позволяет уничтожить очаги дисплазии примерно у 90% пациентов и разрушить весь метапластический сегмент примерно у 80% пациентов.
Наиболее частое осложнение — поздняя стриктура пищевода, которая наблюдается примерно у 6% пациентов. Абляционное лечение пищевода Барретта требует сопутствующей антисекреторной терапии высокими дозами (80 мг / 24 ч) ингибиторов протонной помпы.
Хирургические манипуляции:
В клинике выполняются следующие виды хирургических манипуляций:
- удаление инородного тела мягких тканей
- первичная хирургическая обработка раны
- первичная хирургическая обработка осложненной раны
- первичная хирургическая обработка ожогов и обморожений
- вскрытие и обработка нагноившихся ран
- хирургическая обработка пролежней и трофических язв
- остановка наружного кровотечения
- наложение антисептической повязки
- наложение швов, в том числе косметических
- перевязки различной степени сложности
- снятие послеоперационных швов
- оценка состоятельности послеоперационного рубца
- профилактика избыточного рубцевания
- вскрытие гнойно-воспалительных очагов
- вскрытие и дренирование гематом
- ведение послеоперационных больных
- уход за дренажом и стомой
- локальное лечение боли, медикаментозные блокады
- лечебно-диагностические пункции
- внутрисуставное и околосуставное введение лекарств
- удаление ногтевой пластины
- удаление доброкачественных новообразований кожи и подкожной клетчатки
- косметические проколы
- и другие хирургические манипуляции, выполняемые после консультации и предварительного осмотра.
Какая операция для радикального лечения рака простаты самая эффективная?
 Этот вопрос в том или ином варианте задают все пациенты, которые узнали о диагнозе. Попытаюсь ответить на основании собственной 20-летней хирургической практики.
Этот вопрос в том или ином варианте задают все пациенты, которые узнали о диагнозе. Попытаюсь ответить на основании собственной 20-летней хирургической практики.
В современной окноурологии наиболее распространены три варианта удаления злокачественной опухоли простаты: открытая (позадилонная), лапароскопическая и роботассистированная простатэктомия. Считается, что большой разницы в качестве этих операций нет. Ведь во всех случаях онкологический результат одинаковый — опухоль извлекают из организма. На самом деле, не так все просто.
Врач ведь не сразу становится виртуозом. А значит нужно некоторое число операций прежде, чем он «почувствует» технику и разберётся в тонкостях методики. Для обучения позадилонному методу нужно, примерно, двести операций. Чтобы разобраться с лапароскопическим доступом – не менее ста. Это значит, что на этапе освоения врач будет заботиться, прежде всего, об онкологическом результате, «забывая» о функциональном. Риски для пациента — потеря потенции, недержание мочи…
Другое дело – робот Да Винчи. Хирург управляет роботом джойстиками, как в компьютерной игре. Электроника и механика робота обеспечивают плавность, точность и объем движений, которые недоступны человеку. Доктор во время операции не устает физически, в отличие от лапароскопической или открытой операции, что может влиять на качество.
Консолью-дублером управляет наставник, он указывает электронным маркером точки приложения хирургических инструментов и энергий, а при возникновении сложностей в любой момент готов взять управление операцией на себя. Для освоения технологии достаточно 30-40 операций. Если хирург уже имеет опыт других видов простатэктомии, то через 10-15 операций роботом он уже чувствует себя, как «рыба в воде».
Другой важный момент — сбережение сосудисто-нервных пучков для сохранения потенции у больного. Вот три ключевых условия для нервосберегающей операции:
- Низкий онкологический риск: опухоль не вышла за пределы предстательной железы.
- Опыт хирурга
- Инструмент операции
Не погружаясь в сложные технические детали, скажу так: лапароскопическая операция — это «рубка топором». Лимитированные точность и плавность движений, недостаточная визуализация и сложная детализация тканей — лишь небольшое перечисление недостатков. Их существенно больше.
Безусловно, есть хирурги, которые владеют лапароскопической техникой в совершенстве, но таких не много. На мой взгляд, даже у открытой простатэктомии шансов на нервосбережение больше, чем у лапароскопического пособия.
В сравнении возможности робота просто космические, недаром его создавали для Национального американского космического агентства (NASA). Трехмерное изображения с двадцатикратным увеличением обеспечивает лучшую визуализацию. Хирургический инструмент имеет десять степеней свободы и вращается под любым углом на 360 градусов, чего не может лапароскопический инструмент и тем более рука человека. Уникальные электрохирургические технологии позволяют прижечь кровоточащий сосуд с точностью до долей миллиметра, не повреждая прилегающие ткани. Возможно сохранение любых отделов мочеиспускательного канала и всех поддерживающих мочевые пути фасциальных структур, в том числе связочного аппарата, отвечающего за удержание мочи.
Хорошо о методах сказал основатель радикальной простатэктомии, почетный директор института Джона Хопкинса (США) профессор Патрик Уолш:
Что может быть наглядней простой статистики? Например, в США на долю открытой позадилонной простатэктомии сегодня приходится около 15% всех операций. На долю лапароскопических – всего 1%. Остальные – роботассистированные пособия.
Признаюсь, некоторое время назад я был скептиком относительно преимущества роботических операций. Но ровно до того момента, когда опробовал да Винчи. Это не просто ещё один способ лечения рака предстательной железы, это — операция иного технологического уровня.
Автор статьи: доктор медицинских наук, профессор Михаил Еникеев
Хирургия в клинике «АБИА», Петербург:
- удаление новообразований: липом (жировиков), атером, фибром кожи и гигром сустава. Удаление новообразований любого размера и локализации с отличными косметическими результатами
- удаление грыж передней брюшной стенки: пупочной, белой линии живота, послеоперационной вентральной грыжи. Натяжная и ненатяжная герниопластика, лапароскопические операции.
- паховые грыжи: диагностика и лечение паховых грыж. Эффективные методики лечения, малоинвазивные лапароскопические операции.
- аутоплазменная терапия Plasmolifting в основе методики лежит использование инъекционной формы тромбоцитарной аутоплазмы крови самого пациента. Помощь при длительно незаживающих ранах, трофических язвах, ожогах, артритах, остеохондрозах позвоночника, спортивных травмах, спазмах мышц шеи, спины, ног.
- гнойная хирургия: удаление фурункулов, карбункулов, гидраденита, панариция, постиъекционных абсцессов и других гнойно-воспалительных заболеваний. Срочная хирургическая помощь, антибиотикотерапия и последующее наблюдение.
- лечение вросшего ногтя на любой стадии заболевания. Хирургическое удаление, формирование ногтевого ложа, профилактика рецидива заболевания.
- лечение ран, бытовых травм, ожогов и обморожений: антисептическая обработка, остановка кровотечения, обезболивание, профилактика нагноения и лечение нагноившихся ран, наложение швов, перевязки, профилактика чрезмерного рубцевания.
- лечение ушибов и гематом: лечение ушибов мягких тканей. Вскрытие и дренирование гематом. Лечение гемартроза (кровоизлияния в сустав) и нагноившейся гематомы.
- диагностика хирургических заболеваний органов брюшной полости: острого аппендицита, гастрита, панкреатита, кишечной непроходимости, почечной и печеночной колики, желудочно-кишечных кровотечений, хронического колита, ущемленной грыжи и других заболеваний.
- другие хирургические манипуляции, выполняемые после консультации и предварительного осмотра (плевроцентез, лапароцентез, удаление инородных тел кожи и мягких тканей, косметические проколы и др.)
- выезд хирурга на дом: ведение послеоперационных больных, обследование и плановые хирургические манипуляции с выездом на дом по Приморскому району СПб (снятие швов с оценкой состоятельности рубца; уход за дренажом, стомой; обработка пролежней, трофических язв; медикаментозные блокады при болях в спине и т.п.)
- детская хирургия: диагностика хирургических заболеваний у детей, удаление доброкачественных новообразований мягких тканей, хирургические манипуляции.
Трепетные истории
Родоначальником современной фетальной хирургии принято считать американца Альберта Лилея. Именно он в 1963 году впервые, под контролем рентгеновского исследования, успешно осуществил внутриутробное переливание донорской крови плоду, страдающему анемией. Но как отдельное направление медицины хирургия плода была признана мировым научным сообществом лишь после сенсационной операции, проведенной профессором Калифорнийского университета в Сан-Франциско Майклом Харрисоном. 26 апреля 1981 года возглавляемая им бригада хирургов, урологов и гинекологов внутриутробно открытым доступом восстановила проходимость мочеиспускательного канала плоду на 36 неделе беременности. Плод выжил, ребенок родился без почечной недостаточности неоперабельной в постнатальном периоде.
Но, пожалуй, самая резонансная в мировых СМИ фетальная операция на открытой матке случилась в 1999 году. У еще нерожденного 21‑недельного Самуэля, как потом назвали ныне здорового 15‑летнего подростка, была диагностирована spina bifida — редкий дефект позвоночных дужек, приводящий к развитию спинномозговых грыж. Без устранения дефекта плод был обречен на паралич нижних конечностей. Американский хирург Джозеф Брюнер успешно провел внутриутробную операцию по выделению корешков спинного мозга из грыжевого мешка, погружению их в спинномозговой канал и вентрикуло-перитонеальному шунтированию. 2 декабря 1999 года Самуэль родился доношенным и здоровым, а сделанный в операционной снимок, на котором палец хирурга хватают высунувшиеся из раны крохотные пальчики плода, разошелся по всему миру.На данный момент в мире проведено более пяти тысяч подобных операций.
Эндоскопическая хирургия в ГУТА КЛИНИК
С 2001 года ГУТА КЛИНИК располагает собственным хирургическим стационаром, в котором более 90% операций проводятся с применением эндоскопических методик без разрезов и необходимости накладывания швов.
Благодаря использованию эндоскопических методик среднее время пребывания пациента в стационаре составляет не более полутора суток, что в 5 раз короче стандартного времени пребывания после полостных операций.
Спектр эндоскопических операций, выполняемых в хирургическом отделении ГУТА КЛИНИК, огромен:
- Общая хирургия.
- Урология.
- Травматология и ортопедия.
- Флебология.
- Гинекология.
- Оториноларингология.
- Проктология и др.
В своей работе нам удалось совместить самые последние медицинские технологии, современный дизайн и клиентоориентированный сервис. Опытные хирурги ГУТА КЛИНИК прошли стажировку в ведущих клиниках Европы и США.
Благодаря использованию ультразвуковой диагностики (УЗИ) и хирургических лазерных методик во время операции, нами достигается высочайшая эффективность и качество лечения, соответствующие самым строгим международным стандартам.
Сколько стоит операция
Цены на операции при раке в онкологии зависят от многих факторов: типа и стадии онкологического заболевания, размера и расположения опухоли, характера хирургического вмешательства, необходимости в дополнительных методах лечения.

Для того чтобы более точно узнать, сколько будет стоить операция при онкологии в вашем случае, свяжитесь с нами и запишитесь на консультацию к врачу «Евроонко».
В клиниках «Евроонко» проводится комплексное лечение рака, включающее хирургические вмешательства любой сложности, персонализированную химиотерапию по современным протоколам, эффективную поддерживающую терапию. Мы уверены: помочь можно любому пациенту, даже если в другой клинике сказали, что он безнадежен. Свяжитесь с нами, чтобы подробнее узнать о возможностях лечения в вашем случае.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Стоимость лапароскопии
Если Ваш доктор предлагает Вам операцию, поинтересуйтесь, возможно ли сделать лапароскопию, эндоскопическую операцию. Стоимость лапароскопии, эндоскопической операции, зависит от сложности и цели ее проведения. Как правило, стоимость лапароскопии не очень высока и мало отличается от стоимости обычной полостной операции.
Для точного расчета стоимости лапароскопии уточните у врача-хирурга все нюансы: перечень необходимого обследования, пребывания в стационаре, анестезиологического обеспечения и самой эндоскопической операции.
Наши администраторы с удовольствием предоставят Вам информацию по ценам и услугам нашей клиники.
Удаление доброкачественных новообразований кожи
К доброкачественным новообразованиям кожи относят пигментные невусы (родинки), папилломы, липомы, фибромы, гемангиомы, бородавки, контагиозные моллюски и др. Основные показания для их удаления:
- Высокий риск злокачественного перерождения. Например, родинка, которая выглядит «неправильно»: асимметричная, с неровными нечеткими краями, неоднородной окраской, если она быстро растет.
- Образование, которое находится в местах, где оно постоянно подвергается травмам, трению одеждой.
- Образование, которое находится в заметном месте, вызывает эстетический дефект.
Существуют разные методы удаления доброкачественных опухолей кожи. Врач подбирает подходящий, в зависимости от типа, размеров, локализации новообразования:
- Иссечение скальпелем — классическая методика. В настоящее время к ней прибегают редко, так как она довольно травматична, после нее остаются выраженные рубцы. Классическая хирургия может быть показана в случаях, когда новообразование имеет большие размеры, и врач сомневается в его доброкачественном характере. Если доброкачественное новообразование возвышается над кожей, хирург может срезать его с помощью лезвия или изогнутых ножниц, предварительно захватив пинцетом и оттянув.
- Электроэксцизия. Вместо скальпеля используют специальный инструмент, например, в виде иглы, на которую подают электрический ток. Он рассекает и сразу прижигает ткани.
- Радиоволновая хирургия — вместо скальпеля применяется пучок радиоволн высокой интенсивности. Они рассекают ткани, сразу останавливают кровотечение. После вмешательства обычно достигается отличный косметический эффект, на коже остается едва заметный рубец. Удаленные ткани сохраняются — их можно отправить в патоморфологическую лабораторию, где они будут исследованы на предмет наличия злокачественных клеток. С помощью радиоволновой хирургии можно удалять новообразования в любых, даже труднодоступных местах — например, на слизистой оболочке ротовой полости.
- Лазерная хирургия — удаление новообразований кожи с помощью лазера. Он также обеспечивает минимальную кровопотерю, отличный косметический эффект, исключает риск инфицирования. Недостатком данной методики является то, что лазер полностью уничтожает ткани новообразования, и их не получится изучить в лаборатории. В то же время, лазерная хирургия зачастую является предпочтительной. С помощью нее можно удалять практически любые доброкачественные новообразования, расположенные в любых местах. Ее широко используют в косметологии, потому что она хорошо подходит для удаления образований на коже лица, шеи, зоны декольте, рук.
- Криодеструкция — уничтожение новообразования с помощью низкой температуры. Для этого используют жидкий азот или лед угольной кислоты. Замораживающий агент просто прикладывают к коже. При этом ткань получает сильное обморожение, жидкость в клетках замерзает, образуются кристаллы льда с острыми краями, которые повреждают клеточную мембрану. При этом окружающие здоровые ткани остаются неповрежденными. Существуют разные виды криодеструкции: можно сделать аппликацию ватным тампоном, использовать охлажденный металлический аппликатор, распылить криоагент с помощью специального аппарата. Главное преимущество криодеструкции в том, что после нее не остается заметных рубцов.
Иссечение опухолей кожи в среднем продолжается 15–20 минут. Его выполняют под местной анестезией, в амбулаторных условиях, без госпитализации в стационар.
При больших и множественных новообразованиях может потребоваться несколько операций, такой пациент может быть госпитализирован в стационар.
Какой метод удаления доброкачественных новообразований кожи самый лучший? На этот вопрос не существует однозначного ответа. Хирург выбирает подходящий метод, в зависимости от характера, локализации, размеров новообразования.
Запишитесь на прием к врачу в международной клинике Медика24. После осмотра и обследования он расскажет, какая методика наиболее предпочтительна в вашем случае.
Техники процедуры
Процедуры эндоскопической полипэктомии для небольших полипов (<5 мм) могут выполняться без коагуляции с использованием стандартных щипцов для биопсии. Более крупные полипы следует удалять с помощью коагуляции, используя диатермические петли или щипцы для горячей биопсии. Коагуляция необходима для того, чтобы закрыть сосуды в ножке полипа.
В этой системе инструментом является активный электрод, а пассивный электрод в виде пластины с большой поверхностью обычно прикладывают к бедру или ягодице больного. Ток протекает от активного электрода к пассивному через тело. Поскольку сила тока обратно пропорциональна площади контакта электрода с телом, тепловой эффект тем больше, чем меньше площадь контакта активного электрода со слизистой оболочкой. Это основной принцип техники эндоскопической полипэктомии.
Полип в желудке
Мукозэктомия и расслоение подслизистого слоя
Плоские поражения (тип 0-II) и некоторые приподнятые приземистые поражения (0-Is) могут быть удалены с помощью мукозэктомии или подслизистой диссекции. Это касается обширных поражений, захват которых диатермической петлей традиционным способом связан с повышенным риском перфорации из-за случайного разрезания мышечной оболочки.
Перед резекцией таких поражений следует убедиться (с помощью ЭУЗИ – эндоскопического ультразвука), чтобы поражение не прорастало в мышечную оболочку.
Общий элемент обоих методов — подтяжка удаленного поражения путем введения соответствующего раствора в подслизистую основу и создания защитной подушки или псевдостебля, что снижает риск прямого захвата или повреждения диатермическим током более глубоких слоев стенки желудочно-кишечного тракта.
Обычно для этого используют физиологический раствор или гипертонический физиологический раствор с адреналином и небольшим количеством красителя. В технике ESD (эндоскопическая диссекция подслизистой оболочки) можно использовать растворы с более высокой вязкостью (например, препараты гиалуроновой кислоты), которые дольше остаются в ткани.
Неспособность удалить поражение после подслизистой инъекции может указывать на глубокую инфильтрацию и является противопоказанием к процедуре (особенно при эндоскопической мукозэктомии), а также может быть результатом рубцевания рубцов после ранее проведенной биопсии.
Преимущества эндоскопической хирургии, лапароскопической операции
- Сокращение реабилитационного периода почти в 2 раза (отсутствие постельного режима, быстрый возврат к обычному образу жизни).
- Снижение риска травмирования соседних органов (частое осложнение при открытых полостных операциях) и возникновения в будущем послеоперационных грыж.
- Практически невидимые послеоперационные рубцы.
- Минимум риска образования спаечного процесса, практически неизбежного при открытых операциях.
- Незначительная кровопотеря.
- Высокая точность диагностики и лечения благодаря оптической системе и контролю зрения.
- Минимум послеоперационных болей.
- Органосохраняющий принцип (например, при лечении трубного бесплодия проводится пластика труб, при лечении миомы матки удаляются только миоматозные узлы с сохранением репродуктивной функции женщины).
Удаление лимфатических узлов
Если есть подозрение на поражение опухолевой тканью ближайших к органу (регионарных) лимфоузлов, их также удаляют и отправляют на биопсию. Такая операция называется лимфодиссекцией.
Если врач сомневается в том, успели ли раковые клетки распространиться в лимфатические узлы, во время удаления опухоли проводят сентинель-биопсию или биопсию сторожевого лимфатического узла. В место локализации опухоли вводят специальный краситель, который проникает в лимфатическую систему, и смотрят, в какой лимфатический узел он в первую очередь попадает. Этот лимфоузел называется сторожевым — именно в него в первую очередь должны были попасть раковые клетки, если они начали распространяться лимфогенным путем.
Сторожевой лимфоузел удаляют, проводят его биопсию. Если в нем обнаружены раковые клетки, выполняют лимфодиссекцию.
Абластика и антибластика
Чтобы предотвратить рецидив рака после операции, хирурги должны соблюдать правила абластики и антибластики. Абластика — это комплекс мер, которых помогает предотвратить оставление раковых клеток в ране и их распространение по организму:
- Опухоль удаляют в пределах здоровых тканей — как бы «в футляре». Если есть подозрение на поражение лимфатических узлов, проводят лимфодиссекцию.
- Для того чтобы опухолевые клетки не попали в кровоток, перевязывают питающие ее сосуды, ткани рассекают электрокоагулирующим скальпелем.
- Операционное поле тщательно отгораживают от соседних тканей марлевыми салфетками, хирурги часто меняют перчатки, инструменты.
- Если оперируют полый орган, его перевязывают с двух сторон от опухоли, чтобы не допустить распространения раковых клеток по его просвету.
Антибластика — это комплекс мер, направленный на уничтожение и удаление раковых клеток. Рану промывают разными растворами, лазером, во время операции пациенту вводят противоопухолевые препараты, назначают курс адъювантной химиотерапии.
Питание после операций в онкологии
В восстановительном периоде после лечения онкологических заболеваний для пациента важно полноценно питаться. Но пищеварительная система не сразу восстанавливается после хирургического вмешательства, особенно если оно было выполнено по поводу рака органов пищеварительной системы
Спустя некоторое время после хирургического вмешательства пациенту разрешают пить воду, затем назначают жидкую диету. Постепенно можно вернуться к привычной пище. Диета после операции по поводу рака должна быть щадящей и в то же время обеспечивать организм всеми необходимыми веществами.
В восстановительном периоде врач оценивает нутритивный статус пациента. Некоторые больные не могут питаться самостоятельно, в таких случаях питательные растворы вводят внутривенно. После операций на пищеводе и желудке может быть выведена гастростома или еюностома — отверстие, соединяющее кожу с желудком или толстой кишкой. Больной может получать питание после операции по поводу рака через это отверстие с помощью катетера, временно или постоянно.
Даже если опухоль удалена полностью, в ряде случаев есть вероятность того, что некоторые раковые клетки сохранились в организме. В будущем они могут стать причиной рецидива. Для того чтобы его предотвратить, назначают адъювантное лечение. Оно может включать курсы химиотерапии, лучевой терапии, терапии таргетными препаратами.
На потоке
Наиболее частое показание к открытым хирургическим вмешательствам — это миеломенингоцеле — спинномозговая грыжа, содержащая в грыжевом мешке, наряду с цереброспинальной жидкостью, участок спинного мозга вместе с нервными корешками.За прошедшие два десятилетия риски гибели плода при фетальных хирургических вмешательствах значительно снизились. Так, если еще в середине 90‑х годов до 50 % новорожденных не выживало, то сейчас частота гибели плода не превышает 25 %.Столь высокий процент смертности объясняется частично тем, что в ряде случаев, при операциях по поводу фето-фетального трансфузионного синдрома, врачам приходится, по согласованию с матерью, принимать решение о «редукции» — умерщвлении нежизнеспособного плода, для того чтобы сохранить жизнь перспективному близнецу. На данный шаг приходится идти, когда изоляция сросшихся плацентами плодов методом лазерной коагуляции и формирование у них автономных кровеносных систем, с целью предоставления им возможности самостоятельного развития в утробе матери — технически неосуществимы.
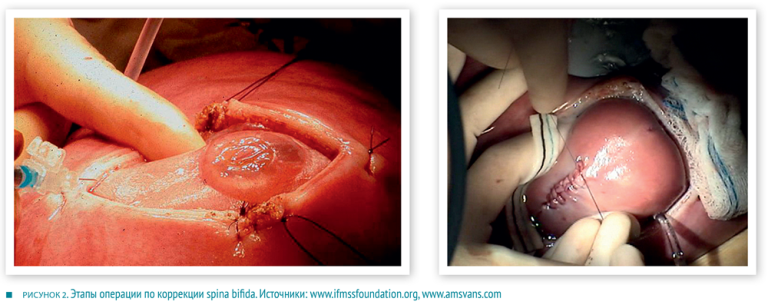
Одной из самых разработанных и успешных в фетальной хирургии является методика коррекции spina bifida (рис. 2). Наилучшие результаты достигаются при операции на сроках 17–27 недель беременности. Полностью выздоравливают 36 % подвергшихся хирургическому вмешательству пациентов. Еще 42 % детей могут самостоятельно передвигаться без помощи костылей. Для сравнения: доля способных к самостоятельному передвижению детей, у которых коррекция осуществлялась после рождения, — составляет лишь 21 %.
Широко используется фетальная хирургия при диафрагмальных грыжах плода. Весь цикл оперативного лечения включает три этапа: на сроке от 17 до 30 недель отверстие в диафрагме плода закрывают специальным баллоном, который удаляется в первые дни после рождения ребенка, а в возрасте от 1 до 3 месяцев диафрагмальный дефект младенцу ушивают открытым
Открытый доступ
Операции на открытой матке — по сути, аналогичны кесареву сечению, но кожный и маточный разрезы имеют, как правило, в два раза меньшие размеры. Так, разрез на матке составляет обычно 5–7 см, а разрез передней брюшной стенки — 10–12 см. Через разрез, не пересекая пуповины, извлекают в рану плод, придерживаясь правила «как можно больше внутри матки, как можно меньше снаружи», и проводят необходимое вмешательство. Операция осуществляется под общим обезболиванием или под эпидуральной анестезией. Плоду дополнительно могут вводить микродозы анальгетиков и анестетиков. На края раны на матке накладывают клеммы для предупреждения кровотечения. Во время операции проводится всесторонний мониторинг состояния не только матери, но и плода. После вмешательства осуществляется массивный токолиз — торможение сократительной активности матки с помощью введения токолитиков. При отсутствии осложнений пациентки выписываются из стационара через 5–7 суток. Вследствие возрастающей вероятности маточных разрывов, перенесшим подобную операцию женщинам родоразрешение рекомендовано проводить путем кесарева сечения. Нередко открытый доступ позволяет осуществить ряд манипуляций, невозможных при эндоскопическом доступе: удалить разросшуюся опухоль у плода, ушить объемное грыжевое выпячивание, прооперировать угрожающий жизни ребенка порок сердца.
