Как протекает мигрень
В симптоматике классической мигрени различают несколько фаз, сменяющих друг друга:
Фаза продромы или предвестников
Иногда может отсутствовать. Признаки начинают появляться за пару часов или даже за сутки до приступа. Возможна внезапная раздражительность, бессонница ночью и сонливость днем, изменение аппетита. Также нарушается способность к концентрации внимания, отмечается немотивированная усталость, обостряется чувствительность к внешним раздражителям (яркий свет, запах, шум).
Аура
Представляет собой комплекс неврологических симптомов, которые появляются за 10-60 минут до приступа. Сопровождается
- зрительными нарушениями в виде мелькания мушек, размытости предметов, появления пятен перед глазами или выпадения участков зрения,
- тактильными (мурашки, онемение, покалывание в ногах/руках),
- обонятельными,
- звуковыми расстройствами (извращение запахов, тихий звук воспринимается как громкий).
- Онемение конечностей и туловища захватывает половину, противоположную локализации головной боли.
- Возможны речевые расстройства (дисфазия) в виде невнятности речи, ее затянутости и проблемы с координацией (шаткая походка, неустойчивость).
Болевая фаза или непосредственно приступ
Продолжается от нескольких часов (обычно 2-3ч) до нескольких суток. Интенсивность боли может нарастать на протяжении 10 минут или в течение нескольких часов. По характеру мигренозная боль пульсирующая либо давящая, распространяется на половину головы, захватывая глаз, часть лба и затылок. Локализация боли при одностороннем ее проявлении меняется с новым приступом (сначала болела правая сторона головы, потом левая или затылок).
Во время приступа может появляться светобоязнь, неприятие звуков (любых), тошнота, с возникающим на пике приступом рвоты, который не приносит облегчения, нарушается зрение и обоняние. Многие больные испытывают непреодолимое желание сжать голову руками. В болевую фазу возможны скачки кровяного давления. При его повышении боль носит распирающий характер, при снижении пульсирующий или сдавливающий.
Разрешающая фаза или окончание приступа
Боль постепенно сходит на нет, больной погружается в глубокий сон. Часто имеет место отек лица и конечностей вследствие задержки мочеиспускания.
Фаза восстановления
Характеризуется полиурией (увеличением объема мочи), учащенным мочеиспусканием, разбитостью и апатией. Продолжается от нескольких часов до нескольких суток. 
Простая мигрень протекает по такой же схеме за исключением фазы ауры.
Профилактика повторных приступов мигрени
Один из лучших способов предотвратить приступ мигрени — определить, какие факторы провоцируют головную боль и постараться их избегать. Ведение дневника мигрени может помочь вам определить возможные триггеры и наблюдать, насколько эффективно то или иное лекарство.
Старайтесь записывать в дневнике следующие детали:
- дата приступа;
- в какое время дня начался приступ;
- были ли предупреждающие сигналы;
- ваши симптомы (включая наличие или отсутствие ауры);
- какие лекарства вы принимали;
- когда закончился приступ.
Существуют лекарства, которые используют для предотвращения развития очередного приступа мигрени. Такое профилактическое лечение назначается, если:
- приступы возникают чаще 3 раз в месяц;
- атаки мигрени длятся 3 суток и более;
- обычные средства для снятия мигрени малоэффективны;
- мигрень сопровождается психическими расстройствами: депрессией, нарушения сна и др.
- высокий риск неврологических осложнений (например, инсульта)
Ниже описаны некоторые из основных препаратов от мигрени профилактического действия.
Бета-адреноблокаторы обычно применяются для лечения стенокардии и высокого кровяного давления, но также есть свидетельства их эффективности в профилактике мигрени. Как правило, они назначаются для ежедневного приема в виде таблеток. Некоторые их этих средств противопоказаны людям с обструктивным бронхитом и астмой, при сахарном диабете и некоторых сердечных заболеваниям.
Блокаторы кальциевых каналов тоже часто входят в аптечку гипертоника. В зависимости от формы выпуска назначаются для профилактики мигрени от 1 до 3 раз в день. Эти средства противопоказаны при некоторых видах заболеваний сердца и пониженном давлении. Могут вызывать отеки рук и ног.
Антидепрессанты — препараты, разработанные для лечения депрессии. Однако практический опыт доказывает, что применение в небольших дозах улучшает течение мигрени даже у тех людей, которые не страдают от расстройств в психической сфере.
Противоэпилептические препараты — средства от эпилепсии начали использовать для профилактики мигрени совсем недавно. Некоторые препараты их этой группы противопоказаны людям с заболеваниями почек и печени, беременным женщинам, а также снижают эффективность гормональных контрацептивов. Побочные эффекты включают в себя снижение аппетита, тошноту, рвоту, запор или понос, головокружение, сонливость и нарушение сна.
Ботулотоксин типа А может использоваться для предотвращения головных болей у некоторых взрослых, страдающих хронической мигренью. Это нейротоксин, парализующий мышцы. До конца не ясно, почему этот тип лечения помогает при мигрени. Ботулотоксин типа А вводится инъекционно в 31–39 точек вокруг головы и задней части шеи. Курс лечения можно повторять каждые 12 недель. Пока нет однозначных доказательств эффективности такого лечения при мигрени.
Общеукрепляющие средства, такие как витамины (например, рибофлавин), ноотропы, антиоксиданты тоже используются в комплексном лечении и профилактике мигрени.
Профилактика ментруальной мигрени
Для предотвращения приступов головной боли у женщин во время месячных рекомендуются обычные противомигренозные препараты: нестероидные противовоспалительные средства (НПВС) и триптаны. Эти препараты принимаются в виде таблеток 2-4 раза в день в период, когда наиболее вероятно развитие приступа.
Кроме того, врач может назначить гормональное лечение. Рекомендуются следующие гормональные препараты:
- комбинированные гормональные контрацептивы, такие как КОК, пластырь или влагалищное кольцо;
- прогестероновые контрацептивы, такие как таблетки, имплантаты или уколы прогестерона;
- эстрогеновые пластыри или гели, которые можно использовать начиная за 3 дня до месячных в течение 7 дней.
Как правило, гормональные контрацептивы не рекомендуются женщинам, страдающим менструальной мигренью с аурой, так как они могут повысить риск инсульта.
Лечение и профилактика
Некоторые изменения в образе жизни могут помочь снизить частоту мигрени, и к ним относятся:
- Достаточное количество сна
- Уменьшение стресса
- Употребление достаточного количества воды
- Избегать употребления определенных продуктов
- Регулярные физические упражнения.
Лечение мигрени (абортивные методы лечения) и профилактика (профилактическая терапия) сфокусированы на избегании триггеров и контролировании симптомов.
Лекарственные препараты
Безрецептурные препараты, такие как напроксен, ибупрофен, ацетаминофен (парацетамол) и другие анальгетики, как например Excedrin (аспирин с кофеином), часто являются первыми абортивными методам лечения, для устранения или уменьшения головной боли.
Противорвотные средства также могут быть использованы для лечения таких симптомов, как тошнота и рвота.
Агонисты серотонина, такие как суматриптан могут быть также назначены при наличии сильных приступов мигрени, которые не реагируют на безрецептурные анальгетики. Кроме того, назначаются некоторые селективные ингибиторы обратного захвата серотонина (СИОЗС) – антидепрессанты такие как трициклические антидепрессанты — для уменьшения симптомов мигрени, хотя они рекомендуется для лечения мигрени не во всех странах.
Другой класс абортивных лекарств называют эрготаминами, и они обычно эффективны при назначении сразу, после появления первых признаков мигрени.
Другие препараты также используются для лечения мигрени, например, комбинации барбитуратов, парацетамола или аспирина и кофеина (Fioricet или Фиоринал) и комбинации ацетаминофена, дихлоралфеназона и изометептена (Amidrine, Duadrin и Midrin). Если рвота нарушает возможность глотания, то в таком случае назначаются противорвотные.
Профилактические методы лечения
Профилактика мигрени начинается с избегания триггеров, которые приводят к развитию приступа мигрени. Основными целями профилактических методов лечения являются снижение частоты, болезненности и продолжительности приступов мигрени и повышение эффективности абортивных методов лечения.
Есть несколько категорий превентивной терапии мигрени, начиная с изменения диеты и упражнений, до приема определенных медикаментов. Некоторые из них включают:
- Назначение бета-блокаторов, антиконвульсантов и антидепрессантов
- Назначение ботулинического токсина (Ботокса)
- Назначение трав и витаминов, таких как белокопытник, каннабиса, коэнзим Q10, пиретрум, цитрат магния, рибофлавин, В12, мелатонин
- Хирургическое лечение, при котором рассекается мышца, сморщивающая бровь и нерв zygomaticotemporal
- Имплантация в спинной мозг стимулятора
- Гипербарическая оксигенация
- Коррекция зрения
- ЛФК, нормализация сна
- Визуализация и самовнушение
- Мануальная терапия и иглотерапия
- Специальные диеты, такие как безглютеновая диета.
Причины мигрени
Только в 90-е годы двадцатого столетия стала ясна природа мигрени: это наследственное заболевание. Были открыты несколько генов, ответственных за передачу по наследству этого заболевания. К сожалению, современная медицина не умеет пока лечить генетические заболевания. Хотя осталось совсем немного, успешно клонированная овечка Долли тому порукой. Сегодня с сожалением можно сказать, что мигрень – неизлечимая болезнь. Однако, мигрень это не приговор: продолжительность жизни людей, страдающих этим заболеванием ничуть не меньше, чем здоровых, болезнь редко приводит к серьёзным осложнениям.
Виды головной боли
Согласно классификации ВОЗ, принято различать следующие типы цефалгии:
- Мигрень;
- Головная боль напряжения (ГБН);
- Кластерная головная боль (КГБ);
- Головная боль, вызванная чрезмерным использованием лекарственных средств (ГБЛ).
Мигрень
Мигрень знакома каждому десятому взрослому жителю планеты. Двое из трех больных переносят боль на ногах, хотя качество их жизни и работоспособность значительно снижаются, а вот каждого третьего приступ укладывает в постель.
Для заболевания характерны рецидивирующие приступы (зачастую на протяжении всей жизни), причем эпизоды могут повторяться с периодичностью от раза в год до раза в неделю.
Как правило, впервые с мигренью человек сталкивается в пору полового созревания (хотя приступы мигрени случаются и у детей), а своего «расцвета» недуг достигает, когда больной находится в возрасте 35-45 лет. Женщины страдают этой болезнью в два раза чаще мужчин, что объясняется гормональными причинами.
Мигрень может сопровождаться аурой (слуховые, зрительные и иные ощущения, предшествующие боли), а может начинаться без предварительных признаков.

1
Мануальная терапия
2
Тракционная терапия

3
Неврология
Симптомы мигрени:
- стойкая головная боль (приступ мигрени может длиться от пары часов до нескольких дней), усугубляющаяся при физической активности;
- нетерпимость к шуму, яркому свету (цвету), непереносимость запахов и вибраций;
- пульсирующая, часто односторонняя боль, отдающая в глазницу (это характерная боль при мигрени);
- раздражительность, раскоординированность;
- сонливость при невозможности уснуть из-за боли;
- тошнота, рвота;
- озноб, сердцебиение, потливость, удушье;
- отсутствие аппетита.
Причины мигрени, к сожалению, до сих пор доподлинно не известны. Ученые считают, что во многом в возникновении недуга «виновата» наследственность, а также сосудистые, нейрохимические и нейрогенные факторы.
В поисках средства от мигрени многие больные бессистемно и бесконтрольно принимают различные обезболивающие. Этого не следует делать! Подобрать подходящую тактику лечения мигрени может только обладающий соответствующей квалификацией специалист!
Головная боль напряжения (ГБН)
Это один из самых распространенных типов головной боли. На периодические приступы ГБН (реже 15 дней в месяц) жалуется едва ли не каждый второй житель планеты; хронической ГБН страдают до 3% взрослых людей.
ГБН обычно начинается в пубертатный период и чаще преследует женщин.
Длительность приступа эпизодической ГБН может измеряться как часами, так и днями (реже). Хроническая же ГБН может терзать больного практически непрерывно, отравляя его жизнь и снижая работоспособность.
Головную боль напряжения больные характеризуют как сдавливающую (сжимающую). Иногда эти ощущения затрагивают и шею.
Кластерная головная боль (КГБ)
Достаточно редко встречающаяся разновидность головной боли: фиксируется менее чем у одного человека на тысячу, причем чаще преследует взрослых людей. Недуг может носить эпизодический и хронический характер.
КГБ присущи частые и недолгие, но весьма тяжелые приступы. Обычно боль «базируется» в области глаз и сопряжена с их покраснением, слезотечением и даже опущением век.
Головная боль, вызванная чрезмерным использованием лекарственных средств (ГБЛ).
Это, так называемый, вторичный тип головной боли, который возникает вследствие постоянного и чрезмерного применения препаратов от ГБ первичного типа (т.е., мигрени, ГБН, КГБ).
ГБЛ страдают преимущественно женщины. Распространенность недуга достигает 7% в некоторых группах населения.
Головная боль, вызванная чрезмерным потреблением лекарств, описывается пациентами как стойкая, стискивающая, давящая. Зачастую приступ начинается во сне и продолжается при пробуждении.
Регулярные сильные головные боли любого типа — серьезный повод обратиться к врачу-неврологу.

1
Рентген

2
Головная боль, диагностика
3
МРТ головного мозга
Диагностика
В диагностике патологии имеют значение тщательно собранный анамнез и жалобы пациента, частота и длительность приступов, их симптоматика, показатели неврологического осмотра. Критерии, указывающие на мигрень:
-
Наличие 5 и больше приступов головных болей, которые продолжались от 3 часов до 3 суток без приема обезболивающих. Головная боль описывается пациентом как односторонняя, пульсирующая, интенсивная, нарушающая привычный образ жизни, зависит от физической нагрузки.
-
Наличие ауры. Подходит только для классической мигрени. Признаки ауры обратимы, проявляются последовательно и длятся не больше 60 минут, после ауры или ее на ее фоне формируется головная боль.
-
Сопровождение приступа вегетативными, сенсорными, двигательными, зрительными нарушениями и расстройством чувствительности.
-
Отсутствие симптоматики других болезней, которые протекают с головной болью (опухоли мозга, психические расстройства, патология позвоночника, сердечно-сосудистые заболевания и прочее).
Проведение неврологического осмотра не обнаруживает локальные изменения нервной системы (рефлексы, потеря/извращение чувствительности, нарушение координации и другое). В сомнительных ситуациях специалист назначает:
- электроэнцефалографию, реоэнцефалографию – оценка биоэлектрической активности и ритмов мозга (при ряде патологий, в том числе и при мигрени, наблюдается ускоренная частота колебаний, их высокая амплитуда);
- МРТ – позволяет оценить сосуды головного мозга, шеи, выявить множественные очаги ишемического происхождения;
- КТ – дает возможность исключить/выявить опухоли мозга, его кисты и аневризмы.
При необходимости назначается рентгенография позвоночника, черепа.
Причины
Мигрень возникает на фоне действия различных внешних и внутренних причин (триггеров), каждая из которых может вызвать очередной приступ:
- умственное и психоэмоциональное перенапряжение;
- постоянные сильные стрессы;
- нарушения сна, недостаточный отдых в ночное время;
- хроническое переутомление (умственное и физическое);
- курение;
- перенесенные травмы головы (даже много лет назад);
- чрезмерная для конкретного человека физическая нагрузка;
- гормональные всплески: период полового созревания, менструация («менструальная мигрень»), беременность;
- употребление продуктов, содержащих тирамин (шоколад, кофе, цитрусовые, орехи, сыр, копчености);
- употребление алкоголя, особенно слабоалкогольных напитков;
- резкие колебания атмосферного давления, перепады температуры воздуха;
- перенапряжение органов чувств: резкий звук, яркий свет, сильный неприятный запах и т.п.;
- пребывание в жарком или душном помещении и т.п.
Для каждого человека есть свои «опасные» факторы. Большинство из них можно вычислить, и в дальнейшем, по возможности, избегать.
Есть ли у меня мигрень?
Определить это с точностью может невролог. Поэтому мы рекомендуем проконсультироваться со специалистом, если Вы испытываете подобную проблему. Чтобы сориентироваться, можно воспользоваться опросником IHS – Международного общества головной боли. Требуется ответить всего на 5 простых вопросов:
- Появляется ли вместе с головной болью тошнота или рвота?
- Длительность головной боли от 4 до 72 часов?
- Пульсирует ли боль?
- Болит ли только одна сторона головы?
- Мешает ли боль привычному течению жизни?
Если вы ответили «да» на 3 вопроса, то вероятность, что речь идет именно о мигрени – 90%. При положительном ответе на 4 вопроса – вероятность 100%.
Наши врачи

Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 40 лет
Записаться на прием

Панков Александр Ростиславович
Врач-невролог
Стаж 41 год
Записаться на прием

Беликов Александр Валерьевич
Врач-невролог, кандидат медицинских наук
Стаж 22 года
Записаться на прием
Обследование
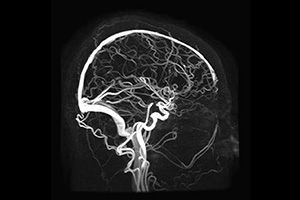
МР-ангиография сосудов головного мозга
Стоимость: 4 000 руб.
Подробнее
Диагностика проводится только между приступами и никогда на высоте боли. При неврологическом осмотре ничего обнаружить не удается. Врач может назначить консультацию для . Обязательно выполняются общеклинические анализы – крови, мочи, иногда – анализ спинномозговой жидкости.
Информативными являются методы нейровизуализации. Это в сосудистом режиме с контрастом и (). Может использоваться сонография, допплерография и другие методы, позволяющие детально исследовать ткани головного мозга и строение сосудов. Случайной находкой бывают кисты, «немые» мелкие инфаркты, диссекция (расслоение) сосудов или их врожденная извитость, аневризмы, удвоение, другие врожденные дефекты.
Инструментальная диагностика помогает выбрать лучшую тактику лечения, а также предупредить возникновение приступов в будущем.
Лечение мигрени
Это сложная и трудная задача, требующая комплексного подхода. Используются несколько групп препаратов, специфичных для лечения мигрени, такие как триптаны, эрготамины. Обычно применяемые анальгетики разного химического строения, нестероидные противовоспалительные средства при мигрени не эффективны. В комбинации с препаратами для купирования приступа мигрени применяются противорвотные лекарства, препараты спорыньи и другие.
Лечение мигрени подразделяется на то, которое проводится в момент приступа, и профилактическое. Для предупреждения приступов также используются препараты разных групп: противосудорожные, антидепрессанты, препараты, расслабляющие мышцы, блокаторы кальциевых каналов, комбинированные средства.
Большое значение имеют немедикаментозные средства профилактики. Это прежде всего размеренный образ жизни, без стрессов и потрясений. Питаться нужно регулярно, без пропусков, голод – важнейший «провокатор» приступа. Семья должна знать об особенностях человека и избегать дома резких запахов, звуков. Пользоваться ТВ и компьютером желательно умеренно, отводя глаза при мелькании кадров.
Лечением мигрени в ЦЭЛТ занимаются неврологи и специалисты . Сначала дифференцируется тип головной боли, которую испытывает пациент. Это не всегда бывает мигрень. После этого проводится необходимое лечение. В распоряжении наших врачей не только лучшие диагностические комплексы, но и эффективные лечебные методики – поведенческая терапия, релаксация, способы обратной биологической связи, иглоукалывание и другие, как проверенные временем и самые современные средства с доказанной эффективностью.
- Вегето-сосудистая дистония
- Остеохондроз
Причины головной боли
Причины цефалгии условно можно разделить на внешние и внутренние.
К первой категории относятся не связанные с какой-то внутренней патологией факторы, провоцирующие появление головной боли:
- особенности климата, метеоусловий (жара, холод, избыток солнца, перепады атмосферного давления и пр.);
- засоренная атмосфера (сильные запахи, дымы, испарения, токсины);
- шумовое загрязнение городской среды;
- реакция на определенные продукты питания, алкоголь;
- физическое и психическое переутомление;
- яркие свет, мигание света и т.д.

1
Головная боль. Диагностика и лечение

2
Тракционная терапия
3
Головная боль. Диагностика и лечение
Ко второй группе относятся цефалгии, связанные с различными заболеваниями.
Так, головную боль могут вызывать:
- Заболевания, затрагивающие головной мозг:
- воспалительные заболевания (менингит, энцефалит и др.);
- травмы головы (черепно-мозговые травмы, сотрясения головного мозга и др.);
- опухолевые новообразования.
- Сосудистая патология (мигрень, вегето-сосудистая дистония, артериальная гипертония).
- Перенапряжения — психоэмоциональные (стресс) и физические (спазмы мышц скальпа, шеи).
- Иные заболевания:
- вирусные и бактериальные инфекции, протекающие с повышением температуры;
- интоксикации, вызванные лекарственными и химическими веществами;
- заболевания эндокринной системы и почек;
- офтальмологические заболевания;
- ЛОР-патология;
- стоматологические заболевания;
- остеохондроз шейного отдела позвоночника и др.
Как проводят диагностику?
Прием у невролога начинается с беседы, во время которой вам могут задать некоторые вопросы:
- Как именно у вас нарушается зрение? Как часто происходят приступы? Через какое время они проходят? После чего они обычно возникают?
- Когда вы стали замечать первые симптомы? Как думаете, с чем это могло быть связано?
- Беспокоят ли вас головные боли?
- Какие заболевания вы перенесли в течение жизни? Есть ли у вас сейчас хронические болезни? Принимаете ли вы какие-либо препараты?
Отвечая на вопросы, постарайтесь предоставить врачу как можно более подробную и точную информацию. Это поможет установить правильный диагноз. Затем проводится неврологический осмотр. Невролог может направить вас на осмотр к окулисту, назначить некоторые исследования и анализы.
Лечение мигрени
Важно то, как человек воспринимает ситуацию и живет со своей болезнью. В большинстве случаев мигрени сопровождают больного на протяжении всей жизни, но при правильно подобранном режиме, разработанном врачами, приступы мигрени можно сократить или сделать менее интенсивными
Лекарственная терапия мигрени бывает разовой и профилактической.
Острый приступ мигрени лечится обезболивающими и противовоспалительными препаратами. Используются популярные анальгетики и производные эрготамина или триптана. При сильных мигренозных болях также используются триптаны. Однако пациентам следует быть осторожными, и не принимать обезболивающие и триптаны чаще двух раз в неделю. Прием большого количества анальгетиков связан с риском развития лекарственной головной боли.
При тошноте и рвоте назначаются противорвотные средства в виде таблеток и инъекций.
Если приступы мигрени встречаются чаще, следует рассмотреть профилактическую терапию, направленную на подавление приступов мигрени. В профилактических целях врач может назначить медикаментозный курс лечения различными препаратами.
Профилактическое лечение мигрени фокусируется на ежедневном приеме лекарств, уменьшающих приступы мигрени. Они не должны снимать боль, но могут быть связаны с обезболивающими.
Для профилактического лечения мигрени используются разные группы препаратов:
- сердечные препараты — пропранолол или флунаризин;
- противоэпилептические препараты — вальпроевая кислота или топирамат;
- антидепрессанты — амитриптилин.