Как проходит консультация врача-кардиолога перед операцией?
Во время приема кардиолог беседует с пациентом, расспрашивает его о симптомах, перенесенных и хронических заболеваниях, изучает медицинскую карту, справки, выписки. Первичный осмотр включает выслушивание сердца с помощью фонендоскопа, измерение артериального давления, частоты пульса. Затем врач назначает исследования, чтобы оценить состояние сердечно-сосудистой системы и риски, связанные с операцией. Лабораторно-инструментальные методы дообследования:
- Электрокардиография помогает обнаружить перенесенный инфаркт, аритмию, другие изменения.
- Мониторинг артериального давления.
- Холтеровское мониторирование — запись электрокардиограммы в течение суток с помощью небольшого устройства, которое фиксируют на теле пациента.
- ЭХО-кардиография — ультразвуковое исследование сердца.
- Стресс-тесты: различные исследования (ЭХО-кардиография, ЭКГ) на фоне физических нагрузок или введения препаратов.
- Спироэргометрия (кардиопульмональный тест): определение потребления кислорода, газообмена, артериального давления, частоты сердечных сокращений, регистрация ЭКГ во время физических нагрузок.
- Коронарография — рентгенография с введением рентгеноконтрастного раствора в венечные артерии, кровоснабжающие сердечную мышцу. Это «золотой стандарт» в диагностике ишемической болезни сердца.
- Определение липидного спектра крови: : общего холестерина, триглицеридов, липопротеиды низкой и высокой плотности.
- Определение других биомаркеров.
По результатам осмотра и обследования пациента врач-кардиолог дает свои рекомендации:
- Назначает лечение, которое помогает скорректировать нарушения со стороны сердечно-сосудистой системы перед операцией.
- Обсуждает ситуацию с анестезиологом, в результате чего может измениться подход к проведению анестезии.
- Выявляет факторы риска, противопоказания к хирургическому вмешательству. Иногда операция может быть отменена именно из-за проблем с сердцем. В таких случаях пациентам назначают другие методы лечения, может быть проведено малоинвазивное вмешательство.
- Участвует в составлении плана ведения пациента в послеоперационном периоде.
- Дает пациенту рекомендации. Например, кардиолог может отменить некоторые препараты, дать рекомендации по питанию.
Первостепенные задачи врача-кардиолога при работе с пациентом перед операцией — обеспечить безопасность, снизить риск осложнений. Мультидисциплинарный подход и следование современным международным рекомендациям позволяют решать эти задачи в клинике «Евроонко» максимально эффективно. Наш кардиолог работает в тесном сотрудничестве с хирургами, анестезиологами, занимается ведением пациентов в послеоперационном периоде. Благодаря этому мы добиваемся высоких показателей успешного лечения онкологических больных с сопутствующими сердечно-сосудистыми патологиями даже в сложных случаях.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы:
- http://congress-ph.ru/
- https://scardio.ru/
- https://www.rmj.ru/
- https://pubs.asahq.org/
- https://www.ncbi.nlm.nih.gov/
- https://www.health.harvard.edu/
- https://choosingwiselycanada.org/
- https://choosingwiselycanada.org/
Когда обращаться к врачу?
Если человек испытывает волнение по поводу наличия экстрасистолии, то ему стоит обратить внимание на свой образ жизни, отказаться от вредных привычек, соблюдать режим труда и отдыха, избегать стрессов, правильно питаться. У большинства людей эти меры приведут к меньшей частоте возникновения эпизодов экстрасистолии.. Обратиться к кардиологу необходимо, если:
Обратиться к кардиологу необходимо, если:
• вы ощущаете боль в сердце и частые приступы тахикардии;
• сердечная мышца работает неровно, с перебоями, наблюдаются постоянные замирания и толчки;
• наблюдаются другие симптомы, которые вы связываете с возможной сердечной патологий;
• сопутствующих симптомов нет, но количество внеочередных сердечных сокращений превышает 15 в минуту.
В этом случае следует обязательно выяснить причину возникновения частых экстрасистол и при необходимости пройти курс лечения. Это поможет предотвратить развитие тяжелой се
Лёгочная одышка
По названию понятно, что причиной такой одышки являются многообразные заболевания органов дыхания, и в первую очередь хроническая обструктивная болезнь лёгких или ХОБЛ, что раньше именовалось «хронический бронхит курильщика», и бронхиальная астма. Лёгочная одышка может усиливаться в период обострения, что связано с сезонностью: при ХОБЛ, как правило, в холодное время, при бронхиальной астме — в период цветения.
Этот вариант одышки подразделяют:
- Инспираторная одышка не позволяет вдохнуть, что возможно при сдавлении лёгкого избыточной жидкостью — плеврит или воздухом — пневмоторакс, при слабости мышц из-за их паралича. Такая одышка развивается при неэластичной ткани лёгкого, что получается при замещении её рубцовой тканью при ХОБЛ и туберкулёзе, при наличии опухоли или метастазов. Лёгкое не способно расправиться до достаточного объёма и это приводит к дополнительным дыханиям с осознанием неприятных ощущений — одышке.
- Экспираторную одышку создаёт сложность при выдохе, когда выходу струи воздуха мешает малый просвет бронхов — бронхиальная обструкция. Этот вид возникает при бронхиальной астме и эмфиземе, раке бронха. Для выхода мало только сокращения мышц, ответственных за процесс дыхания, требуется помощь мышц плечевого пояса и брюшного пресса.
- Смешанная одышка — та, которую нельзя подвести под два первых.
Как распознать и устранить «сердечное буйство»
Обнаружив у себя проявления экстрасистолии, дистоник обращается к врачу. Выслушав жалобы больного и собрав анамнез, он уже может поставить предварительный диагноз. Подтверждается он с помощью ЭКГ и УЗИ сердца.
Ультразвуковое исследование, как правило, не выявляет никаких патологических изменений сердечной мышцы.
На ЭКГ видны все типы экстрасистол. Они определяются как наслаивание одного импульса на другой, либо как расширения и деформации.
В сомнительных случаях врач может назначить дополнительное обследование в виде ЭКГ-мониторинга по Холтеру. Это более трудоемкий процесс. Во время него наблюдение за пациентом производится в течение 1–2 суток. К нему подключают портативный аппарат, постоянно фиксирующий работу сердца и в покое, и в состоянии бодрствования. Затем вся информация поступает в компьютер и расшифровывается с помощью специальной программы.
Лечение экстрасистолии при ВСД направлено на нормализацию работы нервной системы и установление психического равновесия.
Сразу стоит отметить, что сердечные, антиаритмические препараты в данной ситуации неэффективны, а в отдельных случаях даже могут навредить.
Седативные препараты в виде Валерианы сыграют определенную роль, но они начинают действовать через 1час после приема. Более эффективными будут Корвалол или Валидол.
Самым действенным методом станет прием психотропных препаратов в виде бензодиазепиновых транквилизаторов. Они восстановят и стабилизируют сердечный ритм, уберут тахикардию и обязуют сердце биться ровно. Кроме этого, транквилизаторы снизят уровень адреналина в крови. Это поможет устранить тревожность и беспокойство, избавит от чувства страха.
В терапии экстрасистолий положительный эффект оказывают дыхательные упражнения. Во время приступа пациенту рекомендуют дышать глубоко и ровно, что помогает немного сбросить напряжение.
В межприступный период можно принимать настои успокоительных трав: ромашки, липы, мелиссы, лаванды и др. Рекомендуют также периодически проходить курс физиотерапии.
На форумах, посвященных проблемам ВСД, люди освещают вопрос экстрасистолии. Одни пугаются этого состояния и просят совета, как избежать его повторов. Другие же, наоборот, успокаивают и утверждают, что при дистонии это нормально и не стоит этого бояться. Рекомендуют заниматься спортом в умеренном количестве или просто в течение дня больше двигаться, подвергать себя закаливающим процедурам в виде обливания прохладной водой, отказаться от вредных привычек.
Многие советуют «относиться ко всему философски и вести размеренную жизнь».
Экстрасистолия при нейроциркуляторной дистонии – один из неприятнейших ее симптомов, доставляющий массу дискомфортных ощущений. Но не стоит ее бояться и опасаться за свое здоровье. Это один из тех признаков, который, при отсутствии сердечных заболеваний, носит исключительно неврологический характер
Уделяя внимание своему психическому здоровью, вы сможете сократить частоту приступов, и избавите себя от других проявлений ВСД
Одышка при болезнях крови
Такой вариант одышки возникает при неполноценности строения или недостаточном числе эритроцитов — главных транспортёров газов в крови. Развивается при большой кровопотере, при анемии от недостатка железа или витамина В, и болезнях, где анемия является симптомом или осложнением. Классифицируют её по стандарту, поскольку повышение активности усугубляет одышку. В общем, анемия достаточно частое состояние, и этот вид одышки должен бы тоже быть в лидерах среди подобных, тем не менее, такая одышка отмечается очень нечасто, потому как на первый план выходят другие симптомы, более тягостные, и одышка на их фоне почти незаметна. Ведь одышка — это ощущение.
В Международной клинике Медика24 не осуществляется лечение острых сосудистых нарушений, включая транзиторные нарушения мозгового кровообращения, а также все виды острых нарушений мозгового кровообращения со стойким поражением мозговой ткани, в т.ч. геморрагический и ишемический инсульты. В случае подозрения на возникновение данного состояния, согласно требованиям законодательства Российской Федерации — Порядок оказания медицинской помощи больным с острыми нарушениями мозгового кровообращения (утв. Министерства здравоохранения РФ от 15 ноября 2012 г. № 928н) —
надлежит обратиться на горячую линии Московской службы экстренной и неотложной помощи для последующей госпитализации в территориальный сосудистый центр.
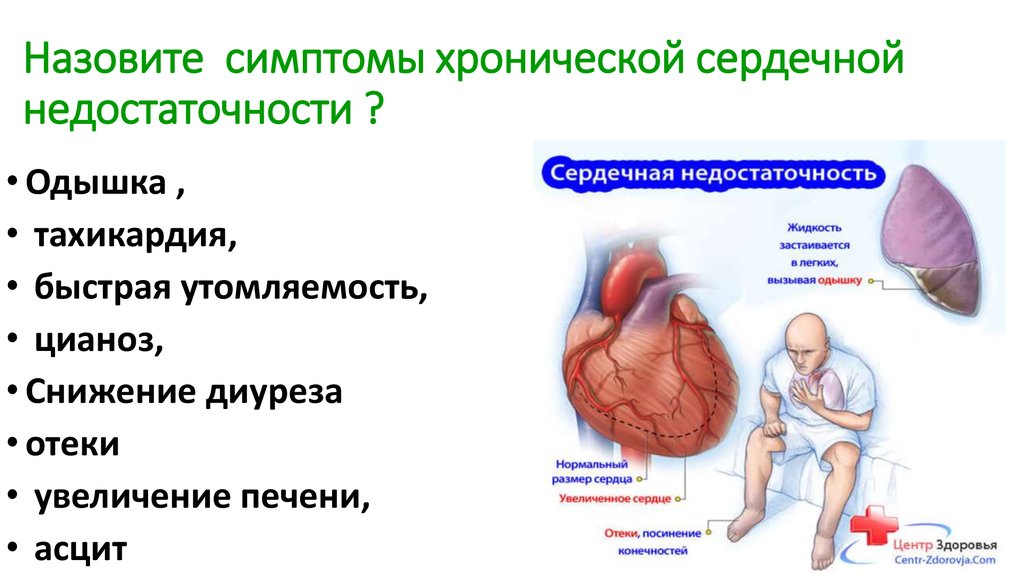
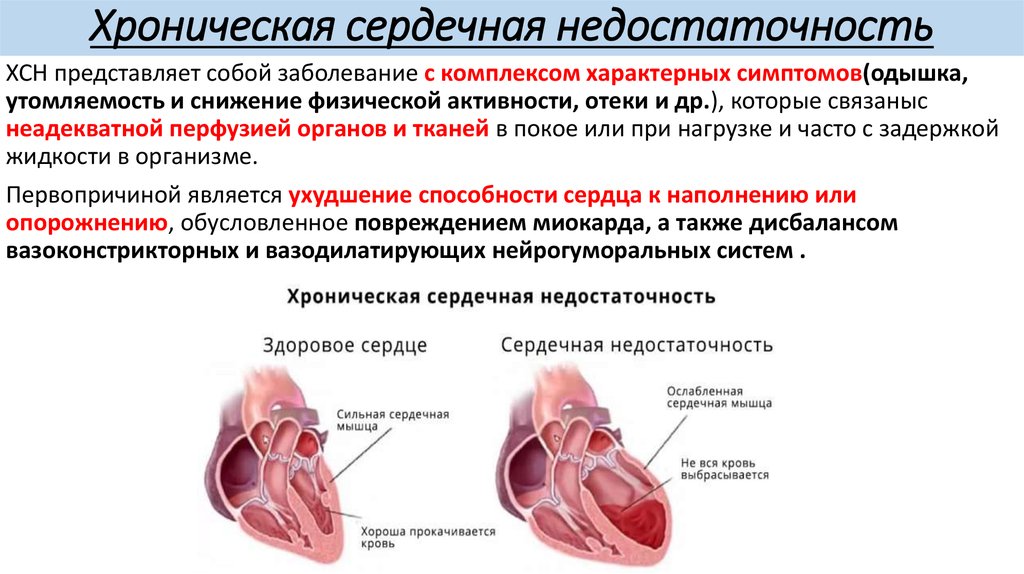
Причины сердечной недостаточности
Существует множество причин развития сердечной недостаточности
Среди них наиболее важное место занимает ишемическая болезнь сердца или недостаточность кровоснабжения сердечной мышцы. Ишемия, в свою очередь, бывает вызвана закупоркой сосудов сердца жироподобными веществами
Инфаркт также может стать причиной сердечной недостаточности вследствие того, что какая-то часть ткани сердца отмирает и зарубцовывается.
Артериальная гипертония — еще одна распространенная причина развития недостаточности. Сердцу требуется намного больше усилий, чтобы продвигать кровь по спазмированным сосудам, что приводит, в результате, к увеличению его размеров, в частности, левого желудочка. В дальнейшем развивается слабость сердечной мышцы или сердечная недостаточность.
К причинам, влияющим на развитие сердечной недостаточности, относятся и сердечные аритмии (нерегулярные сокращения). Опасным для развития заболевания считается количество ударов более 140 в минуту, т.к. нарушаются процессы наполнения и выброса крови сердцем.
Изменения со стороны клапанов сердца приводят к нарушениям наполнения сердца кровью и также могут явиться причиной развития сердечной недостаточности. Проблема обычно бывает вызвана внутренним инфекционным процессом (эндокардит) или ревматическим заболеванием.
Воспаления сердечной мышцы, вызванные инфекцией, алкогольным или токсическим поражением, также приводит к развитию сердечной недостаточности.
Следует добавить, что в некоторых случаях невозможно установить точную причину, вызвавшую недостаточность. Такое состояние называется идиопатической сердечной недостаточностью.
Диагностика сердечной недостаточности
При помощи стетоскопа врач выслушивает необычные шумы в легких, возникающие вследствие присутствия жидкости в альвеолах. Наличие жидкости в той или иной области организма можно обнаружить также при помощи рентгена.
Доктор выслушивает шумы в сердце, возникающие при наполнении и выбросе крови, а также при работе клапанов сердца.
Посинение конечностей (цианоз), часто сопровождаемое ознобом, свидетельствует о недостаточной концентрации кислорода в крови и является важным диагностическим признаком сердечной недостаточности.
Отечность конечностей диагностируется при надавливании пальцем. Отмечается время, требуемое для разглаживания области сжатия.
Для оценки параметров сердца используются такие методики, как эхокардиограмма и радионуклидная кардиограмма.
При катетеризации сердца тонкая трубка вводится через вену или артерию непосредственно в сердечную мышцу. Данная процедура позволяет измерить давление в сердечных камерах и выявить место закупорки сосудов.
Электрокардиограмма (ЭКГ) позволяет графически оценить изменения размера и ритма сердца. Кроме того, с помощью ЭКГ можно увидеть, насколько эффективна лекарственная терапия.
Каковы защитные силы организма для борьбы с недостаточностью?
В случаях, когда орган или система организма не в состоянии справляться со своими функциями, включаются защитные механизмы и другие органы или системы принимают участие в решении возникшей проблемы. То же наблюдается и в случае сердечной недостаточности.
Во-первых, происходят изменения со стороны сердечной мышцы. Камеры сердца увеличиваются в размере и работают с большей силой, чтобы большее количество крови поступало к органам и тканям.
Во-вторых, увеличивается частота сердечных сокращений.
В-третьих, запускается компенсаторный механизм, называемый ренин-ангиотензиновой системой. Когда количество крови, выбрасываемое сердцем, сокращается и меньше кислорода поступает ко внутренним органам, почки немедленно начинают выработку гормона — ренина, который позволяет задерживать соль и воду, выводимые с мочой, и возвращать их в кровяное русло. Это приводит к увеличению объема циркулирующей крови и повышению давления. Организм должен быть уверен, что достаточное количество кислорода поступает к мозгу и другим жизненно важным органам. Этот компенсаторный механизм, однако, эффективен только на ранних стадиях болезни. Сердце оказывается не способным в течение многих лет работать в усиленном режиме в условиях повышенного давления.
Лечение
В зависимости от вида патологии лечение проводится под руководством кардиолога, невролога, сосудистого хирурга, нейрохирурга, кардиохирурга, флеболога, ревматолога. Неотложные состояния требуют помощи реаниматолога. Существуют консервативные и хирургические методы лечения ССЗ.
К консервативным методам относится:
-
медикаментозная терапия – лекарства назначают в зависимости от диагноза;
-
плазмаферез, аутогемотрансфузия – в терапии ревмокардита;
-
тромболизис – растворение тромба при артериальных эмболиях;
-
физиотерапия – в лечении хронических расстройств мозгового кровообращения, облитерирующего тромбангиита.
Хирургические методы лечения ССЗ:
-
тромбэмболэктомия – хирургическое удаление тромба при неэффективности или противопоказаниях к тромболизису;
-
тромбэктомия – при тромбозе глубоких вен;
-
стентирование периферических сосудов и коронарных артерий – при атеросклерозе,
-
протезирование сердечных клапанов – при эндокардите;
-
стереотаксическая аспирация гематомы – при геморрагическом инсульте.
Сегодня редко выполняются открытые хирургические вмешательства, предпочтение отдаётся сосудистой хирургии – это способствует скорейшему восстановлению больного, минимизации послеоперационных осложнений. Тем не менее после лечения тяжёлых ССЗ пациенты чаще всего нуждаются в длительной реабилитации.
Почему мы
- Врачи. У нас ведут приём специалисты высшей квалификационной категории, обладатели учёных степеней, с большим опытом работы в ведущих российских клиниках.
- Индивидуальный подход. Врач разработает индивидуальный план обследования и лечения для каждого пациента в соответствии с причиной развития и клинической картиной заболевания.
- Комплексность. Терапевты нашей клиники работают в тесном взаимодействии с другими специалистами — кардиологами, гематологами, психотерапевтами. Это обеспечивает эффективное лечение одышки различного генеза.
- Экспертное оборудование. Все исследования проводятся на современном оборудовании и отличаются высокой точностью.
- Комфорт. Все консультации, исследования и лечение проводятся в рамках нашего госпиталя, что позволяет нашим пациентам экономить силы и время.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Симптомы кифосколиотической болезни сердца
Среди самых распространенных симптомов кифосколиотической болезни сердца:
- болевые ощущения в области грудной клетки, спины;
- одышка;
- проблемы с дыханием, ощущение сдавливания грудной клетки;
- учащенное сердцебиение;
- плохая переносимость физических нагрузок;
- онемение рук и ног, отеки, холодная кожа конечностей;
- повышенная потливость;
- синюшная окраска кожи и слизистых оболочек.
В некоторых случаях кифосколиотическая болезнь сердца на первых стадиях своего развития может протекать бессимптомно до тех пор, пока не разовьется серьезная степень кислородного голодания. Это еще раз подтверждает необходимость регулярных обращений к врачу-кардиологу даже в том случае, если Вас ничего не беспокоит. Если же имеются нарушения осанки, искривление позвоночника и Вы давно не были у кардиолога – не медлите, записывайтесь прямо сегодня на прием к нашим специалистам!
Наша клиника многопрофильная, а это значит, что при необходимости Вашим лечением займутся не только кардиологи, но и опытные невропатологи, ортопеды, мануальные терапевты и инструкторы по лечебной физкультуре.
Соколова С.В., терапевт. Кардиология в ОН КЛИНИК: как снизить риск наступления инфаркта.
Диагностика и лечение кифосколиотического сердца в ОН КЛИНИК
При кифосколиозе и подозрении на кифосколиотическую болезнь пациенту предложат ЭКГ, эхокардиографию, компьютерную томографию, перфузию сердца, вентиляцию легких и лабораторные исследования. Методы диагностики направлены на то, чтобы определить наполняемость легких воздухом и способность сердца перекачивать кровь в достаточных объемах.
Лечение кифосколиотического сердца направлено на замедление прогрессирования заболевания и улучшение качества жизни пациента. Врачи-кардиологи ОН КЛИНИК в процессе проведения терапии добиваются купирования дыхательной недостаточности и нарушений газообмена, а также ликвидируют или уменьшают симптомы сердечной недостаточности, проявление которых возможно при кифосколиотическом сердце.
Преимущества лечения в нашей клинике
- С первой минуты обращения в ОН КЛИНИК Вашим здоровьем займется команда врачей-профессионалов, чей успешный опыт работы составляет десятки лет и кто успел заслужить от пациентов тысячи благодарных отзывов.
- В нашей клинике для диагностики и лечения применяется современное оборудование от ведущих мировых производителей.
- Своим пациентам мы предлагаем только проверенные и эффективные методы лечения, основанные на зарубежных и отечественных достижениях в области кардиологии.
- У нас понятные и фиксированные цены на лечение, без скрытых переплат. Также у нас постоянно действуют различные скидочные акции.
- Предлагаем возможность посещения клиники в удобное для Вас время, без выходных. Все наши филиалы находятся в центре города, недалеко от метро.
Запишитесь на консультацию к нашим кардиологам прямо сейчас! Мы сделаем все, чтобы болезнь отступила.
Автор статьи
Бисеков Саламат Хамитович
Главный врач ОН КЛИНИК на Цветном, хирург, флеболог, КМН
Виды одышки
Ощущение одышки возникает в момент поступления в дыхательный центр, находящийся в стволе головного мозга, сигнала от рецепторов, расположенных в эпителии дыхательных путей.
Респираторные сигналы обрабатываются с учетом поведенческого, интеллектуального и ситуационного сигнала.
Одышка – это симптом болезни, а не сама болезнь.
Поэтому ее этиологию можно определить как возникающую из четырех основных категорий:
- Центральная – заболевания нервной системы с нарушением функционирования дыхательного центра, при неврозах и другой функциональной патологии центральной нервной системы.
- Легочная – наблюдается при заболеваниях легких (пневмонии, хроническая обструктивная легочная болезнь, бронхиальная астма, легочный фиброз) и грудной клетки.
- Сердечная – симптом сердечной недостаточности при инфаркте миокарда, миокардите, кардиомиопатиях, пороках сердца и др.
- Гематогенная – любые виды анемий, влияние на дыхательный центр изменений кислотности крови и токсических продуктов метаболизма при отравлениях, печеночной недостаточности, декомпенсированном сахарном диабете и др.
При разных заболеваниях одышка воспринимается по-разному, но в любом случае отличается от учащения дыхания, которое возникает на фоне физической активности у здоровых людей.
Обратите внимание!
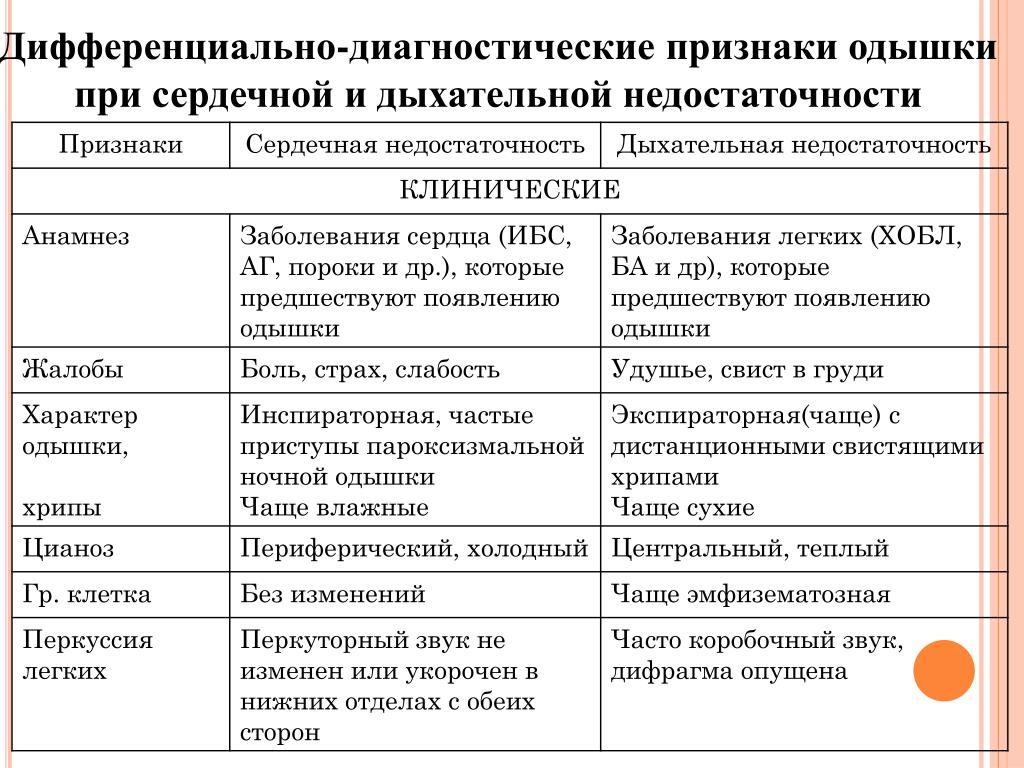
Отличия сердечной и легочной одышки:
- При сердечной одышке сердце не справляется с нагрузкой, образуется застой и нарушается газообмен, что провоцирует учащенное дыхание.
- Легочная одышка появляется из-за скопления мокроты в органах дыхательной системы и сопровождается кашлем.
Кардиальное диспноэ в отличие от легочного протекает без экспираторных затруднений (короткого вдоха и затрудненного выдоха). В вертикальном положении и в покое состояние улучшается. При легочной одышке наблюдается гипоксемия (пониженное содержание кислорода в крови), респираторный ацидоз (накопление в крови большого количества углекислого газа) и гиперкапния (избыточное количество CO2 в крови).
Одышка является субъективным ощущением. Дифференцировать ее интенсивность может только сам пациент. Однако в любом случае, если вы почувствовали нехватку воздуха, лучше обратиться к врачу и установить причину недомогания. Одышка часто является симптомом серьезной патологии, способной привести к инвалидизации. Чтобы избежать тяжелых заболеваний, запишитесь на прием к врачу и пройдите обследования, не откладывая.
Как формируется одышка
Сложно формируется, настолько непросто, что до настоящего времени не определились окончательно с теорией появления одышки. Пока остановились на том, что напряжение дыхательной мускулатуры грудной клетки при дыхании не соответствует её растяжению, о чём ставится в известность головной мозг, «включающий» одышку. Человек это несоответствие ощущает в виде неприятного неполноценного и недостаточного вдоха.
Это только один из механизмов, очевидно, что могут существовать и другие пути, приводящие к одышке. К примеру, при кардиальной патологии одышку инициирует замедление тока крови по сосудам лёгких. Сердце не способно к активной работе, скорость кровотока падает, что изменяет нормальный газообмен: кислорода в крови меньше, она как бы уже не обеднённая венозная, но ещё и не совсем артериальная. Неадекватный газовый состав крови раздражает дыхательный центр головного мозга, который отправляет импульсы на учащение дыхания, чтобы большим числом вдохов компенсировать плохое качество крови.
Центральная нервная система не только активизирует мышцы грудной клетки, участвующие в процессе дыхания, но ещё и осознаёт, как неприятна одышка. Чем интенсивнее раздражители и более выражено нарушение дыхательной функции, тем выше степень одышки.
Механизм развития одышки позволил её подразделение на варианты, указывающие на связь не с определёнными болезнями, а патологией систем: дыхательной, сердечно-сосудистой, головного мозга или крови.
Особенности при различных заболеваниях
Болевые ощущения могут иметь особенности в зависимости от болезни, вызывающей их.
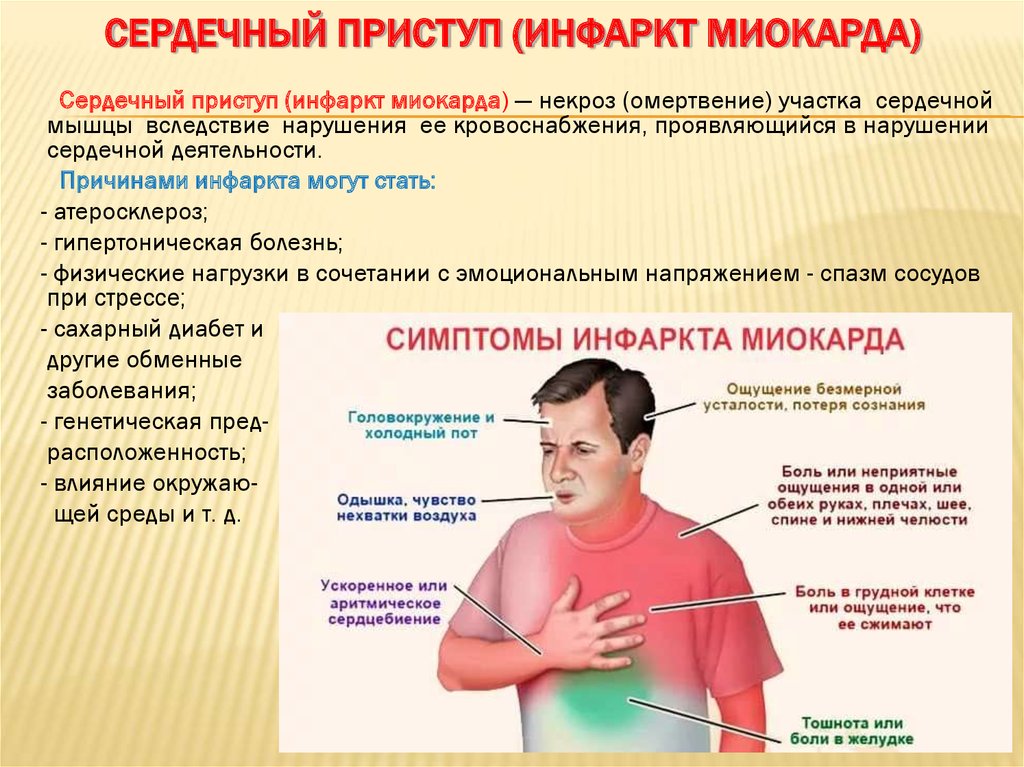
Инфаркт миокарда
Плохое кровоснабжение сердечной мышцы может стать причиной ее некроза, который проявляется следующими симптомами:
- жгучая острая боль;
- приступ длится более получаса;
- присутствуют дополнительные симптомы (одышка, тошнота, паника и потливость);
- боль отдают в левую часть тела.
Стенокардия
Сильный болевой синдром давящего характера. Возникает это ощущение после определенного напряжения и сохраняется на протяжении получаса. Главный признак — облегчение состояние после приема нитроглицерина.
Миокардит
Состояние характеризуется воспалением сердечной мышцы, ноющая боль возникает периодически. Чем больше распространяется воспаление, тем длительнее и интенсивнее боли.
Поражение клапанов
Болевые ощущения отличаются локализацией (все зависит от степени повреждения клапанов). Обычно боль ноющая и тупая, возникающая периодически, вместе с этим сбивается сердечный ритм, начинается одышка.
Кардиомиопотия
Патологический процесс сопровождается сжимающимися, тянущими болями, четкую локализацию которых сложно определить. Купировать синдром нитроглицерином удается не всегда.