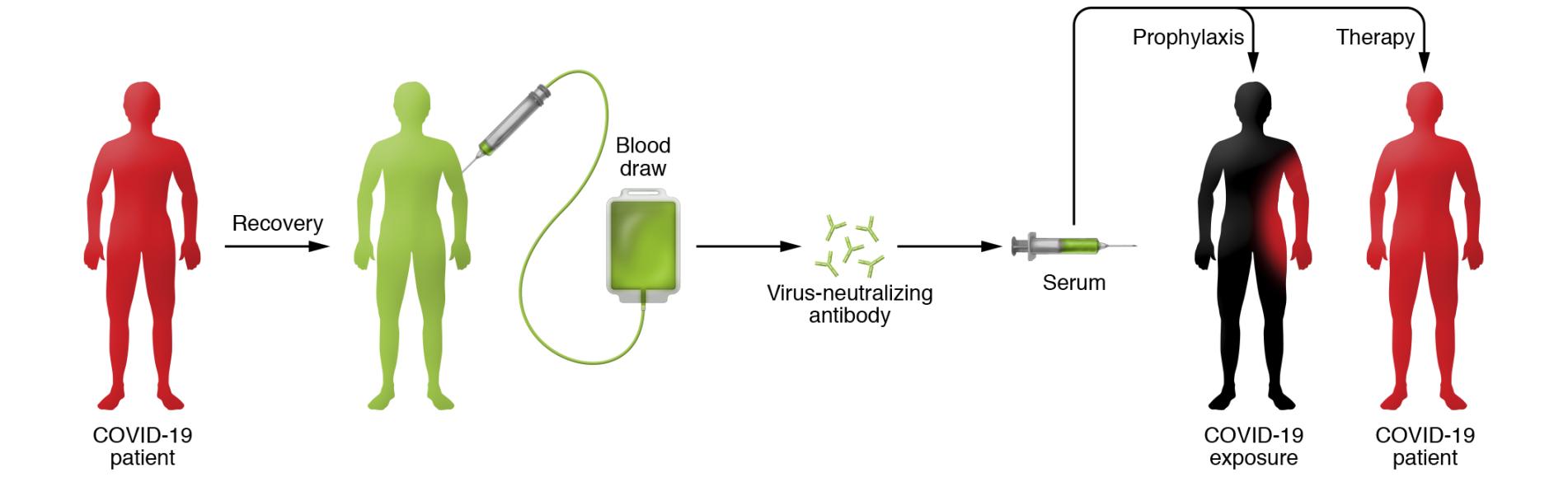
Психические расстройства и расстройства поведения у больных COVID-19
Острая реакция на стресс может выражаться как в гиперкинетической, так и в гипокинетической форме, то есть как в виде выраженного психомоторного возбуждения, так и в виде замедления психических и двигательных процессов. В этом случае пациентам необходимо оказывать медикаментозную и немедакаментозную психиатрическую помощь совместно с основным курсом лечения.
Тревожные и тревожно-депрессивные расстройства необходимо корректировать с помощью переключения внимания пациентов с глобальной проблемы COVID-19 на более личные темы. Мысль о том, что временная изоляция необходима для заботы о здоровье близких, может стать сдерживающим фактором для прогрессирования расстройства.
Соматоформные расстройства могут возникать не только у зараженных COVID-19, но и у лиц с высокой тревожностью, склонных к ипохондрии. Постоянный информационный поток и непрерывное информирование о симптомах болезни могут вызвать ощущения, похожие на симптомы COVID-19 даже у здоровых людей. В этих случаях необходимо прибегнуть к дозированию новостного потока для снижения уровня тревожности.
Панические атаки — еще одна распространенная реакция на стресс, связанная с чувством неизвестности. Атаки, как правило, сопровождаются страхом смерти, тревогой, а также соматическими реакциями: частым сердцебиением, повышением давления, дрожью, ощущением нехватки воздуха и т.д.
Как и в случае с паническими атаками, вызванными стрессовыми ситуациями, из атаки, спровоцированной страхом COVID-19, можно выйти с помощью переключения внимания и концентрации на позитивных мыслях. Помимо этого пациенту требуется психологическая помощь, направленная на осознание того факта, что коронавирус излечим, а смертность от него не превышает порог 3,4% от всех заболеваний, по данным ВОЗ .
Эмоционально неустойчивые личностные расстройства также могут являться реакцией на заражение COVID-19. Они выражаются во вспышках гнева, изменчивом настроении, приступах агрессии. Данные состояния могут быть как импульсивного, так и пограничного типа.
В импульсивной форме у пациентов наблюдаются более ярко выраженные гневливые реакции, жестокость, а также склонность к угрожающим действиям и заявлениям.
При пограничном типе расстройств наблюдаются выраженные эмоциональные колебания, состояние опустошенности, ощущение бессмысленности происходящего. Велик риск возникновения аутоагрессии, то есть агрессии, направленной на причинение вреда собственному здоровью вплоть до суицидальных попыток.
В случае появления признаков данной патологии, необходима незамедлительная консультация специалиста-психиатра. Он должен оценить соматическое состояние пациента и определить тип терапии (медикаментозной или немедикаментозной). Суицидальные мысли могут наблюдаться у пациентов в связи со страхом мучительной смерти, чрезмерным информационным потоком, а также длительной изоляцией и обострением внутрисемейных конфликтов.
Специалисты НМИЦ психиатрии и наркологии им.В.П. Сербского отмечают, что в группе суицидального риска также находятся люди, потерявшие работу или испытывающие финансовые проблемы вследствие пандемии. Если пациент испытывает повышенный стресс из-за перемен, связанных с пандемией (финансовые сложности, потеря работы, проблемы в личных отношениях), ощущает себя бременем для близких, жалуется на постоянное чувство безысходности — риск возникновения суицидальных мыслей или действий повышается. Это сигнал для специалистов о том, что необходима незамедлительная консультация врача-психиатра.
Алкогольная зависимость может стать следствием попытки снятия стресса и тревожности в период пандемии. Врачам необходимо информировать пациентов о риске чрезмерного употребления алкоголя, так как он оказывает антидепрессивное влияние лишь в период употребления. В постинтоксикационный период алкоголь, напротив, вызывает повышение уровня стресса и тревожности.
Важно предупреждать пациентов о том, что алкоголь может не только снизить эффективность препаратов для лечения но и полностью нивелировать их действие, что, в свою очередь, может привести к осложнениям, связанным с коронавирусной инфекцией. В случаях когда профилактическая беседа не приносит пользы, может потребоваться консультация врача-нарколога, а также психоневролога и психолога
Стадии деменции
Одна из основных задач, которые стоят перед родственниками пациента, перенесшего коронавирус, как можно раньше распознать признаки деменции и оказать необходимую помощь. Болезнь у всех протекает по-разному. Специалисты выделяют несколько стадий деменции:
- Первая стадия. Пациент понимает, что что-то с ним происходит не так. Он осознает, что из памяти вылетают простые сведения: имена близких, домашний адрес. На этом этапе больной адекватно оценивает свое состояние и не отрицает, что нуждается в лечении.
- Вторая стадия. Провалы в памяти учащаются. Наблюдаются резкие вспышки агрессии, частая перемена настроения, больной без повода впадает в депрессию и отказывается идти на контакт. Он перестает контролировать свое поведение, игнорирует необходимость приема лекарств, становится неряшливым.
- Третья стадия. Клетки мозга разрушены в значительной степени: у пенсионеров появляется склонность к бродяжничеству, они перестают узнавать близких. Часто появляются нарушения речи, исчезает критическое мышление (больной может перестать мыться, менять одежду, выполнять простые гигиенические процедуры).
К сожалению, деменция не лечится. Родственникам приходится практически полностью менять уклад жизни, подстраиваясь под нужды и интересы больного. Ситуация усугубляется, когда речь идет о лежачих людях — с такими пациентами приходится находиться рядом круглосуточно
Важно действовать по четкому плану и выполнять все рекомендации врача. Продуманный режим дня, правильное питание, умеренная двигательная активность — это основные условия сохранения остатков интеллекта.
COVID-19 и защитные реакции пациентов
Остановимся подробнее на негативных защитных реакциях, которые могут возникнуть у пациентов, зараженных коронавирусной инфекцией, согласно информационному письму, составленному сотрудниками НМИЦ психиатрии и наркологии им. В.П. Сербского .
Отрицание — пациент может отрицать сам факт заболевания. На стадии отрицания рекомендуется предоставить пациенту исчерпывающую информацию, касающуюся его заболевания, методов лечения, последствий промедления, а также, по возможности, дать время на принятие болезни
Однако важно помнить, что затяжная стадия отрицания может привести к негативным последствиям. Врачебные пояснения должны подчеркивать серьезность ситуации, но излишней драматизации также не следует допускать
Агрессия — может быть вызвана вынужденной изоляцией и нарушением привычного образа жизни.
Избегание — выражается в уменьшении контактов, безличии к собственной судьбе и отказе от медицинской помощи.
Подозрительность — пациент может решить, что заражение произошло умышленно либо результат анализов подделан.
Для предотвращения перечисленных реакций от врачей требуется максимальная открытость в работе с пациентами.
Задача врача — установить доверительные отношения с пациентом и своевременно информировать его о результатах обследования, прогнозах и сроках лечения.
Деменция и COVID-19
Исследования показали, что у людей с деменцией наблюдается повышенная заболеваемость и смертность от COVID-19. У многих имеются сопутствующие заболевания, связанные с плохим исходом COVID-19, такие как сердечно-сосудистые заболевания, диабет, гипертония и ожирение.
Люди с деменцией более подвержены риску инфицирования COVID-19, но может ли эта болезнь усугубить существующую деменцию или вызвать развитие деменции?
Возможно, у людей с деменцией SARS-CoV-2 легче проникает в головной мозг, поскольку поврежден гематоэнцефалический барьер. Это может объяснить утяжеление симптомов, отмечаемых у людей с деменцией после COVID-19.
Другим риском COVID-19 и особенно тяжелых форм этого заболевания является тромбоз, являющийся причиной инсультов. Согласно исследованию, инсульт может удвоить риск развития деменции.
Ученые бьют тревогу: эпидемия коронавируса перерастает в эпидемию деменции
По мнению многих экспертов, коронавирус в разной степени поражает клетки головного мозга. Согласно результатам длительных исследований, 65% пожилых пациентов, перенесших COVID-19 в тяжелой форме, испытали на себе синдром спутанного сознания. По словам одного из ученых, пенсионеры находятся в основной группе риска. Из-за приема сильнодействующих препаратов, интоксикации и кислородного голодания мозг становится ослабленным. Больные теряют способность адекватно реагировать на перепады температуры, смену обстановки, поездки в транспорте. Некоторые эксперты заявляют, что пандемия постепенно перерастает в эпидемию психических заболеваний.
Именно поэтому так важно уделять внимание пожилым родственникам. Во-первых, близким следует предпринять все меры, чтобы уберечь пенсионеров от заражения. Важно избегать нежелательных контактов, отказаться от посещения магазинов и поездок в переполненном общественном транспорте
Медики утверждают, что предупредить коронавирус проще, чем вылечить его и восстановиться без последствий.
Важно избегать нежелательных контактов, отказаться от посещения магазинов и поездок в переполненном общественном транспорте. Медики утверждают, что предупредить коронавирус проще, чем вылечить его и восстановиться без последствий.. Тем людям, чьи близкие уже заболели COVID-19, следует контролировать строгое соблюдение рекомендаций врача
После выписки придется приложить все усилия, чтобы реабилитация была как можно более эффективной. Важно наблюдать за поведением и настроением пенсионера. Если наблюдаются странности, человек заговаривается, путается в словах, забывает простые вещи, это повод снова обратиться к специалисту, который подскажет — временное это явление или клетки мозга поражены, и деменции избежать не удалось.
Тем людям, чьи близкие уже заболели COVID-19, следует контролировать строгое соблюдение рекомендаций врача. После выписки придется приложить все усилия, чтобы реабилитация была как можно более эффективной
Важно наблюдать за поведением и настроением пенсионера. Если наблюдаются странности, человек заговаривается, путается в словах, забывает простые вещи, это повод снова обратиться к специалисту, который подскажет — временное это явление или клетки мозга поражены, и деменции избежать не удалось.
Актуальность проблемы
С начала пандемии COVID-19 во всем мире было подтверждено более 425 миллионов случаев заражения SARS-CoV-2. Во всем мире почти 6 миллионов человек умерли от этой инфекции. У некоторых людей симптомы COVID-19 затягиваются, эксперты описали это состояние как длительный COVID — когда человек не выздоравливает в течение нескольких недель или месяцев после появления симптомов. Симптомы длительного COVID различны, но некоторые из них являются более распространенные, такие как усталость, одышка, кашель и боль в суставах. Другие респираторные вирусные инфекции также связывают с неврологическими и психиатрическими последствиями.
И, похоже, COVID-19 не является исключением, поскольку многие люди сообщают о неврологических симптомах после инфицирования SARS-CoV-2. Эти симптомы могут включать:
- «туман в мозгу» — снижение способности ясно мыслить
- беспокойство
- трудности с памятью и концентрацией внимания
- трудности со сном
- изменения настроения
В настоящее время врачи изучают, как COVID-19 может повлиять на нейрокогнитивные функции и может ли это увеличить риск развития деменции.
Общие рекомендации по борьбе со стрессом
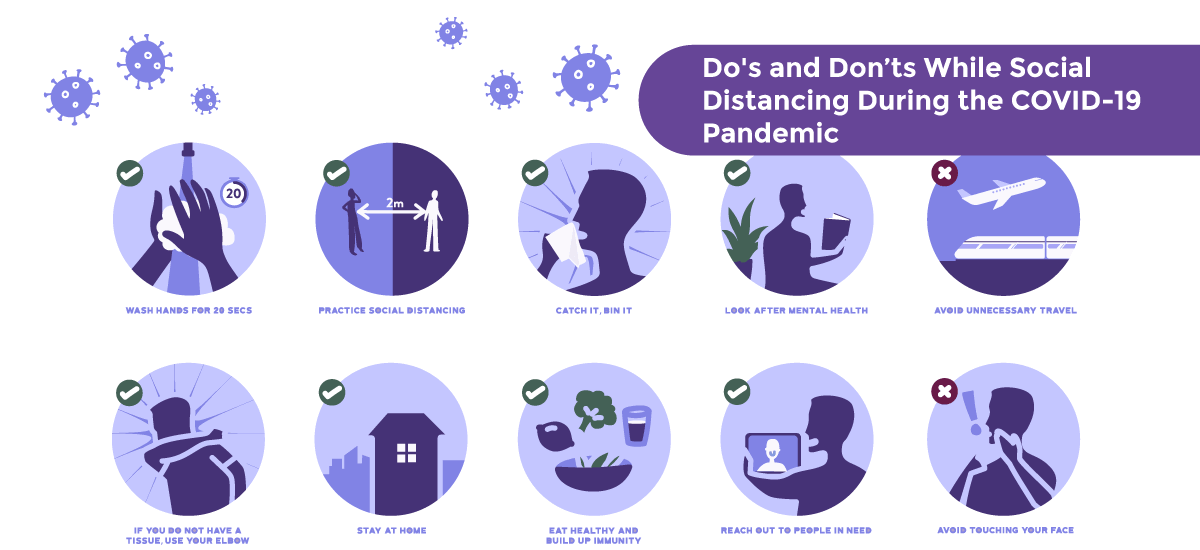
В марте 2020 года ВОЗ выпустила рекомендации касательно сохранения психического здоровья и борьбы со стрессом в период пандемии. В первую очередь ВОЗ отмечает, что чувство грусти, замешательства, страха или досады в кризисной ситуации – это нормальная реакция организма.
Рекомендуется:
- не забывать о здоровом образе жизни, правильном питании, режиме сна и физической активности;
- больше общаться с близкими, используя современные средства связи, если личное общение невозможно;
- отказаться от курения и распития алкогольных напитков для подавления эмоций;
- снизить информационный поток, если негативные новости приводят к повышенной тревожности;
- обратиться к личному опыту переживания стрессовых ситуаций в прошлом, понять, какие навыки помогли вам сохранить стабильное психическое состояние, и обратиться к ним снова;
- если стресс и отрицательные эмоции слишком сильны, не пытаться справиться с ними самостоятельно и обратиться за медицинской помощью.
Нарушение памяти вирусных инфекциях, в том числе при новой коронавирусной инфекции.
На нервные клетки и их окружение губительно действуют сами инфекционные агенты, их токсины, вызывая различные патологические изменения. Ухудшается запоминание, страдают образная, эмоциональная, смысловая составляющие памяти. Ухудшение памяти специфично для новой коронавирусной инфекции SARS-CoV-2. При этом общие симптомы инфекции могут быть выражены минимально или отсутствовать. В некоторых случаях память снижается не сразу, а примерно через полгода после заболевания, когда компенсаторные механизмы исчерпываются.
Причины нарушения памяти при Covid-19
| Причина | Механизм развития |
| Дыхательная недостаточность | Гипоксия головного мозга. |
| Длительный стресс | Переизбыток кортизола (гормона стресса) нарушает межнейронные связи, затрудняет образование новых. |
| Прямое токсическое действие на клетки мозга | Нарушение работы нейронов, ухудшение запоминания и долговременной памяти. |
| Цитокиновый шторм | Антитела разрушают собственные клетки организма, вызывают гибель нейронов. |
Комментарий Саврасова Н. А., врача-невролога клиники «Семейный доктор»
«У коронавируса выраженная нейротропность. Даже если человек перенёс вирус на ногах, в легкой форме, у него могут проявиться головные боли, проблемы со сном, умственной и физической работоспособностью».
Комментарий главного врача клиники «Семейный доктор» Азарова А. А.:
«Новая коронавирусная инфекция Covid-19 напрямую повреждает разные отделы центральной и периферической нервной системы, нарушает нормальную работу всех звеньев процесса памяти, что подтверждено нашими клиническими наблюдениями, а также данными российского и мирового медицинского сообщества».
Образ жизни и психические заболевания
Исследования показывают, что одиночество и социальная изоляция связаны с плохим психическим и физическим здоровьем. По оценкам, около 50% здоровья человека зависит от его образа жизни, который состоит из диеты, физической активности, употребления табака и других привычек. Все эти привычки взаимодействуют друг с другом, укрепляя или нанося вред здоровью.
Здоровый образ жизни не защищает от всех болезней, но снижает риск серьезных заболеваний и преждевременной смерти (особенно от сердечно-сосудистых заболеваний, рака легких).
На образ жизни влияют различные факторы, такие как окружающая среда, социальные и демографические характеристики, наследственность, болезни (например, шизофрения). Сравнивая образ жизни людей с шизофренией и низших слоев общества, было обнаружено, что у людей с шизофренией было значительно хуже питание, меньше физических упражнений и больше курения.
Исследования показали, что люди с шизофренией предпочитают более калорийную диету с большим количеством насыщенных жиров, соли, меньшим количеством витамина С, клетчатки и каротина. Немногие выбирают правильные продукты и едят рекомендуемое количество фруктов и овощей. Например, исследование показало, что люди с шизофренией ели менее половины рекомендуемого количества фруктов и овощей в неделю, а 2% из них испытывали недостаток фолиевой кислоты.
Люди с шизофренией ведут пассивный образ жизни. Хотя физическая активность может снизить ожирение и гипертензию, улучшить толерантность к глюкозе и липидный профиль, пациенты избегают ее по разным причинам, таким как симптомы болезни, отсутствие мотивации и возможностей, а также воздействие лекарств.
Курение — предотвратимая причина смерти. Бросить курить тяжело для всех особенно для людей с психическими расстройствами. Было установлено, что курение гораздо более распространено среди шизофреников по сравнению с населением в целом (75–92% и 30–40% соответственно). Курение не только является фактором риска серьезных заболеваний (например, сердечно-сосудистых, респираторных), но также может влиять на нейробиологию шизофрении. Табак влияет на микросомальные ферменты печени, что приводит к усилению метаболизма психотропных препаратов, и курильщикам приходится вводить более высокие дозы антипсихотических препаратов.
Курение
Во время распространения COVID-19 для снижения передачи инфекции используются немедикаментозные меры, такие как личная сдержанность и физическая дистанция (например, ограничение массовых мероприятий и обязательная изоляция дома). Немедикаментозные вмешательства могут изменить образ жизни как к лучшему, так и к худшему.
Вполне вероятно, что во время этой пандемии нездоровое питание и вынужденный малоподвижный образ жизни будут выбираться чаще, человек будет меньше времени проводить на природе, больше — за компьютером. Такое поведение может иметь непредвиденные средне- и долгосрочные последствия для психического и физического здоровья. Например, изоляция дома снижает физическую активность, что может привести к усилению различных неблагоприятных воздействий на сердечно-сосудистую систему, обмен веществ и психическое здоровье.
В рекомендациях по ведению вспышки COVID-19 по образу жизни подчеркивается важность здорового питания и физических упражнений в домашних условиях. Подобные рекомендации были сделаны и во время пандемии гриппа 1918 года
Но наблюдательных исследований того, как население в целом и люди с психическими заболеваниями заботятся о себе, решают вопросы питания и физической активности, проблемы со сном в период изоляции нет.
Причины повышенного стресса
В упомянутом выше исследовании приняло участие около 2000 респондентов. По данным исследования, наибольший уровень стресса ассоциируется с соблюдением самоизоляции, необходимостью социального дистанцирования, применением антисептиков, а также информационной перегруженностью, связанной с постоянным просмотром новостей, касающихся пандемии. «При этом частота обращений за информацией о COVID-19 была нелинейно связана с наличием опасений за собственную жизнь», — указано в исследовании.
Высокий уровень тревожности наблюдался в связи с переживаниями о нехватке средств индивидуальной защиты и лекарственных препаратов, а также общим непониманием уровня заразности нового заболевания и стратегии его лечения. Одним из распространенных факторов также стал страх за жизнь и здоровье близких.
Исследование, проведенное в феврале 2020 года медицинским журналом The Lancet , было направлено на изучение влияния изоляции на психику людей. В нем ученые рассмотрели более 20 источников информации о мировых эпидемиях и их влиянии на ментальное здоровье. Большинство исследований указывает на то, что длительная изоляция способна привести к повышению уровня тревожности, бессонницам и даже посттравматическому синдрому и депрессии.
Выводы, сделанные в результате исследования, говорят о том, что пандемия COVID-19 — уникальное явление, отдаленные последствия которого еще предстоит изучить. Однако уже сейчас наблюдается рост тревожности, суицидальных настроений, панических атак. Наиболее тяжелые психологические последствия прогнозируются именно у людей, переболевших новой коронавирусной инфекцией.
COVID-19 и нервная система
SARS-CoV-2 обычно проникает в организм воздушно-капельным путем, которые попадают в нос или рот. Оттуда вирус перемещается в горло. Затем SARS-CoV-2 может попасть в легкие и другие органы и, как показывают различные , может проникнуть в нервную систему.
Гематоэнцефалический барьер препятствует проникновению большинства вирусов в мозг. Таким образом, в некоторых исследованиях изучалось, обусловлены ли неврологические эффекты COVID-19 либо вирусной инвазией в центральную нервную систему, либо системными эффектами инфекции.
Авторы одного из исследований заявляют, что и то, и другое может происходить параллельно. При тяжелых инфекциях недостаток кислорода и цитокиновый шторм могут повредить гематоэнцефалический барьер и позволить SARS-CoV-2 проникнуть в головной мозг.
Другой обзор подтверждает это, предполагая, что SARS-CoV-2 может нарушить гематоэнцефалический барьер и проникнуть в периферические нейроны, а затем в центральную нервную систему.
Появляется все больше доказательств того, что COVID-19 может вызвать неврологические повреждения.
Беспокойство и управление этим состоянием
Тревога — это обычная эмоция, которую испытывает каждый человек, находящийся в стрессовом состоянии. Патологическая тревога возникает без четко определенной причины. Тревога может сопровождаться депрессивными, обсессивно-компульсивное и другими симптомами, но они менее выражены, вторичны.
Для лечения тревоги используются и лекарства, и психотерапия (наиболее эффективный KET). KET требует от пациента понимания того, что такое патологическая тревога, почему она возникает и каковы симптомы тревоги. Подпитывают друг друга и усиливают тревогу, действуя по принципу положительной обратной связи неадаптивные мысли, симптомы физической тревоги и избегающее поведение. Реакцию на тревогу можно нормализовать, понимая, что тревога — это естественная реакция на угрозу.
Психотерапия
Поведение избегания можно преодолеть напрямую, постепенно отказавшись от предметов или ситуаций, вызывающих страх. Для этого пациенту нужно записывать ситуации, которых он больше всего боится (список должен начинаться с наименее пугающих и заканчиваться наиболее пугающими). Нужно постепенно пытаться справиться с перечисленными трудностями, начиная с самых легких, таких как:
- Социальные ситуации, если возникают социальные фобии;
- Напоминания о травматическом событии при возникновении посттравматического стрессового расстройства;
- Ситуации, в которых трудно быстро получить помощь при возникновении панического расстройства;
- Ситуации, когда требуется больше уверенности в себе, если возникает генерализованное тревожное расстройство.
Если пациент соглашается сделать это, то сильнейшие страхи могут преодолеть в срок от 8 до 12 недель.
Если пациент попадает в пугающие ситуации, вероятны когнитивные искажения, и необходим беспристрастный разговор. Чаще всего тревожные пациенты совершают 2 ошибки:
- Переоценивают риск чего-то плохого;
- Считает, что если случится что-то плохое, то последствия будут катастрофическими.
Пациенту нужно помочь понять, что такое мышление неверно. В результате они могут более правильно оценить ситуацию.
Физические симптомы беспокойства можно уменьшить с помощью методов расслабления, таких как постепенное расслабление мышц и диафрагмальное дыхание: одна рука на животе, другая на груди, дыхание только рукой на животе; упражнение следует выполнять несколько раз в день.
При тревоге нужно избегать напитков с кофеином, алкоголя, обращать внимание на то, достаточно ли вы выспались. Следует подчеркнуть, что все симптомы тревоги не могут быть полностью устранены
Самое главное, чтобы пациент понимал, что симптомы можно контролировать и даже терпеть, пока он не сделает то, что не мог делать раньше (например, посмотрит вниз с высокого моста). Это поможет понять реалистичные ожидания от лечения.
Устранение симптомов тревоги
Рецепторы ACE2
Некоторые исследования показали, что SARS-CoV-2 может проникать в нервную систему через рецепторы ангиотензинпревращающего фермента II типа (ACE2). Однако только определенные клетки нервной системы обладают этими рецепторами. Среди них возбуждающие и тормозные нейроны и другие типы клеток, такие как астроциты, олигодендроциты и эндотелиальные клетки.
В обзоре отмечается, что рецепторы ACE2 экспрессируются в мелких кровеносных сосудах головного мозга, что может обеспечить потенциальный путь проникновения SARS-CoV-2 в головной мозг.
Независимо от того, проникает вирус в центральную нервную систему или нет, очевидно, что вирус SARS-CoV-2 может привести к когнитивной дисфункции, которая может длиться месяцами или даже годами после острой фазы COVID-19.
Стресс и пожилые пациенты с COVID-19
Пожилые пациенты также могут испытывать обострение хронических соматических, неврологических и психических заболеваний. Это связано со сменой привычного положения вещей: необходимостью изоляции, госпитализации, а также с интоксикацией и гипоксией, вызванных инфекцией. Помимо этого у пожилых пациентов можно ожидать развитие эмоциональных и интеллектуальных расстройств, нарушение сна и различные психотические состояния.
Исследование американских ученых, опубликованное в The Journal of Gerontology , оценило, насколько ухудшается состояние пожилых пациентов с COVID-19, вынужденных изолировать себя от прямых контактов с родственниками. Ученые пришли к выводу, что сохранение и поддержание прочных родственных связей оказывает большое влияние на стабилизацию психического состояния пожилых людей. Налаживание социальной активности в доступных форматах (например, общение по телефону, видеосвязи) способно повысить устойчивость психики к негативным последствиям изоляции и нестабильной ситуации в мире.
Пандемия дала ученым возможность проследить изменения психики у людей старшего возраста, связанные с вынужденной изоляцией, и начать работу над алгоритмом лечебных мероприятий. Исследования, направленные на выработку профилактических мер для предотвращения депрессивных расстройств у пожилых людей, продолжаются.
Публикации наших врачей на тему «Как побороть постковидный синдром»
Восстановление легких после коронавируса
Восстановление обоняния после коронавируса
Преодолеваем психические расстройства при постковидном синдроме
Переживаем COVID
Как пандемия коронавируса влияет на психическую деятельность
Постковидный скрининг — обследование после перенесенной новой коронавирусной инфекции
Как вернуть пищеварение в норму после коронавируса?
Потеря обоняния при COVID-19 — советы врача оториноларинголога
Рекомендации кардиолога после перенесенного COVID-19
Коронавирус оказался «злопамятным» — что важно знать
Постковидный синдром: программа диагностики и регресса постковидной симптоматики. Как справиться с долгосрочными симптомами Long COVID
Литература:
- Психологические реакции населения как фактор адаптации к пандемии COVID-19 / Сорокин М.Ю., Касьянов Е.Д., Рукавишников Г.В., Макаревич О.В., Незнанов Н.Г., Лутова Н.Б., Мазо Г.Э. // Обозрение психиатрии и медицинской психологии имени В.М. Бехтерева. 2002. №2. С. 87-94
- Психические реакции и нарушения поведения у лиц с COVID-19: методические указания / Агамагомедова И.Н., Банников Г.С., Кещян К.Л., Крюков В.В., Пищикова Л.Е., Полянский Д.А., Понизовский П.А., Шмуклер А.Б., Шпорт С.В. М.: НМИЦ психиатрии и наркологии им. В.П. Сербского, 2020.
- The psychological impact of quarantine and how to reduce it: rapid review of the evidence / Rebecca K. Webster, PhD; Louise E. Smith, PhD; Lisa Woodland, MSc; Prof Simon Wessely, FMedSci; Prof Neil Greenberg, FRCPsych; Gideon James Rubin, PhD // Lancet. 2020. Mar 14;395(10227). Pp. 912-920. doi: 10.1016/S0140-6736(20)30460-8
- Ситуация вынужденной самоизоляции в период пандемии: психологический и академический аспекты / Сидячева Н.В., Зотова Л.Э. // Современные наукоемкие технологии. 2020. №5. С. 218-225
- Амбулаторные случаи психических нарушений в период коронавирусной пандемии COVID-19 / Осколкова С.Н. // Психиатрия. 2020. № 18(3). С. 49-57. doi: 10.30629/2618-6667-2020-18-3-49-57
- Статистика ВОЗ https://covid19.who.int/
- The impact of the COVID-19 pandemic on suicide rates / Leo Sher // QJM: An International Journal of Medicine. 2020. Vol. 113, Issue 10, October. Pp. 707–712
- The Impact of Sheltering in Place During the COVID-19 Pandemic on Older Adults’ Social and Mental Well-Being / Anne C. Krendl, PhD, Brea L. Perry, PhD // The Journals of Gerontology: Series B. 2020. doi: 10.1093/geronb/gbaa110
- Mental health and psychological resilience during the COVID-19 pandemic. Рекомендательное письмо ВОЗ от 27.03.2020. https://www.euro.who.int/
Профилактика деменции после COVID-19
Исследования показывают, что лучший способ избежать неврологических последствий COVID-19 — это оптимизировать здоровье мозга и организма:
- быть физически активным
- заниматься когнитивной деятельностью
- спать по 7-8 часов каждую ночь
- соблюдать сбалансированную диету со всеми необходимыми витаминами и минералами
- регулярно общаться
Медикаментозное лечение для борьбы с воспалением также является одним из вариантов профилактики.
И, как отметили несколько экспертов, вакцинация против COVID-19 является одним из наиболее эффективных способов минимизации риска как тяжелого COVID, так и длительного COVID, мнение, которое подтвердил доктор Снайдер.
Инфомания, инфодемия и массовая психология во время пандемии COVID-19
На мозг и поведение человека могут влиять мысли и информация. Инфомания — это изнурительный избыток информации, то есть ежедневный поток информации, которую человеку приходится обрабатывать — электронная почта, телефонные звонки, сообщения и т. д.
Во время карантина усилились тревога, страх и вынужденная изоляция. Такая инфомания может привести к навязчивой потребности постоянно проверять социальные сети, слушать новости и обмениваться электронными письмами, чтобы тревожный человек, пытающийся понять, что происходит, мог найти новую информацию.
Инфодемия — это быстрое распространение всех видов информации, включая слухи, сплетни, недостоверную информацию, дезинформацию
Дезинформация
Кризисы, такие как нынешняя пандемия COVID-19, также демонстрируют скрытый альтруизм, сочувствие, доверие, дружбу и готовность помочь любимому человеку.
Устойчивость — это индивидуальная и общественная способность выживать и восстанавливаться как физически, так и умственно, чтобы стать более зрелыми и сильными после стресса, стихийного бедствия, кризиса, болезни или катастрофы.
Кто находится в группе риска
В группе риска находятся все пенсионеры старше 60 лет, перенесшие коронавирус. Но в отдельных случаях ситуация усугубляется наличием основных хронических заболеваний. Так, риск деменции существенно увеличивается, если у пациента имеется один или несколько из следующих диагнозов:
- сахарный диабет;
- атеросклероз сосудов головного мозга;
- перенесенные в прошлом черепно-мозговые травмы;
- гипертония или гипотония;
- алкоголизм.
Таким пациентам рекомендуется уделить особое внимание. В первую очередь, нужно точно выполнять все предписания врача, принимать прописанные таблетки и микстуры
Важно изменить рацион, сделать акцент на вареных и тушеных блюдах, отказавшись от жареного, острого, копченого. Рыба, нежирные сорта мяса, свежие фрукты и овощи способствуют укреплению иммунитета и “подпитывают” клетки мозга необходимыми полезными микроэлементами.
Заключение
Повышенный стресс является фактором, способствующим снижению иммунитета, что делает человека более предрасположенным к заражению COVID-19. У уже зараженных пациентов мы можем наблюдать развитие целого спектра различных психопатологических состояний, причиной которых также служит стресс, связанный с новой коронавирусной инфекцией. В связи с этим при лечении перечисленных состояний следует избегать бесконтрольного назначения психотропных препаратов, а в первую очередь прибегать к психиатрической и психотерапевтической помощи, направленной на снижение стресса и нормализацию состояния пациента, а также повышать уровень информированности населения и проводить общественные кампании, направленные на снижение общего уровня стресса.