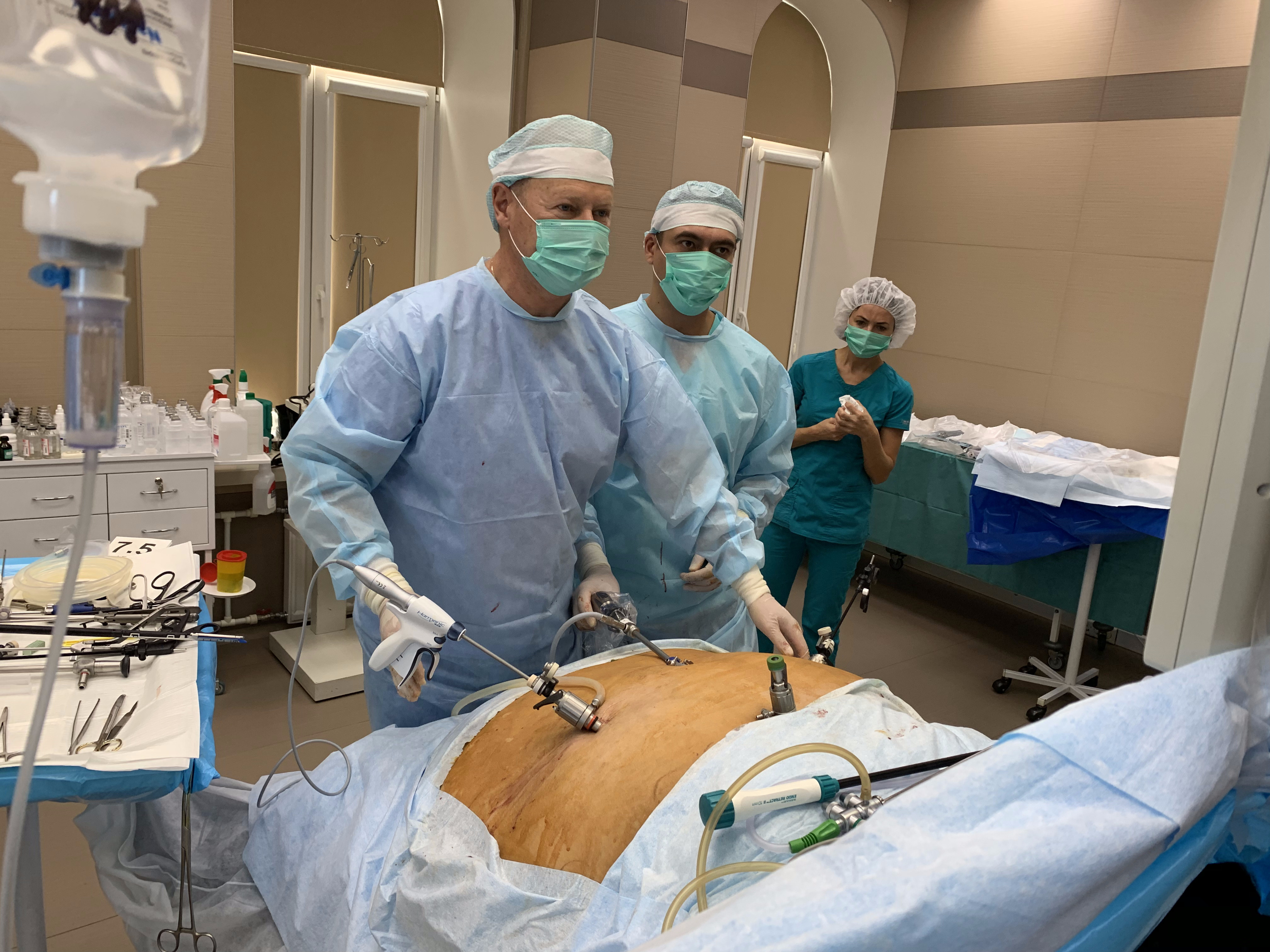
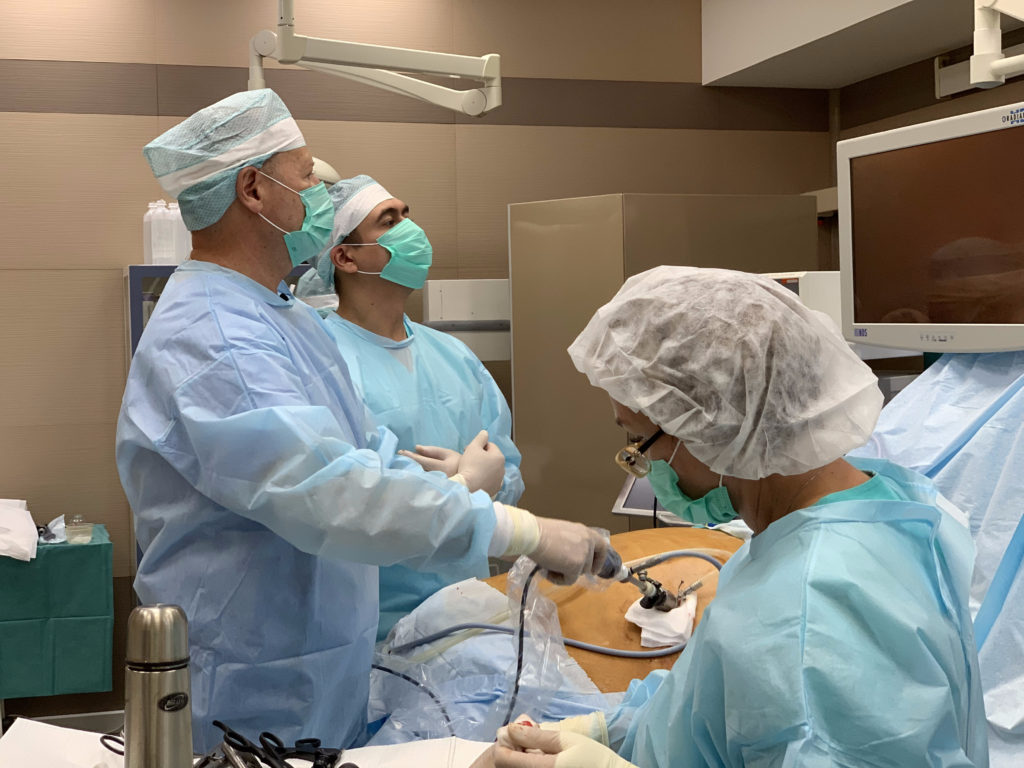
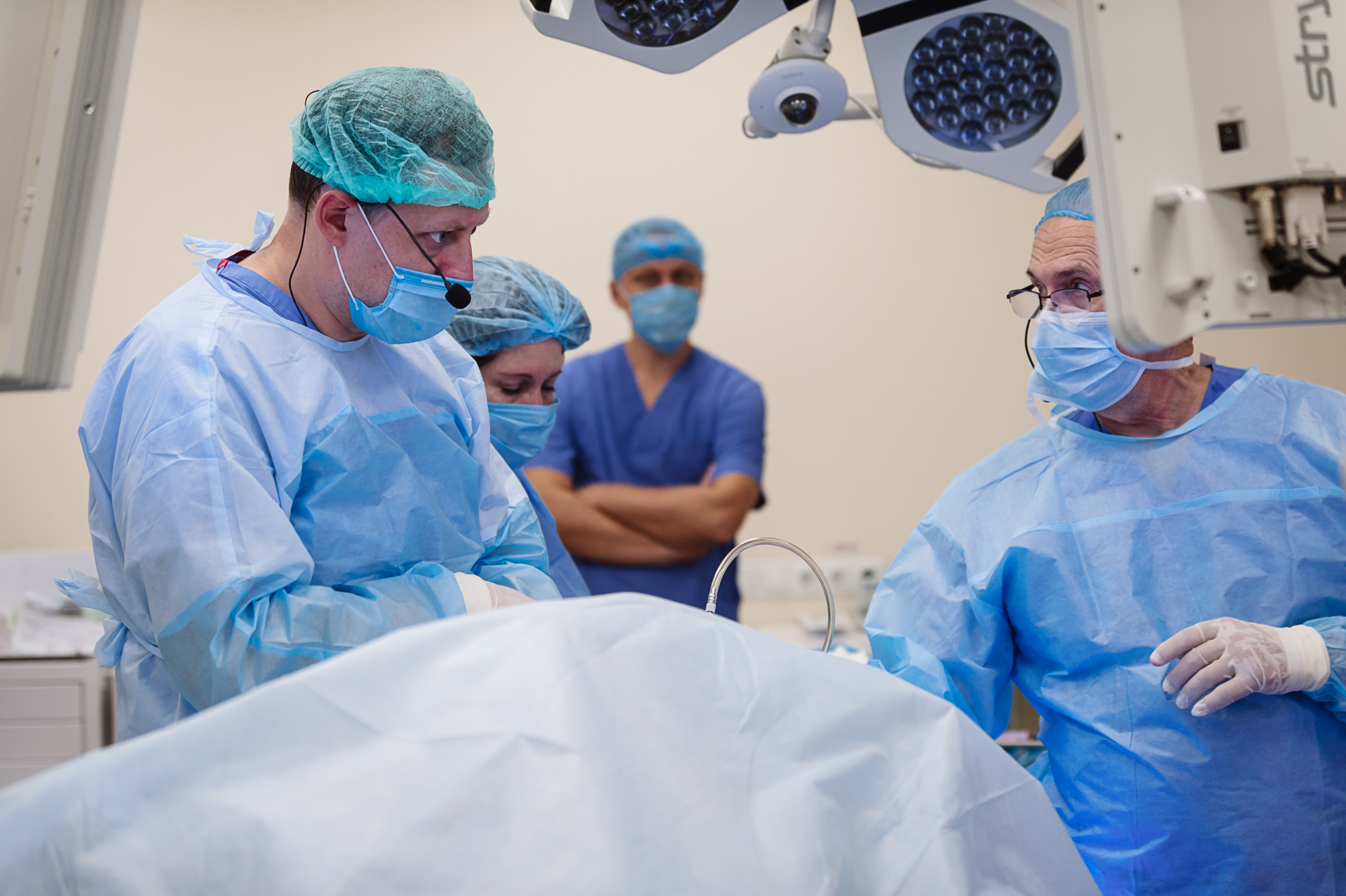
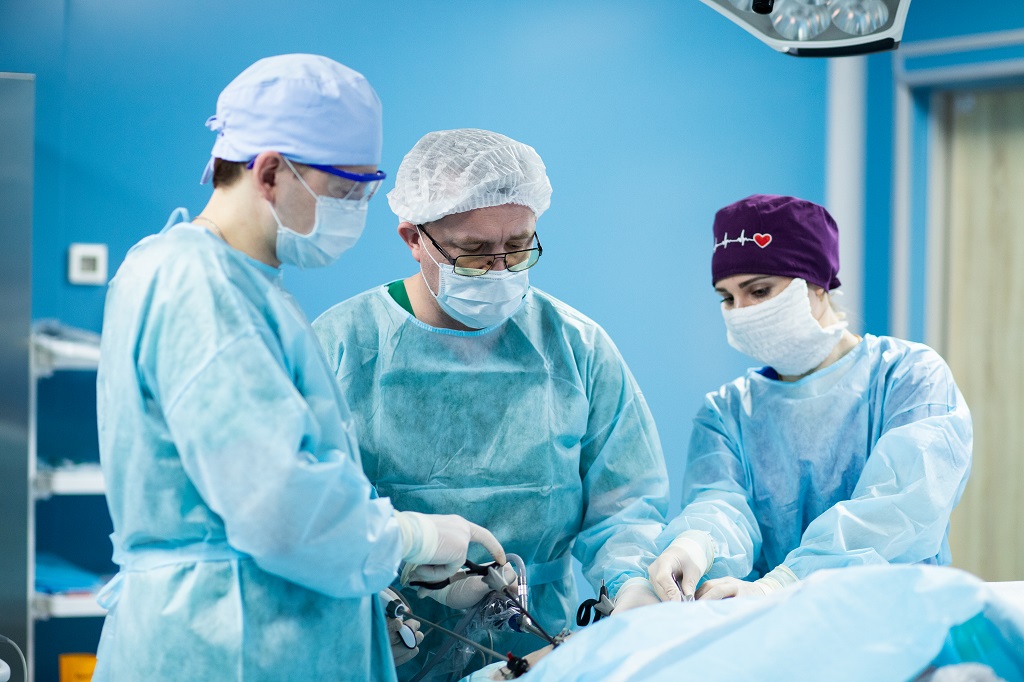
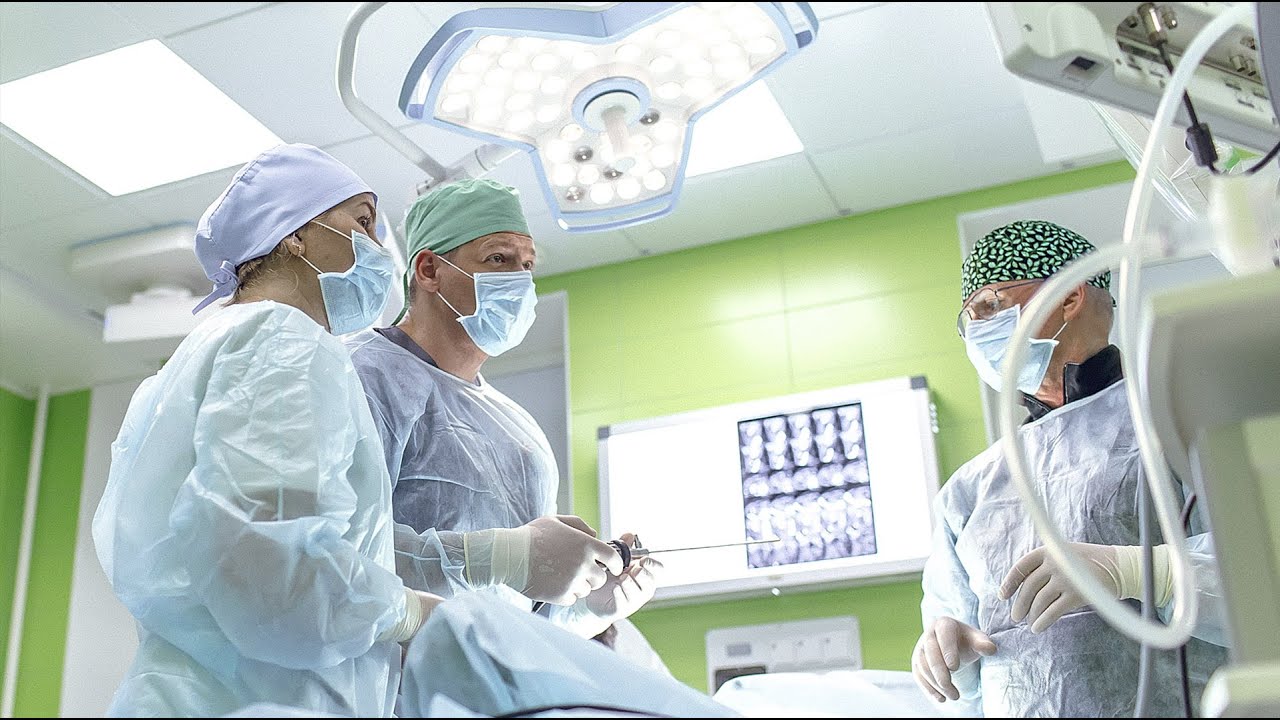
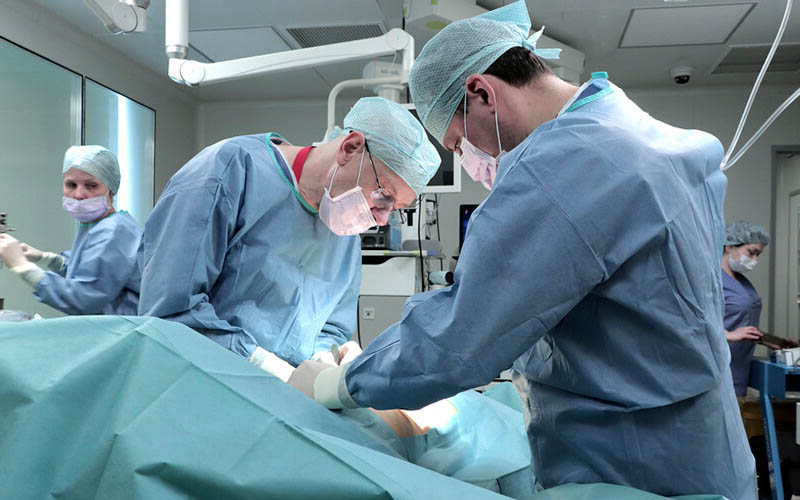
Что такое нервная булимия и почему мы говорим о её хирургическом лечении?
Нервная булимия была впервые описана в 1979 г Дж. Расселом, как одна из разновидностей нарушений пищевого поведения у больных, опасающихся развития ожирения при употреблении больших количеств пищи. Был также сформулирован ряд критериев, по которым можно было ставить этот диагноз. О нервной булимии применительно к нашей повседневной работе мы говорим тогда, когда пациент с целью недопущения развития ожирения прибегает к так называемым «очистительным мерам»: искусственно вызываемой рвоте, применению слабительных или мочегонных препаратов, постановке очистительных клизм. В этом контексте изнуряющие физические нагрузки, в том числе систематические (подчеркиваю, вынужденные, а не ради удовольствия или спортивных достижений) занятия в спортзале также можно рассматривать как вариант компенсаторного поведения. Со временем у пациентов, а чаще все же у пациенток формируется такой порочный стиль жизни, резко снижается ее качество. Нередки психологические проблемы в семьях, ведь члены семьи становятся невольными свидетелями таких самоистязаний.
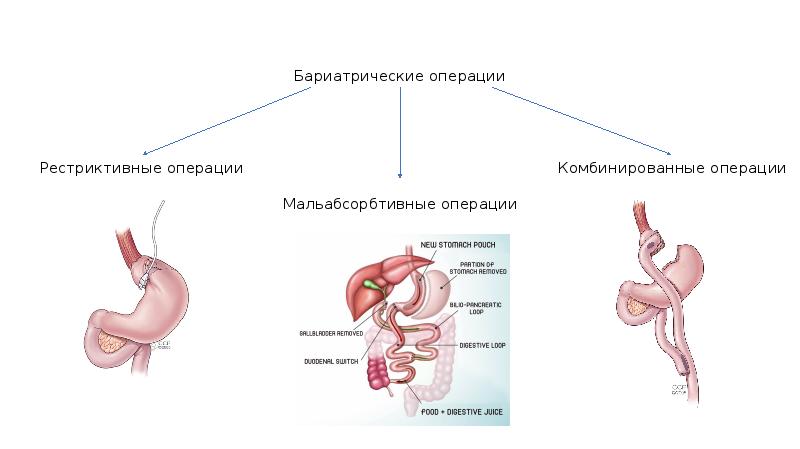
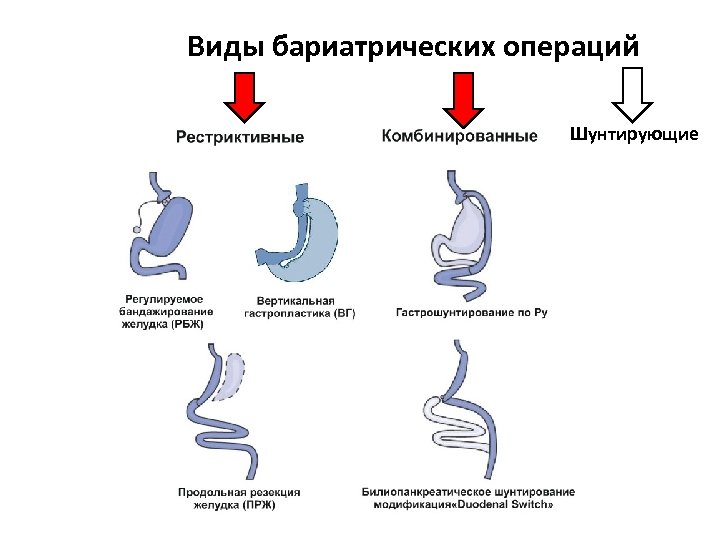
Побочные эффекты бариатрической хирургии
Помимо серьезных рисков, которые составляют незначительную долю, МБО связаны и с развитием нежелательных, но не опасных побочных эффектов — они встречаются чаще.
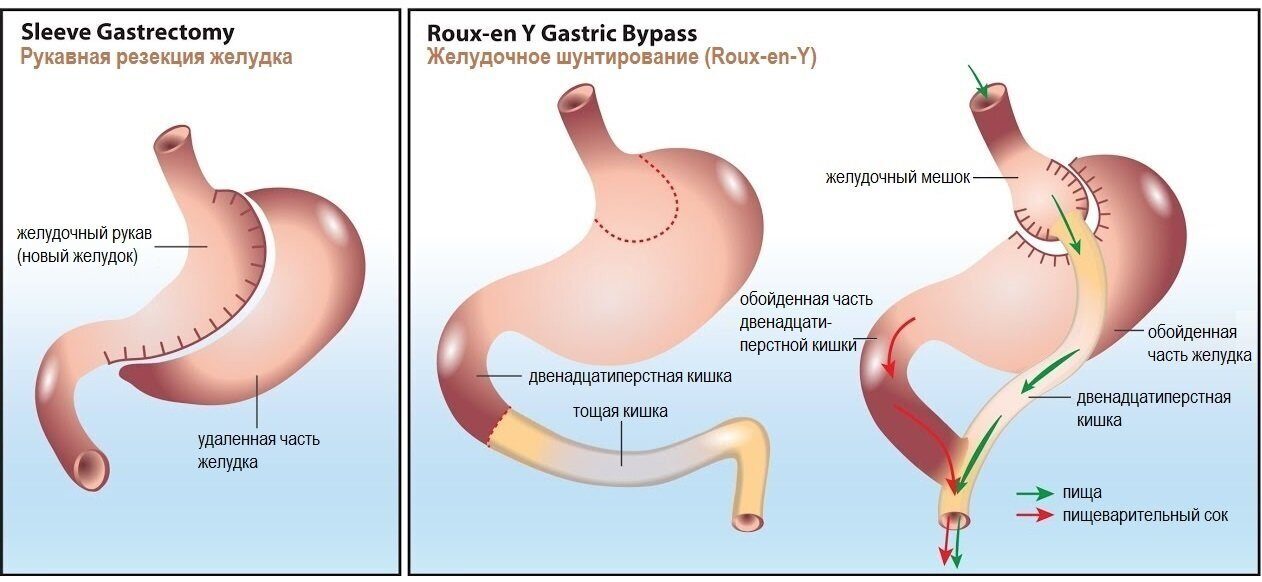
После процедуры SG, например, есть вероятность того, что уже существующий гастроэзофагиальный рефлюкс (изжога) усугубится. При RYGB же симптомы существующей изжоги обычно проходят.
Также в начальный период после МБО, когда происходит быстрая значительная потеря веса, увеличивается риск образования желчных камней.
Резкий сброс веса характеризуется желудочно-кишечными жалобами — боли в животе, диарея, вздутие живота и тошнота. Отмечаются и вазомоторные симптомы — приливы, учащенное сердцебиение, потливость, головокружение, иногда обмороки.
После MБО приблизительно у 10% пациентов могут быть необъяснимые хронические или повторяющиеся боли в животе, которые трудно поддаются лечению. Проблема возникает чаще после RYGB, чем после SG. О легкой боли в животе сообщают до 95% пациентов RYGB.
Профилактика ожирения
Предупредить ожирение можно, если следовать нескольким советам врачей:
-
Контролируйте калорийность рациона согласно росту, полу, физической активности и возрасту пациента;
-
Ограничьте или полностью исключите жареную, сладкую пищу, быстрые углеводы и фастфуд.
-
Физическая активность должна быть регулярной и разнообразной. Для это не обязательно идти в зал и заниматься до изнеможения. В качестве физнагрузки отлично подойдет бег трусцой, скандинавская ходьба, домашние тренировки. Наиболее эффективным способом будет совмещение аэробных и умеренных видов спорта;
-
Ведите пищевой дневник, если это необходимо;
-
Выработайте “хорошие отношения” с едой, чтобы исключить момент эмоционального переедания или, наоборот, отказа от еды за какие-то проступки. Иногда для этого необходимо посетить психолога.
Насколько нова постановка вопроса о хирургическом лечении нервной булимии у нас и в мире?
Проблема достаточно новая и не “раскрученная”. Но могу сказать с гордостью, что именно мы первыми в мире поставили вопрос о том, что нервная булимия не должна рассматриваться как противопоказание к хирургическому лечению ожирения, а, наоборот, рассматриваться с позиций показаний к применению хирургических методов лечения. Каких именно- это уже следующий вопрос. В 2012-2014 гг нам удалось добиться того, что во многих отечественных и европейских руководствах нервная булимия в этой формулировке была исключена из противопоказаний к бариатрической хирургии.
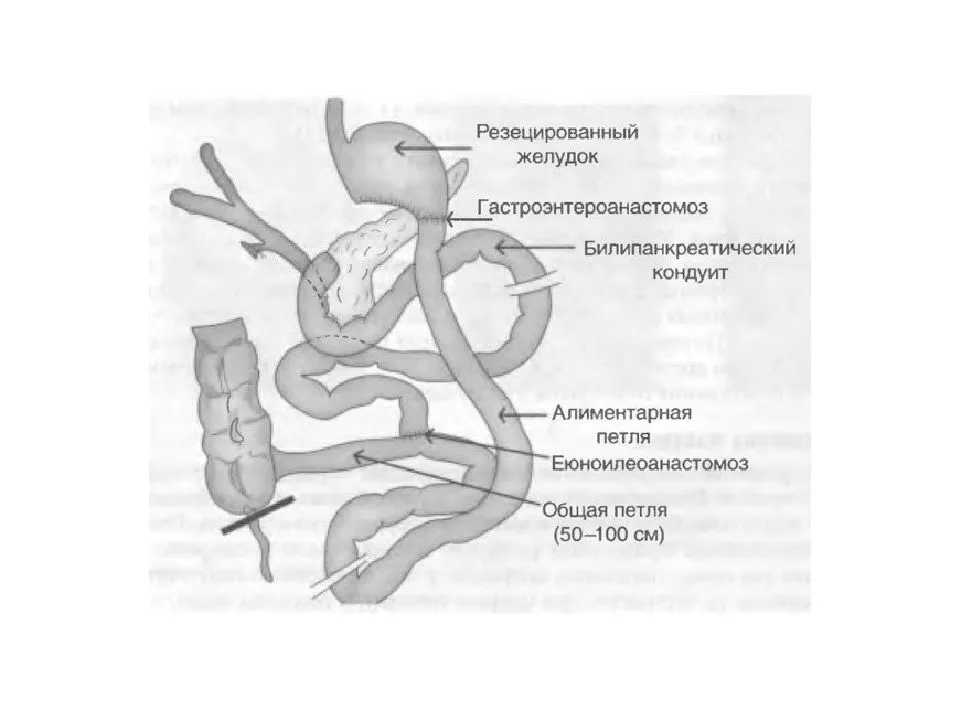
А предыстория такова: в 2003 году в нашу клинику обратился молодой пациент с тяжелой нервной булимией. В прошлом он страдал морбидным ожирением, находясь в жестких условиях стационара, добился эффективного снижения веса, но с целью дальнейшего недопущения набора веса, начал прибегать к очистительным мерам. В июле того же, 2003 года мы вместе с моим другом и коллегой Aniceto Baltasar в его клинике в Испании ( у нас в то время это было невозможно) выполнили нашему пациенту лапароскопическую операцию билиопанкреатического шунтирования. Подчеркиваю, что к этому времени морбидного ожирения у него уже не было, целью операции было избавление пациента от мучительного состояния, связанного с очистительным поведением. Результат не замедлил себя ждать, «очистительное поведение» прекратилось сразу же после операции, при этом пациент много лет не набирал вес. После того, как мы прооперировали первых пятерых пациентов с нервной булимией уже у себя в клинике, в 2006 г мы впервые в мире опубликовали результаты их хирургического лечения в ведущем международном журнале Obesity Surgery (Хирургия Ожирения), а в 2008 г — в российском журнале “Ожирение и метаболизм”. В этих статьях было подробно описано, что такое нервная булимия и сформулирована концепция ее хирургического лечения. К настоящему времени число оперированных пациентов с нервной булимией у нас приближается к двадцати. Не так много, но надо понимать, что в-основном это пациенты с небольшим избытком веса, а то и вовсе с вполне нормальным весом. Но какой ценой это нормальный вес давался!
Клиническая эффективность по снижению веса
Оценка эффективности проводилась на основании систематического обзора результатов рандомизированных контролируемых клинических исследований, представленных в библиотеках Кокрейна, Medline и Embase.
При этом для метаанализа отбирались исследования, где МБО сравнивалась с консервативным лечением.
Исследования доказывают, что МБО приводит к значительной потере веса у людей с ожирением.
Гораздо большей потере, чем возможна при консервативном лечении с изменением образа жизни и приемом лекарственных препаратов.
Пациент худеет больше всего в первые два года после операции. Потеря веса за этот период составляет в среднем:
- 18 кг через год;
- 28 кг через два года.
Степень потери веса зависит от степени ожирения. При ИМТ ~30-35 потеря в первый год составляет примерно 15 кг. При ИМТ ≥35 — 26 кг.
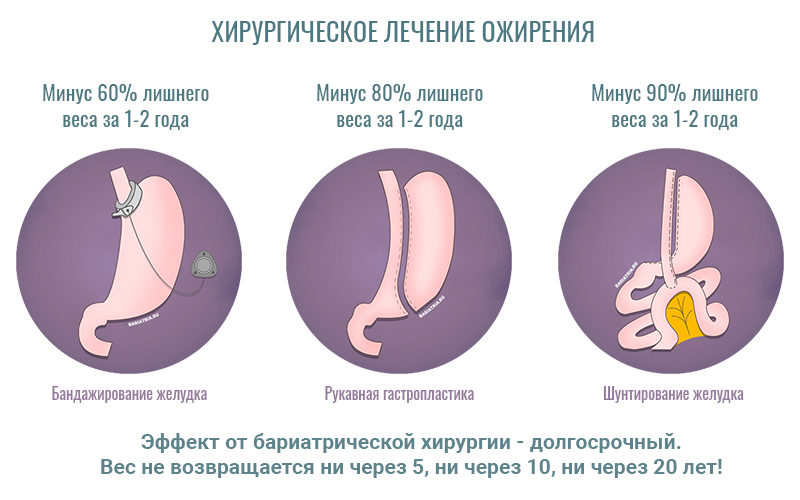
Также уровень снижения массы тела зависит и от типа операции. Наибольшая потеря по результатам нескольких исследований происходит при RYGB. Процедура SG дает меньшую, но относительно сопоставимую потерю веса. При LAGB снижение веса самое меньшее из трех типов процедур.
Долгосрочные наблюдения показывают, что потеря веса обычно устойчива, несмотря на небольшое увеличение веса через два года. По крайней мере, после 10 лет значительное снижение веса всегда сохраняется.
Реабилитационный период после бариатрической операции
Несмотря на то, что после лапараскопической операции швы совсем незначительны по размеру, ухаживать за ними надо так же скрупулезно, как и за обычными. Медикаменты, назначенные врачом, принимать придется не целиком, а только в размельченном виде, если они расфасованы в капсулу, ее содержимое высыпается. После современной бариатрической операции пациенты активизируются очень рано. Более того, им показано двигаться – это служит профилактикой разного рода осложнений. Если реабилитационный период проходит нормально, к работе можно вернуться уже через две недели, разумеется, если работа не связана с тяжелыми физическими нагрузками и занятиями спортом.
Осложнения после бариатрических операций
Самые тяжелые, угрожающие жизни пациента, осложнения, которые могут возникнуть после бариатрической операции, — это перитонит и тромбоэмболия легочной артерии. Риск воспаления брюшины в данном случае сложно выявить, поскольку характерные симптомы чаще всего отсутствуют. Причина его развития заключается в несостоятельности анастомоза и частичном вытекании содержимого пищеварительного канала. Эти диагнозы подтверждаются рентгеновскими снимками. Но в случае шунтирования желудка они не способны выявить проблему, поэтому приходится повторно прибегать к хирургическому вмешательству с целью ревизии.
Говоря о тромбоэмболии лёгочной артерии, стоит отметить, что она чаще возникает у тех пациентов, которые страдают тяжелой формой ожирения и сопутствующей легочной гипертензией. Для профилактики этого грозного осложнения назначаются медикаменты и компрессионная терапия.
Под редакцией: Феденко В.В.
Как объяснить близким, что происходит?
В обществе до сих пор сохраняется негативное отношение к расстройствам психики, поэтому человеку с психиатрическим диагнозом сложно рассказать об этом даже близким людям. При этом, поддержка семьи и друзей играет очень важную роль в психологическом благополучии и дает силы справляться стрессовыми ситуациями.
Рассказывая об особенностях и симптомах БАР, вы всегда сможете воспользоваться описанием его симптомов, приведенных в начале этой статьи.
Почему важно информировать близких о своем состоянии:
- Родные и друзья смогут заметить опасные изменения в поведении, предшествующие эпизодам, и посоветовать сходить на внеплановый прием к врачу. У врача будет возможность вовремя скорректировать фармакотерапию, что позволит сократить длительность и интенсивность эпизода.
- Близкие не будут принимать поведение во время эпизода на свой счет и будут легче переносить вспыльчивость, обидчивость, агрессию. Снизится количество конфликтов и дополнительного стресса для вас. Если вы расскажете значимым людям о диагнозе, это поможет сделать общение с ними более экологичным, позитивным, менее травматичным.
Если вы не хотите в подробностях объяснять свое состояние, по крайней мере, не изолируйте себя от близких людей. Не создавайте для себя нового стресса в виде конфликтов и разрыва отношений с родными и друзьями. Можно просто сократить количество общения. Если во время эпизода вы будете меньше или реже общаться с близкими, это не обязательно вызовет подозрения. У всех бывают периоды высокой загруженности и занятости. И только вам решать — рассказывать кому-то о своем диагнозе или нет.
Поддержку можно найти в психотерапевтических группах и группах поддержки для пациентов с биполярным аффективным расстройством. Это специальные группы с определенными правилами, в которых вы можете познакомиться с людьми с таким же диагнозом, обсуждать волнующие вас вопросы о БАР, получить понимание и поддержку.
Популярные вопросы
К какому врачу обращаться при нарушении обмена веществ?
В первую очередь стоит посетить эндокринолога или диетолога. Не будет ошибкой и обращение к терапевту. Это врач первичного звена – он направит вас к тому узкому специалисту, который будет вам нужен, исходя из имеющихся признаков нарушения обменных процессов в организме.
Может ли увеличиваться масса тела из-за нарушения обмена веществ?
Может. Около 10% случаев ожирения обусловлены дисгормональными процессами в организме. Правда, гораздо чаще бывает наоборот: вначале человек набирает вес из-за низкой двигательной активности и избыточного питания, а затем длительно существующее ожирение приводит к нарушению обменных процессов. В первую очередь страдает углеводный обмен. Сахарный диабет второго типа в подавляющем большинстве случаев развивается у лиц с избыточным весом. Иногда одного только похудения и увеличения физической активности достаточно, чтобы снизить уровень сахара в крови без препаратов.
Существует ли профилактика нарушения обмена веществ?
Снизить риск нарушения обмена веществ можно, если: — контролировать вес; — вести активный образ жизни; — избегать вредных привычек; — полноценно питаться; — принимать поливитамины, если полноценно питаться не выходит. При появлении подозрительных симптомов, сигнализирующих о нарушении обмена веществ, стоит показаться врачу и сдать анализы. Такими признаками могут быть выпадение волос, увеличение или уменьшение веса, сонливость или чрезмерная активность, слишком частый или редкий стул, повышение или понижение частоты пульса, непереносимость тепла или холода.
Какие могут быть последствия нарушения обмена веществ?
Самые фатальные, вплоть до угнетения сознания человека, развития комы и летального исхода. Тяжелые осложнения возможны при сахарном диабете (особенно первого типа), тиреотоксическом кризе, выраженных нарушениях водно-электролитного обмена.
Можно ли самостоятельно лечить нарушения обмена веществ?
Это попросту невозможно. У вас дома нет лаборатории, которая сделала бы анализы на гормоны. Чтобы интерпретировать полученные результаты, подбирать и контролировать лечение, требуется высшее медицинское образование. Поэтому держать свой обмен веществ под контролем можно лишь при участии врача-эндокринолога.
Насколько опасно для здоровья очистительное поведение, о котором Вы говорили?
Искусственно вызываемая ежедневная, а иногда и многократная в течение дня рвота – совсем не безобидное занятие. При частой рвоте у пациентов могут возникать надрывы слизистой оболочки желудка и желудочные кровотечения. Возможны и другие последствия: эзофагит, т.е. воспаление пищевода за счет воздействия соляной кислоты, повреждение эмали зубов, воспаление ротоглотки, паротиты (воспаление околоушной слюнной железы), а также метаболические расстройства (метаболический алкалоз, электролитные нарушения). Известны случаи и более тяжелых осложнений: острый панкреатит, разрывы желудка, почечная недостаточность и др.
Консервативное лечение ожирения — изменение образа жизни и лекарственные препараты
Основной способ достижения потери веса — изменение образа жизни. Избыточный вес и ожирение в целом можно предотвратить и вылечить здоровым питанием и физической активностью.
Это основа лечения. Такие меры недороги и имеют минимальный риск побочных эффектов.
Обычно таким лечением под руководством хорошего диетолога и фитнес-тренера можно добиться снижения веса от 7 до 10% за период от 3 месяцев до полугода. Однако стойкость результата будет зависеть от дельнейшей приверженности человека принципам модификации образа жизни.
Препараты обычно используются для лечения ожирения в качестве дополнения к модификации образа жизни, например, в случае медленной или неадекватной потери веса. Единственные два препарата, которые были одобрены для потери веса и продаются в Бельгии — это Xenical/ Orlistat и Saxenda/ Liraglutid.
Но даже у этих признанных препаратов эффективность нестабильна и порой непредсказуема.
Причины абдоминального ожирения
Согласно этиологической основе, ожирение бывает алиментарно-конституциональным, возникающим из-за наследственных причин и образа жизни, и симптоматическим, когда прибавка в весе — следствие эндокринных и других патологий.
Конкретно в список причин абдоминального ожирения входят:
- Конституционные характеристики. Генетическая предрасположенность — одна из причин развития заболевания в 25-70 лет. У больных наследственно нарушены обменные процессы, развиваются метаболический синдром и сахарный диабет. Генетические факторы связаны с регуляцией аппетита, функциями жировой клетки в секреции метаболически активных веществ (напр. лептином — гормоном сытости), с процессами термогенеза с учетом постпрандиального термогенеза, базального метаболизма и спонтанной двигательной активности.
- Тип питания. Ожирению способствуют: избыток высококалорийной пищи, питание в вечернее и ночное время, переход от традиционной пищи к фаст-фуду. Питание больных включает большое количество легких углеводов, часто алкоголь.
- Расстройства пищевого поведения. У больных диагностируется пищевая зависимость, обусловленная семейными привычками, связанными с питанием, и психическими нарушениями. У пациентов нарушен метаболизм эндорфина и серотонина, присутствует непреодолимая тяга к сладкому.
- Гиподинамия. Увеличение количества жира часто происходит из-за недостаточного расхода энергии, получаемой с пищей. Жиры и углеводы перерабатываются и откладываются в «депо».
- Эндокринные нарушения. Абдоминальное ожирение часто связано с гиперкортицизмом, гиперинсулинемией, гипогонадизмом, гипотиреозом. Заболевания начинаются с нарушения секреции гормонов, в результате чего повышается аппетит, формируется хроническое переедание, замедляется липолиз (расщепление жиров).
- Психические факторы. Важные факторы, которые могут быть непосредственной причиной абдоминального ожирения, — проблемы со стороны нервной системы. Нелеченная депрессия, невроз или расстройства пищевого поведения приводят к перееданию и потреблению слишком большого количества калорий. Эта зависимость особенно заметна у женщин, но различные психологические трудности встречаются и у детей.
В большинстве случаев абдоминальное ожирение по механизму происхождения алиментарно-конституциональное. В основе заболевания лежит комплекс факторов: наследственность, постоянное переедание и недостаток физической активности. Чрезмерное употребление пищи приводит к повышению уровня глюкозы в крови и гиперинсулинемии – повышению выработки инсулина, стимуляции аппетита, активации липосинтеза — активного накопления жиров. Таким образом образуется замкнутый круг, способствующий увеличению потребления пищи.
Появление симптомов голода и сытости зависит от активности вентролатеральных и вентромедиальных гипоталамических ядер. Деятельность алкогольного центра контролируется дофаминергической системой. При абдоминальном ожирении наблюдаются первичные или вторичные отклонения развития (экзогенные) во всех отделах нейроэндокринной регуляции – поджелудочной железе, гипоталамусе, гипофизе, щитовидной железе, надпочечниках и гонадах (половых железах).
Обсуждение
- Исследование проводилось для того, чтобы лучше понять отношение и переживания пациентов относительно бариатрической хирургии.
- Все полученные результаты указывают на очевидное состояние стресса, в котором находятся люди, страдающие ожирением. Ожидания и надежды, возложенные на бариатрическое лечение являются тому доказательством.
- Также в ходе исследования были выделены новые факты о влиянии ожирения на повседневную жизнь, общение с людьми, самооценку.
- Многие пациенты столкнулись с избыточным количеством кожи после похудения. Однако, это не остановило участников на пути к «нормальности».
- Были проанализированы ожидания пациентов от операции, их реалистичность.
- Социальные и эмоциональные проблемы, связанные с ожирением, были основными причинами, побудившими пациентов задуматься о бариатрическом лечении.
- Пациенты прошли многоуровневую подготовку к оперативному лечению, однако, нереалистичные ожидания по-прежнему находили свое выражение в каждом интервью.
- Надежда на «долгую нормальную жизнь» прослеживалась у каждого участника.
- Одни участники рассматривали операцию как повод измениться, другие даже не планировали менять свой образ жизни и рацион питания.
- В ходе исследования не была доказана необходимость трехступенчатой системы подготовки к бариатрическому лечению.
- Участники отметили, что отношение персонала в течение всего периода подготовки, было непредвзятым, без осуждения.
- Все участники были проконсультированы относительно рационального питания и коррекции образа жизни для достижения максимального эффекта.
- Отмечена необходимость в психологических тренингах, направленных на создание определенного эмоционального фона.
- Необходимо дальнейшее исследование влияния самооценки, самоконтроля, мотивации человека на результаты снижения веса.
- Методика видео-интервью дает дополнительную, более глубокую информацию о жизни людей с ожирением изнутри. Была возможность изучить повседневную (социальную) жизнь пациента.
Сбор информации и анализ
- На момент интервью пациенты не знали, когда будет проведена операция и кто их лечащий врач.
- Интервью начиналось с просьбы показать все сделанные фотографии и объяснить их содержание и значение.
- Все вопросы, несвязанные с фотоснимками, были обсуждены в конце интервью.
- Содержание интервью включало вопросы об изменении веса за всю жизнь, о решении пойти на оперативное лечение, ожидания от операции.
- Длительность интервью составляла от 32 до 104 минут.
- Участие в интервью по методике Photovoice было оставлено на усмотрение пациентов: 15 из 18 согласились, с тремя участниками проводилось стандартное интервью.
- Вся собранная информация была проанализирована и представлена в виде графиков и диаграмм и посвящена актуальным, ключевым проблемам, позволяющим интегрировать уже имеющиеся темы в анализ формирующихся данных.
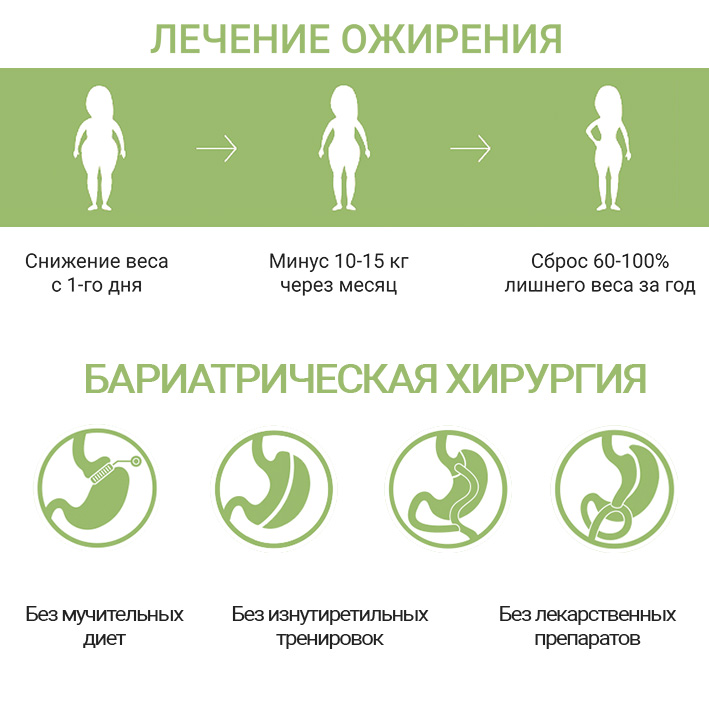
Лечение
Принципы лечения пациентов с метаболическим синдромом:
1. Снижение массы тела:
-
изменение образа жизни посредством коррекции питания и расширения объема физических нагрузок;
-
хирургические методы лечения тяжёлых форм ожирения (бариатрическая хирургия).
2. Достижение целевых значений нормального уровня метаболизма (нормализация уровней глюкозы крови, показателей липидного обмена, мочевой кислоты).
3. Нормализация оптимального уровня АД.
4. Предупреждение острых и отдаленных сердечно-сосудистых осложнений фармакологическим воздействием.
Возможности лечения пациентов с морбидным ожирением.
Лечение ожирения является комплексным и включает в себя консервативные мероприятия направленные на снижение избыточной массы тела (жесткая диета, программированная физическая нагрузка, лекарственная терапия), а также коррекцию метаболического синдрома.
Совсем недавно было принято считать, что для лечения 1-й и 2-й степени ожирения достаточно правильного питания и физической нагрузки, для лечения 3-й степени проводится комплексная консервативная терапия, включающая в себя медикаментозное лечение, лечение у диетолога, психолога, эндокринолога. Также считалось, что только неэффективность нескольких попыток самостоятельного и медикаментозного снижения веса служит показанием к хирургическому лечению. Сегодня актуальной является точка зрения, согласно которой даже при эффективности консервативных мероприятий по снижению веса рецидив морбидного ожирения с повторным набором веса возникает более чем у 80% пациентов. Попытки диетотерапии, физических нагрузок и фармакотерапии у пациентов с ожирением, не изменяя пищевое поведение, лишь затягивают время проведения действительно эффективного хирургического лечения и увеличивают риск развития метаболического синдрома и его осложнений. Тем не менее консервативное лечение у пациентов с ожирением сегодня может применяться, но лишь как компонент предоперационной подготовки, для определения тренда на изменение пищевого поведения и повышения мотивации пациента.
Почему бариатрические операции эффективны при нарушениях пищевого поведения, в частности при нервной булимии? Дело только в уменьшении обьема желудка?
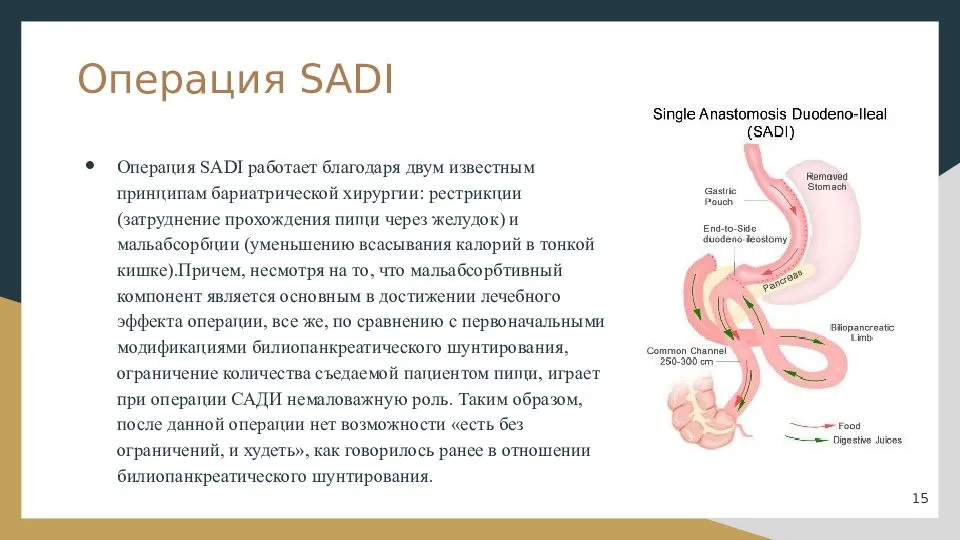
Операция ПРЖ действительно приводит к тому, что объем желудка значительно уменьшается, и заполнить его большим количеством еды становится невозможно. Вызвать рвоту тоже становится невозможным, да и причин делать это нет. Если пациент страдает выраженным ожирением в данный момент или страдал им в прошлом, то простого уменьшения объема желудка не всегда может быть достаточно, в такой ситуации целесообразно дополнять уменьшение объема желудка шунтированием тонкой кишки т.е задействовать дополнительные механизмы, влияющие на аппетит и чувство насыщения. У пациентов после операции эта патологическое нездоровое влечение к еде исчезает. Ну и к тому же пациенты с ожирением после наших операций хорошо снижают вес и, соответственно, улучшается течение артериальной гипертензии, сахарного диабета и др. заболеваний.
Таким образом, подводя итоги всего вышесказанного, на сегодняшний день, мы говорим о том, что в рамках бариатрической или, как мы чаще ее сейчас называем, метаболической хирургии, создается новое направление — хирургия нарушений пищевого поведения. Благодаря в свое время начатым разработкам и прогрессу хирургии в целом, можно говорить о новых возможностях эффективной помощи пациентам, страдающим нервной булимией.
В редактировании текста принимала участие врач-психиатр АО ЦЭЛТ к.м.н. Л.К. Мясникова
Диагностика
Для диагностики наличия у пациента с ожирением метаболического синдрома используется ряд критериев, наиболее важными из которых являются:
-
взвешивание пациента и измерение роста для вычисления индекса массы тела (ИМТ). измерении окружности талии;
-
пероральный глюкозотолерантный тест – для выявления нарушений углеводного обмена применяется определение глюкозы в крови натощак и через 2 часа после перорального приема 75 г глюкозы;
-
определение в крови показателей липидного обмена (общего холестерина и его фракций, триглицеридов);
-
определение уровня мочевой кислоты, аланинаминотрансфераза (АЛТ), аспарагинаминотрансфераза (АСТ), гамма-глутамилтранспептидаза (ГГТ);
-
суточный мониторинг уровня артериального давления
-
допплер-эхокардиография с исследованием характеристик трансмитрального потока крови и оценкой локальной кинетики миокарда – холтеровское мониторирование ЭКГ;
-
исследование гормонального статуса и витаминов — тиреотропный гормон (ТТГ), оценка суточной экскреции кортизола с мочой или ночной подавляющий тест с 1 мг дексаметазона, или оценка уровня кортизола в слюне, общий и ионизированный кальций, 25-гидрокси-витамин D (25(OH)D), паратиреоидный гормон (ПТГ).
Подготовка к бариатрической операции
Первым этапом подготовки к любой бариартрической операции становится консультация врача, который решает вопрос о целесообразности данного хирургического вмешательства. Также специалист рассказывает пациенту о сложностях, связанных с восстановительным периодом и возможных осложнениях. Помимо стандартных анализов и исследований, проводится рентгеновский снимок органов грудной клетки, эзофагогастродуоденоскопия или рентгенологическая диагностика верхних отделов желудочно-кишечного тракта с пероральным контрастированием, объективно оценивается функция лёгких. Поскольку бариатрические операции на сегодняшний день практически всегда проводятся с помощью лапароскопии, за неделю до назначенной операции пациенту предстоит сесть на жесткую ограничительную диету.
Генетический фактор в распределении жира
Крупномасштабное исследование, проведенное учеными из Университета Упсалы (Швеция), выявило десятки генетических факторов, влияющих на распределение жира, и обнаружило, что генетические эффекты сильнее связаны с накоплением жира у женщин, чем у мужчин.
Сообщая о своих выводах в Nature Communications, ученые из Университета Упсалы говорят, что более глубокое понимание генетических факторов и биологических механизмов, которые участвуют в управлении распределением жира в организме, может помочь ученым определить новые подходы к профилактике или лечению заболеваний, связанных с ожирением.
Авторы пишут, что более 40% населения мира сейчас имеют избыточный вес, а 10,8% людей страдают ожирением. Ожирение должно стать ведущим в мире предотвратимым фактором риска заболеваний и ранней смерти из-за повышенного риска развития диабета 2 типа, сердечно-сосудистых заболеваний и рака.
После полового созревания мужчины и женщины склонны накапливать жир в разных частях тела. Исследователи отметили, что женщины обычно “обрастают” жиром в туловище и на конечностях больше, чем в других частях тела, тогда как у мужчин, большая часть жира откладывается в туловище. Эпидемиологические данные свидетельствуют о том, что распределение жировых отложений в различных частях тела также связано с различными рисками развития сердечно-сосудистых и метаболических нарушений.
Считается, что способность накапливать жир вокруг бедер и ног дает женщинам некоторую защиту от сердечно-сосудистых заболеваний, в то время как у мужчин больше жира на животе, чем у женщин, что, как считается, частично объясняет повышенную распространенность сердечно-сосудистых заболеваний у мужчин.
Команда исследователей искала генетические факторы, которые могут влиять на то, какая доля общей жировой массы накапливается в руках, ногах и туловище мужчин и женщин. Команда Университета Упсалы использовала данные 362 499 участников когорты Британского биобанка для проведения полногеномного ассоциативного исследования, чтобы связать генетические факторы с распределением жира в организме на туловище, руках и ногах. Измерения жира были оценены у каждого участника с использованием метода, известного как анализ сегментарного биоэлектрического импеданса.
Анализ выявил 98 независимых генетических сигналов, которые были связаны с распределением жира в организме, в том числе 29, которые ранее не были связаны с фенотипами, связанными с ожирением.
Более пристальный взгляд на гены, идентифицированные у женщин, позволил предположить, что распределение жира на туловище и ногах у женщин связано с мезенхимными тканями и типами клеток, а также с факторами, участвующими в моделировании внеклеточного матрикса и женскими эндокринными тканями. Так, было обнаружено, что несколько связанных генов кодируют белки, которые активно формируют внеклеточный матрикс, который составляет поддерживающую структуру вокруг клеток.
Результаты
Все полученные результаты делились по трем параметрам: негативные ощущения от ожирения, опыт управления весом, ожидания от «нормальности»:
-
- «Мне придется это сделать (бариатрическую операцию)…потому что, я знаю, что если не сделаю, то умру…оно (ожирение) влияло на мою жизнь настолько, что я даже не мог прогуляться, пробежать. Нужно с этим что-то делать, я понимаю это, потому что окажусь в деревянном гробу, если ничего не предприму.«
- «Ты толстый, и это только твоя вина, сделай уже что-нибудь, возьми свою жизнь под контроль! Но когда ты чувствуешь себя настолько плохо, это не так просто. Со временем даже перестаешь говорить об этом, потому что начинаешь плакать и чувствуешь себя глупой коровой. И все это только потому, что ты знаешь, что это твой вес и твоя вина. И это то, чем я занимаюсь все время — обвиняю сама себя…«
- «Пусть кто-нибудь попробует побывать в моей шкуре хотя бы один день и почувствовать то же, что и я, когда люди на улице указывают пальцами, называя жирным.«
- «Я никогда не фотографируюсь. Я тот, кто фотографирует. Таким образом я избегаю фотографий-понимаете, о чем я? Потому что как только я вижу себя на снимке, я говорю самому себе «О, Господи! Надо немедленно это сжечь!»
- «В своей голове я думаю примерно так: пойду в магазин, сделаю покупки для дома. Я выхожу из дома, все делаю и возвращаюсь домой. Все сделано, я дома. Мне нужно было сходить в больницу и пройти интервью. Все сделано, я дома. Прежде чем пойти на операцию, я думала, когда же в следующий раз я приду к себе домой? Мой дом-моя крепость, мой рай; это место, где я прячусь.«
- «Вы видели мамочек на детских площадках? Они общаются, разговаривают друг с другом. Я просто оставляю своих детей и отхожу, я ни с кем не разговариваю.«
-
- «Я пошел на прием к врачу, потому что, знаете, я впал в депрессию от своих размеров, а она просто сказала применить желудочный бандаж, который я использовал на протяжении последних 3-4 лет и постоянно метался от одного отделения в другое. «
- «Я пыталась посещать занятия в фитнес-центре, но нагрузка на мои ноги и суставы была слишком велика, мне приходилось брать такси на обратном пути домой. Мои доходы не бесконечны, это было очень трудно.«
- «Я не хотела ходить в тренажерный зал, потому что я боялась чувствовать себя очень глупо. Когда я все-таки решила пойти, у меня случилась паническая атака и я хотела как можно быстрее покинуть это место. Тем не менее, по итогу занятия в тренажерном зале оказались очень эффективными. Я бы с удовольствием продолжила заниматься.«
- «Групповые занятия в больнице оказались прекрасными. Если бы я знала все это раньше, я бы точно понимала, что и зачем я делаю. «
-
Ожидания после операции
- «Я не хочу быть худой, я хочу быть нормальной, я хочу быть здоровой, вот и все. Мне не нужно чудо.«
- «Диабет уйдет, храп уйдет, надеюсь, все остальные недостатки будут исправятся сами собой и эффект от лечения будет колоссальным!
- «Когда ты на диете и думаешь: сейчас пойду за едой, сегодня можно сделать перерыв. Но после операции этот номер не пройдет, а про дни-перерывы можно забыть.«
- «Я так воодушевлена этой операцией, потому что я собираюсь надеть это прекрасное платье. И я сделаю это.«