Что такое болезнь Альцгеймера
60–80% деменции приходится на болезнь Альцгеймера (БА).
Болезнь Альцгеймера — это необратимое нейродегенеративное заболевание головного мозга с множеством причин, наследственными рисками и отсутствием эффективного лечения. Несмотря на это, существуют факторы, которые могут снизить риски болезни.
Может ли застраховать себя от болезни Альцгеймера?
«К наиболее исследованным фактором риска БА относятся возраст (после 65 лет распространенность БА удваивается каждые 5 лет) и генетическая предрасположенность – наличие близких родственников с БА увеличивает вероятность развития болезни на 10-30%. Очевидно, что на эти факторы риска повлиять, к сожалению, не получится. Однако существует целая группа приобретенных факторов риска, которые можно и нужно корректировать, что как раз и является эффективной стратегией «страховки» от БА и других деменций. К таким факторам риска относятся артериальная гипертензия, нарушения обмена липидов, атеросклероз сосудов, цереброваскулярные заболевания, сахарный диабет, ожирение, депрессия, курение, злоупотребление алкоголем, нарушение слуха, травмы головы, низкая физическая активность, социальная изоляция».
Дудченко Надежда Георгиевна
эксперт
Врач-невролог Клиники «Будь здоров», врач-паркинсонолог Центра экстрапирамидных заболеваний ГКБ им. С.П. Боткина г.Москвы
Прогресс в диагностике и лечении
За прошедший год был достигнут прогресс в диагностике БА. Ученые разработали недорогой и доступный способ обнаружить заболевание по анализу крови — с его помощью можно поставить диагноз даже за 20 лет до начала когнитивных нарушений. Искусственный интеллект может определить БА с помощью сканирования сетчатки глаза и составить индивидуальный прогноз для пациента. Также биомаркером БА может служить дисбаланс в бактериях десен. Недавно ученые из Нью-Йоркского университета установили, что пожилые люди с вредными бактериями в деснах с большей вероятностью обнаружат бета-амилоидные отложения в спинномозговой жидкости, что служит маркером БА.
Но, конечно же, все ждут от науки лекарств от деменции. И тут есть определенные подвижки. Весной 2021 года был разработан экспериментальный препарат, который, как заявляют производители, «обращает вспять болезнь Альцгеймера». Он работает на клеточном уровне, активизируя механизм клеточной очистки, который избавляется от нежелательных белков путем их переваривания и утилизации. Лекарство было сделано в Медицинском колледже Альберта Эйнштейна и успешно проверено на мышах: ключевые симптомы БА у грызунов прошли. Сам метод — шаперон-опосредованная аутофагия (СМА) — разработал еще в 1990-е годы профессор Ана Мария Куэрво. Об этом процессе, с помощью которого клетки перерабатывают отходы жизнедеятельности, а также о его роли в старении и возрастных заболеваниях Куэрво написала более 200 работ. «Открытия у мышей не всегда переносятся на людей, особенно при болезни Альцгеймера, — говорит Куэрво в своей новой работе. — Но мы были воодушевлены, обнаружив в ходе исследования, что снижение клеточной очистки, которое способствует развитию болезни Альцгеймера у мышей, также происходит у людей с этим заболеванием. Мы предполагаем, что наш препарат также может работать у людей».
В начале мая стало известно еще об одном научном прорыве: людям на поздней стадии БА помогло непродолжительное облучение в аппарате компьютерной томографии. После двух процедур 81-летняя женщина, которая была лишена подвижности и почти не реагировала на окружающий мир, заговорила, смогла сама принять пищу и даже попыталась встать и пойти. После нескольких сеансов томографии состояние улучшилось настолько, что женщину выписали из хосписа.
Этот чудесный случай послужил началом небольшого экспериментального исследования. Были отобраны четыре пациента с тяжелой БА, каждый из которых получил три КТ с интервалом в две недели. Устройство КТ давало стандартную дозу излучения, вводимую при обычном сканировании головы. Три из четырех испытуемых продемонстрировали заметные улучшения в течение нескольких дней после первого лечения: улучшился их уровень подвижности, вовлеченности и внимательности. Сын одной пациентки рассказывал: «Когда я поздоровался, она посмотрела на меня и сказала: «Привет, дорогой!» Она не говорила мне этого уже много лет!»
Это экспериментальное исследование было небольшим, не имело сравнения с плацебо и каких-либо количественных показателей для эмпирического отслеживания улучшения состояния пациентов. У одного испытуемого не наблюдалось никаких поведенческих изменений в ответ на лечение. Тем не менее результаты выглядят обнадеживающими. Появилось подтверждение гипотезы о том, что низкие дозы радиации могут лечить БА.
«Считается, что многочисленные неврологические расстройства, включая болезнь Альцгеймера, частично вызваны окислительным стрессом, который повреждает все клетки, в том числе и клетки мозга, — объясняет канадский ученый Джерри Каттлер. — У нас есть естественные защитные системы для борьбы с повреждениями, но с возрастом они становятся менее эффективными. Каждая доза радиации стимулирует наши естественные защитные системы работать интенсивнее — вырабатывать больше антиоксидантов, предотвращающих окислительные повреждения, восстанавливать больше повреждений ДНК и уничтожать больше мутировавших клеток». В настоящий момент ведутся по крайней мере четыре исследования, в которых низкодозовое облучение используется в качестве лечения БА.
Еще одним инновационным методом лечения может стать геномное редактирование. Исследователи из Лавальского университета (Канада) недавно заявили, что могут отредактировать ключевой ген в нервных клетках человека, который влияет на выработку бета-амилоида. Если хоть один из этих методов сработает, можно будет вылечить миллионы людей.
Психологические причины
Немецкая группа учёных установила связь между болезнью Альцгеймера и психотравмами. В ходе исследований оказалось, что у пациентов с посттравматическим стрессовым расстройством (ПТСР) и больных БА снижен уровень FMN2. Это белок, который помогает клеткам поддерживать свою структуру и функции. В результате психотравмирующих ситуаций (ПТСР) количество FMN2 снижается, что вызывает расстройство когнитивных способностей.
Группа специалистов из Гёттингена провела лабораторные исследования по этой теории. У мышей со сниженным FMN2 с возрастом действительно усиливались симптомы ПТСР и болезни Альцгеймера. Такие наблюдения позволили выяснить ещё один фактор, который повышает риск деменции. Также тесты некоторых препаратов показали свою эффективность в улучшении памяти у старых животных. Но теория психологических травм – это только один из факторов, но никак не первопричина заболевания.
Деменцию пожилых людей рассматривает и психосоматика. Теории этой области не воспринимаются всерьёз большей частью учёных. Но так как нет единой причины, есть смысл изучать все возможные аспекты. Психосоматика считает, что слабоумие – это попытка убежать от мира. С прогрессом деменции человек действительно не принимает участия в жизни, не может отвечать за себя или свои действия. С этой точки зрения прогрессирующее слабоумие – результат большой ответственности или неоправданных ожиданий. Считается, что люди, критикующие себя и окружение больше подвержены БА.
Одна из авторов на тему психосоматической теории – Лиз Бурбо – выдвинула своё предположение о причине заболевания. Лиз – философ и психолог. Она считает, что слабоумие – это попытка манипулировать окружающими и освободить себя от какой-либо ответственности. Гипотеза может показаться правдивой, если посмотреть на больных. Они часто раздражительны, плаксивы, не в состоянии сделать что-то сами. Но это, скорее, результат нарушений в мозге, а не их причина.
Бурбо написала книгу по психосоматике Альцгеймера. В ней утверждается, что БА появляется у тех, кто в молодости был очень активен, пытался всё запомнить. Такая интеллектуальная активность в совокупности с неоправданными надеждами и вызывает деменцию. Так считает Лиз и её последователи. Если изучить остальные гипотезы, теория Бурбо выглядит как догадки дилетанта.
Но также доказано, что сильные психологические потрясения, депрессии и частые неврозы приводят к потере связей между нейронами. Из-за этого снижается логическое мышление и ощущение реальности.
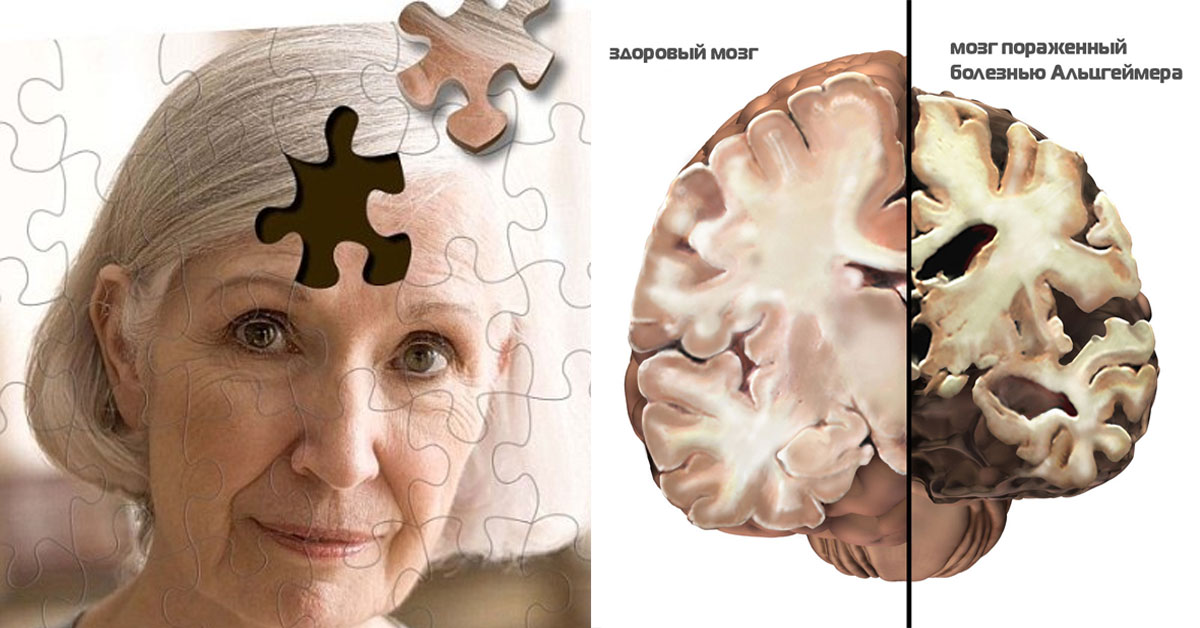
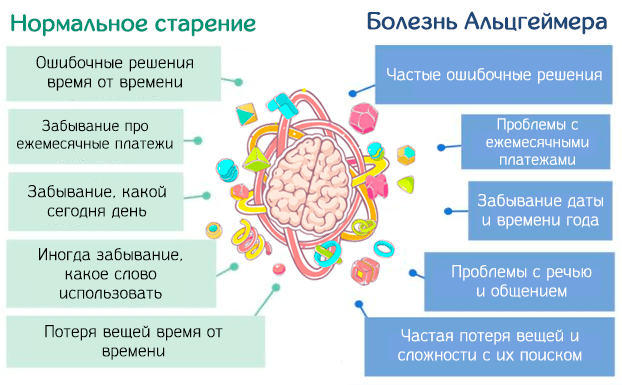
Как проявляется старение мозга
В зрелом возрасте защитные механизмы уже не успевают исправлять сбои в нервных клетках, поэтому после 30–35 лет появляются первые признаки возрастных изменений — снижается объем оперативной памяти, которая отвечает за запоминание актуальных действий и событий. Например, человек может забыть, где оставил припаркованную машину, купить некоторые продукты из списка покупок или что делал сегодня утром.
Старение мозга означает, что у пожилых людей замедляются когнитивные процессы. Но это замедление некритическое — здоровые пожилые люди без нервных и психических болезней тоже запоминают номера телефонов, номерные знаки или место, где оставили ключи от двери, но для восстановление событий из памяти им нужно больше времени, чем молодым.
С возрастом у пожилых уменьшается объем накопленных знаний, начинают пропадать события из автобиографической памяти. При этом процедурная память, которая отвечает за хранение информации о навыках, практически не нарушается. Например, если юноша когда-то научился ездить на велосипеде или водить машину, то в пожилом возрасте он не забудет, как управлять транспортом, но может забыть, по какой дороге добирался в училище, как звали первого начальника на работе или как называется столица Германии. То же касается мышечной памяти: навыки, например, игра на музыкальном инструменте или умение танцевать, закрепляются практически до конца жизни.
У пожилых людей снижается концентрация внимания. С возрастом становится все труднее сконцентрироваться на задаче или сосредоточиться на разговоре в шумном месте. Также снижается способность к разделению внимания. Если в молодости возможно одновременно готовить ужин и внимательно слушать играющее на фоне радио, то в пожилом возрасте это сделать уже труднее — нужно больше сил, чтобы выполнять несколько дел одновременно.
Диагностика болезни
Перед постановкой диагноза врач изучает историю его болезни, беседует с родственниками, проводит собственные наблюдения. Для выявления характерных признаков болезни и исключения других заболеваний, имеющих схожую картину, применяются аппаратные методики, в том числе, компьютерная и магнитно-резонансная томография.
На ранних стадиях врачи для диагностики используются различные нейропсихологические тесты, поскольку неврологический осмотр, как правило, отклонений не выявляет. Поэтому исследование должно быть более обширным. При оценке состояния больного проводится беседа с его родственниками, поскольку сам пациент не способен заметить нарушений и больным себя не считает.
По результатам анализа крови выявляются причины деменции, которые не связаны с прогрессированием болезни Альцгеймера. Устранение их может способствовать тому, что симптомы заболевания будут устранены.
Сравнительно новыми способами диагностики заболевания являются методики, позволяющие наблюдать бета-амилоидные скопления в тканях головного мозга при помощи ПЭТ-сканера. О развитии заболевания также можно судить по количеству тау-белка или бета-амилоида в биологической жидкости из спинного мозга пациента.
Как правило, диагностика на ранних этапах болезни Альцгеймера проводится редко. Прежде всего, это связано с тем, что ни сам больной, ни его родственники не замечают отклонений от нормы и не обращаются за квалифицированной помощью. Диагноз ставится уже тогда, когда функциональные нарушения становятся слишком явными.
Как уже отмечалось выше, пациенты, в конечном итоге, погибают не от самой болезни Альцгеймера, а от сопутствующих заболеваний. Продолжительность жизни больного зависит от разных факторов, но исследователи отмечают, что в среднем женщины живут дольше мужчин.
Болезнью Альцгеймера можно заразиться?
Еще одна сенсационная идея была высказана в исследовании 2015 года, которое проводила группа нейрофизиологов из Великобритании. Ученые предположили, что болезнью Альцгеймера можно заразиться, она входит в число прионных заболеваний.
Изначально специалисты занимались другой болезнью мозга — Крейтцфельдта — Якоба, или «коровьим бешенством», и расследовали смерти нескольких британцев с таким диагнозом. Оказалось, что всем им в детстве кололи гормон роста, изготовленный из человеческих трупных гипофизов. Специалисты пришли к выводу, что совпадение не случайно: во время инъекции произошло заражение прионами, и за десятилетия мозг здоровых людей превратился в «губку». Обследуя 1848 британцев, которые получали гормон роста с 1959 по 1985 год, ученые нашли у некоторых отложение пептида Aβ, типичного для болезни Альцгеймера. Впервые было объявлено о ятрогенной причине деменции: то есть заражение опасными прионами теоретически может происходить в ходе медицинских процедур, при операциях и инъекциях. От момента заражения до смерти проходят десятилетия, поэтому причину так трудно установить.
Еще один прорыв в знаниях дало исследование 2018 года. Специалисты Медицинского научно-исследовательского института Сэнфорда — Бернема обнаружили, что у больных Альцгеймером в процессе рекомбинации генов участвует тот же тип ферментов, что и в распространении ВИЧ. Это открытие дополнилось фактом из медицинской практики: пожилые люди, принимающие антиретровирусные препараты, практически не страдают Альцгеймером.
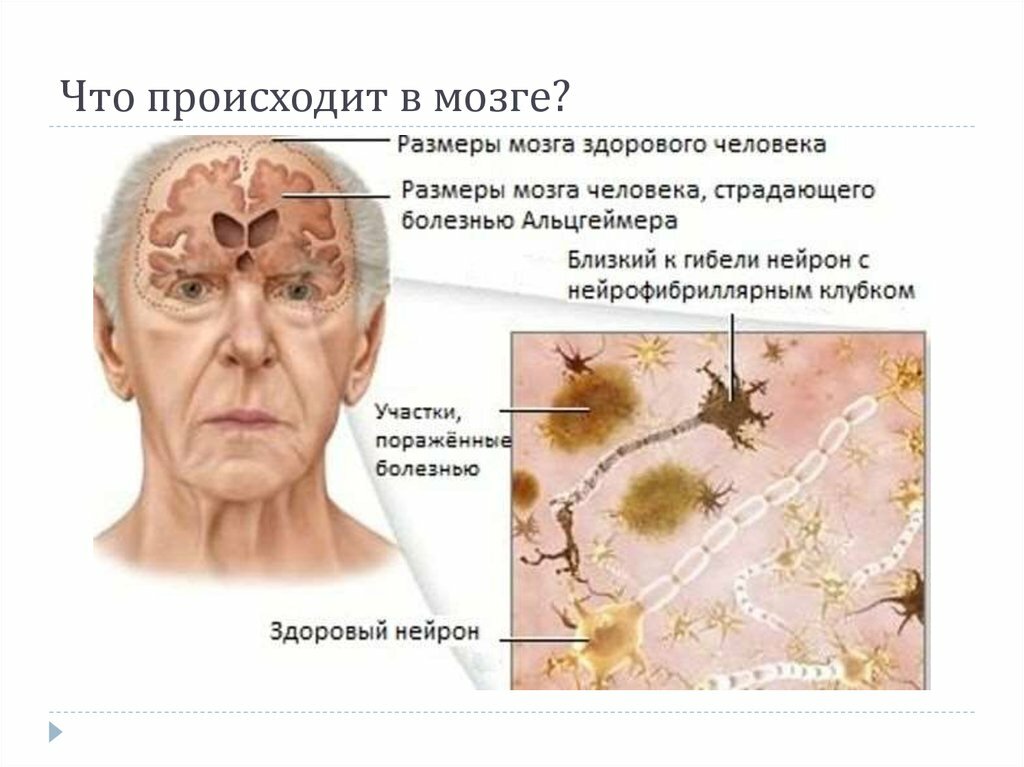
Внутри головы
Рисунок 6. Гистологические признаки болезни Альцгеймера. а — Скопления тау-белка; б — амилоидные бляшки
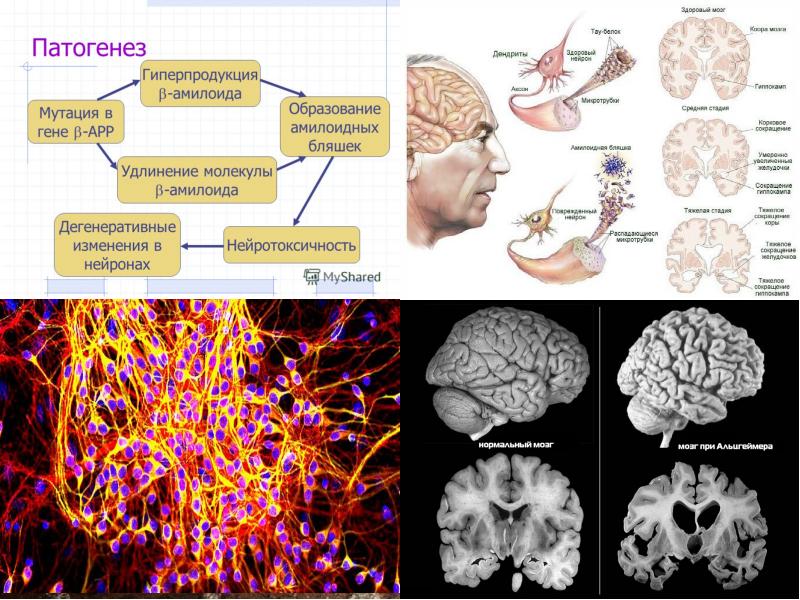
На основе данных о β-амилоиде была выдвинута амилоидная гипотеза болезни Альцгеймера. Изменения в когнитивном статусе напрямую связали с накоплением этого белка в тканях человеческого мозга
Однако сейчас в научном сообществе в пользу β-амилоидной гипотезы высказываются всё более осторожно. В одной из статей по этой теме авторы написали, что β-амилоид представляется необходимым, но не достаточным для старта БА
Подробнее о патогенезе болезни Альцгеймера можно прочесть на «биомолекуле» в статье «Смерть после жизни, болезнь Альцгеймера и почему мы хотим перемен» .
По последним данным, распространенность внеклеточных отложений β-амилоида в коре головного мозга коррелирует с когнитивным снижением меньше, чем количество скоплений тау-белка внутри клеток (рис. 7). Кроме того, последовательность появления тау-белка в различных отделах головного мозга соотносится с возникновением тех или иных симптомов болезни Альцгеймера. На начальных стадиях заболевания больше всего страдает кратковременная память, и тогда же нейрофибриллярные клубки обнаруживают в гиппокампе. При дальнейшем развитии болезни возникают нарушения зрительного восприятия и исполнительской функции, что коррелирует с появлением тау-белка в специализированных отделах головного мозга.
Лекарство для ума
После того как у Екатерины Павловны диагностировали болезнь Альцгеймера, врач назначил ей лечение в соответствии с современными рекомендациями. Несмотря на неполное понимание молекулярных основ БА, можно точно сказать, что при этом заболевании снижается активность ацетилхолиновой системы головного мозга (о роли ацетилхолина в жизни человека можно прочесть на нашем сайте ), и известно это уже с 1970-х годов . Потому-то именно ацетилхолиновая система стала главной мишенью терапии БА.
В 1996 году в США поступил в продажу донепезил (Aricept, Pfizer), в дальнейшем его использование было одобрено и в других странах. Препарат считается эффективным в отношении деменции при болезни Альцгеймера любой степени тяжести . По последним данным, объем мировых продаж донепезила превышает $ 4 млрд: сейчас это самый назначаемый препарат среди ИХЭ.
Через год после одобрения донепезила в Швейцарии выпустили в продажу препарат ривастигмин (Exelon, Novartis), который также показал хорошие результаты в терапии болезни Альцгеймера . В продаже можно найти ривастигмин в капсулах или растворе, а также в виде трансдермальной терапевтической системы, ТТС. Галантамин (Reminyl, Janssen-Cilag) начал свой путь в Швеции в 2000 году, поступил на рынки других стран Европы, а позже добрался и до США. Галантамин обладает доказанной эффективностью в отношении БА .
Для оценки эффективности разрабатываемых препаратов используют те же методы. Если новый препарат оказывается не лучше уже существующих, им перестают заниматься. Часто врач не наблюдает улучшения или стабилизации когнитивного статуса, но родственники отмечают положительную динамику в поведении пациента. Препараты, применяемые для терапии болезни Альцгеймера, позволяют отсрочить потерю самостоятельности и замедлить темпы снижения когнитивных функций пациента. При этом предотвратить заболевание или обратить его течение вспять они не способны.
В России у пациентов с болезнью Альцгеймера есть возможность получать ИХЭ (галантамин и ривастигмин) бесплатно. Учреждения здравоохранения могут закупать их в рамках программы дополнительного лекарственного обеспечения (ДЛО), но выбор препарата для закупки происходит внутри самого лечебного учреждения. Вот и Екатерина Павловна после оформления необходимых документов стала получать медикаменты в местном психоневрологическом диспансере.
| Препарат (суточная доза, мг) | Стоимость месяца терапии оригинальным препаратом, руб. | Стоимость месяца терапии дженериком, руб. |
|---|---|---|
| Мемантин (20) | 2900 | 1400 |
| Донепезил (10) | Данных нет | 3000 |
| Галантамин (16) | 3700 | 2300 |
| Ривастигмин (4,6/9,5/13,3) | 3500/3700/4000 | Нет аналогов |
| Рисперидон (2) | 1000 | 900 |
Лечение болезни Альцгеймера
Лечение направлено на замедление прогрессирования патологии. Врачи используют препараты различных групп для улучшения работы центральной нервной системы и купирования основных симптомов:
- антихолинэстеразные препараты, направленные на улучшение памяти (донепезил, реминил и другие);
- мемантин, замедляющий прогрессирования дистрофии и уменьшающий выраженность симптомов (единственный препарат, одобренный ВОЗ для лечения болезни Альцгеймера);
- препараты для улучшения обмена веществ в клетках мозга (мексидол, винпоцетин, пентоксифилилн);
- ноотропы (церебролизин, актовегин) для стимуляции формирования дополнительных связей между нервными клетками;
- симптоматические средства: антидепрессанты, нейролептики, анксиолитики и т.п.
Экспертное мнение врача
Кельбялиев Эмил Загидинович
Заместитель главного врача, врач-невролог, иглорефлексотерапевт
Комбинация препаратов, их дозировка, кратность и срок приема подбирается врачом в индивидуальном порядке. Нередко лекарственная схема корректируется в процессе лечения для достижения оптимального результата при минимальном количестве побочных эффектов.
В качестве дополнения к медикаментозному лечению используются различные психотерапевтические методики. Они помогают снизить агрессию и тревожность, улучшить качество мышления и стимулировать память. Хороший эффект обеспечивают:
- арт-терапия: улучшает эмоциональное состояние больного, снижает уровень тревожности и депрессии, уменьшает агрессию;
- занятия в сенсорной комнате и сенсорная интеграция;
- терапия воспоминаниями (используется при тяжелой деменции, помогает настроить пациента на положительный лад).
Одновременно с терапией проводится обучение родственников правилам поведения с больным и ухода за ним. Для поддержания стабильного состояния пациента необходимо:
- организовать четкий и неизменный распорядок дня;
- стараться поддерживать самостоятельность и независимость человека;
- не обсуждать медицинские проблемы между собой в присутствии больного;
- поддерживать доброжелательную атмосферу в семье;
- избегать конфликтов и споров.
При необходимости члены семьи также работают с психологом, поскольку постоянное общение с пациентом требует значительного нервно-психического напряжения.
Стадии развития болезни Альцгеймера
В развитии БА выделяют 4 стадии:
- Предеменция.
- Ранняя.
- Умеренная.
- Тяжелая.
В стадию предеменции расстройства памяти практически незаметны окружающим. Они проявляются в виде нарушений запоминания новой информации, сложностью с пересказыванием прочитанного текста, снижением сосредоточенности и внимания, удлинением времени для выполнения привычных заданий. Апатия — ведущий поведенческий симптом, который может сочетаться с агрессивностью. Постепенное прогрессирование забывчивости и апатии — настораживающий симптом в плане развития БА.
При ранней деменции утрата кратковременной памяти и апатия дополняются сложностями с речью. Возникают затруднения при подборе нужного слова в разговоре, скорость речи замедляется, человек путает значения слов. Возникают сложности с мелкими движениями: приготовлением еды, утрачивается способность к рисованию, вязанию, меняется почерк. Профессиональные навыки утрачиваются в числе последних. Способность к самообслуживанию сохранена. Из-за осознания нарушений памяти и мышления пациент может испытывать депрессию или раздражительность, становится импульсивным.
Умеренная стадия БА характеризуется утратой долговременной памяти, особенно биографической: человек не может вспомнить имена детей, внуков, свой возраст, перестает узнавать родных и друзей. Нарушается способность к счету и чтению, письму, самостоятельным покупкам, оплате счетов, пользованию бытовыми приборами.
Забыть поесть, умыться, одеться, зажечь газ, закрыть воду, не помнить дорогу домой — типичные действия для человека с альцгеймеровской деменцией.
На этой стадии изменения памяти и поведения требуют внимания со стороны близких, так как пациент может уйти из дома, не зная куда возвращаться, создать опасную ситуацию в быту. Для умеренной стадии болезни Альцгеймера характерны психические расстройства: неустойчивые эмоции в виде плача, крика, апатия или агрессия, сопротивление помощи и уходу близких, необоснованное чувство страха, подозрительность. У некоторых людей возникают бредовые идеи (преследования, отравления, воровства, ревности и другие), возможны слуховые и зрительные галлюцинации.
Тяжелая стадия болезни Альцгеймера проявляется полной утратой мышления и постепенным пропаданием речи. Возникает невозможность самостоятельного принятия пищи, выполнения элементарных гигиенических процедур, опорожнения кишечника и контроля над мочеиспусканием, потеря способностей к любому передвижению. Наступает полная зависимость от посторонней помощи. Пациент утрачивает любые эмоции, возникают полная апатия и истощение, мышечная атрофия, затрудняется глотательный рефлекс. Смерть наступает от истощения или инфекционных осложнений (пролежней и застойных пневмоний).
Самые ранние проявления БА: когда родственники должны насторожиться?
«Одним из самых ранних проявлений БА является нарушение кратковременной памяти. Это может проявляться тем, что пожилой человек может начать по несколько раз звонить родственникам с одними и теми же вопросами, многократно переспрашивать что-то, часто терять мелкие вещи – ключи, документы, забывать выключать плиту, свет, закрывать двери при выходе из дома, кроме этого нередко возникают трудности с обучением новым видам деятельности, например, использованию нового телефона. Все это часто расценивается родственниками как рассеянность и списывается на возраст. И здесь хотелось бы отметить, что на ранней стадии болезни Альцгеймера воспоминания из отдаленного прошлого не страдают, поэтому человек может прекрасно помнить события, которые происходили с ним в юности, что может создавать у близких иллюзию хорошей памяти. Кроме нарушений собственно памяти, уже на ранней стадии БА нередко отмечаются эмоциональные расстройства и изменения поведения. Если у пожилого родственника отмечается постоянно плохое настроение, тревожность, подозрительность, прожорливость или наоборот сниженный аппетит, неопрятность – это также повод для обращения к специалисту для исключения БА».
Дудченко Надежда Георгиевна
эксперт
Врач-невролог Клиники «Будь здоров», врач-паркинсонолог Центра экстрапирамидных заболеваний ГКБ им. С.П. Боткина г.Москвы
Диагностика заболевания
Важная цель диагностики — наиболее раннее выявление заболевания. Не существует определенного диагностического критерия болезни Альцгеймера, поэтому диагноз устанавливают при наличии комплекса таких изменений:
1. Когнитивные расстройства, которые начинаются постепенно и прогрессируют на протяжении не менее 6 месяцев при сохранении сознания. Среди клинических проявлений наиболее важны:
- Амнезия (снижение памяти) на текущие события при сохранении воспоминаний о событиях молодости.
- Афазия — трудности в подборе слов, аномия — забывание названий предметов.
- Нарушения ориентировки в незнакомой, а затем и в знакомой местности.
- Акалькулия — затруднения при счете.
- Аграфия — трудности в письме.
- Расстройства поведения: агрессивность, апатия, бесцельная двигательная активность, бродяжничество, дневная сонливость, ночное возбуждение.
2. Результаты нейропсихологического тестирования. Существует несколько десятков различных тестов для выявления степени когнитивных расстройств. Это MMSE-тест, тесты на зрительную память, речевую активность, тест рисования часов. Например, в течение минуты тестируемому предлагают назвать слова на определенную букву (фонетические ассоциации) или названия растений (семантические ассоциации). Называние менее 12 семантически опосредованных ассоциаций и менее 10 фонетических ассоциаций обычно свидетельствует о выраженной когнитивной дисфункции. Снижение числа семантически опосредуемых ассоциаций — один из ранних признаков деменции, который особенно характерен для болезни Альцгеймера.6 Для комплексной оценки когнитивных функций во многих странах мира применяют краткую шкалу оценки психического статуса — MMSE (рис. 4).
3. Подтверждение поражения мозга с помощью магнитно-резонансной томографии (МРТ) или компьютерной томографии (КТ), позитронно-эмиссионной томографии (ПЭТ). Эти нейровизуализационные исследования позволяют установить наличие атрофии головного мозга, расширение желудочков мозга и субарахноидальных пространств (между головным мозгом и мягкой мозговой оболочкой). Для БА наиболее специфично уменьшение в объеме гиппокампа и височной доли, коры головного мозга. Инструментальные методы исследования также важны для дифференциального диагноза с другими причинами когнитивных расстройств: посттравматическими гематомами, опухолями мозга, инсультами, энцефалитами.
Лабораторные исследования обычно проводят для исключения некоторых заболеваний, которые могут вызывать когнитивный дефицит (сахарный диабет, гипотиреоз, атеросклероз сосудов головного мозга, анемии, печеночная и почечная недостаточности, нейросифилис, ВИЧ и другие). Для этого назначают общие анализы крови и мочи, исследования сахара крови, билирубина, креатинина, липидограммы, уровня гормонов щитовидной железы и т. д.
Специфические лабораторные тесты для БА — уровни бета-амилоида и тау-белка в спинномозговой жидкости. Их рекомендуют проводить только в случаях затруднения постановки диагноза: при атипичных формах заболевания и при начальных стадиях ранней формы БА⁶.
Генетические исследования на наличие мутаций в генах APP, PSEN1, PSEN2 специалисты рекомендуют проводить для диагностики наследственных форм БА или при раннем начале заболевания⁶.
Что это и когда появляются
Возрастные изменения головного мозга — это постепенное снижение умственных показателей из-за нарушений структуры нервных клеток, межклеточных связей и снижения объема серого вещества. Изменения возникают на всех уровнях: от тканей до молекул и начинают формироваться в возрасте до 20–25 лет. В молодости это незаметно: они компенсируются пластичностью мозга и его высокой способностью к самовосстановлению.
Со временем возрастные изменения более заметны: люди хуже запоминают, им труднее сконцентрироваться, они медленнее учатся и чаще совершают ошибки в повседневных делах. Но это не значит, что на когнитивных функциях можно ставить крест. Например, результаты исследований говорят о том, что в зрелом возрасте люди выполняют тест на вербальные способности и пространственное мышление лучше, чем молодые.
Возрастные изменения происходят у всех, независимо от пола и социального статуса. Однако образование и род деятельности все же влияют.
Возрастные изменения, а проще говоря, старение мозга — это такой же нормальный процесс как поседение волос, уменьшение объема мышц, снижение остроты зрения, слуха и эластичности кожи. Их не следует путать с нарушениями работы мозга — заболеваниями нервной системы, которые приводят к снижению интеллекта преимущественно у пожилых людей — болезнью Альцгеймера, болезнью Пика или деменцию с тельцами Леви.