Введение
Хорошие новости, Всемирная организация здравоохранения возраст 45-59 считает «средним», однако сразу за ним уже идет «пожилой» 60-74. Именно поэтому многие врачи считают, что до 45 (молодой возраст) в большинстве случаев для поддержания здоровья можно обойтись без какой-либо серьезной терапии, в том числе и гормональной. Однако после 45 лет функции органов и систем могут снижаться, что требует контроля и при необходимости проведения лечения.
Гормоны – это вещества, вырабатываемые внутренними железами, которые регулируют все обменные процессы в организме человека. Изменение их активности с возрастом многими учеными рассматривается как центральное звено в процессе старения (теория В.Н.Дилмана, 1983). Слово «гормон» , с греческого «hormao», означает «быстро приводить в действе», «поднимать» или «возбуждать». Придумал его британский физиолог Эрнст Старлинг в 1905 году.
В своей книге «Мозг полов» Анна Муар пишет: «То, что действительно отличает мужчин и женщин, тестостерон, буквально формирует наш мозг и нашу способность к творчеству, интеллект, образ мыслей, энергию, желание разбираться в различных вещах. Он оказывает влияние и контролирует не только тот потенциал, которым мы обладаем, но также и пользу, которую мы из него извлекаем. Он управляет нашим сексуальным и коммуникативным поведением».
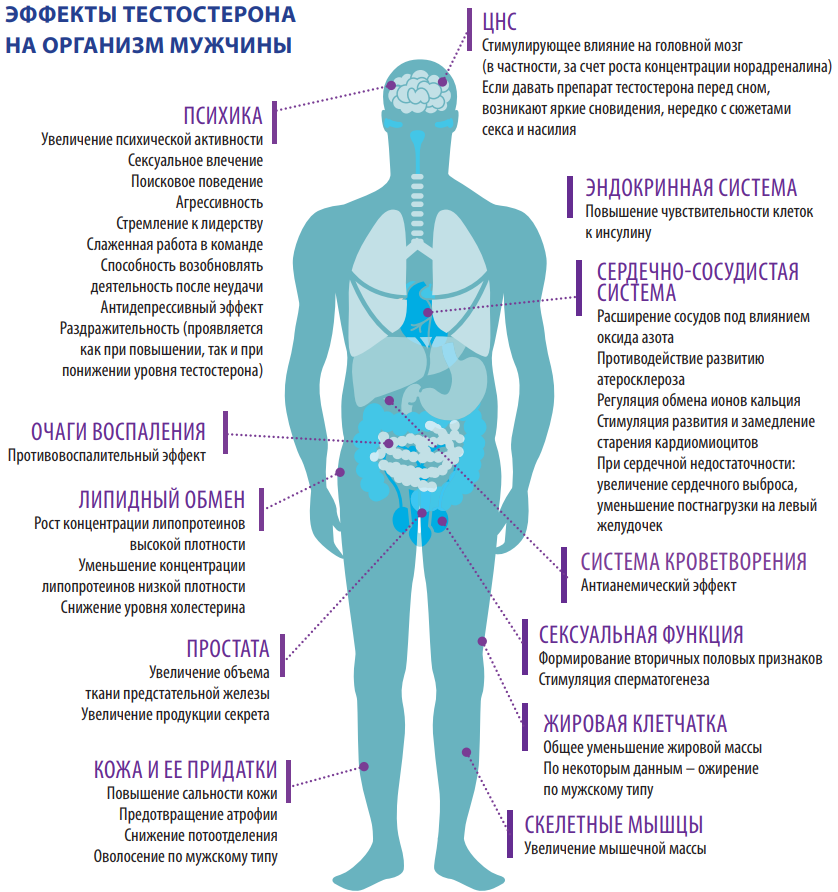
Стероидный гормон тестостерон у мужчин вырабатывается в яичках. Именно он делает из мужчин – мужчин. Оказывает биологическое действие практически на все органы и ткани.
В 10-12 лет (пубертатный возраст) начинается усиленная выработка тестостерона, которая приводит к:
-
быстрому росту мышц и костей (анаболический эффект)
-
оволосению на лобке, в подмышечной ямке
-
огрублению голоса
-
усилению активности сальных желез (юношеские прыщи)
-
изменению характера (переходный возраст)
-
появлению интереса к противоположному полу (появление либидо)
Исторически отсутствие всех этих изменений можно было видеть у подростков-певцов в Италии, которые подвергались кастрации с целью сохранения высокого тембра голоса.
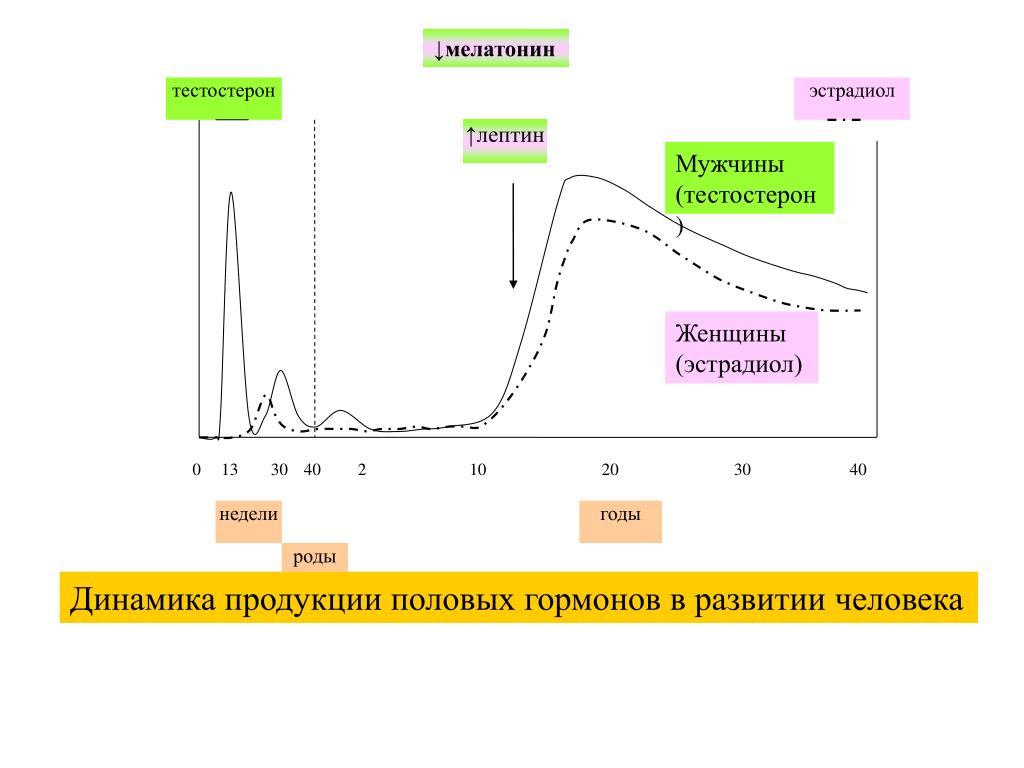
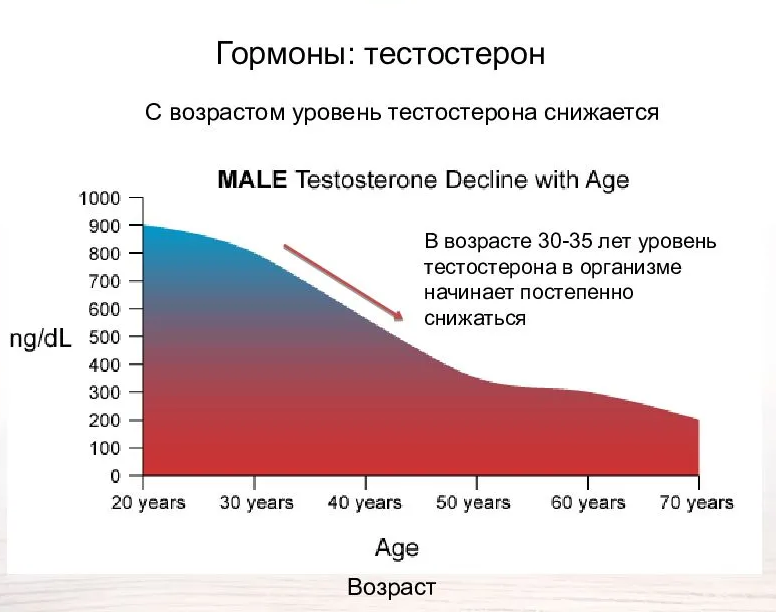
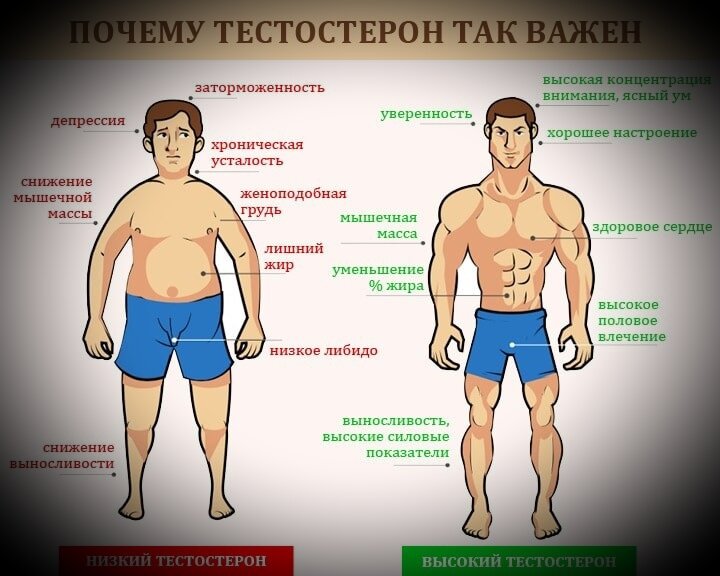
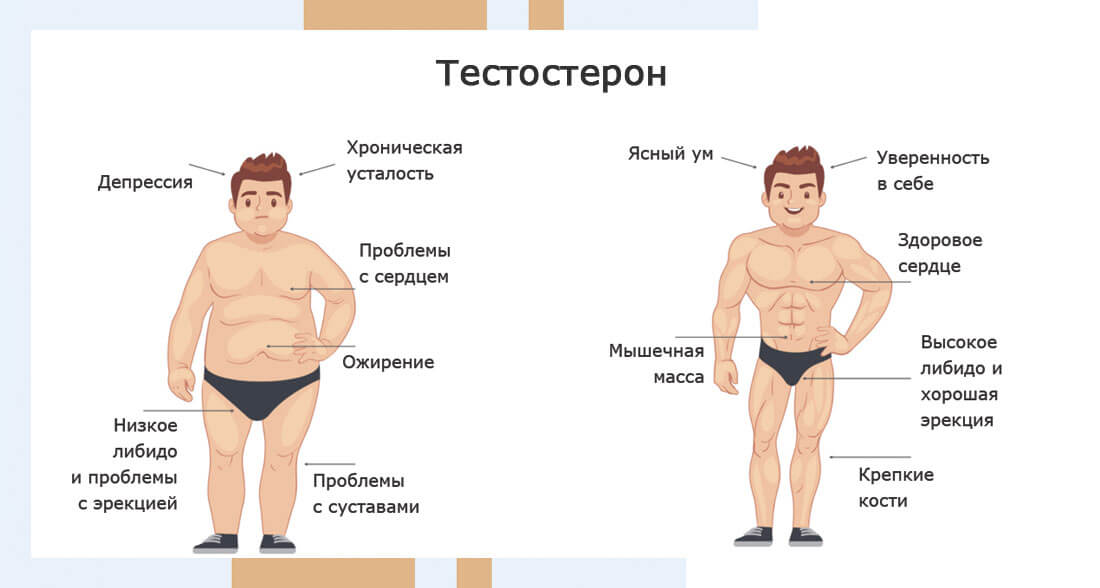
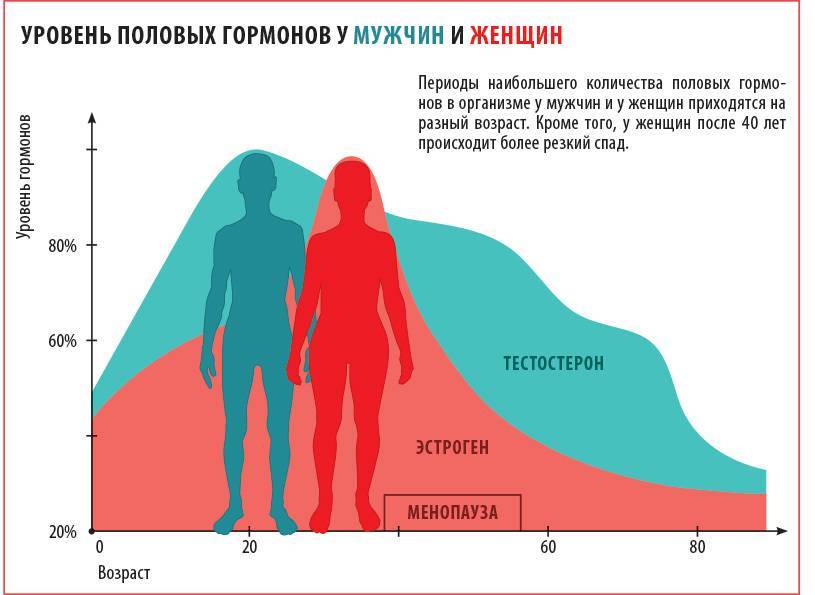
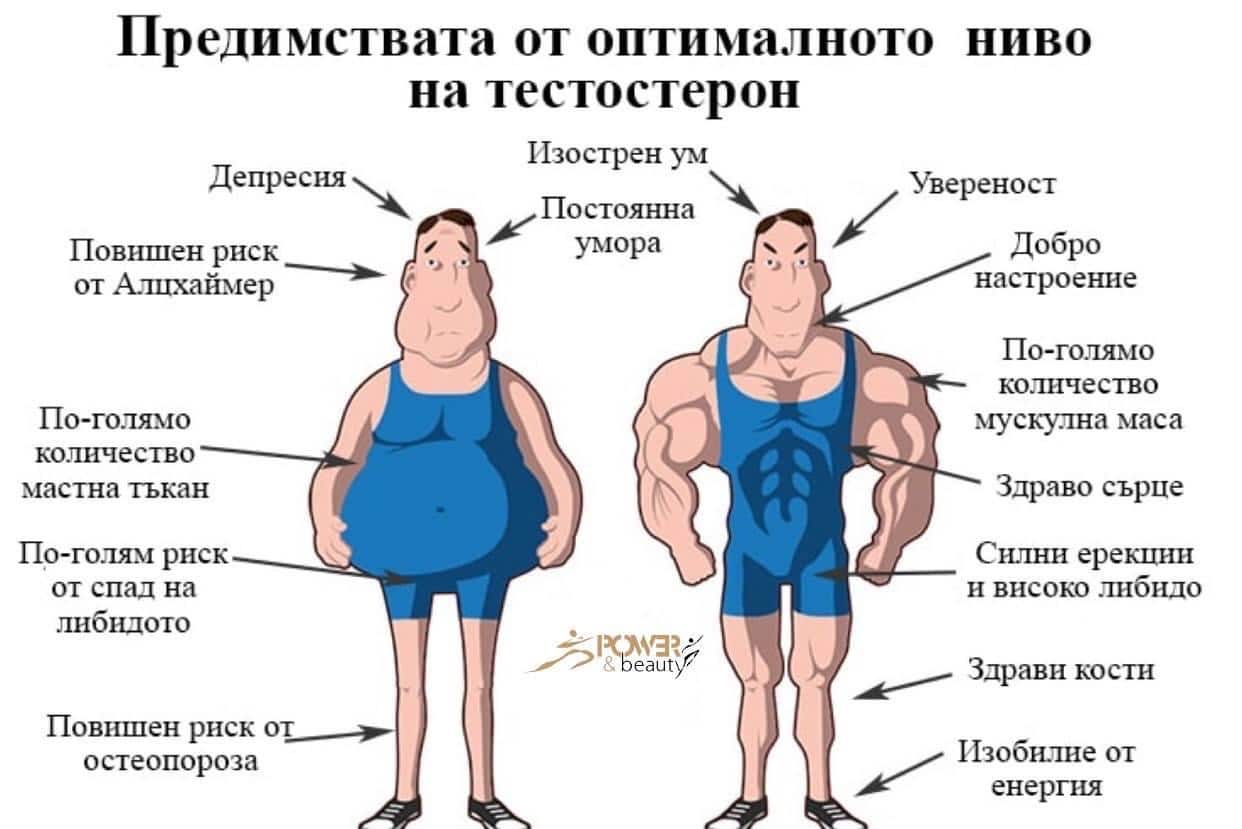
Пик уровня тестостерона приходится на возраст 20 лет, когда мы активны, энергичны, жизнерадостны, пребываем в хорошей физической форме (отсутствие ожирения).
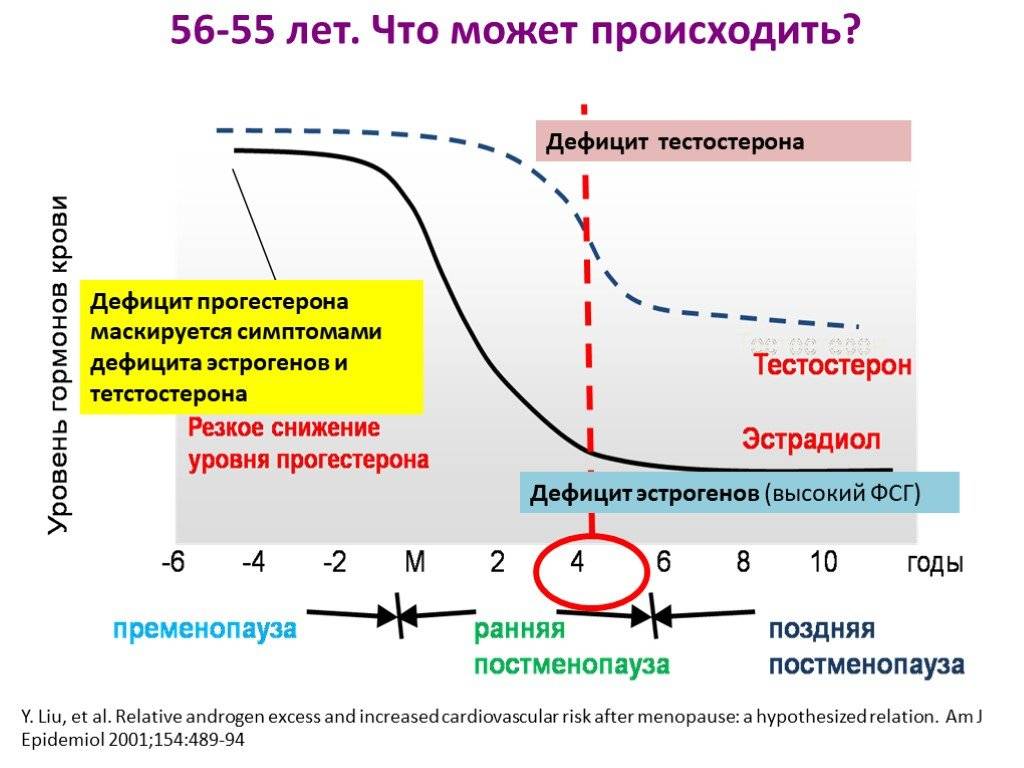
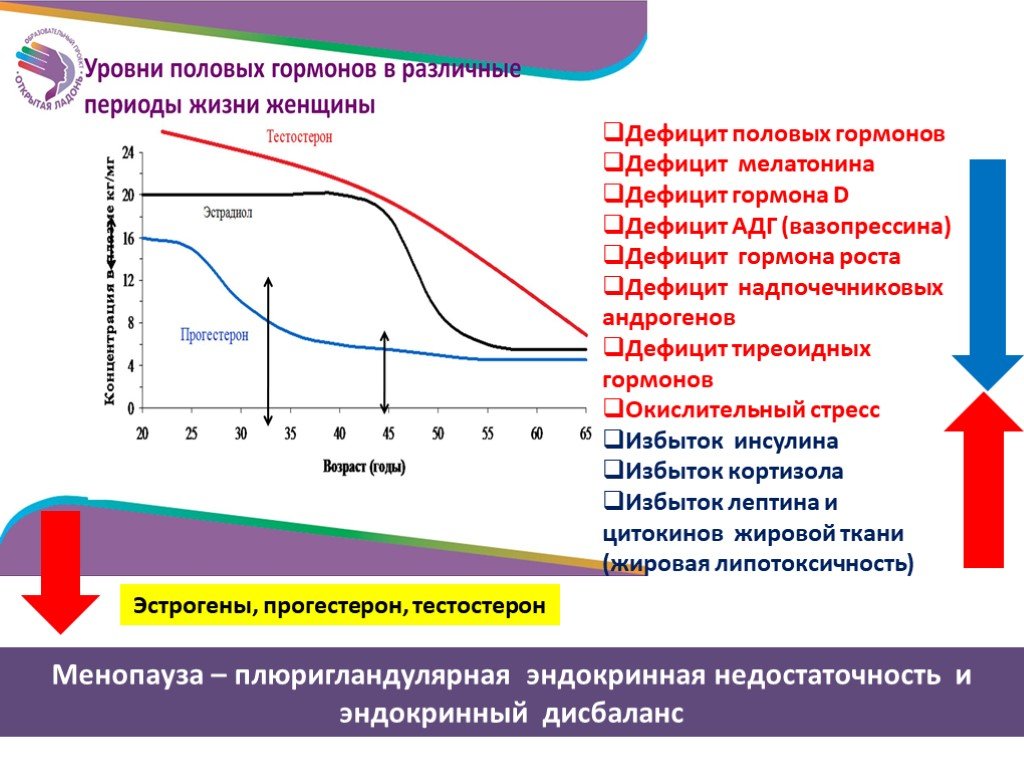
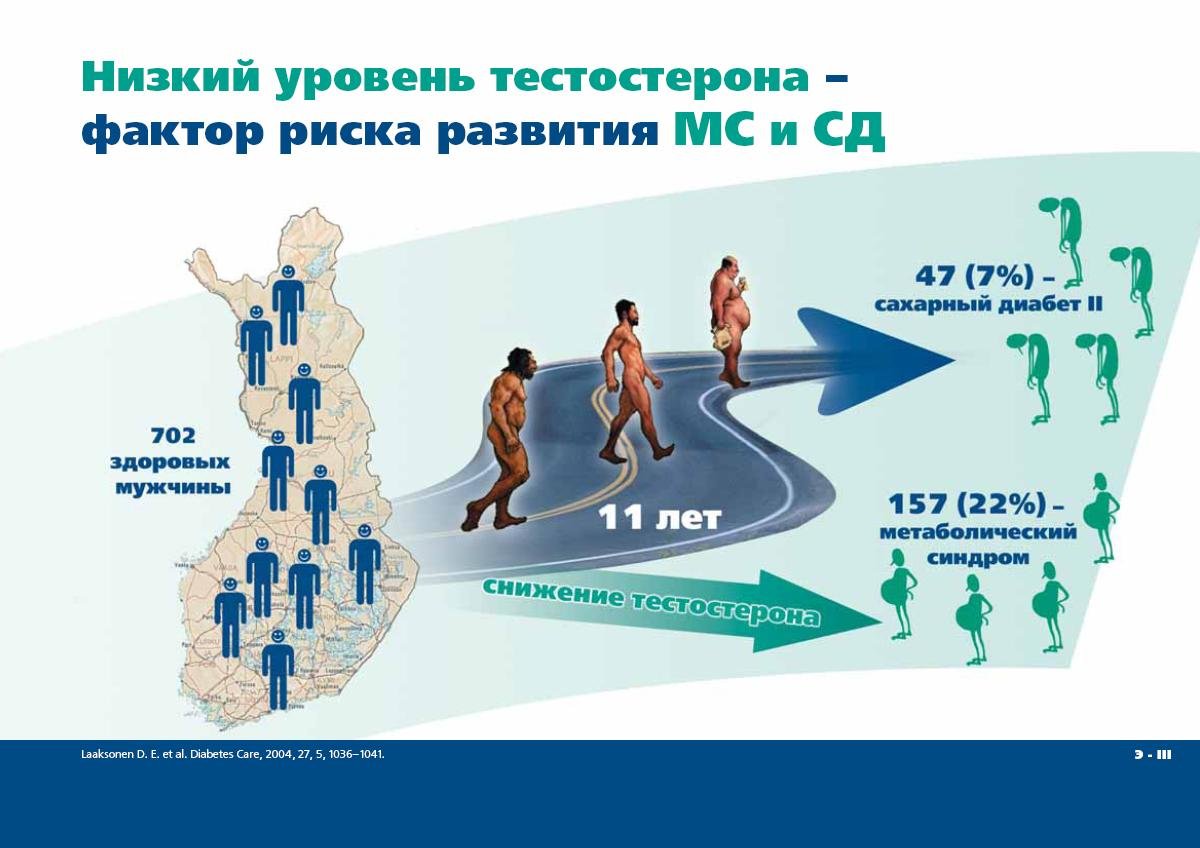
Начиная с 30 лет уровень тестостерона снижается примерно на 1-2% в год. Распространенность гипогонадизма (снижения тестостерона) у мужчин составляет 6%, а при ожирении и сахарном диабете – более 50%.
В отличие от женского климакса («ступень» в переводе с французского) возрастное снижение тестостерона происходит постепенно, поэтому не так остро ощущается мужчинами. Как правило, первые симптомы появляются в 50 лет, их количество нарастает как “снежный ком”. Ничего не подозревающие мужчины начинают буквально “разваливаться на глазах”, ходить по разным врачам (кардиолог, эндокринолог, невролог, уролог), горстнями принимать различные препараты от большого количества болезней. Беда в том, что все они не лечат причину, а действуют лишь на симптомы болезней. И только грамотные врачи могут предположить наличие возрастного андрогенного дефицита и рекомендовать сдать кровь из вены для определения уровня общего тестостерона.
Когда наблюдается снижение уровня гормона?
У мужчин старше 50 лет физиологически начинает угасать репродуктивная функция, что сопровождается снижением уровня тестостерона. Однако, о том, как увеличить тестостерон у мужчин естественными способами, доктора говорят часто и много, поэтому не следует беспокоиться о снижении уровня гормона, если это является возрастной нормой.
Повод для тревоги появляется, когда низкий тестостерон появляется у мужчины в возрасте 18-50 лет, и показатель гормона пациента существенно отличается от нормы тестостерона у мужчин в этой возрастной группе.
Снижение уровня вещества нередко говорит о развитии следующих патологических состояний:
- заболевания гипофиза ¾ функциональные или органические поражения гипофиза, которые приводят к нарушению процесса синтеза гонадотропных гормонов, что отражается на выработке тестостерона в половых железах;
- патология гипоталамуса, который контролирует функцию гипофиза;
- патология надпочечников: недостаточность функции коры надпочечников, другие заболевания;
- активный прием некоторых лекарственных препаратов, глюкокортикостероидных веществ;
- гипогонадизм (недостаточность функции половых желез);
- хронический простатит ¾ воспаление предстательной железы;
- мужское ожирение, женский алкоголизм;
- нарушение питания ¾ недостаточное количество белка в рационе, повышенный уровень «быстрых» углеводов, которые легко усваиваются;
- определенные пищевые правила ¾ вегетарианство, длительное голодание;
- цирроз печени, недостаточность функции почек;
- эндокринные нарушения, вызывающие нарушение соотношения мужских и женских половых гормонов в организме человека.
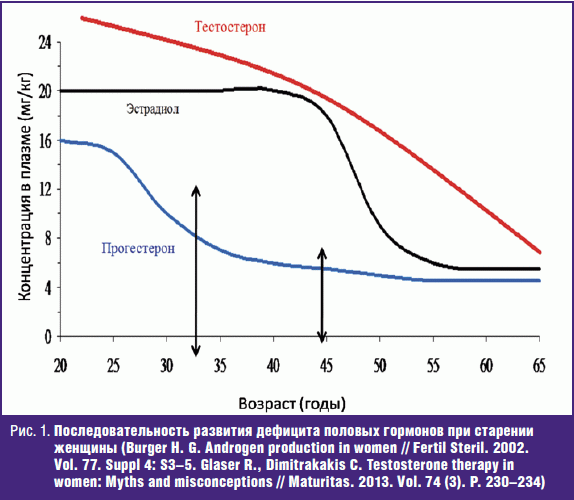
Снижение гормона у женщины ¾ не слишком опасный и грозный знак. Как правило, уровень гормона закономерно снижается в период менопаузы. Однако, в этом случае, возможно, следует повышать тестостерон естественным способом, потому что недостаток гормона в организме нередко приводит к остеопорозу, повышению хрупкости костей, отражается на психоэмоциональной сфере. Например, женщина может отмечать длительные депрессивные периоды, бессонницу, и даже суицидальные мысли.
Показатель гормона в организме определяется с помощью специального анализа крови. Диагностическое исследование позволяет обнаружить проблему и начать медикаментозное лечение патологии пациента.
Лечение рака простаты на разных стадиях
На I стадии опухоль имеет небольшие размеры, имеет низкую степень агрессивности, не распространяется за пределы простаты и характеризуется низким уровнем ПСА. Если заболевание диагностировано у пожилого мужчины, который имеет сопутствующие заболевания и у которого низкая ожидаемая продолжительность жизни, врач может ограничиться лишь наблюдением в динамике. В других случаях назначают радикальную простатэктомию или лучевую терапию.
Рак II стадии также ограничен пределами предстательной железы, но имеет более высокую степень агрессивности и характеризуется более высоким уровнем ПСА. В отличие от рака I стадии, такая опухоль при отсутствии лечения с большей вероятностью распространится за пределы предстательной железы.
Для пожилых мужчин с низкой ожидаемой продолжительностью жизни оптимальной тактикой в таких случаях также может быть активное наблюдение. У мужчин более молодого возраста без серьезных сопутствующих заболеваний прибегают к следующим видам лечения:
- Радикальная простатэктомия, во время которой, как правило, удаляют регионарные лимфатические узлы. Если обнаружено, что опухоль распространяется за пределы предстательной железы, либо уровень ПСА повышается после операции, назначают лучевую терапию.
- Лучевая терапия без хирургического вмешательства.
- Брахитерапия.
- Сочетание классической лучевой терапии и брахитерапии.
Если имеется высокая вероятность рецидива при повышенном уровне ПСА или высокой степени злокачественности опухоли, указанные методы лечения дополняют гормональной терапией в течение нескольких месяцев.
Подходы к лечению пациентов, страдающих рецидивирующим раком предстательной железы с низким уровнем ПСА, очевидно, требуют пересмотра. После публикации в начале 2019 года результатов крупного исследования стало очевидно, что назначение гормональной терапии не только не увеличивает выживаемость, но и ухудшает прогноз. Врачи «Евроонко» ознакомлены с данными результатами и используют их в своей клинической практике.
На III стадии рак распространяется за пределы предстательной железы, но мочевой пузырь и прямая кишка не поражены. Регионарные лимфатические узлы также не вовлечены в опухолевый процесс. Отдаленные метастазы отсутствуют.
В данном случае применяются следующие виды лечения:
- Лучевая терапия, которую дополняют курсом гормональной терапии.
- Классическая лучевая терапия в сочетании с брахитерапией, к которым может быть подключен короткий курс гормональной терапии.
- В отдельных случаях возможно выполнение радикальной простатэктомии с одновременным удалением тазовых лимфатических узлов. Нередко хирургическое лечение комбинируют с лучевой терапией.
- Некоторые пожилые мужчины, имеющие серьезные сопутствующие проблемы со здоровьем могут отдать предпочтение активному наблюдению, либо гормональной терапии как основному и единственному методу лечения.
В некоторых случаях для лечения рака предстательной железы III стадии могут быть применены те же методы, что и на IV стадии. В большинстве же случаев меры направлены на то, чтобы как можно дольше держать под контролем прогрессирование заболевания и обеспечить приемлемый уровень качества жизни пациента.
Существуют разные варианты лечения рака простаты на данной стадии:
- Гормональная терапия в сочетании с химиопрепаратами.
- В некоторых случаях – радикальная простатэктомия с последующим курсом лучевой терапии
- Лучевая терапия (иногда в сочетании с брахитерапией) и гормональная терапия.
- При кровотечениях и нарушении оттока мочи выполняется операция трансуретральной резекции предстательной железы (ТУР).
- При метастазах в костях назначают бисфосфонаты, лучевую терапию, радиофармпрепараты.
- Некоторым пациентам (пожилые люди с тяжелыми сопутствующими заболеваниями и низкой ожидаемой продолжительностью жизни) показано активное наблюдение.
- Симптоматическая терапия, направленная, в частности, на борьбу с болями.
Лечение гормонорезистентного рака предстательной железы
В большинстве случаев при лечении гормональными препаратами в среднем через полтора-два года опухоль перестает реагировать на терапию. Это говорит о том, что заболевание перешло в гормонорезистентную фазу. Возможные решения в данном случае:
- Гормональная терапия препаратами второй линии: энзалутамидом (антиандрогенный препарат), абиратерон (подавляет синтез мужских половых гормонов).
- Химиотерапия препаратами кабазитаксел, доцетаксел.
Лечение аденомы предстательной железы
Применяются следующие методы лечения аденомы:
- медикаментозное лечение аденомы предстательной железы (таблетки, свечи), которое дает больший эффект на начальных стадиях заболевания;
- лечение аденомы предстательной железы малоинвазивным способом;
- хирургическое лечение при аденоме предстательной железы.
Медикаментозное лечение аденомы предстательной железы
Консервативная терапия включает следующие лекарства от аденомы предстательной железы:
- альфа-адреноблокатотороры;
- ингибиторы 5-альфа-редуктазы;
- растительные препараты;
- антибиотики и пробиотики;
- препараты, улучшающие кровоснабжение в предстательной железе;
- иммуностимуляторы.
Современные лекарства, применяемые от аденомы предстательной железы направлены, во-первых, на облегчение симптомов заболевания и, во-вторых, на замедление роста тканей простаты.
Малоинвазивные методики лечения:
- Трансуретральная микроволновая терапия. Используется при небольших аденомах предстательной железы. В уретру вводится катетер, через который подаются микроволны. Ткань простаты начинает нагреваться и коагулироваться;
- Трансуретральная лазерная вапоризация. Применяется при небольших аденомах предстательной железы. Посредством катера, введенного в мочеиспускательный канал, происходит воздействие лазером на клетки опухоли, в результате чего опухоль уменьшается в размере;
- Трансуретральная игольчатая абляция. Проводится при небольших аденомах предстательной железы. С помощью цистоскопа в ткань простаты вводятся иглы, через которые проводится радиочастотное излучение, уничтожающее клетки опухоли;
- Фокусированный ультразвук высокой интенсивности (ФУВИ). При этой манипуляции в простату вставляется микроскопическая камера и излучатель ультразвуковых волн, что термически разрушает ткань опухоли;
- Баллонная дилятация. При этом воздействии в уретру вводится баллон, который увеличивает просвет в мочеиспускательном канале. Этот метод позволяет только уменьшить симптомы, но не влияет на рост опухоли;
- Стентирование. В уретру вводится стент, который способствует увеличению оттока мочи;
- Криодеструкция. С помощью цистоскопа ткани предстательной железы обрабатывают жидким азотом.
1
Хирургическое лечение при аденоме предстательной железы
2
Хирургическое лечение при аденоме предстательной железы
3
Хирургическое лечение при аденоме предстательной железы
Хирургическое лечение при аденоме предстательной железы
К хирургическому лечению аденомы предстательной железы, удалению аденомы предстательной железы прибегают в более сложных случаях.
Применяются следующие виды оперативного воздействия:
- Открытая простатэктомия. При этом оперативном воздействии используется общий наркоз. Применяется в самых тяжелых, запущенных случаях, при большом объеме предстательной железы и объеме остаточной мочи не меньше 150 мл. При этой операции происходит удаление долей предстательной железы и нормализуется отток мочи;
- Трансуретральная резекция (ТУР) — малоинвазивная методика лечения, которая применяется при объеме простаты менее 80 граммов и объеме мочи менее 150 мл. Операция осуществляется без разреза: через уретру проводится удаление части предстательной железы, затем назначаются препараты для сдерживания роста простаты;
- Эмболизация артерий предстательной железы. При этой манипуляции через бедренную артерию вводится катетер, который затем достигает артерий простаты. Просветы артерий заполняются микросферами, которые вызывают их закупорку. Ткани простаты не получают питания и погибают, простата уменьшается.
После удаления аденомы предстательной железы, как и после любых других вмешательств, могут появиться некие осложнения. Так, могут появиться проблемы с потенцией, задержка отхождения мочи и расстройства с мочеиспусканием, появление капелек крови в моче.
Очень важно довести курс лечения до конца и регулярно посещать своего лечащего врача-уролога. В многопрофильной клинике «Медиксити» урология — одно из профилирующих направлений
Мы поможем Вам в лечении простатита, уретрита, варикоцеле, импотенции и других заболеваний. У нас высококвалифицированные врачи-урологи, деликатный подход к каждому пациенту, авторские методики! Мы вернем Вам здоровье!
В многопрофильной клинике «Медиксити» урология — одно из профилирующих направлений. Мы поможем Вам в лечении простатита, уретрита, варикоцеле, импотенции и других заболеваний. У нас высококвалифицированные врачи-урологи, деликатный подход к каждому пациенту, авторские методики! Мы вернем Вам здоровье!
Материал подготовлен при участии специалиста:
Показания к онкоскринингу
Онкоскрининг желательно проводить мужчинам старше 50 лет раз в 2 года. Люди более младшего возраста могут обследоваться по собственному желанию или по показаниям.
- Принадлежность к группам риска по онкологии:
- генетическая предрасположенность (зафиксированные случаи рака у близких родственников);
- ранее диагностированный рак независимо от формы и локализации;
- выявленное и стойкое превышение допустимых норм уровня тестостерона;
- вредные условия труда;
- экологически неблагополучная обстановка в месте проживания;
- никотиновая и/или алкогольная зависимость;
- хронический стресс и перенапряжение;
- доброкачественная гиперплазия предстательной железы;
- Наличие специфических жалоб со стороны пациента на:
- сексуальную дисфункцию (снижение эрекции, импотенцию, уменьшение объема эякулята);
- болезненные ощущения в нижней части живота;
- нарушение мочеиспускания (учащение/урежение, жжение в процессе выделения мочи, чувство не полностью опорожненного мочевого пузыря и пр.);
- присутствие крови в моче или каловых массах;
- нарушение пищеварения (изжога, отрыжка, боль);
- кашель в течение длительного времени;
- изменение внешнего вида кожных покровов;
- хроническую усталость, потерю веса, повышение температуры тела и т. д.
Что это такое
У мужчин андрогены работают как естественные анаболики: стимулируют образование белка в тканях мышц, увеличивают основной обмен веществ и ускоряют образование эритроцитов в красном костном мозге. Если андрогенов достаточно, формируется мужской тип фигуры с широкими плечами и узкими бедрами, полноценно развиваются и работают мужские половые органы.
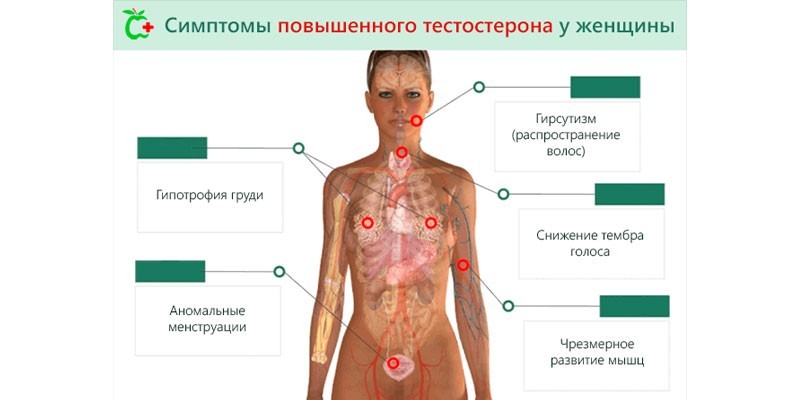
У женщин андрогены тоже принимают участие в половом созревании. Они отвечают за оволосение подмышечных впадин и лобка, способствуют выработке кожного сала, укрепляют кости и, судя по всему, усиливают половое влечение
А еще тестостерон — предшественник самого важного женского полового гормона, эстрадиола, так что уровень этого андрогена косвенно влияет на женскую фертильность
Диагностика уровня тестостерона
Учитывая, что многие жалобы при дефиците тестостерона неспецифичны и могут встречаться при различных болезнях, целесообразно проводить лабораторное подтверждение андрогенодефицита.
Уровень общего тестостерона в крови 3,5 нг/мл (или 12 нмоль/л) и ниже большинством урологов в мире подтверждает диагноз лабораторного андрогенного дефицита (гипогонадизм).
Лайфхак от Авеню
Всем мужчинам старше 50 лет или при наличии симптомов дефицита тестостерона сдать анализ крови на:
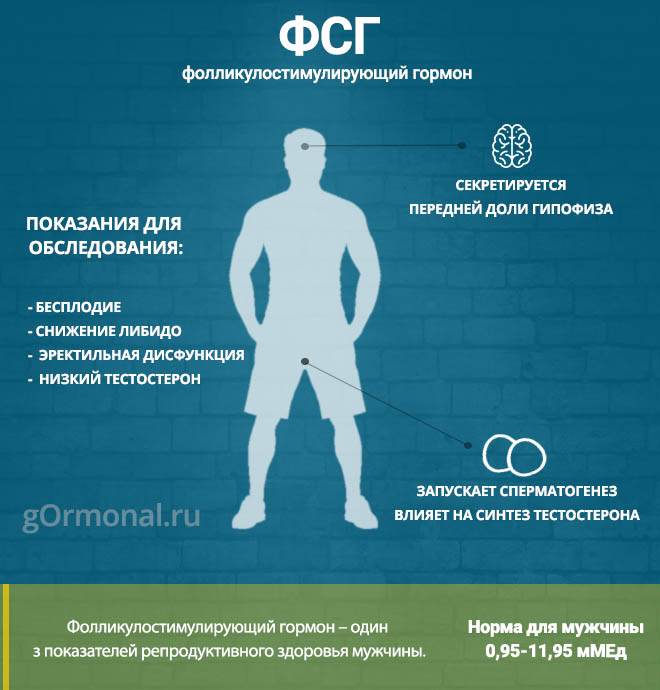
- общий тестостерон
- лютеинизирющий гормон (ЛГ)
- глобулин связывающий половые гормоны (ГСПГ)
- пролактин
- тиреотропный гормон (ТТГ)
- витамин Д
- ПСА общий (мужчинам после 50 лет)
и показать результат исследований урологу
При первичном выявлении низкого уровня тестостерона анализ обязательно сдают второй раз для подтверждения диагноза.
О причинах гормонального дисбаланса
У молодых мужчин причины гормонального расстройства связаны со следующими факторами:
- Нарушена работа щитовидной железы, гипофиза, яичек или других желез, ответственных за выработку гормонов. Сбои могут быть обусловлены врожденными патологиями либо приобретенными аномалиями.
- Половые железы перестали нормально вырабатывать гормоны из-за ушибов, опухолевых процессов, воздействия инфекционных возбудителей.
- Токсическое воздействие агрессивных жидкостей, бытовой химии и косметики.
- Асоциальный образ жизни, наличие алкогольной или наркотической зависимости, злостное табакокурение.
У возрастных мужчин главные причины андрогенной недостаточности кроются в том, что снижается функция половых желез, как следствие этого – меньше вырабатывается тестостерона. При этом увеличивается количество эстрогенов (женских гормонов), развивается
ожирение. Образуется порочный круг, когда уменьшение андрогенов приводит к ожирению, что усиливает синтез лептина (гормона жировой ткани), еще больше угнетающий синтез тестостерона.
Вне зависимости от возраста, нарушение выработки гормонов может быть связано со следующими факторами:
- слабая физическая активность;
- сердечно-сосудистые заболевания;
- патологии почек;
- повышенный уровень холестерина и глюкозы;
- нерациональное питание;
- ожирение;
- частые стрессы, бессонница, хроническое утомление;
- перегрев яичек (в том числе – при крипторхизме).
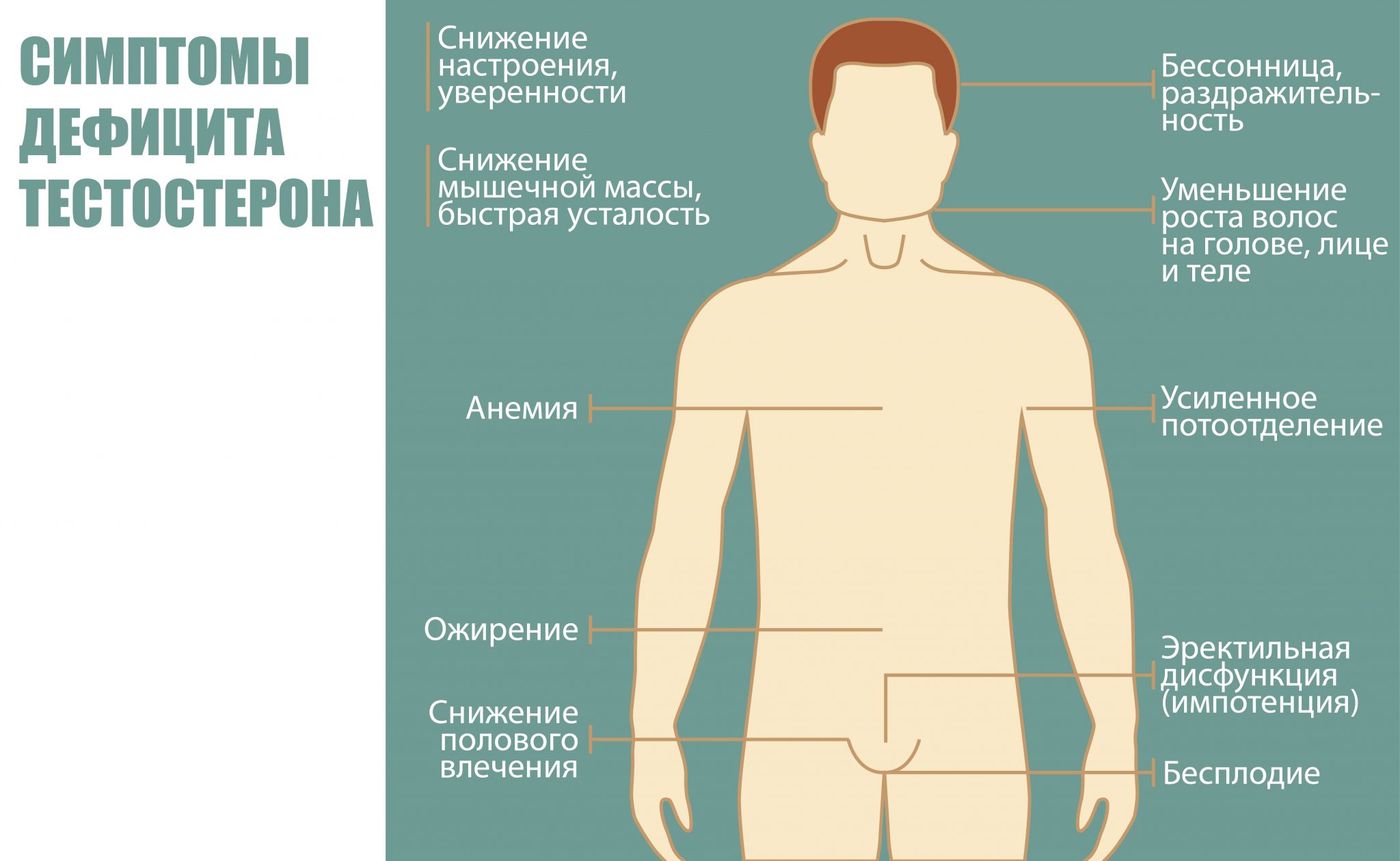
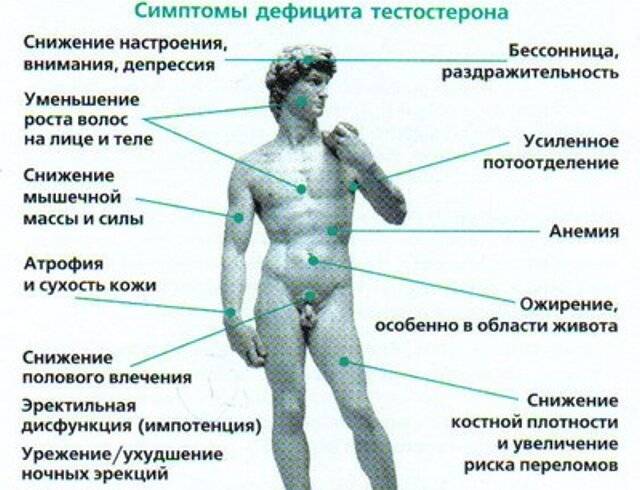
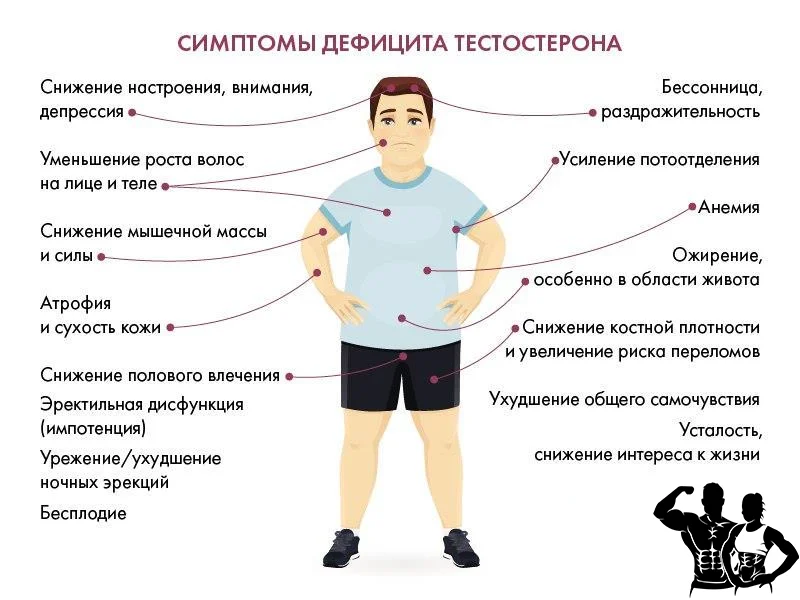
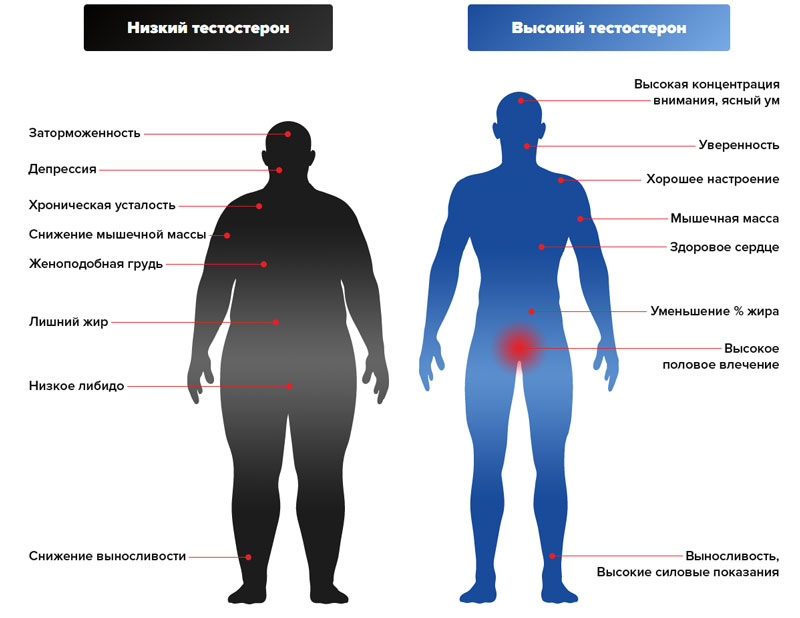
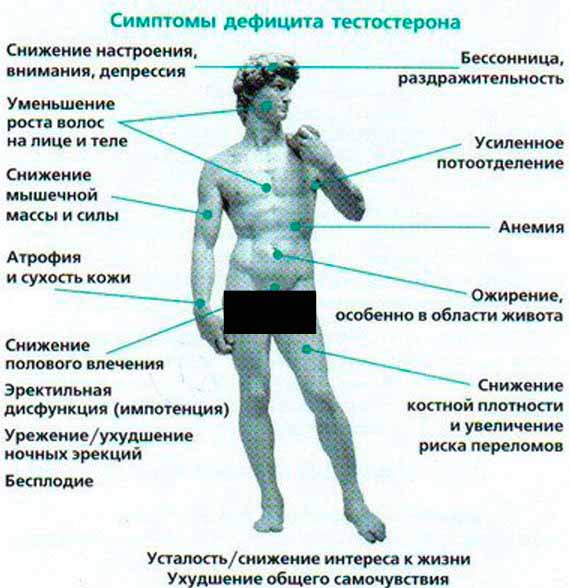
Признаки низкого уровня тестостерона
На недостаточный уровень тестостерона у мужчины могут указывать следующие признаки:
- Отсутствие или снижение сексуального влечения.
- Снижение количества и качества эрекций.
- Уменьшение продолжительности половых актов.
- Депрессия, появление раздражительности, потеря интереса к окружающему миру.
- Физическая слабость.
- Ухудшение памяти, рассеянность, нарушение когнитивных функций.
- Частое мочеиспускание со слабой струей.
- Нарушение сна, постоянное ощущение усталости.
С возрастом уровень тестостерона снижается естественным образом, поскольку стареют яички, гипоталамус и гипофиз, отвечающие за секрецию и активизацию гормона. В то же время, этот процесс происходит довольно медленно. Однако если признаки пониженного тестостерона проявляются до 50 лет, рекомендуется обратиться к врачу-андрологу. Регулярно проверять уровень гормона рекомендуется с 40 лет, чтобы вовремя принять необходимые меры.
Зачем делать онкоскрининг
Онкомаркеры – это биологически активные вещества (белки, гормоны, ферменты), которые вырабатываются в организме или собственно злокачественными клетками, или здоровой тканью, но на фоне протекающих патологических процессов. К последним относятся воспалительные, аутоиммунные, эндокринные, неврологические и др. нарушения.
Замечено, что концентрация большинства онкомаркеров напрямую коррелирует со стадией заболевания. Это дает возможность специалистам установить не только сам факт наличия опухоли, но и определить степень тяжести и агрессивности ракового процесса. Момент начала экспрессии (выработки) раковых белков фиксируется задолго (за несколько месяцев) до появления первых симптомов, что является основой ранней диагностики рака. Чем раньше выявлена опухоль, тем проще и быстрее проходит процесс ее лечения.
Кроме того, результаты анализа на онкомаркеры отражают степень эффективности проводимого курса терапии. Если концентрация белков медленно, но стабильно снижается, значит, выбранная схема лечения более чем верна и результативна. Если же после снижения показатели вновь ползут вверх, то это свидетельствует о приближающемся обострении (рецидиве) заболевания. И наконец, стойкое повышение значений до высоких цифр характерно для метастатического рака, т. е. опухоли, уже давшей метастазы в соседние органы и ткани.
Но не всегда положительный результат онкоскрининга обусловлен злокачественным процессом. Некоторые доброкачественные заболевания также могут провоцировать повышение значений. Поэтому, чтобы избежать врачебной ошибки при трактовке результатов и постановке диагноза, назначаются дополнительные инструментальные, клинические и аппаратные исследования.
Причины рака простаты и расовая принадлежность
В США афроамериканцы страдают раком простаты в 1.6 раз чаще, чем мужчины белой расы. Кроме того у афроамериканцев в 2,4 раза выше смертность от рака простаты, по сравнению с белокожими пациентами того же возраста. Мужчины азиатской расы, наоборот, намного реже страдают раком предстательной железы, по сравнению с мужчинами европеоидной или негроидной расы. Самая высокая частота встречаемости рака простаты наблюдается среди мужчин стран Скандинавии. Несмотря на то, что расовые и этнические причины рака простаты изучаются с давних времен, не выявлена какая-либо биологическая обоснованность этих фактов.
О чем могут сказать
Андрогены работают практически во всех органах и тканях, поэтому оказывают ощутимое воздействие на весь организм. Отклонение уровня андрогенов от нормы может говорить о проблемы со здоровьем. Чтобы определить причину этих проблем и уточнить диагноз, врачи могут назначить соответствующие анализы.
Самостоятельно разобраться с их результатами сложно. И увеличение, и снижение уровня мужских половых гормонов может говорить о разных состояниях и заболеваниях. Чтобы правильно интерпретировать анализ, нужно учесть жалобы человека, особенности физического строения, а иногда могут потребоваться дополнительные анализы и обследования. Поэтому делать выводы нужно вместе с врачом.
В каких случаях нужно сдавать анализы на гормоны
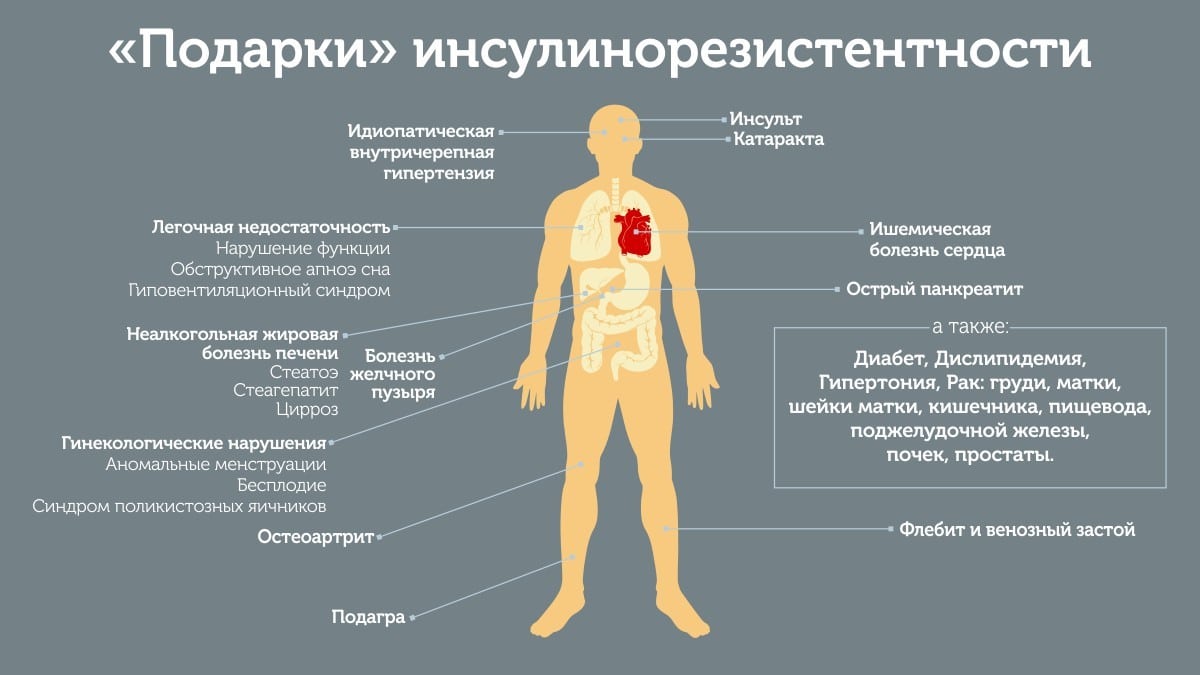
Если баланс эндокринной системы нарушается, в организме развиваются изменения. Нередко достаточно предельно малых отклонений от нормы, чтобы запустить патологический процесс.
Достаточно долго такие патпроцессы могут протекать бессимптомно. Когда же появляется симптоматика, то нередко патогенез уже необратим. Чтобы выявлять бессимптомные гормональные нарушения на ранних стадиях современная доказательная медицина настоятельно рекомендует пакетные проверки. Один раз в 6-12 месяцев достаточно сдать кровь на анализ, чтобы оценить состояние эндокринной системы и не допустить развития гормональных заболеваний.
Кроме этого, о необходимости сдать анализ на гормоны может свидетельствовать ряд признаков:
- увеличение массы тела;
- бесплодие;
- нарушение функций внутренних органов;
- расстройства либидо;
- подозрение на наличие новообразований;
- избыточный рост волос на лице или теле;
- угревая болезнь;
- нарушения менструального цикла у женщин.
Также обязательно контролировать уровень гормонов при беременности, чтобы не допустить аномалий развития плода.
При планировании беременности необходимо пройти обследование щитовидной железы: сделать УЗИ щитовидной железы, пройти исследования гормонов ТТГ, Т4 свободный (свободный тироксин) и АТ к ТПО (антитела к тиреопероксидазе)
Во время беременности, если есть нарушение функций щитовидной железы, необходимо 1 раз в триместр проводить скрининг гормона ТТГ и консультироваться у эндокринолога.
При запущенных нарушениях баланса гормонов в организме развиваются системные изменения вплоть до инвалидности.
Роль тестостерона в мужском организме
Тестостерон, как и некоторые другие гормоны, вырабатывается в тестикулах, то есть в мужских яичках.
От содержания тестостерона в мужском организме зависят процессы так называемой вирилизации, то есть развитие вторичных и третичных мужских половых признаков:
- Формирование внешности, в том числе скелета, лица и мимики по мужскому типу.
- Размеры половых органов и их работа.
- Выработка секрета простаты.
- Физическая сила и выносливость.
- Тембр голоса (при нормальном уровне тестостерона у мужчины низкий либо грубый голос).
- Густота волосяного покрова, рост усов, бороды.
- Интенсивность и резкость запаха.
- Прирост мышечной массы и ее распределение «по мужскому типу».
- Психическое и эмоциональное состояние: внимательность, скорость реакции, адекватность поведения, реакция на опасность.
Вредные привычки и их место среди причин рака предстательной железы
Курение не является прямой причиной рака простаты, однако доказано что эта вредная привычка повышает риск рецидива и смерти от рака простаты. В исследовании, опубликованном в Журнале американской медицинской ассоциации в 2011 году, было выявлено, что у курильщиков риск смерти от рака простаты возрастает на 61%, также на 61% выше риск рецидива по сравнению с некурящими мужчинами. Кроме того курение ассоциировано с более агрессивным течением рака простаты на момент диагностики (наивысшая степень по шкале Глисона). Мужчины, бросившие курить более десяти лет назад, имели такой же риск развития рака простаты, как и некурящие пациенты.
Согласно исследованию, проведенному в 2009 году в США, злоупотребление алкоголем повышает риск развития рака простаты. Как однократное, так и хроническое употребление алкоголя приводит к повышению уровня эстрогенов и снижению уровня андрогенов. Однако большее значение имеет влияние алкоголя на проницаемость клеточных мембран. Алкоголь улучшает проницаемость канцерогенов через клеточную стенку и изменяет синтез ДНК клеток. Алкоголь замедляет разрушение канцерогенов в печени. Кроме того было доказано, что употребление алкоголя может нивелировать защитные свойства финастерина – препарата, назначаемого некоторым мужчинам с целью профилактики рака простаты.