Почему мыльные пузыри — очень важный инструмент врача?
Как-то мы заметили, что маски, через которые дети дышат, с дырочками, то есть непосредственно через эти дырочки дети и выдыхают. И если поднести к ним палочку с мыльными пузырями… Это очень весело. С помощью мыльных пузырей реально можно уговорить ребенка посидеть в маске.
Детям ведь эта процедура не очень нравится. Кто-то лезет к тебе с маской, надевает ее на лицо, снимать не разрешает. Поэтому мы долго договариваемся, чтобы уменьшить травму от этого процесса. И поэтому, если нет мыльных пузырей, я всегда договариваюсь с ребенком, что он дышит, например, пять минут. Я включаю таймер, чтобы он это видел
Потому что важно отсутствие насилия и соблюдение договоренностей. Думаю, если бы со мной делали что-то неприятное, но я точно знала бы, когда это закончится, мне было бы хоть немного легче
В каких случаях делают Искусственное дыхание. В каких случаях проводится искусственная вентиляция легких, методы проведения ИВЛ
Искусственная вентиляция легких применяется не только при внезапном прекращении кровообращения, но и при других терминальных состояниях, когда деятельность сердца сохранена, но резко нарушена функция внешнего дыхания (механическая асфиксия, обширная травма грудной клетки, мозга, острые отравления, резкая артериальная гипотензия, ареактивный кардиогенный шок, астматический статус и другие состояния, при которых прогрессирует метаболический и газовый ацидоз).
Прежде чем приступить к восстановлению дыхания, целесообразно убедиться в свободной проходимости дыхательных путей. Для этого необходимо открыть полость рта больного (съемные зубные протезы удалить) и с помощью пальцев, изогнутого зажима и марлевой салфетки извлечь остатки пищи и другие видимые посторонние предметы.
При возможности применяется аспирация содержимого с помощью электроотсоса через широкий просвет трубки, введенной непосредственно в полость рта, а затем через носовой катетер. В случаях регургитации и аспирации желудочного содержимого нужно тщательно очистить полость рта, так как даже минимальный заброс в бронхиальное дерево вызывает тяжелые постреанимационные осложнения (синдром Мендельсона).
Больные острым инфарктом миокарда должны ограничивать себя в еде, так как переедание, особенно в первые сутки заболевания, нередко является непосредственной причиной внезапной остановки кровообращения. Проведение же в этих случаях реанимационных мероприятий сопровождается регургитацией и аспирацией желудочного содержимого. Для профилактики этого грозного осложнения нужно придать больному несколько возвышенное положение, приподняв головной конец кровати, или создать положение Тренделенбурга. В первом случае уменьшается опасность заброса содержимого желудка в трахею, хотя во время ИВЛ определенная часть вдыхаемого воздуха попадает в желудок, наступает его растяжение и при непрямом массаже сердца рано или поздно возникает регургитация. В положении Тренделенбурга возможна эвакуация вытекающего содержимого желудка с помощью электроотсоса с последующим введением зонда в желудок. Для проведения этих манипуляций требуется определенное время и соответствующие навыки. Поэтому вначале нужно несколько приподнять головной конец, а затем вводить зонд для удаления содержимого желудка.
Семьи собираются в Польшу
Было бы очень круто, если бы хосписы могли устраивать больше лагерей на море
Я не против санаториев в Подмосковье, но, мне кажется, важно, чтобы человек хоть раз увидел море и вместе с друганами там тусанул
Но сейчас на все эти удовольствия мы должны собирать деньги сами. И если с расходными материалами еще ладно, то за «Спинразу» я до сих пор переживаю. . Я считаю, что это нечестно. Ее ждали пять лет, а теперь Скворцова говорит: «Давайте благотворительный фонд на нее деньги соберет». А можно на бомбы эсэмэсками собирать? Или хотя бы на иллюминацию Москвы. Ну камон!
Потому что, правда, сколько можно издеваться?
Суть проблемы
У некоторых людей открытый рот является проявлением привычки: мышцы челюсти автоматически расслабляются, когда человек сконцентрирован на чем-то ином. Для других это означает неправильное дыхание, когда поток воздуха проходит не через нос, а через рот.
Здоровый человек при правильном дыхании всегда держит рот закрытым, осуществляя вдох и выдох через нос.
Лечение привычки к открытому рту у взрослых представляет некоторую сложность: многие не замечают этой особенности, в то время как другие испытывают социальный дискомфорт и неуверенность из-за часто открытого рта. Взрослым не просто понять причины, почему им не удается постоянно держать челюсти сжатыми.
«Иногда пациенты не понимают, почему их госпитализируют»
Были и такие пациенты, которые говорили, что их нужно выписать, что они не больны и с ними всё хорошо. К примеру, говорили, что намерены жить ровно столько, сколько бог им отмерил.
Пациентов с гипоксией, как правило, нет в отделениях, мы этого не допускаем. Таких обычно привозят. Они, простите, синего цвета. В тканях катастрофически не хватает кислорода. Они не могут не то чтобы шевелиться, а даже говорить. На эмоции, мысли, сознание – на всё это, в прямом смысле, не хватает воздуха.
Чаще всего поступают пациенты в гораздо лучшем состоянии. Иногда они не понимают, почему их госпитализируют. В таких случаях хорошо работает визуализация. Мы делаем компьютерную томографию, показываем пациенту состояние его лёгких, чтобы он осознал реальность угрозы своей жизни. После этого, как правило, вопросы отпадают.
Почему пациенты не доверяют? Эта ситуация не сложилась в один момент. Это всё копилось и росло как снежный ком. Вспомните 90-е годы, когда ничего не было, а невозможно ведь определить диагноз и оценить риски, когда под рукой только фонендоскоп и молоток. Сейчас ситуация улучшается. Есть довольно большое количество людей, которые с уважением относятся к нашему труду. Как правило, это те, кого врачи спасли, они благодарны. Нам этого достаточно.
Признаки успешного проведения искусственного дыхания. Искусственное дыхание рот в рот
Суть метода в том, что оказывающий помощь человек вдувает из своих легких воздух в легкие пострадавшего через его рот. Этот способ безопасен и очень эффективен в качестве первой помощи.
Проведение искусственного дыхания начинается с подготовки:
- Расстегнуть или снять стесняющую одежду.
- Уложить пострадавшего человека на горизонтальную поверхность.
- Под затылок человека положить ладонь одной руки, а второй запрокинуть ему голову так, чтобы подбородок располагался на одной линии с шеей.
- Положить под лопатки пострадавшего валик.
- Обернуть пальцы чистой тканью или платком, обследовать ими полость рта человека.
- Удалить, при необходимости, кровь и слизь изо рта, снять зубные протезы.
Как правильно делать искусственное дыхание рот в рот:
- приготовить чистую марлю или носовой платок, положить его на рот пострадавшего;
- пальцами зажать ему нос;
- сделать глубокий вдох и с силой резко выдохнуть максимальное количество воздуха в рот пострадавшего;
- освободить нос и рот человека, чтобы произошел пассивный выдох воздуха, и сделать новый вдох;
- повторять процедуру через каждые 5-6 секунд.
Если искусственное дыхание делать ребенку, вдувание воздуха необходимо осуществлять не так резко и производить менее глубокий вдох, так как объем легких у детей гораздо меньше. В этом случае, повторять процедуру нужно каждые 3-4 секунды.
Одновременно необходимо следить за поступлением воздуха в легкие человека – грудная клетка должна подниматься. Если расширение грудной клетки не происходит, значит, имеет место непроходимость дыхательных путей. Чтобы исправить ситуацию, нужно выдвинуть челюсть пострадавшего вперед.
Как только будут замечены самостоятельные вдохи человека, не следует прекращать искусственное дыхание. Необходимо вдувать воздух одновременно с вдохом пострадавшего. Закончить процедуру можно в случае восстановления глубокого самостоятельного дыхания.
Аппаратные методы искусственного дыхания
Впервые аппаратные методы искусственного дыхания начали использовать еще в восемнадцатом веке. Уже тогда появились первые воздуховоды и маски. В частности, медики предлагали использовать для вдувания в легкие воздуха каминные мехи, а также приборы, созданные по их подобию.
Первые автоматические аппараты для ИД появились в конце девятнадцатого века. В начале двадцатого появились сразу несколько разновидностей респираторов, которые создавали перемежающееся разрежение и положительное давление либо вокруг всего тела, либо только вокруг грудной клетки и живота пациента. Постепенно респираторы этого типа были вытеснены респираторами вдувания воздуха, которые отличались менее солидными габаритами и при этом не затрудняли доступ к телу пациента, позволяя проводить медицинские манипуляции.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Все существующие на сегодняшний день аппараты ИД делят на внешние и внутренние. Внешние устройства создают отрицательное давление либо вокруг всего тела пациента, либо вокруг его грудной клетки благодаря чему осуществляется вдох. Выдох в этом случае является пассивным — грудная клетка просто спадает за счет ее эластичности. Также он может быть активным, если аппарат создаст зону положительного давления.
При внутреннем способе искусственной вентиляции аппарат подключается через маску или интубатор к дыхательным путям, а вдох осуществляется благодаря созданию в аппарате положительного давления. Устройства этого типа подразделяются на портативные, предназначенные для работы в «полевых» условиях, и стационарные, назначение которых — длительное проведение искусственного дыхания. Первые обычно являются ручными, а вторые работают автоматически, в движение их приводит мотор.
Показания и противопоказания к интубационному наркозу
Выбор метода анестезии — всегда зона ответственности хирурга. Его задача — определить наиболее щадящий и надежный вариант, учитывающий особенности организма пациента, его вес, возраст и др.
Ряд операций не позволяет использовать этот метод, так как доктору важно, чтобы легкие находились в расслабленном (сжатом) состоянии, газ же их сильно раздувает. Эндотрахеальный наркоз рекомендуется:
Эндотрахеальный наркоз рекомендуется:
- при длительных (от 1 часа) сложных оперативных вмешательствах;
- в случаях, предполагающих возможную остановку дыхания (что повлечет гибель пациента);
- при угрозах удушения (отеки горла, ларингоспазмы, экстренное вмешательство при полном желудке и др.);
- при ЛОР-операциях, во время которых необходимо защитить дыхательные пути от попадания крови и слюны;
- при вмешательствах на щитовидной железе, шее, голове, лице;
- при микрохирургических операциях, требующих абсолютного расслабления тела и др.
Абсолютных противопоказаний к проведению эндотрахеального (интубационного) обезболивания нет
С осторожностью его применяют при острых респираторных болезнях, заболеваниях и пороках развития дыхательных путей, делающих введение эндоскопической трубки опасным или очень сложным, при острых почечных и печеночных патологиях и при инфаркте миокарда
Непрямой массаж сердца 30 . Этапы СЛР
Этап.
Освободить грудную клетку от одежды, расстегнуть ремень и другие, стягивающие грудной и брюшной отдел, элементы одежды;
Этап.
Необходимо определить область, где будет проводиться непрямой массаж сердца.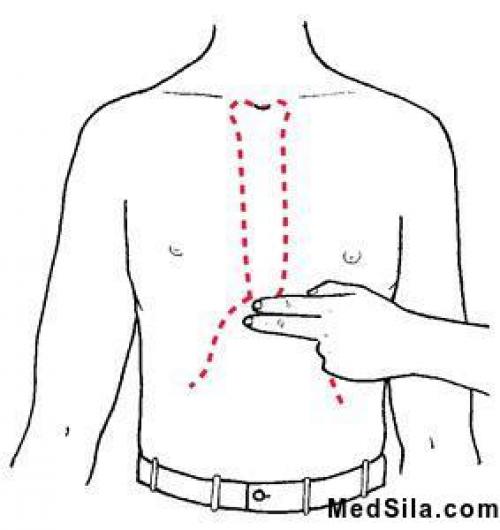 Расположение мечевидного отросткаМесто расположения ладони при СЛР
Расположение мечевидного отросткаМесто расположения ладони при СЛР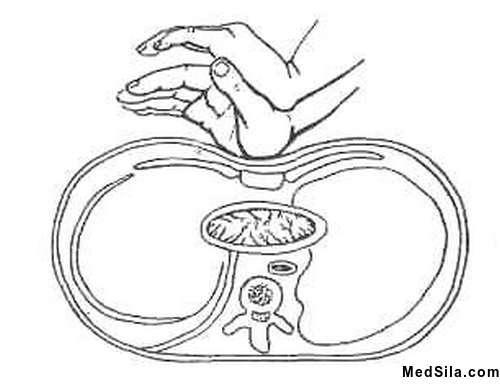
 Расположение рук при СЛР
Расположение рук при СЛР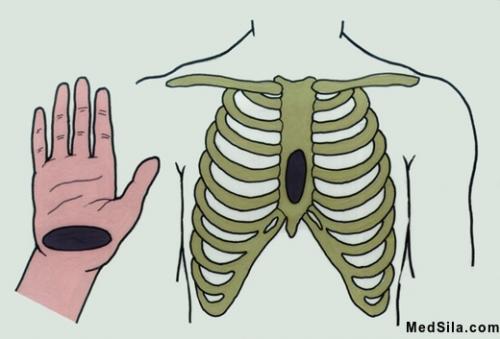 Слева – область нижней руки, которая должна давить на грудную клетку. Справа — область груди, куда необходимо давить при СЛР.
Слева – область нижней руки, которая должна давить на грудную клетку. Справа — область груди, куда необходимо давить при СЛР.
Этап.
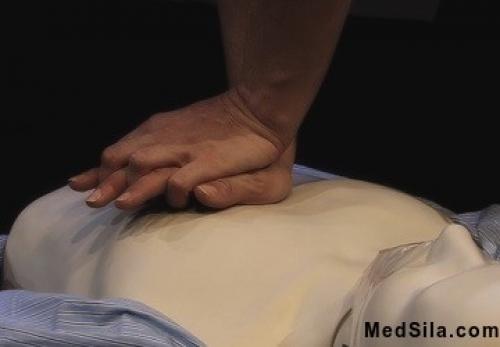
Непосредственный массаж сердца. Не сгибая руки в локтях, надавливают на грудину в установленном месте с такой силой, чтобы она прогнулась на 5-6 см. (это довольно хорошо ощущается), после чего дают возможность грудине полностью расправиться (т.е. вернуться в изначальное положение). Давим мы не руками, а всем туловищем.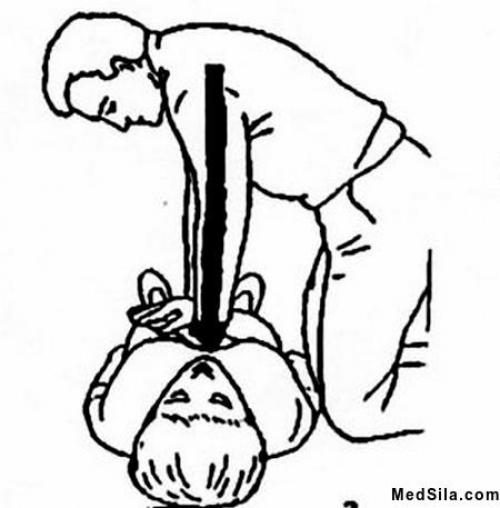 Прямые руки при надавливании на грудину
Прямые руки при надавливании на грудину
Этап.
После 30 нажатий необходимо перейти к искусственной вентиляции легких (вдуванию воздуха из своего рта в рот или нос потерпевшему). Для этого необходимо:
- Запрокинуть голову человеку. Одной рукой вы беретесь за лоб, другую кладете под шею и разгибаете голову. Но здесь будьте осторожны.Запрокидывание головы человеку без сознания
- Выдвинуть нижнюю челюсть вперед (т.е. вверх по отношению к лежащему человеку). Пальцы рук кладутся на углы нижней челюсти и надавливают на них так, чтобы выдвинуть челюсть (нижние зубы должны стать впереди верхних, т.е. выше верхних по отношению к лежащему человеку);Выдвижение нижней челюсти вперед
- Открыть рот пострадавшему. Если во рту вы обнаружите рвотные массы, или другие инородные предметы, необходимо их оттуда извлечь. Поверните голову на бок и любым куском материи очистите ротовую полость. После этого повторите предыдущие пункты 6 этапа и откройте рот пострадавшему.
«Что такое одышка?»
— Что такое одышка? Встаньте прямо сейчас и сделайте 10 отжиманий, или пробегите лёгким бегом 100 метров, или быстро поднимитесь по лестнице на 4-5 этаж. Сейчас вы ощущаете лёгкую одышку.
Теперь пробегите с максимальной для вас скоростью 300 метров или поднимитесь бегом на 9 этаж. Теперь у вас тяжёлая одышка. Как ощущения? Вот так дышит больной, попадая в отделение ковидной реанимации. Происходит это из-за того, что на фоне коронавирусной инфекции поражаются лёгкие. Лёгочная ткань отекает, а сосуды, проходящие в лёгких, забиваются мелкими тромбами. В результате этого человек дышит, но кислород не попадает в его организм через пораженные лёгкие, то есть пациент начинает задыхаться.
И вот, задыхаясь, человек попадает на кровать в реанимации. Первое, что делают врачи, — переворачивают пациента на живот и надевают ему обычную кислородную маску. Не вдаваясь в подробности анатомии и физиологии, скажу, что в положении «лёжа на животе» кровоснабжение и вентиляция лёгких улучшаются, в результате чего сатурация (концентрация кислорода в крови) может повышаться, то есть человеку становится легче дышать. Но не всегда, не всем и не надолго.
Искусственное дыхание изо рта в нос
Этим методом искусственная вентиляция легких проводится в том случае, если не удается как следует разжать челюсти больного или присутствует травма губ или ротовой области.
Одну руку спасатель кладет на лоб пострадавшего, а другую — на его подбородок. При этом он одновременно запрокидывает голову и прижимает его верхнюю челюсть к нижней. Пальцами той руки, которой поддерживает подбородок, спасающий должен прижать нижнюю губу, чтобы рот пострадавшего был полностью закрыт. Сделав глубокий вдох, спасатель накрывает губами нос пострадавшего и с силой вдувает воздух через ноздри, при этом следя за движением грудной клетки.
После того, как искусственный вдох завершен, нужно освободить нос и рот больного. В некоторых случаях мягкое небо может препятствовать тому, чтобы воздух выходил через ноздри, поэтому, когда рот закрыт, выдоха вообще может не быть. При выдохе голову в обязательном порядке удерживают откинутой назад. Продолжительность искусственного выдоха составляет около двух секунд. За это время сам спасающий должен сделать несколько выдохов-вдохов «для себя».
Искусственное дыхание количество вдохов и нажатий. Как делать непрямой массаж сердца
Техника выполнения непрямого массажа сердца несложна, но требует правильных действий.
- Человека укладывают на жёсткую поверхность, верхнюю часть туловища освобождают от одежды.
- Для проведения закрытого массажа сердца реаниматор встаёт на колени сбоку от пострадавшего. Максимально разогнутую ладонь основанием кладут на середину грудной клетки на два-три сантиметра выше грудинного конца (место встречи рёбер).
- Где проводится надавливание на грудную клетку при закрытом массаже сердца? Точка максимального надавливания должна находиться по центру, а не слева, потому что сердце, вопреки всеобщему мнению расположено посередине.
- Большой палец руки должен быть обращён к подбородку или животу человека. Вторую ладонь кладут сверху крест-накрест. Пальцы не должны касаться больного, ладонь должна ставиться основанием и быть максимально разогнутой.
- Надавливание в область сердца делается прямыми руками, локти не сгибаются. Давление должно оказываться всем весом, а не только руками. Толчки должны быть настолько сильными, чтоб грудная клетка взрослого человека опускалась на 5 сантиметров.
- С какой частотой надавливаний проводится непрямой массаж сердца? Нажимать на грудину надо с периодичностью не менее 60 раз в минуту. Ориентироваться надо на упругость грудины конкретного человека, именно на то, как она возвращается в обратное положение. Например, у пожилого человека частота нажатий может быть не больше 40–50, а у детей достигать 120 и выше.
- Сколько вдохов и нажатий делать при искусственном дыхании? При чередовании непрямого массажа сердца с искусственной вентиляцией лёгких на 30 толчков делается 2 вдоха.
Как долго проводят искусственное дыхание
На вопрос о том, как долго необходимо проводить ИД, ответ один. Вентилировать легкие в подобном режиме, делая перерывы на три-четыре секунды максимум, следует до того момента, пока не восстановиться полноценное самостоятельное дыхание, либо же пока появившийся врач даст другие указания.
При этом следует постоянно следить за тем, чтобы процедура была эффективной. Грудная клетка больного должна хорошо раздуваться, кожа лица должна постепенно порозоветь. Также необходимо следить за тем, чтобы в дыхательных путях пострадавшего не было инородных предметов или рвотных масс.
Обратите внимание, что из-за проведения ИД у самого спасателя может появиться слабость и головокружение из-за недостатка углекислоты в организме. Поэтому в идеале вдувание воздуха должны производить два человека, которые могут чередоваться каждые две-три минуты
В том случае, если такой возможности нет, каждые три минуты количество вдохов следует снижать, чтобы у того, кто проводит реанимацию, нормализовался уровень углекислого газа в организме.
Во время проведения искусственного дыхания следует каждую минуту проверять, не остановилось ли у пострадавшего сердце. Для этого двумя пальцами щупают пульс на шее в треугольнике между дыхательным горлом и кивательной мышцей. Два пальца кладут на боковую поверхность гортанного хряща, после чего позволяют им «соскользнуть» в ложбинку между кивательной мышцей и хрящом. Именно здесь должна ощущаться пульсация сонной артерии.
В том случае, если пульсация на сонной артерии отсутствует, следует немедленно начать непрямой массаж сердца в сочетании с ИД. Медики предупреждают, что в том случае, если пропустить момент остановки сердца и продолжать делать искусственную вентиляцию легких, спасти пострадавшего не удастся.
Что делать родителям?
Если вы заменили один или несколько симптомов дыхания через рот у своего ребенка, обратите внимание на следующие советы:
- Следите за собой и своими детьми, обращайте внимания на случаи открытого рта. Когда и насколько часто в течение дня это происходит?
- Определите, возможна ли обструкция дыхательных путей, были ли проблемы с дыханием в прошлом?
- Обратитесь к специалисту по дыханию и качеству сна, возможно, стоит провести исследование качества сна для вас или вашего ребенка (исследование можно проводить дома или в клинике) по результатам обследования, доктор подскажет вам с чего начать
- Обратитесь к специалисту по миофункциональной терапии. Перед началом лечения проводится полный анализ данных на наличие перечисленных в статье и других симптомов, даже если сам врач не сможет оказать необходимую помощь, он обязательно направит вас к смежному специалисту с указанием причин нарушения дыхания у вас или ваших детей
Оценить статью:
4.6
Отказ от ответственности:
Этот материал не предназначен для обеспечения диагностики, лечения или медицинских советов. Информация предоставлена только в информационных целях. Пожалуйста, проконсультируйтесь с врачом о любых медицинских и связанных со здоровьем диагнозах и методах лечения. Данная информация не должна рассматриваться в качестве замены консультации с врачом.
Нужна стоматология?
Стоматологии Санкт-Петербурга
Выберите метроАвтовоАкадемическаяБалтийскаяВасилеостровскаяВладимирскаяВолковскаяВыборгскаяГорьковскаяГостиный ДворГражданский ПроспектДевяткиноДостоевскаяЕлизаровскаяЗвезднаяЗвенигородскаяКировский ЗаводКомендантский ПроспектКрестовский ОстровКупчиноЛадожскаяЛенинский ПроспектЛеснаяЛиговский ПроспектЛомоносовскаяМаяковскаяМосковскаяМосковские ВоротаНарвскаяНевский ПроспектНовочеркасскаяОбуховоОзеркиПарк ПобедыПарнасПетроградскаяПионерскаяПлощадь Александра НевскогоПлощадь ВосстанияПлощадь ЛенинаПлощадь МужестваПолитехническаяПриморскаяПролетарскаяПроспект БольшевиковПроспект ВетерановПроспект ПросвещенияПушкинскаяРыбацкоеСадоваяСенная ПлощадьСпасскаяСпортивнаяСтарая ДеревняТехнологический ИнститутУдельнаяУлица ДыбенкоФрунзенскаяЧерная РечкаЧернышевскаяЧкаловскаяЭлектросилаАдмиралтейскаяБухарестскаяОбводный каналМеждународнаяБеговаяЗенитПроспект СлавыДунайскаяШушары
Посмотрите стоматологии Санкт-Петербурга
Возле метроАвтовоАкадемическаяБалтийскаяВасилеостровскаяВладимирскаяВолковскаяВыборгскаяГорьковскаяГостиный ДворГражданский ПроспектДевяткиноДостоевскаяЕлизаровскаяЗвезднаяЗвенигородскаяКировский ЗаводКомендантский ПроспектКрестовский ОстровКупчиноЛадожскаяЛенинский ПроспектЛеснаяЛиговский ПроспектЛомоносовскаяМаяковскаяМосковскаяМосковские ВоротаНарвскаяНевский ПроспектНовочеркасскаяОбуховоОзеркиПарк ПобедыПарнасПетроградскаяПионерскаяПлощадь Александра НевскогоПлощадь ВосстанияПлощадь ЛенинаПлощадь МужестваПолитехническаяПриморскаяПролетарскаяПроспект БольшевиковПроспект ВетерановПроспект ПросвещенияПушкинскаяРыбацкоеСадоваяСенная ПлощадьСпасскаяСпортивнаяСтарая ДеревняТехнологический ИнститутУдельнаяУлица ДыбенкоФрунзенскаяЧерная РечкаЧернышевскаяЧкаловскаяЭлектросилаАдмиралтейскаяБухарестскаяОбводный каналМеждународнаяБеговаяЗенитПроспект СлавыДунайскаяШушары
Все стоматологии Санкт-Петербурга
Непрямой массаж сердца
НМС – это базис реанимационных мероприятий
Именно его проведение обеспечивает минимально необходимое кровоснабжение мозга и сердца, поэтому очень важно знать, какие действия выполняются при непрямом массаже сердца
Проведение НМС нужно начинать сразу же после выявления у потерпевшего отсутствия сознания и нормального дыхания. Для этого:
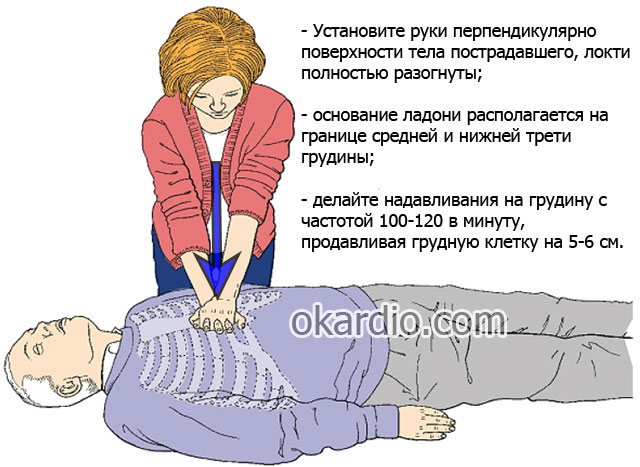
- Основание ладони своей правой руки (для левшей – левой) расположите на центре грудной клетки потерпевшего. Оно должно лежать точно на грудине, немного ниже ее середины.
- Вторую ладонь расположите поверх первой, затем переплетите их пальцы. Никакая часть вашей кисти не должна прикасаться к ребрам потерпевшего, так как в таком случае при выполнении НМС увеличивается риск их перелома. Основание нижней ладони должно лежать строго на грудине.
- Расположите свое туловище так, чтобы ваши руки поднимались над грудной клеткой потерпевшего перпендикулярно и были разогнуты в локтевых суставах.
- Используя вес своего тела (а не силу рук), прогните грудную клетку потерпевшего на глубину 5–6 см, затем позвольте ей восстановить свою изначальную форму, то есть полностью выпрямиться, не снимая ладони с грудины.
- Частота таких компрессий – 100–120 в минуту.
Современные рекомендации по СЛР позволяют проводить только НМС.
Выполнение НМС – тяжелая физическая работа. Доказано, что примерно через 2–3 минуты качество его проведения одним человеком существенно снижается. Поэтому рекомендуется, чтобы при возможности оказывающие помощь люди сменяли друг друга каждые 2 минуты.
 Алгоритм непрямого массажа сердца
Алгоритм непрямого массажа сердца
Особенности проведения реанимационных действий у детей
У детей техника реанимации отличается от таковой у взрослых. Грудная клетка малышей до года очень нежная и хрупкая, область сердца меньше, чем основание ладони взрослого человека, поэтому надавливание при непрямом массаже сердца производится не ладонями, а двумя пальцами.
- Частота нажатий не менее 100 в минуту.
- В возрасте от 1 года до 8 лет массаж делается одной ладонью.
- Грудная клетка должна двигаться на 2,5–3,5 см.
- Выполнять массаж нужно с частотой около 100 надавливаний в минуту.
- Соотношение вдоха к нажатию на грудную клетку у малышей до 8 лет должно быть 2/15, у детей старше 8 лет — 1/15.
Детям искусственное дыхание можно выполнять по технике «изо рта в рот». Так как у малышей маленькое лицо, взрослый человек может проводить искусственное дыхание охватив сразу и рот, и нос ребёнка. Тогда метод называется «изо рта в рот и нос». Искусственное дыхание детям делается с частотой 18–24 в минуту.
Ошибки при выполнении НМС
- Задержка с началом проведения. Для человека в состоянии клинической смерти каждая секунда промедления с началом СЛР может обернуться меньшими шансами на возобновление спонтанного кровообращения и ухудшением неврологического прогноза.
- Длинные перерывы при проведении НМС. Прерывать компрессии допускается не дольше, чем на 10 секунд. Это делают для проведения ИД, смены оказывающих помощь людей или при использовании дефибриллятора.
- Недостаточная или слишком большая глубина компрессий. В первом случае не будет достигаться максимально возможный кровоток, а во втором – увеличивается риск травматических повреждений грудной клетки.
Как подключают пациента к аппарату ИВЛ
— Очень часто даже в положении «на животе», даже с маской СРАР, даже при назначении лучших антибиотиков и других лекарств больному лучше не становится. Он продолжает задыхаться, при этом частота дыханий может доходить до 30 и более в минуту (попробуйте, каково это, делать вдох-выдох каждые 1,5–2 секунды). Не забывайте, что все это время (часы, дни) у пациента ощущения такие, как будто он только что взбежал по лестнице на 9 этаж за минуту. Он говорит врачу, что ему тяжело дышать, что он задыхается, что он боится умереть и что хочет жить.
На данном этапе (а иногда и раньше) у врача не остаётся другого выбора, кроме как подключить пациента к аппарату ИВЛ (искусственной вентиляции лёгких).
Как это происходит? Больного вводят в состояние, подобное наркозу во время операции: он засыпает и перестает чувствовать боль и вообще что-либо. После этого ему в горло (в трахею) вводится пластиковая трубка, которая подключается к аппарату и через которую аппарат вентилирует лёгкие (то есть дышит за пациента).
Для медицинского персонала при этом начинается самый тяжёлый период: больного на ИВЛ по несколько раз в день переворачивают со спины на живот, с живота на бок, потом снова на спину и по новой. При этом некоторые больные (больше половины, а то и 2/3) весят за 100 кг (а были и по 150, и по 200). И переворачивают их не специально подготовленные, физически крепкие люди, а санитарки, медсестры и врачи. Да да, стокилограммовых пациентов переворачивают женщины, причем одного больного нужно переворачивать по 4-5 раз в день, а таких больных в отделении реанимации обычно от 2 до 5–6, иногда и больше.
Если интубированному больному повезет, его организм ответит на лечение и его лёгкие начнут восстанавливаться, через несколько дней его отключат от аппарата ИВЛ и снова поставят на маску СРАР, затем на обычную маску. При этом не исключено, что пациенту может снова стать хуже и его снова подключат к ИВЛ, после чего все начнется заново.
Плюсы откашливателя и неинвазивной вентиляции
У меня уверенно за 200 пациентов. В основном я занимаюсь с ребятами, у которых проблемы с самим дыханием: им трудно покашлять, у них по каким-то причинам нарушен ритм дыхания и т. д.
Если ребенку тяжело покашлять, я настраиваю откашливатель — это такая машина, которая стимулирует естественный кашель. Когда мы хотим покашлять, мы сначала глубоко вдыхаем, а потом резко и сильно выдыхаем. Если мышцы работают плохо, то это сделать не получается. А машинка сначала подстраивается под ритм дыхания человека, потом с определенным давлением подает в легкие воздух, чтобы они полностью раскрылись, а затем с отрицательным давлением вытягивает на себя. И всё, что скопилось в легких и бронхах, вылетает в ротовую полость.
Если у ребенка нарушено дыхание в принципе, то ему нужна вентиляция.
Почему плохо дышать через рот
Многочисленные исследования ученых доказывают преимущество носового дыхания перед ротовым. Когда не дышит нос, мы начинаем дышать через рот. При этом воздух попадает в легкие не подготовленный (не очищенный и недостаточно увлажненный и подогретый), чаще возникают простудные заболевания, снижается устойчивость к инфекциям. Если дышать через рот, сопротивление воздушному потоку уменьшается и происходит нарушение процесса воздухообмена в легких, количество кислорода, всасываемого в кровь, уменьшается до 30%.
При дыхании через рот влага со слизистой оболочки полости рта интенсивно испаряется и появляется сухость во рту, что может стать причиной затруднения глотания, неприятного запаха изо рта, трещин губ, сухости в горле, нарушения вкусовых ощущений, стоматита и многих других проблем.
На растущий организм характер дыхания оказывает огромное влияние. Если ребенок постоянно дышит через рот, то у него развивается инфантильное глотание, деформации лицевого скелета и грудной клетки, неправильный прикус, возникают нарушения вентиляции легких, задержки физического развития, на 69% повышается риск развития синдрома дефицита внимания и гиперактивности (апрель журнал Pediatrics США), нарушается осанка. Также у детей нарушается произношение звуков, так как язык занимает низкое или межзубное положение, развивается межзубный тип произношения свистящих звуков (примеры межзубного звучания
.
Когда ребенок дышит ртом, нередко развивается аденоидный тип лица – узкое удлиненное лицо, уходящий назад подбородок, открытый рот, изможденный взгляд:
Когда плохо дышит нос, отмечаются снижение работоспособности, головная боль, утомляемость, ощущение не высыпания после сна, а если постоянно не дышит нос, то могут развиться серьезные заболевания – гипертония, тонзиллит, фарингит, хронический бронхит, синдром хронической усталости, неврозы, депрессия.
Дышать через рот – это не норма! Если ваш ребенок дышит ртом – как можно раньше обращайтесь к специалистам (ЛОР, логопед) и восстанавливайте нормальное носовое дыхание! Научиться правильно дышать и улучшить качество своей жизни можно в любом возрасте!