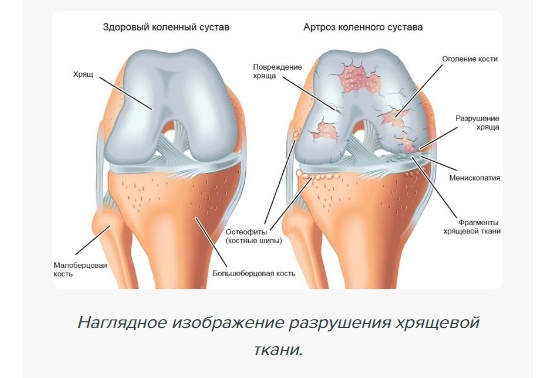
Симптомы артроза
Признаки артроза появляются не сразу, а через несколько лет после начала дегенеративно-дистрофического процесса или когда присоединяется воспаление.
Первые признаки
Начинается незаметно с болевых ощущений в конечностях на фоне физических нагрузок. Утром, после длительного пребывания в состоянии покоя в суставах появляются так называемые «стартовые боли» в сочетании с легким сковыванием. Все это проходит после начала активных движений. Болевые ощущения ноющие, тупые, не слишком интенсивные. Все это приводит к тому, что больные на ранних стадиях редко обращаются к врачу, предпочитая лечиться народными средствами. Тогда как именно на этой стадии проще всего приостановить прогрессирование заболевания.
Явные симптомы
Болезненность усиливается, становится постоянной, не дает уснуть по ночам, нарастает при изменении погоды. Часто болит вся конечность. Пожилые люди отмечают ломоту в костях, ноющие боли в мышцах и суставах. Особенно часто развивается артроз суставов нижних конечностей – коленного и тазобедренного. Больной быстро устает при ходьбе, суставы при артрозе с трудом сгибаются, формируется тугоподвижность.
Больные жалуются на нестабильность конечности и появление неуверенной походки. В коленях при сгибании появляется грубый хруст из-за того, что лишенные хряща суставные поверхности трутся друг о друга. Он отличается от легкого похрустывания при воспалении — синовите. Колено деформируется за счет краевого разрастания костной ткани. Так как больные стараются меньше двигаться, развивается атрофия (уменьшение в объеме) мышц, отчего походка становится еще более нестабильной.
В верхней конечности артроз чаще развивается после травм или на фоне хронических артритов. Деформация отчетливо видна в межфаланговых суставчиках кисти. На пальцах формируются костные наросты — узелки Гебердена и Бушара, а сама кисть приобретает квадратную форму.
Узелки Гебердена и Бушара на межфаланговых суставах при артрозе
Опасные признаки артроза
Так как дегенеративно-дистрофические процессы развиваются медленно, даже опасные симптомы артроза не всегда замечаются вовремя.
К опасным симптомам относятся:
- появление отека и болей в постоянно ноющей конечности – признак воспаления, требующего лечения;
- развитие суставной деформации;
- боли в мышцах и костях конечности;
- неустойчивая походка, нарушение подвижности при сгибании и разгибании конечности;
- постоянная болезненность, переходящая на всю конечность.
Снимаем болевой синдром…
Если говорить о снятии болевого синдрома у больных, страдающих остеоартрозом, то самым простым и часто применяемым средством, особенно на Западе, является обычный Парацетомол. Считается, что по степени эффективности (при приеме в солидных дозировках, скажем до 4 грамм в сутки) он сравним с Диклофенаком, и в то же время он достаточно безопасен для желудочно-кишечного тракта. Но в нашей стране наиболее распространенными являются препараты неспецифического противовоспалительного действия, такие как Диклофенак, Индометацин. В настоящее время специалисты делают упор на препараты последнего поколения, которые не влияют отрицательно на желудочно-кишечный тракт, на артериальное давление, это так называемые «селективные ингибиторы ЦОГ-2», такие как Мовалис, Целебрекс.
Кроме того, бывают такие ситуации, особенно при определенных стадиях артроза, когда сустав воспаляется, и в нем появляется жидкость, тогда врачи часто прибегают к внутрисуставному введению препаратов кортикостероидного ряда, которые нацелены на снятие обострения. Вводить их рекомендуется при определенных показаниях, особенно людям пожилого возраста, чтобы не усилить структурные изменения.
Необходимость хирургического вмешательства
Артроскопию делают не ранее, чем на 2-й стадии гонартроза, когда у пациента разрушено 20-25% хрящевой ткани. Показанием для хирургического вмешательства может быть нарушение подвижности сустава, рецидивирующий синовит или хронический болевой синдром, который не поддается консервативному лечению. К хирургическому вмешательству также могут прибегать в тех случаях, когда человек не хочет в больших количествах принимать противовоспалительные препараты. Как известно, регулярный прием НПВС может навредить желудочно-кишечному тракту.
Людям трудоспособного возраста, у которых ограничена подвижность колена, артроскопия помогает вернуться к нормальному образу жизни. А пациентам с постоянной болью — на несколько лет почувствовать облегчение и отказаться от приема обезболивающих средств (полностью или частично).
Хирургическое лечение
Хирургическое вмешательство может носить паллиативный характер либо быть направленным на полное восстановление объема движений.
К малоинвазивным вмешательствам относится пункция. Если в результате воспаления в суставной сумке скопился большой объем жидкости, ее можно удалить с помощью пункции. Это позволяет снять боль и отек, восстановить подвижность.
Для осмотра сустава, удаления осколков хряща и других элементов, препятствующих нормальным движениям, проводится артроскопия. В полость сустава вводится эндоскоп с видеокамерой, что позволяет полностью оценить состояние внутренних элементов сустава. С помощью специальных инструментов врач может устранить многие проблемы, выявленные во время осмотра.
Радикальный метод лечения — удаление поврежденных частей сустава и установка эндопротеза. Искусственный сустав позволяет двигаться даже пациентам, которые до операции были инвалидами. Уже спустя 2-3 дня после операции пациент может уверенно передвигаться на костылях, а полная реабилитация занимает от 6 до 12 месяцев. Искусственный сустав позволяет свободно ходить и даже заниматься некоторыми видами спорта, не связанными с большими нагрузками.
Профилактика артроза коленных суставов
Враги коленных суставов — это лишний вес и продолжительные интенсивные нагрузки на сочленение. Людям с повышенной массой тела нужно еще в молодости позаботиться о том, чтобы сбросить лишние килограммы. Особенно внимательно к здоровью суставов нужно относиться спортсменам. Слишком интенсивные тренировки и неправильная техника выполнения упражнений могут привести к необратимым последствиям.
Дегенеративные изменения активно развиваются у женщин в период климакса. Именно поэтому нужно следить за уровнем гормонов и при необходимости принимать гормональные препараты, а также комплексы витаминов и минералов.
Сохранить подвижность в коленных суставах на долгие годы, а также снимать болевой синдром при первых признаках артроза коленного сустава поможет специальный комплекс упражнений. Он восстанавливает подвижность суставов, стимулирует обменные процессы, препятствует застою жидкости, укрепляет мышцы и связки.
Артроз коленного сустава — прогрессирующая дегенерация всех элементов сочленения. С этим заболеванием сталкивается подавляющее большинство людей старшего возраста. От своевременности обращения за медицинской помощью зависит, сможет ли самостоятельно передвигаться пациент через несколько лет. Своевременно начатое лечение позволяет избежать инвалидности и значительно улучшить качество жизни в пожилом возрасте.
Диагностика
При подозрении на остеоартроз после осмотра врач-ортопед назначает пациенту рентгенографию сустава.
- При I стадии отмечается сужение суставной щели. Кость вблизи суставных поверхностей уплотняется.
- При II стадии заболевания сужение суставной щели происходит уже в 2-3 раза. Видны небольшие костные разрастания по краям сустава – остеофиты.
- При III стадии суставная щель практически полностью зарастает. Начинается разрушение костной ткани. Костные разрастания имеют большие размеры.
Для уточнения характера и степени выраженности патологических изменений в суставе могут использоваться такие методы исследований, как МРТ, КТ, УЗИ.
Для точной постановки диагноза специалист назначает следующие процедуры и анализы:
- МРТ или КТ.
- Биохимический и общий анализ крови.
- суставов.
- Исследование синовиальной жидкости.
- Артроскопия.
Наши врачи
Зубиков Владимир Сергеевич
Врач травматолог-ортопед, доктор медицинских наук, врач высшей категории, профессор
Стаж 45 лет
Записаться на прием
Третьяков Антон Александрович
Врач травматолог-ортопед
Стаж 9 лет
Записаться на прием
Полтавский Дмитрий Ильич
Врач травматолог-ортопед
Стаж 29 лет
Записаться на прием
Марина Виталий Семенович
Врач травматолог-ортопед, заведующий службой малоинвазивной травматологии и ортопедии
Стаж 37 лет
Записаться на прием
Акимов Никита Павлович
Врач травматолог-ортопед, кандидат медицинских наук
Стаж 9 лет
Записаться на прием
Лечение
В первую очередь нужно обеспечить транспортировку полезных веществ в пораженный сустав, поэтому нужно усилить приток крови. Далее специалист должен избежать прогрессирования заболевания. Для этого человеку нужно сократить механическую нагрузку на сустав, нормализовать рацион, а также посещать сеансы физиотерапии. В серьезных случаях требуется использование костылей или трости для исключения нагрузки на пораженный сустав.
Для достижения стойкого результата нужно использовать инъекционные формы хондропротекторов. Благодаря ним устраняется воспаление, улучшается синтез гиалуроновой кислоты, прекращается разрушение хрящевой ткани. Препарат подбирается индивидуально для каждого пациента в зависимости от тяжести патологии и состояния здоровья.
На I и II стадиях лечение остеоартроза коленного сустава и других суставов можно осуществлять без операции.
- Борьба с болевыми ощущениями.
- Замедление прогрессирования заболевания.
- Восстановление функции сустава.
- Борьба с воспалительным процессом в суставной сумке.
На III стадии заболевания медикаментозное лечение обычно оказывается неэффективным. Скорее всего, врач назначит операцию на суставе.
Услуги ортопедии и травматологии в ЦЭЛТ
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 3000 |
| Рентгенография костей и суставов конечностей | 2200 |
| МСКТ коленного сустава | 7 500 |
| МРТ локтевого сустава (1 сустав) | 7 000 |
- Плоскостопие
- Нестабильность коленного сустава
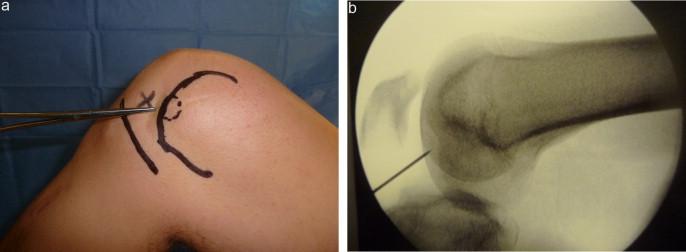
Техника мозаичной хондропластики
Положение пациента — на спине с согнутой под 120° ногой. Рентгеновский снимок с контрольной меткой позволяет убедиться, что степень сгибания колена достаточна для доступа к донорскому участку кости.
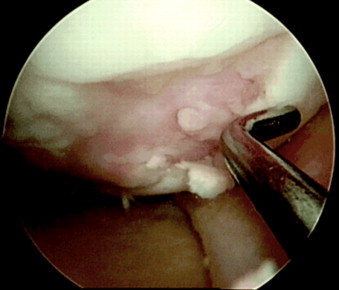
Далее осуществляется артроскопический доступ к мыщелку бедренной кости с поврежденным участком хряща. Производится очистка участка кюреткой и иссечение краев для получения ровного здорового контура. Затем вводится зонд с метками — с его помощью измеряют точный размер дефекта. Если дефект слишком большой или расположен очень далеко, операцию делают с помощью артротомии (открытым доступом).
Следующим этапом делают разрез тканей и получают доступ к тому участку кости, откуда будут брать трансплантат. Используется перекрестный принцип: если восстанавливают дефект на медиальном мыщелке, то трансплантат берут с боковой поверхности латерального и наоборот. Забор ткани осуществляется трубчатым долотом
Очень важно в момент “вбивания” долота сохранять точную перпендикулярность по отношению к поверхности хряща
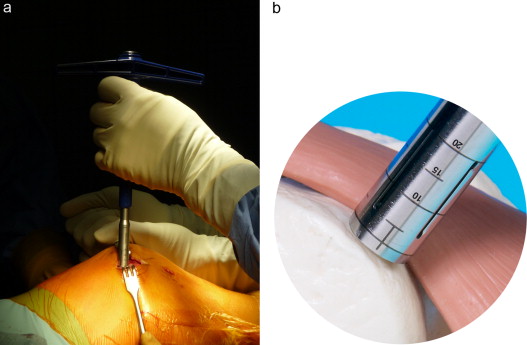
Количество забираемых цилиндрических костно-хрящевых фрагментов варьируется от трех до пяти и зависит от их размера: чем больше трансплантат, тем меньше их требуется. Обычно берут 3 трансплантата диаметром 10-11 мм или 5-6 диаметром 5-7 мм.
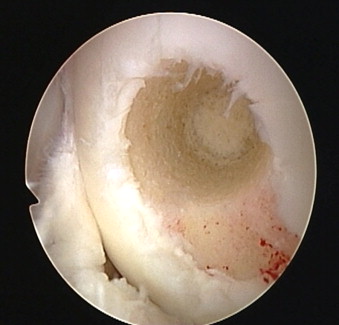
После получения необходимого количества костно-хрящевых фрагментов выполняется сверление первого “посадочного гнезда” на дефектном участке хряща. Осуществляется это также трубчатым долотом, но диаметр его на 1 мм меньше того, которое применялось для извлечения трансплантатов
Длина посадочного отверстия измеряется, под него подгоняется длина трансплантата, который осторожно фиксируется на предназначенное для него место способом press-fit. Процедуру повторяют необходимое количество раз
При этом отверстия сверлят таким образом, чтобы они были не параллельны и расходились веером от гипотетического центра кривизны мыщелка, это позволяет максимально точно восстановить кривизну суставной поверхности.
Немедикаментозная терапия
Важно понимать, что прием лекарственных препаратов — это не панацея и не единственный способ вылечиться. Для устранения болезненности, повышения подвижности сустава и улучшения качества жизни потребуется уделить достаточное количество времени немедикаментозным способам лечения
Наибольшую важность среди них имеет лечебная физкультура. Специалисты рекомендуют не забывать про двигательную активность, которая должна быть адекватной и безопасной для конкретного пациента. Необходимо соблюдать правильное соотношение между адекватными физическими занятиями и полноценным отдыхом. Добиться такого результата можно, придерживаясь ежедневных тренировок. Программу занятий составляет квалифицированный врач, который оценивает текущее состояние здоровья и возможности тела больного. Для правильного выполнения упражнений с постепенным увеличением нагрузки их лучше делать под присмотром инструктора ЛФК. Только после получения всех рекомендаций можно повторять занятия в домашних условиях. Для получения желаемого результата необходимо придерживаться следующих правил тренировок:
- Занятия должны проводиться каждый день, вне зависимости от самочувствия, настроения, погоды, жизненных обстоятельств и прочих факторов.
- Все движения выполняются исключительно плавно и медленно.
- Если во время тренировки болевые ощущения усиливаются, то занятия прекращаются.
Вне зависимости от степени артроза коленного сустава больному необходимо отказаться от бега (особенно на короткие дистанции с большой скоростью), прыжков, подвижных игр (футбол, баскетбол, волейбол и прочее), подъёмов тяжести (штанга и т.п.), длительного пребывания в неподвижном состоянии. Оптимальным вариантом в таком случае станет плавание, йога (желательно с инструктором, который будет знать о проблемах с суставом) и пилатес.
Если возникает рецидив болезненности, то потребуется отказаться от любой физической нагрузки и упражнений до момента полного купирования болевого синдрома. В течение дня нужно обеспечивать полную неподвижность поврежденной конечности на 20-30 минут. Однако сильно злоупотреблять таким отдыхом не рекомендуется, так как длительное пребывание в неподвижном состоянии вызывает сильную боль при движении в дальнейшем. Если болевые ощущения в нижних конечностях становятся сильными, то стоит приобрести трость или костыли, которые помогут снизить нагрузку с ног. Не меньшей эффективностью обладает массаж, способствующий снижению воспаления. Массажные курсы дают возможность нормализовать кровообращение и обмен веществ в суставе, улучшить иннервацию и регенерацию суставных тканей. Таким образом удается прогреть ткани, снять мышечной спазм и, соответственно, купировать болевые ощущения.
При артрозе показано проведение физиотерапии. Она помогает улучшить самочувствие и борется с возможным осложнениями болезни. Физиотерапевтические процедуры включают в себя:
- Электрофорез или фонофорез с растворами анельгезирующих препаратов.
- Согревающие аппликации с парафином (проводится исключительно при отсутствии воспалительного процесса).
- Дарсонвалидизация — воздействие испольными токами высокой и маленькой частоты для стимуляции кровообращения и мышечного расслабления.
- Магнито- и лазеротерпия.
- Электростимуляция. Это эффективная физиопрецедура, направленная на восстановление объёма и силы мышц.
Также допускается проведение гирудотерапии — лечение при помощи пиявок. Слюна этих животных содержит большое количество ферментов, которые расширяют сосуды и нормализуют обменные процессы. Помимо этого, она способствует растворению некротизированных тканей и очищению суставных полостей.
Для улучшения двигательной функции конечности показаны разные методы фиксации сустава. Среди них:
- Ортезы — фиксируют и поддерживают конечность в анатомически правильном положении.
- Тейпирование — суставная фиксация посредством специальных липких лент.
- Эластичные наколенники, предотвращающие травмирование сустава.
Трость и костыли, благодаря которым можно снизить нагрузку с нижних копченостей.
Современные разработки и открытия в области медицины позволяют подобрать оптимальное лечение артроза коленного сустава любой стадии. Больные могут жить полноценной жизнью, передвигаться и не принимать большое количество лекарственных препаратов на постоянной основе. Однако для этого необходимо своевременно обратиться к квалифицированным специалистам, которые смогут оказать профессиональную помощь.
Способен ли хрящ к самовосстановлению
Наш организм – очень умная система. Клетки способны к регенерации, иначе мы не выживали бы после травм и микротравм. Соединительная ткань в хряще – не исключение. В ее составе есть специфические хрящевые клетки хондроциты, которые самостоятельно восстанавливаются. Однако этого, к сожалению, не достаточно, чтобы организм мог сам побороть артроз коленного сустава, голеностопного или височно-нижнечелюстного.
Хондроциты отличаются высокой скоростью метаболизма и быстро восстанавливаются. Но в составе хряща таких клеток – всего 2-3 %. Если в суставе уже начались дегенеративные изменения, хрящи трутся и ежеминутно подвергаются механической нагрузке, такого количества хондроцитов совершенно не достаточно для полноценной регенерации. Поэтому не стоит возлагать надежд на собственные силы организма. При первых симптомах желательно обратиться к ортопеду и получить квалифицированную помощь, пока суставы еще не разрушились катастрофически.
Полностью здоровый хрящ способен к регенерации: поврежденный – нет
Симптомы

Экспертное мнение врача
Солоухин Андрей Геннадьевич
Врач-ортопед-травматолог
Симптомы артроза практически не зависят от его причины и локализации, поскольку изменения в суставах идут по одинаковому сценарию. Заболевание развивается постепенно и начинает проявлять себя, уже когда хрящи довольно серьезно повреждены.
Одним из первых признаков неблагополучия служит хруст в проблемной области при движении. Чаще всего он встречается при поражении колена или плеча. Одновременно человек может почувствовать небольшое снижение подвижности после длительного бездействия, например, в утренние часы.
На вопрос, какие симптомы появились при артрозе, большинство пациентов первым делом называет боль. Сначала незначительная и слабая, постепенно она набирает силу, не давая нормально двигаться. В зависимости от стадии и локализации патологии, человек может ощущать:
- стартовые боли: возникают при первых движениях после длительного бездействия сустава и связаны с образованием на поверхности хряща тонкой пленки из разрушенной ткани; после начала работы пленка смещается, и дискомфорт исчезает;
- боль при длительной физической нагрузке (стоянии, ходьбе, беге и т.п.): появляются за счет снижения амортизирующих свойств сустава;
- погодные боли: провоцируются низкой температурой, влажностью, перепадами атмосферного давления;
- ночные боли: связаны с венозным застоем и повышением давления крови внутри костей;
- блокады сустава: резкая, сильная боль, связанная с ущемлением кусочка хряща или кости, находящегося в полости сустава.
По мере развития артроза симптомы становятся более заметными, пациент отмечает следующие признаки:
- нарастание утренней скованности;
- усиление и увеличение длительности боли;
- снижение подвижности;
- деформация сустава за счет костных разрастаний;
- деформация костей и окружающих тканей: процесс хорошо заметен на конечностях и пальцах рук, которые становятся заметно искривленными.
При присоединении воспаления пораженная область отекает, краснеет и становится горячей на ощупь. Надавливание на нее вызывает резкое усиление боли.
Трость, наколенники и супинаторы…
Основные задачи лечения при остеоартрозе — это предотвращение разрушения хряща и сохранение функции суставов. В самом начале лечебных мероприятий необходима механическая разгрузка пораженного сустава. Так, при остеоартрозе суставов ног рекомендуется исключить длительную ходьбу, долгое пребывание на ногах, особенно в фиксированной позе, перенос тяжестей. При выраженных изменениях в суставах лучше всего при ходьбе пользоваться тростью. Важным условием лечения является снижение избыточной массы тела. Для разгрузки коленных суставов используются наколенники. При плоскостопии – коррекция поперечного и продольного свода стопы супинаторами.
Что такое артроз. Виды артроза
Артроз (деформирующий артроз, народное название — отложение солей) — хроническое заболевание суставов дегенеративно-дистрофического характера, при котором происходит разрушение суставного хряща, капсулы сустава, деформация самой кости.
Следует отметить, что артрозы — это целая группа заболеваний суставов, имеющих разное происхождение и близкие механизмы развития. Чаще всего встречаются артрозы крупных суставов:
- деформирующий артроз коленного сустава (гонартроз),
- деформирующий артроз тазобедренного сустава (коксартроз),
- а также артроз плечевого сустава.
Это наиболее тяжелые виды артроза.
Артрозы мелких суставов встречаются реже. Чаще встречаются деформирующие артрозы межфаланговых суставов кистей, а также пястно-фаланговые суставов больших пальцев кисти. Больные отмечают боль в межфаланговых суставах, уменьшение их подвижности, появление возле суставов уплотнений (узелки Гебердена и Бушара). Это вид артроза чаще встречаются в пожилом возрасте. Нередко встречается артроз суставов стопы.
Полиартроз, или генерализированный артроз, характеризуется поражением сразу нескольких суставов.
Артроз суставов позвоночника — спондилоартроз — относится к группе заболеваний позвоночника, хотя имеет сходный с другими артрозами механизм развития.
Основным клиническим симптомом артроза является боль в суставе, снижение его подвижности. Конкретные симптомы определяются стадией артроза и зависят от степени деструктивных изменений в суставе.
Симптомы
Артроз – это хроническая болезнь. Он развивается постепенно, среди симптомов артроза:
- Ноющая боль от еле заметной до выраженной – в зависимости от масштаба недуга. Обострение происходит при физической нагрузке – ходьбе по лестнице или приседаниях. С ухудшением состояния боль преследует и в состоянии покоя. Дискомфорт иногда появляется и без дополнительной нагрузки, к концу дня.
- Хруст в суставе при движении, ломота. Первый из этих симптомов сначала беззвучный – щелчок пациент скорее чувствует, чем слышит. Со временем этот звук могут слышать окружающие. Ломать, крутить сустав начинает чаще всего при переохлаждении.
- Отек – припухлость окружающих тканей. Чаще всего появляется на запущенных стадиях артроза или при его обострении. Сам сустав также увеличивается и деформируется.
- Повышение температуры. Обычно местное, в зоне разрушающегося сочленения, если к дегенеративным изменениям присоединяются воспалительные явления.
- Нарушение подвижности. Когда хрящ и суставные поверхности сочленяющихся костей сильно разрушены, затрудняются движения в суставе.
Важно! Все эти симптомы появляются, когда болезнь уже затронула надкостницу. До этого заболевание зачастую никак себя не проявляет
Потому следует время от времени проходить осмотр у специалиста, чтобы исключить скрытое течение артроза.
Лечение артроза
Лечение артроза на начальной стадии заболевания
Начинать лечить артроз лучше как можно раньше, при появлении первых признаков — хруста в суставах, затруднение движения. На этом этапе полезны препараты — хондропротекторы, улучшающие структуру хрящевой ткани, а также витаминно-минеральные комплексы.
Важное значение имеет имеет лечебная физкультура, правильное питание, а также профилактические мероприятия. Следует заметить, что профилактика артроза имеет большое значение и для предотвращения обострения заболевания
При появлении первых болезненных ощущений применяйте лечебный пластырь НАНОПЛАСТ форте — на этой стадии артроза пластырь позволяет замедлить дегенеративные и ускорить восстановительные процессы в суставе, что поможет предотвратить развитие болезни.
Лечение артроза 2 — 3 степени
Хотя полностью излечить артроз 2-3 степени уже невозможно, однако процесс его развития можно заметно затормозить. Лечения артроза на этой стадии предполагает следующие этапы:
- снятие или снизить болевой синдром
- снять воспаление в суставе.
- улучшить восстановление хрящевой ткани и замедлить дегенеративные процессы в ней.
В остром периоде лечение артроза начинается с устранения боли. Для этого используются негормональные противовоспалительные препараты (НПВП), анальгетики. Возможны внутрисуставные инъекции кортикостероидов. Необходимо снизить нагрузку на сустав, нельзя долго ходить или стоять, поднимать тяжелые предметы.
После снятии острого болевого синдрома основной задачей становится обеспечить, насколько это возможно, активизацию восстановительных процессов в самом суставе и околосуставных тканях: улучшение кровообращения, повышение метаболизма, устранение воспалительных процессов. Назначаются хондропротекторы, сосудорасширяющие препараты, а также лечебная гимнастика и физиотерапия. На этом этапе также может помочь новый высокоэффективный препарат НАНОПЛАСТ форте — он позволяет снять боль и воспаление, улучшить кровообращение в пораженном участке, снизить дозу обезболивающих и противовоспалительных средств.
Лечение артроза 4 степень
На этой стадии заболевания сустав уже практически полностью разрушен. В этом случае остается один выход — операция и замена больного сустава эндопротезом. Эндопротез существенно улучшает подвижность сустава, позволяет пациенту возобновить активную жизнь, как минимум, избавившись от болевых ощущений.
Результаты мозаичной пластики коленного сустава
Недавно Ласло Хангоди с соавторами (Hangodi et al.) опубликовал результаты крупного исследования, включившего почти 1000 пациентов: 789 человек с повреждением хряща мыщелков бедренной кости, 31 — суставной поверхности большеберцовой кости, 147 — надколенника). В 81% случаев отмечалась сопутствующая патология — травмы менисков, костей, связок.
Через 15 лет наблюдения отмечено:
- 92% отличных результатов при мозаичной пластике мыщелков бедра;
- 87% — при пластике суставной поверхности большеберцовой кости;
- 74% — при пластике надколенника.
В ходе исследования по тем или иным причинам были проведены 83 биопсии пересаженных трансплантатов. В 83% биоптатов была отмечена отличная остеоинтеграция и образование прекрасной хрящевой матрицы богатой коллагеном 2 типа и гликозаминогликанами.
Авторы исследования, а также ряд других авторов отмечают относительную простоту мозаичной пластики, относительно низкую стоимость и тот факт, что переносится живой аутологический хрящ.
Сравнение результатов мозаичной пластики и трансплантации аутологичных культивированных хондроцитов проводилось лишь в краткосрочной перспективе (срок наблюдений до 1 года после операции). Поэтому объективный анализ пока не доступен.
Плюсы и минусы операции
Главный плюс артроскопии в том, что она является органосохраняющей операцией. В отличие от эндопротезирования, она не требует удаления коленного сустава и установки искусственного имплантата.
Артроскопия — это малоинвазивное хирургическое вмешательство, которое проводится без вскрытия суставной полости. Все манипуляции хирург выполняет через маленькие разрезы, под визуальным контролем (для этого в полость сустава вводится специальная камера). Благодаря этому реабилитация после артроскопии длится недолго и протекает относительно легко.
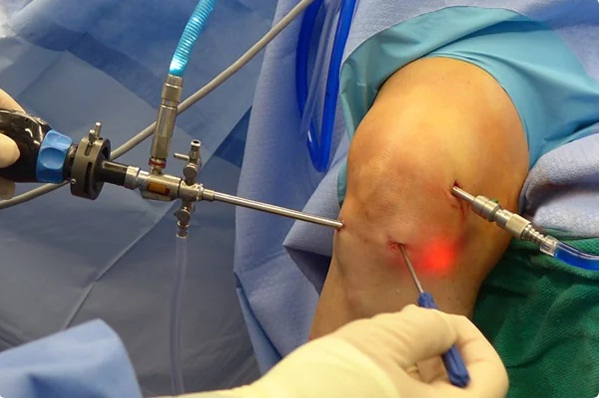
Во время процедуры.
Минусом артроскопии является ее низкая эффективность в пожилом возрасте и у пациентов с гонартрозом 3-4 стадии. В запущенных случаях в ее выполнении нет смысла, поскольку вскоре после этого все равно придется делать эндопротезирование. Однако у молодых пациентов с остеоартрозом 2-3 стадии, у которых сохранена ось нижней конечности, артроскопия позволяет добиться значительного эффекта и дольше сохранять трудоспособность.
Для чего проводится артроскопия
Большинство случаев деформирующего артроза не обходится без хирургического лечения. На 2-3 стадиях болезни медикаментозная терапия становится малоэффективной. Нестероидные противовоспалительные средства (НПВС) и стероидные гормоны перестают справляться с болью и воспалением. А хрящевая ткань продолжает разрушаться несмотря на прием хондропротекторов и внутрисуставные инъекции гиалуроновой кислоты.
В молодом возрасте многие пациенты отказываются от эндопротезирования и ищут всевозможные способы отложить замену коленного сустава.
Сегодня в хирургическом лечении гонартроза используют три операции: артроскопию, корригирующую остеотомию и тотальное эндопротезирование. У ортопедов нет единого мнения насчет выбора того или иного метода.
Доминирующую позицию среди оперативных методик пока что занимает эндопротезирование — полная замена коленного сустава искусственным эндопротезом. Однако специалисты все больше склоняются к органосохраняющим операциям, которые дают возможность сохранить анатомо-функциональную целостность коленного сустава. К таким операциям и относится артроскопия. Она обеспечивает хороший функциональный результат и позволяет отложить эндопротезирование как минимум на несколько лет.