Причины возникновения
Разберемся с основными причинами, вызывающими развитие меланомы:
- Длительное и частое воздействие ультрафиолетового излучения на кожу. Особенно опасно солнце, находящееся в зените. Сюда же относится воздействие искусственных источников ультрафиолета (солярии, бактерицидные лампы и другие).
- Травматические поражения пигментных пятен, невусов, особенно в тех, местах, где происходит постоянный контакт их с одеждой и другими факторами внешней среды.
- Травматические поражения родинок.
Из родинок или невусов меланомы развивается в 60 % случаев. Это достаточно много. Основными местами, на которых развиваются меланомы, являются такие части тела, как: голова; шея; руки; ноги; спина; грудь; ладони; подошвы; мошонка.
Наиболее подвержены возникновению меланомы люди, у которых есть несколько из приведенных ниже факторов риска:
- Наличие в анамнезе солнечных ожогов.
- Наличие в роду заболеваний кожи, рака кожи, меланом.
- Генетически обусловленный рыжий цвет волос, наличие веснушек и также светлая кожа.
- Светлая, почти белая кожа, обусловленная генетическими особенностями, малым содержанием пигмента меланина в коже.
- Наличие на теле пигментных пятен, невусов. Но, если на невусе растут волосы, то этот участок кожи не может переродиться в злокачественную форму.
- Наличие большого количества родинок на теле. Считается, что если родинок больше 50 штук, то это уже может быть опасно.
- Пожилой возраст, но в последнее время меланом все чаще встречается у молодых людей.
- Наличие заболеваний кожи, которые могут спровоцировать развитие меланомы. Это такие болезни, как меланоз Дюбрея, пигментная ксеродерма и некоторые другие.
Если человек относится к какой-либо группе из приведенного списка, то ему уже следует быть очень осторожным на солнце и внимательным к своему здоровью, поскольку у него есть довольно-таки большая вероятность развития меланомы.

Папилломатозный невус
На теле человека встречается большое количество новообразований. Не все они относятся к родинкам. Так, появляться могут бородавки, кондиломы, папилломы и прочие образования. При постановке окончательного диагноза вся сложность заключается в том, что перечисленные виды новообразований часто по внешнему виду ничем не отличаются от обычных невусов. Самым проблематичным принято считать папилломатозный невус. По внешнему виду он ничем не отличается от обычной папилломы, вызванной ВПЧ. Но при проведении исследований выявляется, что это бугристая родинка выпуклого типа. Родинка доброкачественная, риска перерождения в рак нет. Поверхность имеет телесный, буроватый или светло-коричневый оттенок. Темные родинки этого типа встречаются крайне редко.
Характерное чертой для таких родинок является наличие волос на поверхности. В основном они появляются на голове или шее, на других участках тела развиваться могут, но в очень крайних случаях.
Появление не привязано к определенному возрастному периоду. Они развиваться и у подростков, и у стариков. Родинка растет со временем, иногда она увеличивается в размере настолько, что начинает доставлять дискомфорт носителю. Если невус расположен на голове, его легко повредить во время расчесывания волос. Это приводит к началу воспалительных процессов, которые затрагивают и близлежащие ткани.
Невус неопасен, его удаление в основном осуществляется только с косметической целью. Наибольшего дискомфорта людям доставляют родинки на лице, которые заметны всем окружающим
Перед тем, как решиться на процедуру иссечения новообразования, важно обратиться к дерматологу. Только после всех проведенных исследований будет установлен конкретный тип невуса, а также оценена вероятность перерождения проблемы
Самостоятельно определить, что именно у вас появилось на теле практически невозможно.
Показаниями к удалению также могут стать постоянные повреждения поверхности невуса. Чаще всего для борьбы с образованием применяется сразу несколько методик:
- Обработка участка лазером;
- Заморозка и последующее разрушение;
- Радиоволновое воздействие;
- С помощью электрического тока;
- Хирургическое вмешательство.
Если образование проявилось на лице, чаще всего выбирают именно лазерную терапию.
К какому врачу обратиться по поводу родинки?
Имеется несколько врачебных специальностей, которые занимаются лечением невусов: дерматолог, онколог, хирург. Также существует отдельный врач по новообразованиям на коже – онкодерматолог.
Поход к дерматологу
Дерматолог – это первый врач, к которому стоит обратиться по поводу родинки. Именно этот специалист способен в большинстве случаев по результатам осмотра и дерматоскопии исключить злокачественный процесс.
Зачем идти к хирургу?
Если родинка оказалась доброкачественной, но постоянно подвергается трению или давлению, то она может быть удалена врачом-хирургом. К пластическому хирургу можно обратиться при наличии такой эстетической проблемы, как родинка на лице или на других видимых участках кожи. Для таких невусов, если они не вызывают вопросов относительно своей доброкачественности, рекомендуется удаление с применением лазера.
Когда нужно обратиться к онкологу?
При наличии родинки с признаками злокачественного перерождения, можно сразу обратиться к онкологу. Врач этой специальности обладает необходимыми знаниями и навыками для хирургического лечения меланомы и других злокачественных опухолей кожи. Чем раньше будет обнаружен рак, тем более благоприятным будет дальнейший прогноз.
Можно ли решить проблему у косметолога?
Удаление родинок в косметологических салонах и кабинетах возможно только врачом-косметологом, который имеет высшее медицинское образование. Существует несколько способов удаления доброкачественного образования на коже: лазерный метод, криодеструкция, электрокоагуляция. Пациенту необходима консультация онколога перед тем, как произвести удаление невуса у косметолога, поскольку, например, после лазерного удаления утрачивается возможность гистологического исследования ткани.
Онколог-маммолог
Женщины, у которых на коже молочной железы имеются родинки с признаками возможного злокачественного процесса, должны быть осмотрены онкологом-маммологом. Врач этой специальности подбирает план лечения с учетом особенностей строения и функционирования молочных желез.
Травмирование невусов
Еще одним фактором, который может спровоцировать начало малигнизации, является травматизация родинки. Причем травмироваться образование может как в течение длительного времени, например, при постоянном трении или сдавливании одеждой, так и в результате более серьезного внешнего воздействия, например, при порезе родинки.

Если родинка была случайно повреждена, ее необходимо тщательно обработать дезинфицирующим раствором. В случае наличия кровотечения, его следует остановить с помощью стерильного бинта или марли. Травмированное образование в кратчайшие сроки должно быть осмотрено врачом с целью определения дальнейшего плана действий. Специалист может порекомендовать удалить оставшуюся часть родинки или в течение некоторого времени проходить плановые осмотры на предмет малигнизации.
Другие пятна
Среди прочих родовых пятен на теле новорожденного можно выделить:
Пигментные «кофейные» пятна — обычно небольшие, цвета кофе с молоком. Редко проходят сами. Обычно их удаляют по эстетическим соображениям. Если же таких пятен на теле ребенка 6 или более — это тревожный звонок, покажите их врачу.
Монгольские пятна — серые крупные образования, которые обычно встречаются у грудничков с азиатскими корнями. Появляются в области спины и ягодиц и по виду напоминают синяки, которые пропадают сами к 5 годам.
Гигантские пигментные пятна — по своей природе это родинки , которые могут быть черного или коричневого цвета, с волосами или без. За ними необходимо наблюдать и регулярно показывать дерматологу.
Литература:
- Section on Otolaryngology-Head and Neck Surgery the Section on Dermatology, Amy J. Nopper, Anthony J. Mancini, Arin K. Greene, David H. Darrow. Diagnosis and Management of Infantile Hemangioma (англ.) // Pediatrics. — 2015-10-01. — Vol. 136, iss. 4. — P. e1060—e1104. https://pediatrics.aappublications.org/content/136/4/e1060
- Y. Ji, S. Chen, C. Xu, L. Li, B. Xiang. The use of propranolol in the treatment of infantile haemangiomas: an update on potential mechanisms of action (англ.) // British Journal of Dermatology. — 2015. — Vol. 172, iss. 1. — P. 24—32. https://onlinelibrary.wiley.com/doi/abs/10.1111/bjd.13388
- Marcelo Hochman. The Role of Surgery in the Management of Infantile Hemangiomas: What is the Best Timing? // Otolaryngologic Clinics of North America. — 2018-02-01. — Т. 51, вып. 1. — С. 119—123. https://www.sciencedirect.com/science/article/abs/pii/S0030666517301706
- Новикова З. И. Опасные родинки. — М.: Эксмо, 2013.
Куда бежать?
Заметили у себя на теле необычную родинку – обязательно сходите к дерматоонкологу. Если этого врача в доступе нет, можно проконсультироваться у дерматолога, хирурга или онколога. Опытный специалист может визуально определить характер невуса. Помогает ему в этом специальный прибор дерматоскоп. По сути это мощное увеличительное стекло, рассматривая через него родинку, доктор может заметить самые мелкие детали, которые просто невозможно увидеть невооруженным глазом. Если есть сомнения в диагнозе, врач проведет гистологическое исследование, позволяющее определить характерные признаки доброкачественного, предзлокачественного и злокачественного новообразования.
Кстати, если хочется удалить родинку из эстетических соображений, то решение также должен принимать дерматоонколог после дерматоскопии, которая позволяет выбрать оптимальный метод, определить границы и глубину удаления.
Даже если перерождения в меланому не произошло, из медицинских соображений удаляют те родинки, которые подвергаются постоянному трению, давлению, травмированию. А также те, что находятся в паховой области и под мышками, под грудью, на поясе, а у мужчин – на лице в месте бритья.
Если родинку, переродившуюся в меланому, удаляют на ранней стадии, вероятность полного выздоровления достигает 95%, если упустить время – лишь 20%.
Методы лечения родинок
Профилактика
Состояние родинок необходимо отслеживать. Нежелательно подолгу находиться на солнце; если этого всё же не удаётся избежать, необходимо пользоваться солнцезащитными средствами. При травмировании родинки надо обязательно показаться врачу. Также желательно проконсультироваться с врачом, если Вы заметили, что у Вас возникло сразу несколько новых родинок.
Когда родинки надо удалять?
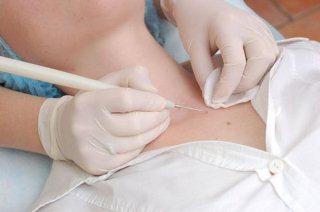
удалить
- находящиеся в местах, где вероятно травмирование: например, при контакте с одеждой, у женщин – на спине (зона трения застёжкой бюстгальтера), на волосистой части головы, в паху, на ладонях, ступнях, а также в складках кожи;
- на открытых частях тела, наиболее подверженных воздействию солнца;
- «на ножках», так как подобные родинки могут перекрутиться и травмироваться.
Также родинки удаляют по косметическим (эстетическим) соображениям. В «Семейном докторе» Вы можете удалить любую родинку, если Вам не нравится её расположение или размеры.
Удаление родинок
Удалить родинку в Москве Вы можете в поликлиниках АО «Семейный доктор». Для удаления родинки необходимо записаться на прием к дерматологу-косметологу. При необходимости после удаления родинка исследуется на предмет исключения возможности онкологического заболевания. В зависимости от вида, размера и расположения родинки Вам могут быть предложены различные методы её удаления.
Основными методами удаления родинок в «Семейном докторе» являются:
- удаление родинок лазером,
- удаление родинок с помощью радиоволнового аппарата «Сургитрон».
Данные методы обеспечивают быстрое удаление родинки; вмешательство осуществляется строго в необходимом объёме, при котором здоровая ткань не страдает; происходит быстрое заживление кожи, не оставляющее следов.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Почему появляются родимые темные и светлые пятна? Значения родимых пятен на ногах, руках, спине и голове
Родимые пятна — ровные или выпуклые образования на теле, ярче или темнее остальной кожи. С родимыми пятнами люди рождаются.
Также родимые пятна могут появляться в течение всей жизни на коже и на слизистых покровах.
Родимые пятна бывают большие и маленькие, самых разных расцветок: коричневые, розовые, красные, черные, кого-то уродуют, а других украшают, являясь изюминкой.
Родимые пятна делят на 2 большие группы:
1. Невусы — родинки темной окраски. Они редко врожденные, чаще всего появляются в первые годы жизни и при половом созревании.
2. Сосудистые ангиомы:
- Лимфангиомы — отметины на коже из лимфатических сосудов более темного цвета, чем остальная кожа, внутриутробные образования
Гемангиомы — образования из кровеносных сосудов, врожденные родимые пятна
Почему появляются красные родинки?
По своей природе эти опухоли – это сосудистые скопления. Причины появления красных родинок на коже до конца не изучены. Среди факторов, которые провоцируют рост таких образований, врачи называют болезни сосудов и крови, наследственные факторы. Также к возникновению этих кожных проявлений могут привести:
- изменение гормонального фона у женщин (беременность, роды, менопауза);
- травматические повреждения кожного покрова;
- хронические заболевания ЖКТ и печени;
- дисфункция поджелудочной и щитовидной железы.
Отмечаются случаи, когда много мелких красных родинок появлялось у людей, проводящих целый день под открытым небом на солнышке. Любительницы загара в солярии также находятся в зоне риска.
Лечение меланомы
Цель проводимого лечения — удаление опухоли кожи и регионарных метастатически пораженных лимфатических узлов (при их наличии). Для этого используются как хирургические, так и медикаментозные методы, реже — лучевая терапия.
Основным методом лечения меланомы считается хирургическое удаление опухоли. На I стадии его достаточно для полного излечения. Особенность операций при онкологических патологиях — удаление новообразования в пределах здоровых тканей. В зависимости от общего размера опухоли отступ при иссечении может составлять от 1 до 3 сантиметров. Удаленные ткани после этого направляют на биопсию.
Медикаментозное лечение меланомы представлено иммунотерапией. Она показана при опухолях толщиной более 2 мм с изъязвлениями, что соответствует стадиям IIB и IIC, III и IV. Для стадий IIB и IIC чаще используют препараты рекомбинантного интерферона альфа-2a,b (ИФН-альфа). При стадиях III и IV показаны ингибиторы BRAF (вемурафениб, дабрафениб), блокаторы рецептора CTLA4 (ипилимумаб), анти-PD1 терапия. Однако схема лечения подбирается индивидуально, в зависимости от состояния пациента, особенностей опухоли и других параметров .
Один из современных вариантов медикаментозного лечения — таргетная терапия. Это целенаправленное введение лекарственных средств в опухоль, за счет чего происходит гибель раковых клеток с минимальным количеством побочных эффектов. Такой подход может быть рекомендован при меланоме, если рак распространился на лимфатические узлы или другие области тела.
При меланомах, которые нельзя удалить полностью хирургическим путем, дополнительно используется лучевая терапия. Она применяется при поражении лимфатических узлов и внутренних органов и позволяет уничтожить раковые клетки.
Жизнь с меланомой
Лечение онкологических заболеваний, в том числе и меланомы, накладывает серьезный отпечаток на жизнь больного. Пациентам нужно быть готовыми к различным вариантам развития событий.
- Меланому не всегда можно вылечить. В некоторых случаях полностью избавиться от злокачественной опухоли невозможно, тогда основной тактикой лечения становится предотвращение ее дальнейшего распространения в организме.
- Контрольные визиты к доктору и повторные обследования. Даже после полного излечения от меланомы рекомендуются регулярные визиты к онкологу каждые полгода-год. Наряду с риском рецидива люди, у которых была меланома, имеют высокий риск развития других видов рака. Также некоторые побочные эффекты лечения могут длиться долго или даже не проявляться в течение нескольких лет после окончания терапии.
- Необходимость хранения всей медицинской документации. Не только во время лечения, но и после выздоровления. Это может помочь справиться с отсроченными последствиями того или иного лечения, а также быстрее подобрать терапию при рецидиве.
Виды невусов
Даже у одного человека на теле могут встречаться родинки абсолютно разные по внешним признакам: цвету, размеру, степени выпуклости и т.д.
А в медицине известно достаточно большое количество их разновидностей.
По цвету
Цвет невуса определяется его строением:
- красные родинки – интенсивность окраски таких невусов может варьироваться от розового до темно-бордового. Такие невусы образованы в результате нарушения в функционировании сосудов, чаще всего они бывают выпуклыми или висячими;
- пигментные родинки – образованы скоплением пигмента в клетках кожи. Чем его больше, тем темнее окрас невуса. Цвет может быть от бледно-коричневого до практически черного. Такие родинки со временем могут бледнеть или, наоборот, темнеть на несколько оттенков, что не будет являться признаком патологии;
- синие (голубые) невусы – могут образоваться в виде пятна или узелка на коже, цвет от бледно-голубого до насыщенного синего. Образованы они также пигментом, но расположенным в клетках глубоких слоев дермы.
Фото: голубой невус
По размеру
В зависимости от размера родинки принято подразделять на:
- мелкие – до 1,5 см диаметром;
- средние – до 10 см;
- крупные – свыше 10 см;
- гигантские – занимают анатомическую часть тела (рука, нога, туловище).
По локализации на теле
Невус может расположиться на любом участке тела.
Ладони, подошвы ног, половые органы, слизистая оболочка глаза не являются исключением, у некоторых людей родинки облюбовали именно эти зоны.
Так, родинки, которые расположены в местах трения одежды, в зонах бритья, на волосистой части головы наиболее подвержены случайному повреждению.
Зачастую именно неудачная локализация невуса служит прямым показанием к его удалению.
В виде фигур
Фото: невус в виде сердца
Иногда во взаимном расположении родинок внимательный глаз может различить какую-либо фигуру.
Это может быть группа невусов в форме треугольника, квадрата, ромба, трапеции.
- Порой в россыпи невусов можно угадать определенное созвездие, самое узнаваемое из которых – ковш Большой Медведицы.
- За расположением родинок можно увидеть очертания цифр, крестов, каких-либо животных или предметов.
- Иногда сама конфигурация невуса напоминает знакомые очертания – сердечко, звезда, птица, языки пламени, месяц и т.д.
Именно такие невусы несут в себе смысловую нагрузку, как считают люди, занимающиеся исследованием родинок.
Есть даже целое направление – молеософия – по изучению пигментных образований, их значений и влияния на судьбу и характер человека.
Какие родинки являются опасными?
К родинкам надо относиться бережно, оберегать их от травм, не выщипывать растущие из родинок волосы. Ни в коем случае нельзя пытаться удалять родинки самостоятельно. Это может быть опасно.
Являясь доброкачественными образованиями, родинки, как правило, не представляют угрозы нашему здоровью, однако следует помнить, что родинка может переродиться в меланому. Меланома, также как и родинка, состоит из меланоцитов, но уже с изменённым генетическим аппаратом. Меланоциты в меланоме патологически активны, они постоянно делятся, вытесняя собой здоровые клетки. Если подобные меланоциты попадут в кровяную систему, ток крови разнесёт их по всему организму, способствуя раковому поражению самых различных органов. Поэтому меланомы чрезвычайно опасны, и при первом подозрении на перерождение родинки следует немедленно обращаться к врачу.
Признаками перерождения родинки могут быть:
- изменение цвета родинки (родинка темнеет или, наоборот, становится светлее);
- появление вокруг родинки ободка или ареола из тёмных или красных пятнышек;
- зуд в области родинки;
- шелушение или кровоточивость родинки;
- быстрое увеличение её размеров;
- утрата родинкой четкого контура, развитие выраженной асимметрии.
Причинами перерождения обычно являются ультрафиолетовое облучение (в том числе и воздействие солнечного света), гормональные изменения, механические повреждения.
Младенческие гемангиомы
Это сосудистые образования, чаще всего они заканчивают свой рост к 5 месяцам жизни, и только небольшой процент гемангиом растет до 9 месяцев и дольше. Это доброкачественные образования. которые чаще встречаются у девочек, у недоношенных детей и при многоплодной беременности. Ведущий фактор в развитии гемангиом — гипоксия (недостаточное поступление кислорода к органам).
Гемангиома растет максимально быстро в первые три месяца жизни. Чаще всего при рождении гемангиомы отсутствуют. До 90% гемангиом проходят самостоятельно к 9 годам. Но примерно в 70% случаев сохраняются остаточные явления.
Глубокие гемангиомы появляются позже и существуют длительнее. Чаще всего бесследно не исчезают, оставляют после себя фиброзную ткань или пигментацию.
В 80–90% случаев лечения гемангиом не требуется, но если гемангиома располагается на лице, затрагивает жизненно важные органы или представляет угрозу жизни для пациента, тогда требуется лечение.
В лечении гемангиом применяют пропранолол как в виде таблеток, так и в виде наружной терапии (тяжелые формы или гемангиомы на лице), но чаще они проходят самостоятельно без лечения. Лечение топическими стероидами, лазером и криодеструкцией (жидким азотом) на сегодняшний день не входит в протоколы лечения гемангиом.
Последствия, осложнения
Если в структуре ангиомы не происходят изменения, она полностью не опасна для человека. Со временем может полностью рассасываться. Но бывают случаи, когда образование переходит в злокачественную форму из-за появления атипичных клеток. Это может происходить под действием повреждающих факторов:
- частые механические повреждения;
- большой объем ультрафиолетовых лучей.
Если у детей родинки расположены в уголках глаз, крыльев носа, обладают крупными размерами, это может приводить к негативным последствиям:
- затрудненность или снижение остроты зрения;
- изменение обоняния.
Если размеры родинки у маленьких детей не минимальные, их нужно тщательно обследовать, чтобы не допустить осложнений.
Что такое картирование?
Меланома, базалиома и плоскоклеточный рак – основные виды злокачественных новообразований, которые затрагивают кожные покровы.
Картирование показано всем взрослым пациентам, поскольку меланома и другие типы новообразований встречаются даже у молодых людей. Но можно выделить несколько категорий лиц, которым необходимо регулярно обследоваться на предмет онкозаболеваний кожных покровов и обновлять паспорт кожи:
- Любителям загорать под естественными солнечными лучами и искусственным светом (в солярии). Ультрафиолет – основной фактор-провокатор опухолей кожи.
- Светлокожим мужчинам и женщинам со светлыми или рыжими волосами, веснушками, серыми или голубыми глазами. Это основная группа риска, которая беззащитна перед агрессивным солнечным излучением.
Злокачественные новообразования кожи
Самые опасные виды новообразований на коже – злокачественные. От доброкачественных они отличаются тем, что быстро растут, проникают в окружающие ткани и дают метастазы в отдаленные от очага области. Организм не контролирует деление клеток в таких опухолях, а сами они теряют способность выполнять свои первоначальные функции.
Признаки перерождения доброкачественной опухоли в один из видов злокачественных новообразований на коже:
- быстрое или резкое увеличение опухоли в размерах;
- появление язв, кровоточивость;
- распространение на соседние ткани;
- изменение цвета или степени насыщенности пигментации.
Основные виды злокачественных опухолей кожи:
- Меланома – наиболее распространенный вид. Чаще всего возникает из родинок из-за травмирования или избыточного воздействия ультрафиолета.
- Базалиома – плоскоклеточный рак кожи из атипичных клеток базального слоя эпидермиса. Внешне выглядит как белый узелок с сухой коркой на поверхности. По мере прогрессирование увеличивается в ширину и превращается в глубокую язву.
- Саркома Капоши. Представляет собой множественные опухоли пурпурного, фиолетового и лилового цвета. Они объединяются и превращаются в язвы.
- Липосаркома – злокачественная опухоль жировой ткани, возникающая на фоне липом и атером.
- Фибросаркома – новообразование из соединительной ткани, чаще всего нижних конечностей. Имеет темный сине-коричневый цвет, может заметно выступать над кожей.
Специалисты рекомендуют удалять как доброкачественные, так и злокачественные новообразования. Это оптимальный метод лечения, если к нему нет противопоказаний. В случае с доброкачественными новообразованиями и предраковыми состояниями при своевременном лечении прогноз благоприятный.
При злокачественных опухолях требуется больше усилий, и прогноз может быть не столь благоприятным, особенно если уже наблюдается метастазирование
Поэтому при подозрении на злокачественные процессы важно как можно раньше обратиться к врачу.. 5 апреля 2020
5 апреля 2020
Родимые пятна на ногах, значение
Родимые пятна на ногах у ребенка могут быть врожденными или появиться в первые недели жизни.
По народным приметам, если родимое пятно покрыто волосками, то это плохой знак, в жизни человеку предстоит тяжелое материальное положение.
Родимые пятна на ногах, согласно народным поверьям:
- Если родимое пятно расположено ниже колена — это говорит об эгоизме, праздности и неряшливости человека
Родимое пятно на лодыжке — человек оптимистично настроен, трудолюбив, энергичен и смел
Родимое пятно на правом колене — успех в любви, на левом — человек добрый и отзывчивый, но часто совершает необдуманные поступки
Родимое пятно на бедре обладателю сулит многочисленным потомством
Симптомы перерождения
Врачи выделили основные признаки, которые могут свидетельствовать о злокачественном перерождении родинок. К ним относятся:
- Быстрое увеличение в размерах. Один из тревожных симптомов – несимметричный рост, который приводит к изменению формы невуса.
- Изменение цвета, а именно быстрое и неоднородное потемнение родинки.
- Появление боли, жжения в месте локализации образования.
- Возникновение изъязвлений, трещинок на поверхности родинки.
- Изменение окружающих тканей в виде припухлого красноватого венчика.
При обнаружении хотя бы одного из данных признаков, необходимо незамедлительно обратиться к врачу. В течение короткого времени обычная родинка может переродиться в злокачественное новообразование кожи – меланому. Данная опухоль быстро метастазирует и имеет высокие показатели смертности.
Расположение родинки на участках кожи, которые постоянно подвергаются воздействию ультрафиолета (лицо, кисти) тоже является поводом для обращения к врачу. Интенсивное действие солнечных лучей является одним из основных пусковых механизмов злокачественного перерождения.
Важные особенности врожденных меланоцитарных невусов
-
ВМН маленьких размеров встречаются чаще и могут не проявляться до двухлетнего возраста.
-
Маленькие и средние невусы растут медленнее, чем сам ребенок, и имеют тенденцию к потемнению и оволосению.
-
Крупные и гигантские невусы обычно занимают часть анатомической области или ее всю, например всю конечность, шею, часть спины.
-
Врожденные гигантские меланоцитарные невусы трансформируются в меланому в 6–10% случаев.
Гигантский ВН превышает по размеру 20 см, и такие образования иногда сравнивают с одеждой, называя по типу «рубашки», «купального костюма». По статистике они встречается редко, у 1 из 500 000 новорожденных.
Гигантские ВН диагностируются только при рождении. К сожалению, для их выявления не существует внутриутробного скрининга, и на УЗИ они не визуализируются.
Основная медицинская проблема при врожденном гигантском меланоцитарном невусе — это высокий риск развития меланомы, причем опухоль может появиться где и когда угодно. Что делать в таком случае? На данный момент основным методом является поэтапное иссечение.

Диагностика
Диагностика меланомы основывается на сборе данных анамнеза, осмотре кожных покровов, гистологического исследования и, при необходимости, дополнительных аппаратных методов диагностики.
Ключевым исследованием при выявлении меланомы является дерматоскопия, проводимая с помощью дерматоскопа, многократно увеличивающего подозрительное кожное образование. Она позволяет выявить самые ранние признаки злокачественной опухоли и определить дальнейшую тактику ведения больного.
С целью подтверждения диагноза требуется биопсия тканей. Образец может браться при помощи мазка-отпечатка или полного удаления образования в пределах здоровых тканей, что зависит от конкретной ситуации. При этом частичный забор тканей противопоказан, так как это может стать причиной метастазирования опухоли.
Также, в зависимости от характеристик выявленной опухоли, дополнительно могут проводиться:
- Ультразвуковое исследование (УЗИ) рядом расположенных лимфатических узлов.
- Компьютерная томография (КТ) головного мозга, органов брюшной и/или грудной полости с внутривенным введением рентгеноконтрастного вещества, позитронная эмиссионная томография (ПЭТ).
- Серологическая диагностика: определение уровня онкомаркера S-100, лактатдегидрогеназы (ЛДГ).
- Генетическое исследование: выявление мутаций в генах BRAF, CKIT.
Как обнаружить меланому на начальной стадии
Поскольку меланома – это опасно, человеку необходимо очень серьезно относиться к странным новообразованиям, будь то родинка, бородавка, прыщ. Ни в коем случае нельзя тянуть с посещением врача, поскольку буквально через пару месяцев радикальное лечение может оказаться бесполезным, и специалист предложит только поддерживающую терапию.
Диагностика меланомы включает:
- Дерматоскопию. Подозрительные родинки и участки кожи рассматривают через дерматоскоп – специальный микроскоп, позволяющий изучить кожный покров в падающем свете (эффект электролюминесценции).
- Мазок-отпечаток. Используется, если на поверхности образования есть трещины или язвочки. В мазке ищут опухолевые клетки.
- Биопсию. Позволяет точно определить тип опухоли: злокачественная или доброкачественная. Для этого участок опухоли исследуют под микроскопом.
- Компьютерную, магнитно-резонансную или позитронно-эмиссионную томографию. Любое из исследований для проверки других органов на наличие метастазов.
- Биопсию сторожевого лимфоузла. Помогает уточнить диагноз и определить, есть ли метастазы. Обычно опухолевые клетки задерживаются ближайшим лимфоузлом, поэтому его и проверяют на наличие метастазов.
Особый метод биопсии
Проведение биопсии – спорный вопрос в случае с меланомой, поскольку, травмируя опухоль, можно вызвать ее бурный рост. В некоторых случаях прибегают к эксцизионной биопсии. Хирург иссекает новообразование, захватив 2-10 мм здоровой кожи вокруг. Пока пациенту накладывают швы, образование срочно отправляют на гистологию, часто прямо в операционной. Если диагноз подтвердился, хирург тут же приступает к повторной операции. Задача – удалить всю опухоль, которая могла прорасти вглубь кожи. Здесь все зависит от результатов гистологии, которая определяет стадию заболевания.