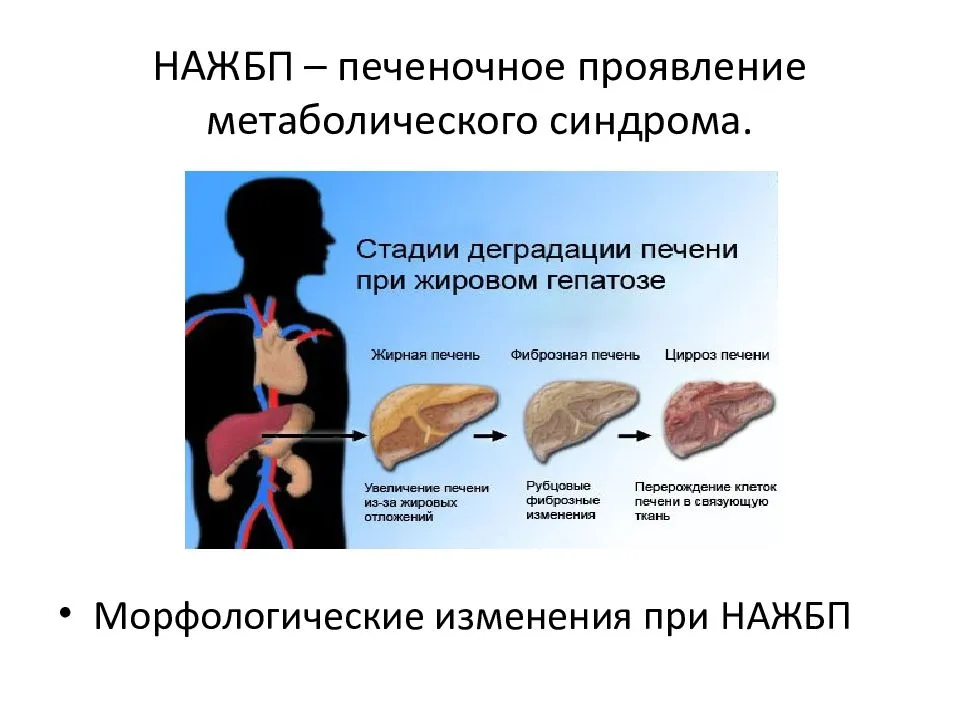
Почему возникает цирроз: причины
Возникновение цирроза может быть обусловлено многими причинами: иными заболеваниями печени и других органов, длительным приемом некоторых лекарств или алкоголя.
Причины, вызывающие болезнь, следующие:
- Аутоиммунный гепатит. Это своеобразный сбой в работе иммунной системы, когда организм начинает вырабатывать повреждающие и разрушающие печень вещества.
-
«Метаболические» гепатиты (врожденные формы цирроза). Болезнь возникает на фоне некоторых генетических патологий (болезни Вильсона-Коновалова, гемохроматоза, галактоземии, тирозиноза и пр.).
- Продолжительный холестаз, когда нарушается нормальные отток желчи вследствие плохой проходимости желчных путей (их закупорки).
- Паразитарные болезни печени.
- Некоторые заболевания других внутренних органов: тромбоз воротной вены, хроническая сердечная недостаточность и пр.
- Чрезмерное потребление алкоголя. Развивается заболевание через 10 и более лет постоянного употребления спиртных напитков.
Часто (примерно в 20% случаев) установить точную причину болезни не удается. Тогда цирроз называют криптогенным.
Риск развития заболевания существенно повышает комбинированное влияние сразу нескольких факторов, например, алкоголизма в сочетании с вирусом гепатита.
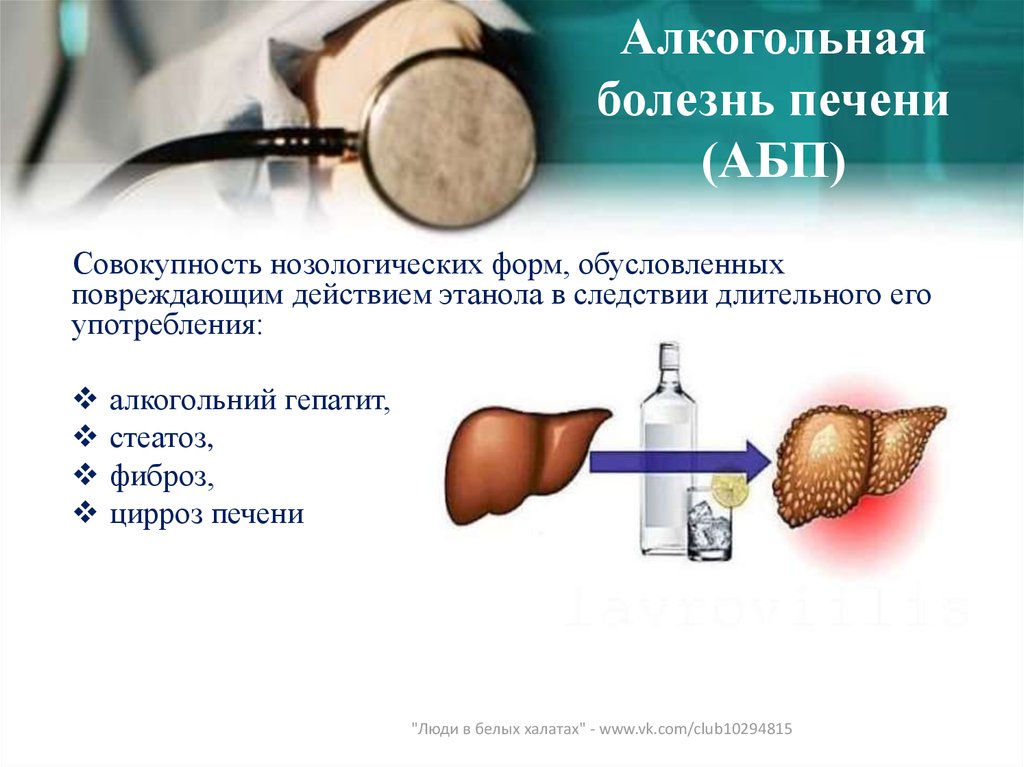
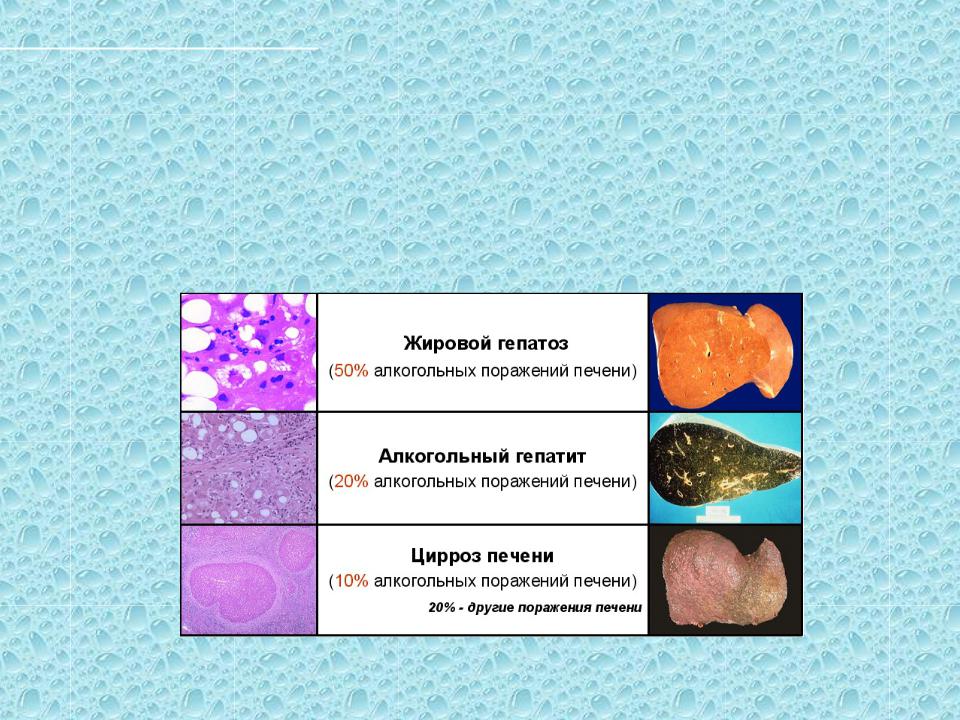
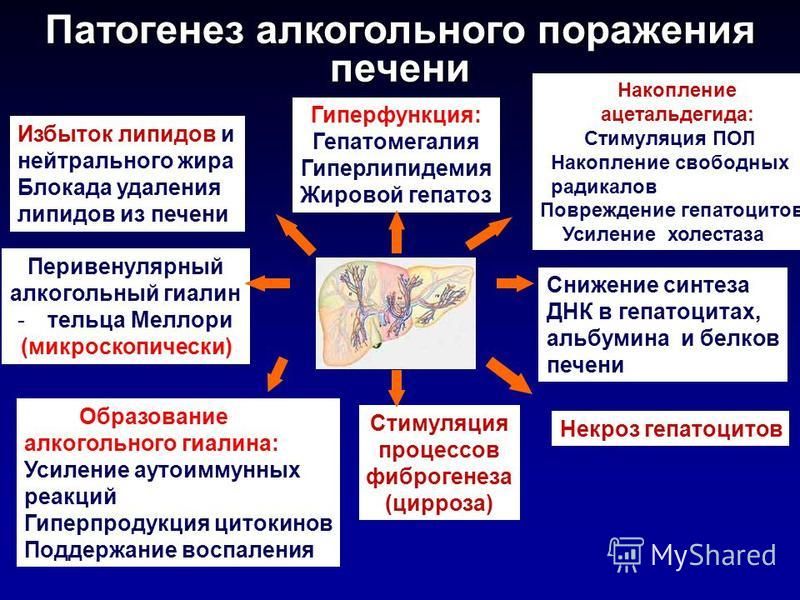
Алкогольные болезни печени
В результате алкоголизации железа подвергается постепенному разрушению. Деструктивный процесс можно разделить на несколько основных этапов.
Алкогольная жировая дистрофия
Замена здоровых печеночных клеток жировыми происходит из-за нарушений жирового обмена. Грани печени увеличиваются и приобретают округлую форму. Возникает распирающая боль в области правого подреберья.
Алкогольный гепатит
В случае, если человек продолжает распитие алкоголя, воспалительные процессы набирают обороты. Возникает боль в животе, желтушность кожи, гипертермия, тошнота и рвота. От алкогольного гепатита гибнет четверть зависимых.
Алкогольный цирроз печени
Цирроз возникает в результате разрастания рубцовой ткани и утраты здоровых гепатоцитов. Возникает сильная распирающая боль, характерная для печеночной колики, кожный зуд, пожелтение склер глаз и оттенка кожи. К другим симптомам можно отнести рвоту, бессонницу, изменение оттенка и характера стула. Поражения клеток печени, характерные для цирроза, необратимы.
Почему не любой хирург может делать операции на печени
Даже обнаружив в печени опухолевый очаг, не каждый врач сможет его удалить: работать в гепатопанкреатобилиарной зоне хирургу сложнее, чем с первого раза прочитать вслух слово «гепатопанкреатобилиарная».
Эта зона включает печень (греч. hepar), поджелудочную железу (лат. pancreas), желчный пузырь (лат. vesica biliaris) и желчные протоки. Все эти органы тесно связаны анатомически и функционально.
Большинство вмешательств в других областях хирургии проходит на одной небольшой конкретной локализации, а если речь идет о резекции (удалении части) печени, то объем работы велик, даже при затрагивании одного-двух сегментов.
Сложно это, во-первых, чисто технически.
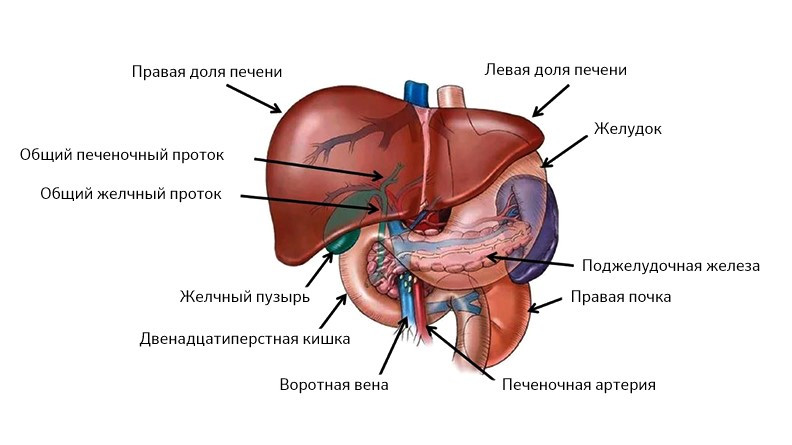
Печень весьма сложно устроена, она состоит из сегментов и долей, между которыми есть связки, все они буквально опутаны и пронизаны венами, артериями и желчными протоками.
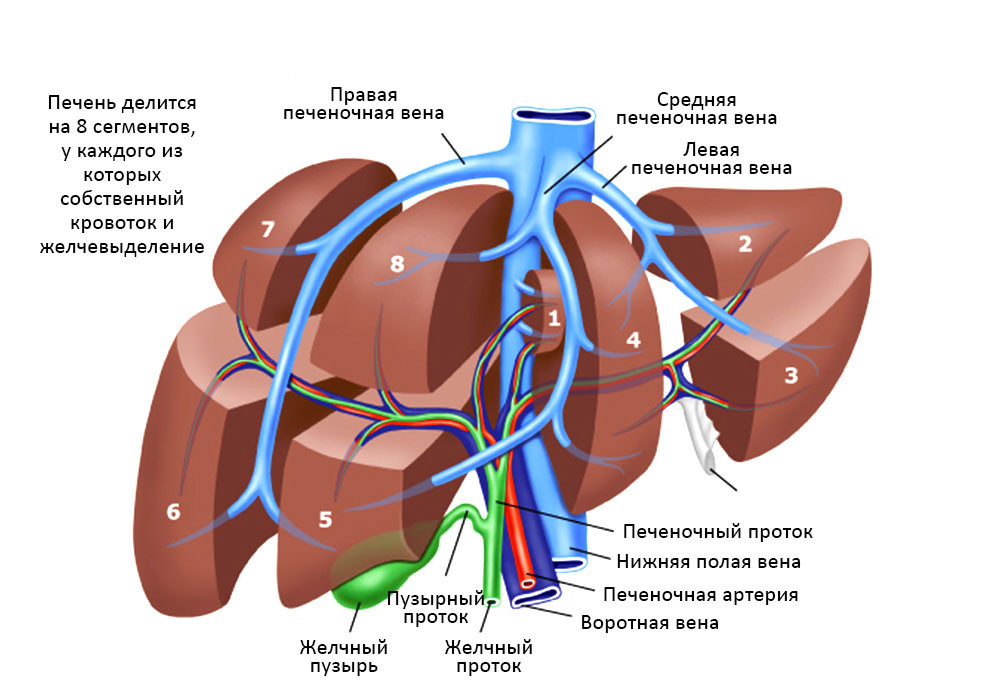
Взаимосвязи сегментов печени, желчных протоков и кровеносных сосудов
Есть риск в том, что в этой области расположен большой сосудистый пучок, все происходит очень близко к нижней полой вене, печеночной артерии: это большие магистральные сосуды. Сама по себе печень – сильно кровоточит. Соответственно, существует опасность серьезной кровопотери, операция должна быть одновременно максимально быстрой и исключительно аккуратной.
Совершать такое вмешательство должен человек, обладающий большим опытом проведения данных операций, а счет таких специалистов идет на единицы. У нас в международной клинике Медика24 таких сразу двое, и пациенты часто приходят к ним по направлению от коллег из других (весьма уважаемых) лечебных учреждений, где, тем не менее, нет специалистов с достаточными навыками.
Симптомы и диагностика
Печень обладает отличными компенсаторными ресурсами. Повреждения могут протекать бессимптомно долгие месяцы, годы. Когда появляются первые признаки заболевания, повреждения органа уже довольно серьезны. Поэтому рекомендуется при появлении следующих симптомов срочно обратиться к врачу:
- желтушность кожи, слизистых;
- слабость;
- быстрая утомляемость;
- потеря аппетита;
- асцит;
- склонность к легкому образованию синяков;
- темная моча;
- рвота;
- понос;
- тошнота;
- абдоминальные боли.
Характерных симптомов обычно достаточно для постановки диагноза. Дополнительные исследования нужны для его уточнения или определения тяжести заболевания. К специфическим тестам относятся:
- Ферментные печеночные пробы. Ряд показателей биохимического анализа крови, которые характеризуют работу печени. К ним относятся АЛТ, АСТ, щелочная фосфатаза, ГГТ. Повышение уровня любого фермента указывает на возможные поражения органа.
- Белковый тест. Печень синтезирует огромное количество веществ, в частности некоторые белки крови – альбумины, глобулины, протромбин. При печеночных патологиях способности органа образовывать белки снижается. Это выявляют анализом крови. Из-за чего их концентрация в крови падает. Дефицит протромбина диагностируется по более длительному свертыванию крови.
- Определение содержания билирубина. Этот желчный пигмент образуется при распаде эритроцитов. Такое вещество очень токсично и называется прямым билирубином. Гепатоциты превращает прямой билирубин в непрямой, гораздо менее ядовитый, который выводится из организма. Во время болезни орган не справляется с переработкой обычного количества прямого билирубина. Из-за чего он накапливается организмом. Повышение уровня билирубина свидетельствует о гепатологических проблемах.
- УЗИ. Метод визуальной диагностики, позволяющий оценить структуру печени: однородность, наличие кист, участков разрастания соединительной ткани.
Альтернативы скальпелю
В случаях, когда пациент столкнулся с невозможностью удалить новообразование в печени классическим хирургическим путем, есть интервенционная онкология и эндоваскулярная («внутрисосудистая») хирургия.
Гепатологи в международной клинике Медика24 активно пользуются ими, чтобы повысить показатели выживаемости. Как и у классических операций, у этих методов также есть ограничения, но благодаря им многие наши пациенты с нерезектабельными опухолями печени получили второй шанс на продление жизни.
Химиоэмболизация сосудов, питающих опухоль – основной способ эндоваскулярного лечения рака печени. Тонкий катетер, вводимый через бедренную артерию, продвигается непосредственно в сосуд, кровоснабжающий ткань опухоли, и подает в него препарат, содержащий микрокапсулы из специального медицинского пластика. Они механически перекрывают кровоток, лишая опухолевые клетки питания, и выделяют лекарство против роста опухоли, причем прямо в очаг поражения и в высокой концентрации.
Этот метод способен сократить объем опухоли в печени, а, значит, в ряде случаев – сделать возможным один из вариантов хирургической резекции.
Схема введения эмбол (микрокапсул) через катетер прямо к опухоли
Радиочастотная аблация опухоли. Через прокол в коже непосредственно к опухолевому очагу подводится тонкий электрод, на конце которого радиочастотный импульс создает высокую температуру. И хирург прицельно «выжигает» новообразование.
Стентирование. Установка стента (расширителя) в сдавленный опухолью желчный проток или сосуд помогает побороть, например, механическую желтуху, наладить кровоток и отток желчи – т.е. убрать одно из основных противопоказаний для хирургического вмешательства.
Это самые популярные у нас в клинике методы. В других случаях мы применяем и криодеструкцию (разрушение опухоли низкими температурами), и гипертермическую химиотерапию HIPEC (против канцероматоза брюшины), и иные подходящие методы.
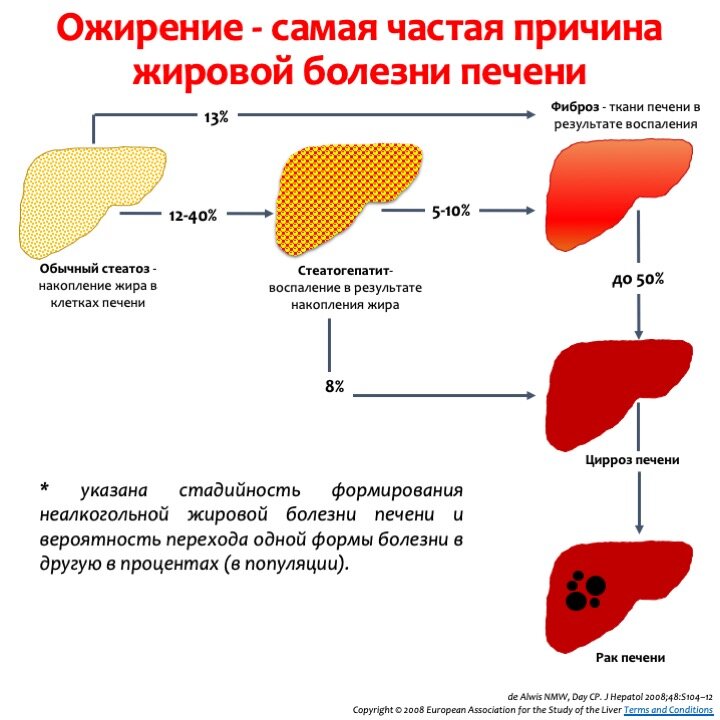
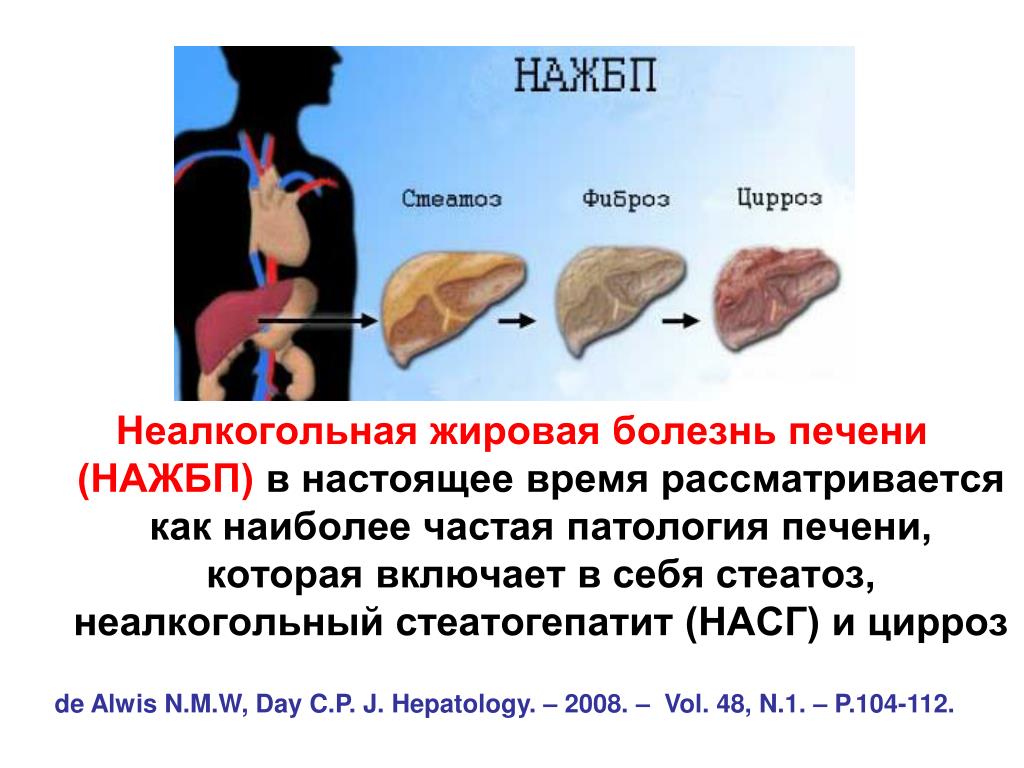
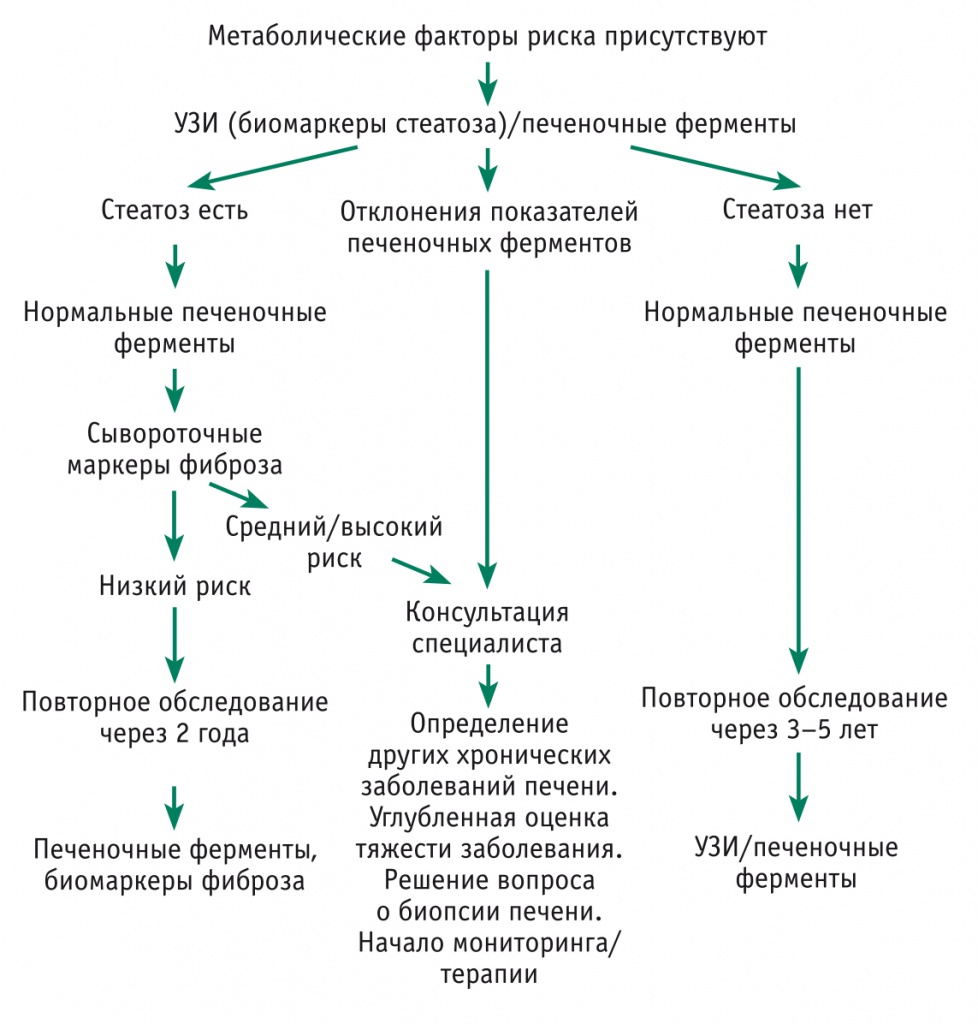
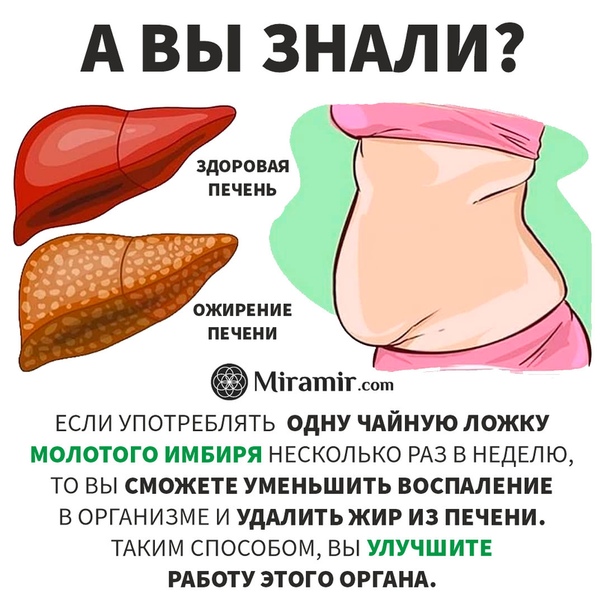
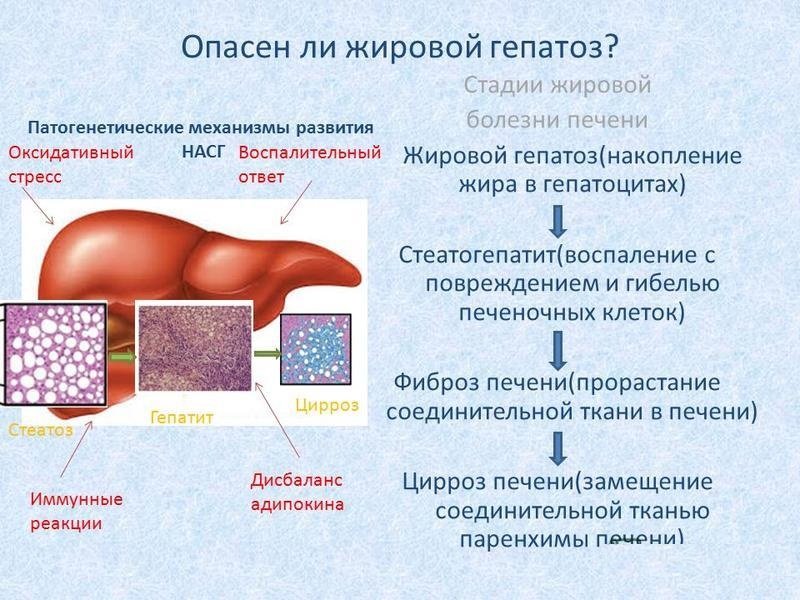
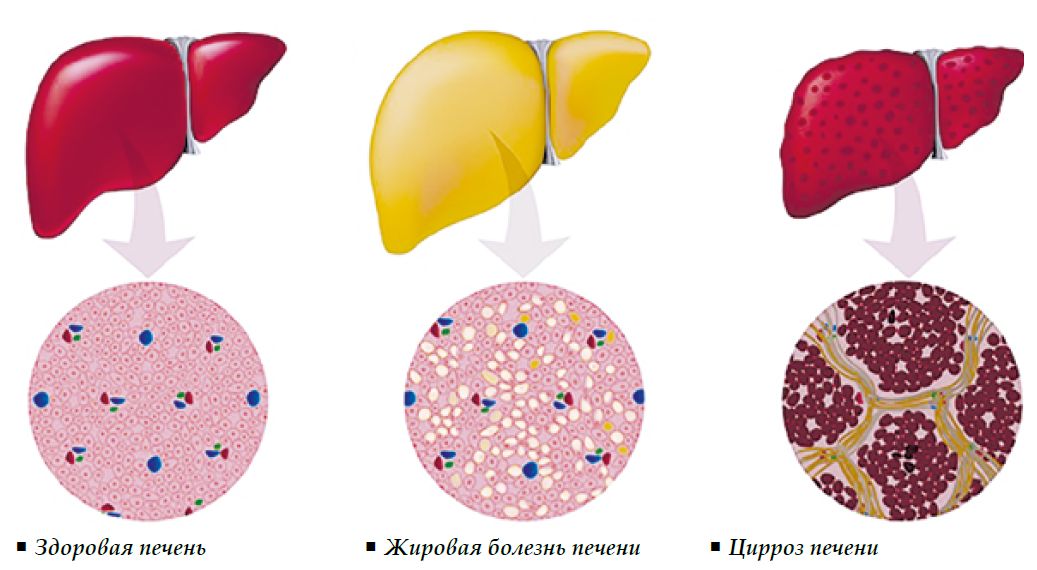
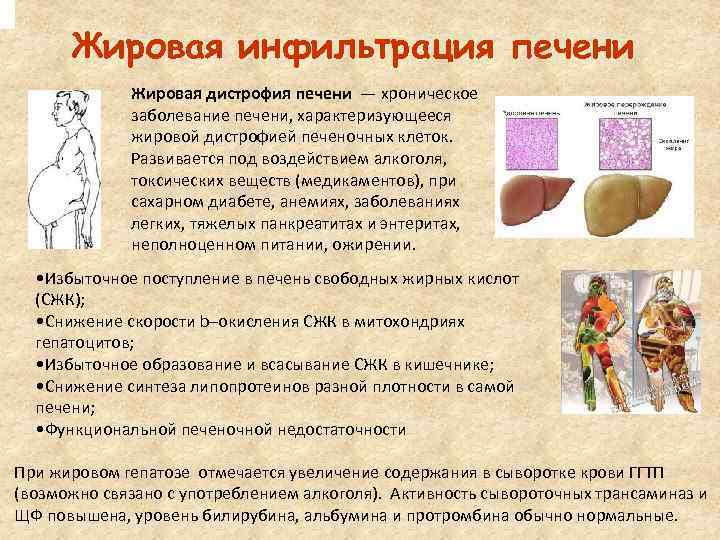
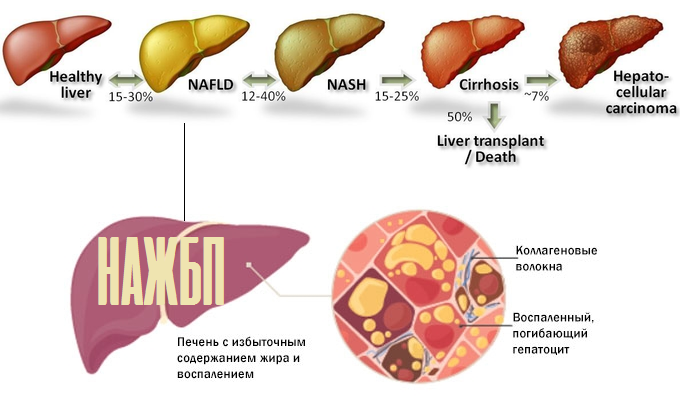
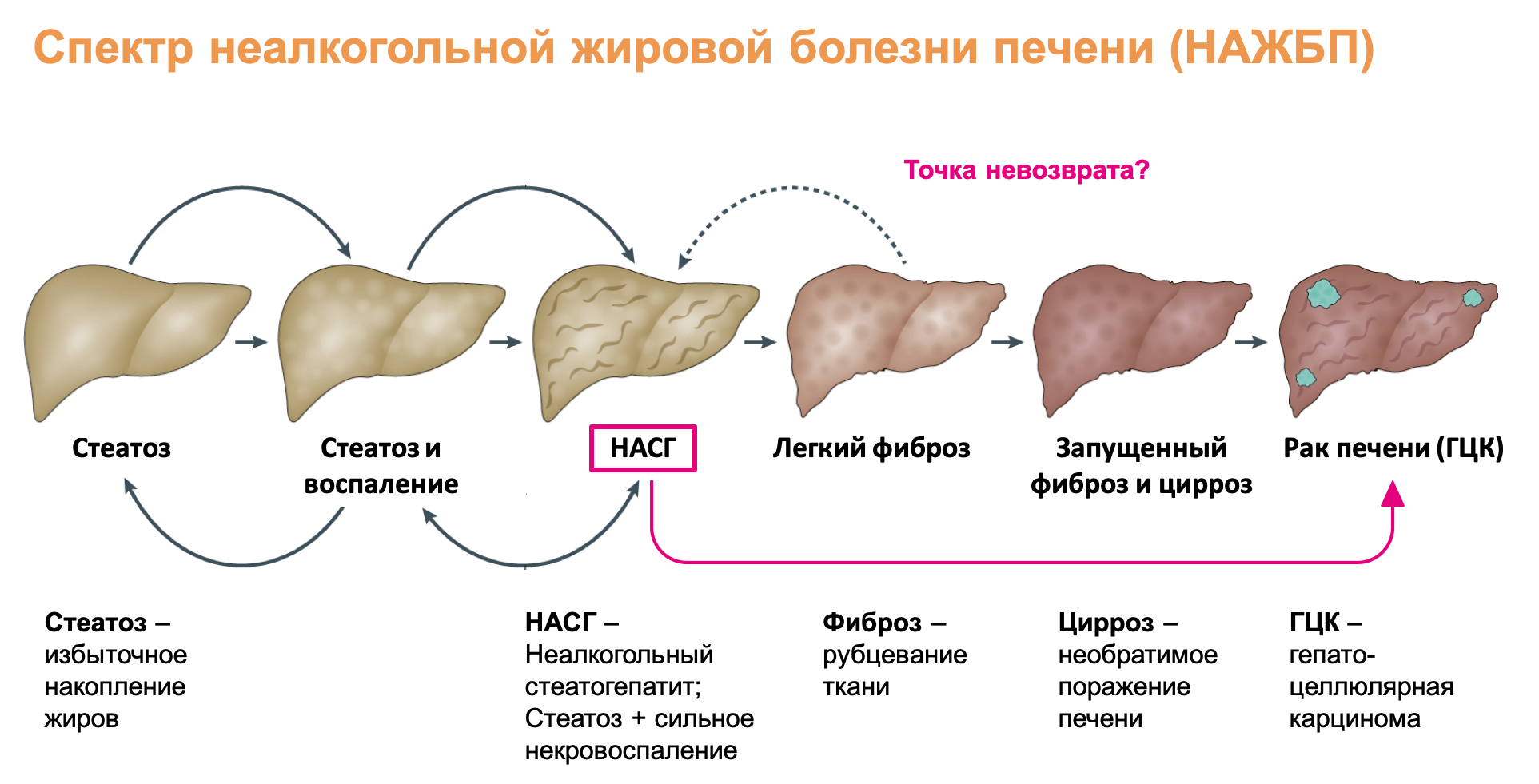
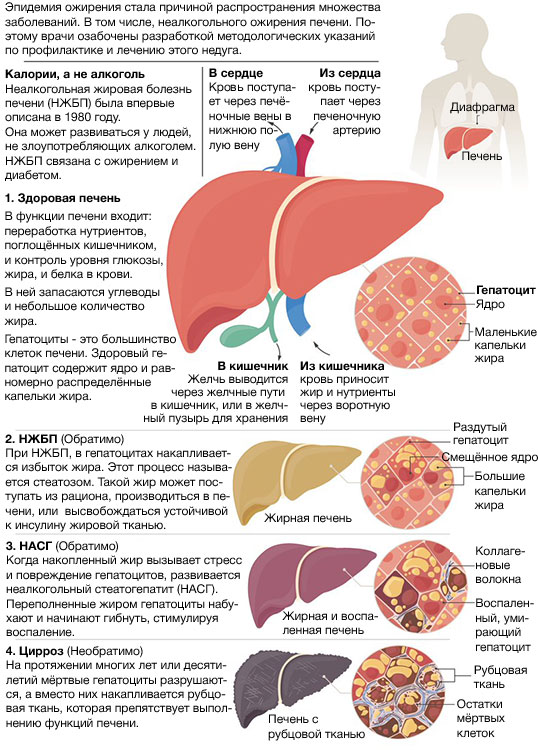
Симптомы жирового гепатоза печени
На начальной стадии симптомы жирового гепатоза печени отсутствуют. Это делает раннюю диагностику заболевания практически невозможной. Печеночная паренхима (ткань) может постепенно разрушаться на протяжении десятилетий. Но ярко выраженные симптомы появятся, только когда бОльшая часть тканей будет повреждена.
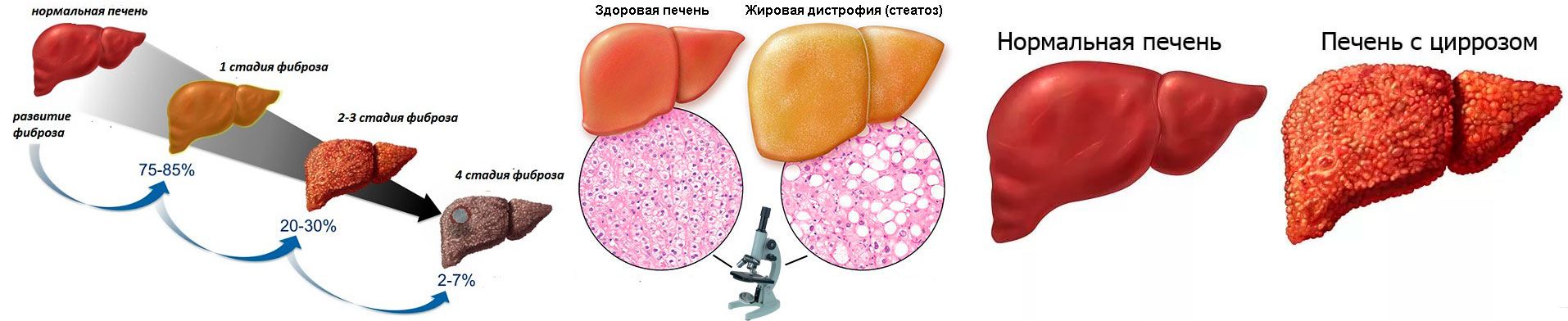
При нарушении выработки и утилизации липидов гепатоциты замещаются жировыми клетками
Обнаружить НАЖБП на ранней стадии можно, если вы периодически делаете УЗИ брюшной полости и сдаете биохимический анализ крови с ферментами печени.
Общие признаки жирового гепатоза
-
тяжесть и дискомфорт в правом подреберье, которые могут усиливаться после жирной пищи;
-
диспепсия – тошнота, нарушение дефекации;
-
ухудшение психоэмоционального состояния;
-
слабость и быстрая утомляемость;
-
увеличение размеров печени, выход за реберные дуги, видимая асимметрия живота;
-
незначительное пожелтение кожи, слизистых оболочек, склер глаз.
Если к стеатозу присоединяется воспалительный процесс – стеатогепатит (НАСГ), симптоматика становится более явной. Однако НАСГ тоже может долгое время протекать скрыто.
Для стеатогепатита характерны умеренные тянущие боли в области правого подреберья, дискомфорт после еды, тошнота, изредка – рвота. В 75% случаев увеличивается печень. Возможны обмороки и носовые кровотечения на фоне снижения артериального давления. Тяжелый вариант стеатогепатита может сопровождаться увеличением селезенки, отеком ног, увеличением размеров живота из-за скопления жидкости.
Прогноз
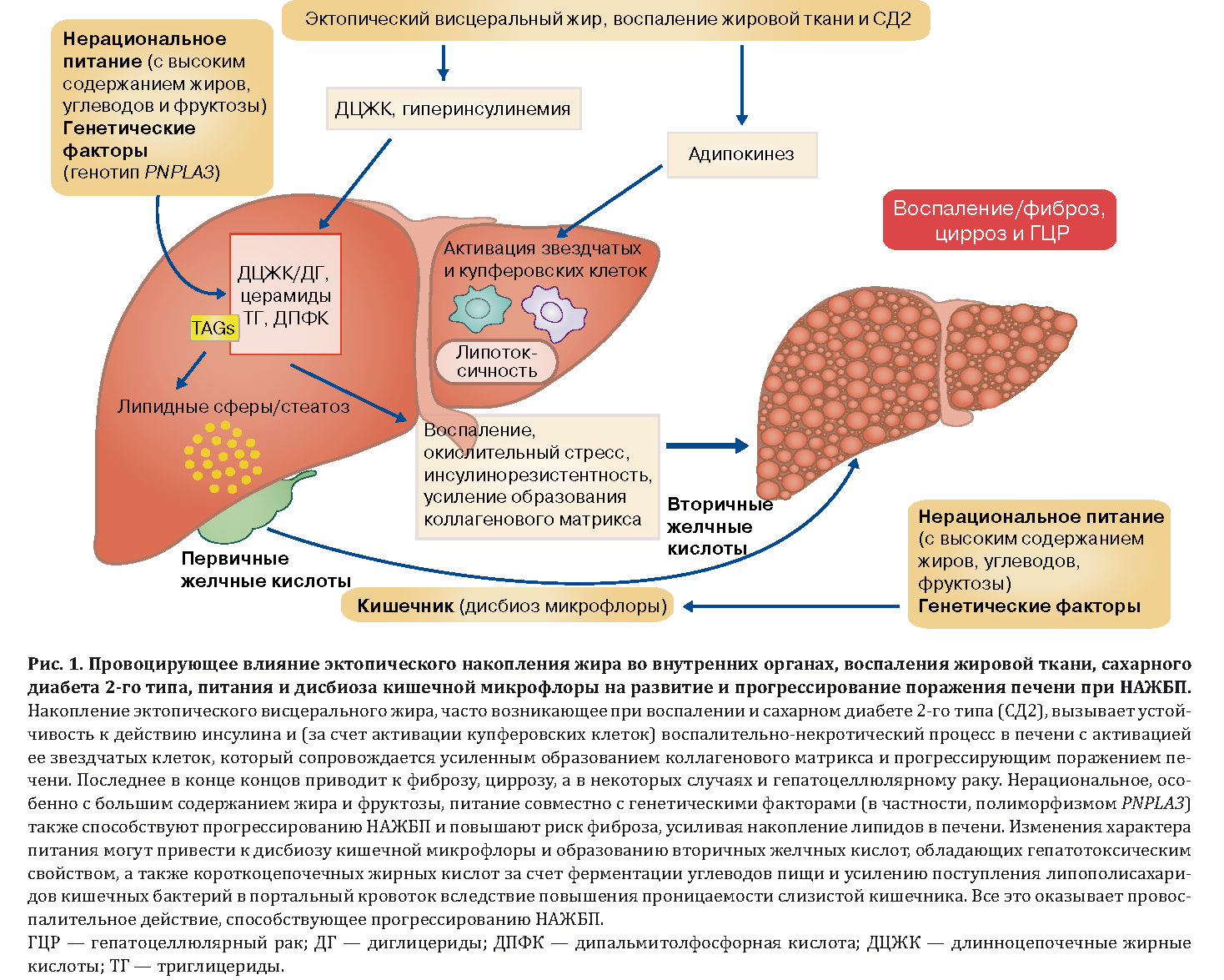
Пациенты с НАЖБП имеют высокий риск летального исхода, т.к. без лечения поражение печени продолжает прогрессировать. Основные причины смерти при жировой болезни печени:
- развитие сердечно-сосудистых катастроф
- печеночная недостаточность
- гепатоцеллюлярная карцинома (рак печени).
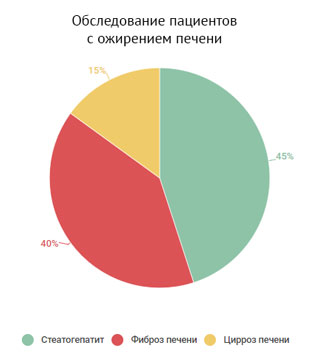
Как показывают исследования, уже при первичном обследовании пациентов со стеатогепатитом у 30–40% обнаруживается фиброз, у 10–15% больных – цирроз печени. Прогрессирование стеатогепатита с последующим развитием фиброза и цирроза печени отмечено более чем у 50% больных.
На прогноз у больных НАЖБП влияют такие факторы, как наличие сопутствующей патологии, и в первую очередь — ожирения, сахарного диабета 2 типа, повышение липидов крови, артериальной гипертензии и проведение адекватной коррекции метаболических нарушений. Своевременное лечение, направленное на коррекцию и профилактику метаболических нарушений, существенно улучшает прогноз у пациентов с НАЖБП.
Этапы влияния алкоголя на работу печени
Интенсивность поражения печени алкоголем зависит от стажа алкоголизации и сопутствующих заболеваний. Перечислим следующие стадии развития патологий печени:
- В результате употребления спиртного нарушается синтез этилового спирта. Вместо распада на кислород и воду происходят деструктивные процессы. Синтез жирных кислот нарушен: это приводит к разрастанию жировой ткани;
- В результате разрастания тканей печени отмечается увеличение ее размеров. В тяжелых случаях происходит распирающая боль в области правого подреберья;
- Фиброз: разрастание рубцовой ткани;
- Клетки печени уничтожаются рубцовой тканью. Диагностируют такое заболевание как цирроз.
Алкогольная печень утрачивает способность перерабатывать этиловый спирт и другие токсические вещества. Со временем организм ослабевает, а при не обращении за медицинской помощью наступает смерть.
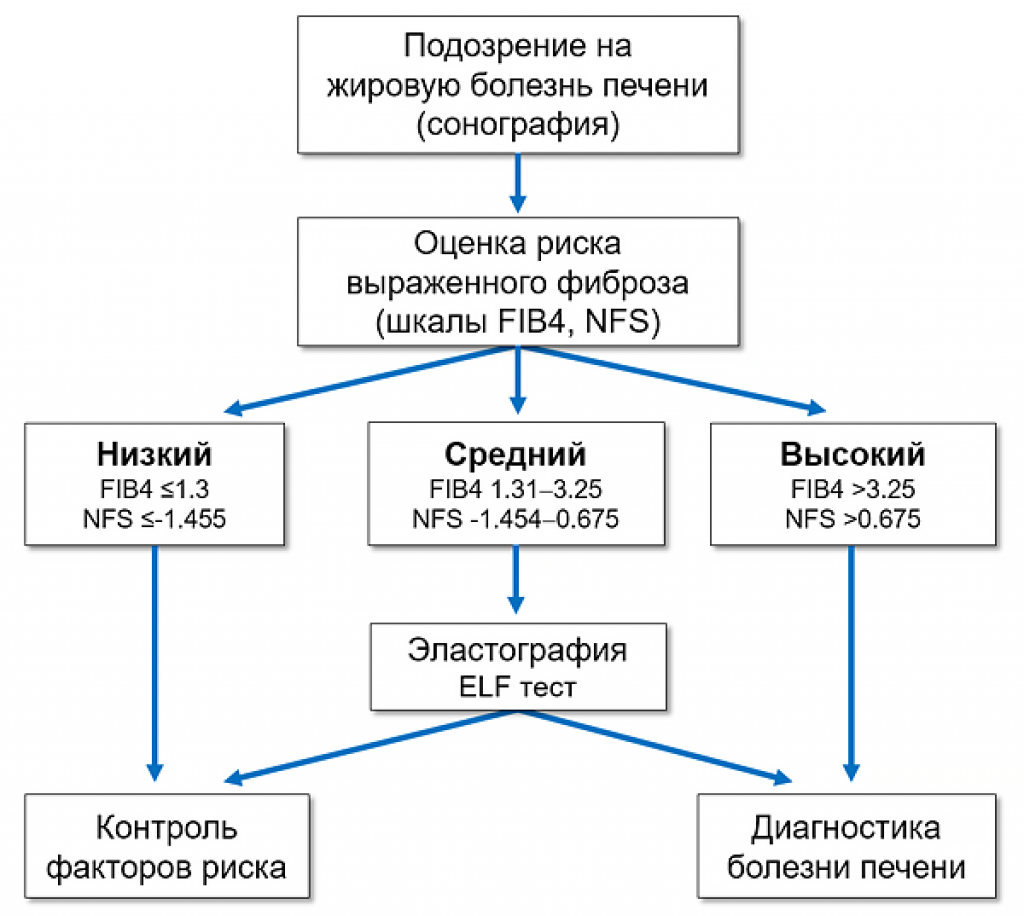
Диагностика
Важно помнить, что в диагностике и лечении каждого пациента должен быть индивидуальный подход и прицельный контроль состояния. Но на первом месте стоит подробный опрос и объективный осмотр врача-эксперта
Необходимо пройти ряд лабораторных и инструментальных исследований. Наиболее информативным исследованием является ультразвуковая эластография печени
В биохимическом анализе крови гепатолог обращает внимание на специфические для печени показатели (уровень печеночных ферментов, показатели обмена и другие важные маркеры)
Многие заболевания имеют схожие симптомы, именно поэтому важно исключить вирусные, аутоиммунные и генетические болезни печени
Если знаете или предполагаете о наличии у вас заболевания печени, не ждите, не ухудшайте жизненный прогноз, обратитесь к эксперту-гепатологу. Только в этом случае вы сможете улучшить качество жизни, избежать инвалидизации, возникновения и прогрессирования осложнений.
Диагностика постхолицистэктомического синдрома
Сложности в точном определении причин, приведших к развитию ПХЭС, и размытость самого определения синдрома требуют
тщательного обследования пациента. Чтобы правильно выбрать лечение, необходимо четко установить, что привело к
появлению ПХЭС.
Вот почему эффективная диагностика постхолицистэктомического синдрома включает сразу несколько методов:
сбор данных анамнеза – врач внимательно изучает старые медицинские заключения и записи, уделяя пристальное
внимание дооперационной диагностике и протоколу проведенной операции;
клинический осмотр пациента;
лабораторные исследования — клинический и биохимический анализ крови, анализ кала на простейших и яйца глист,
общий анализ мочи;
ультразвуковое исследование;
эндоскопию желчных протоков;
магнитно-резонансная томография или компьютерная томография брюшной полости6.
Применение ферментных препаратов при постхолицистэктомическом синдроме
В некоторых случаях ПХЭС может сопровождаться нарушениями со стороны пищеварительной системы. Это связано с тем, что
сигналом для выработки желчи и панкреатических ферментов становится приём пищи. Если сигнал не поступает или поступает
с перебоями, последующие события также нарушаются. В
результате пища не обрабатывает должным образом, и организм недополучает полезные вещества. Это может сказываться на
общем состоянии организма и проявляться тяжестью после еды, дискомфортом, вздутием или диареей.
Препарат выпускается
в форме
капсул, содержащих сотни маленьких частиц – минимикросфер. Они не превышают по размеру 2-х мм, который зафиксирован
как
рекомендованный в мировых и российских научных работах9,10.
Маленький размер частиц позволяет препарату
Креон воссоздавать процесс пищеварения, каким он был задуман в организме, и тем самым
справляться с
неприятными симптомами. Дозировки препарата обычно подбираются врачом, однако, в соответствии с современными
рекомендациями стартовой
дозировкой считается 25 000 единиц10.
Узнать больше
Важным этапом лечения ПХЭС является ферментотерапия, т.к. во многих случаях ПХЭС имеет место нарушение функции
поджелудочной железы и возникновение ферментной недостаточности11.
Из-за этого возникают проблемы с пищеварением,
проявляющиеся в виде неприятных симптомов, таких как боль в животе, тяжесть в желудке, метеоризм и диарея. Кроме того,
нехватка ферментов сказывается на качественном усваивании питательных веществ: организм не получает необходимые
витамины и минералы.
Креон — современный ферментный препарат, восполняя
дефицит собственных ферментов способствует лучшему усваиванию пищи и улучшению пищеварения. Подробнее о препарате
можно узнать здесь.
Не все опухоли одинаково операбельны
Размер имеет значение. Если опухоль велика, успела «съесть» слишком много здоровой ткани, то удаление ее может оказаться бессмысленным. Чтобы пациент гарантированно перенес операцию, от печени после удаления части должно остаться не менее 30%. При фиброзе, жировом гепатозе или циррозе (а они часто сопровождают рак печени или предшествуют ему) этот показатель увеличивается до 35-40%, иначе оставшаяся печень с этими патологиями не сможет адекватно функционировать.
Локализация очагов и их количество. Если метастазы множественные и «разбросаны» по нескольким сегментам, то удаление их бывает нецелесообразно: статистика показывает, что выживаемость при таких операциях не улучшается.
Распространенность опухолевых очагов иногда делает хирургическое лечение невозможным
Противопоказания. Это такие состояния здоровья пациента, которые делают успех предполагаемой операции статистически минимальным.
- Канцероматоз брюшины (карциноматоз – менее привычный на слух, но медицински более верный термин). Раковые клетки от первичного очага с током крови и лимфы: распространяются по брюшной полости и «прорастают» сразу в нескольких органах.
- Некупируемый асцит – скопление большого количества жидкости в брюшной полости. Кроме того, что это создает сложности при операции, асцит действует как фактор, провоцирующий распространение метастазов. Если его не удается контролировать, то высока вероятность, что метастазы быстро рецидивируют.
- Механическая желтуха. Опухолевый очаг, сдавливающий желчные протоки, нарушает отток желчи и провоцирует поступление билирубина (продукт распада гемоглобина) в кровь. Накапливаясь, он окрашивает склеры (белки глаз), кожу и слизистые пациента в желтый цвет. Это опасно: билирубин токсичен и утяжеляет состояние больного.
Однако, даже для таких пациентов, кому недоступны хирургические вмешательства, существуют методы лечения.
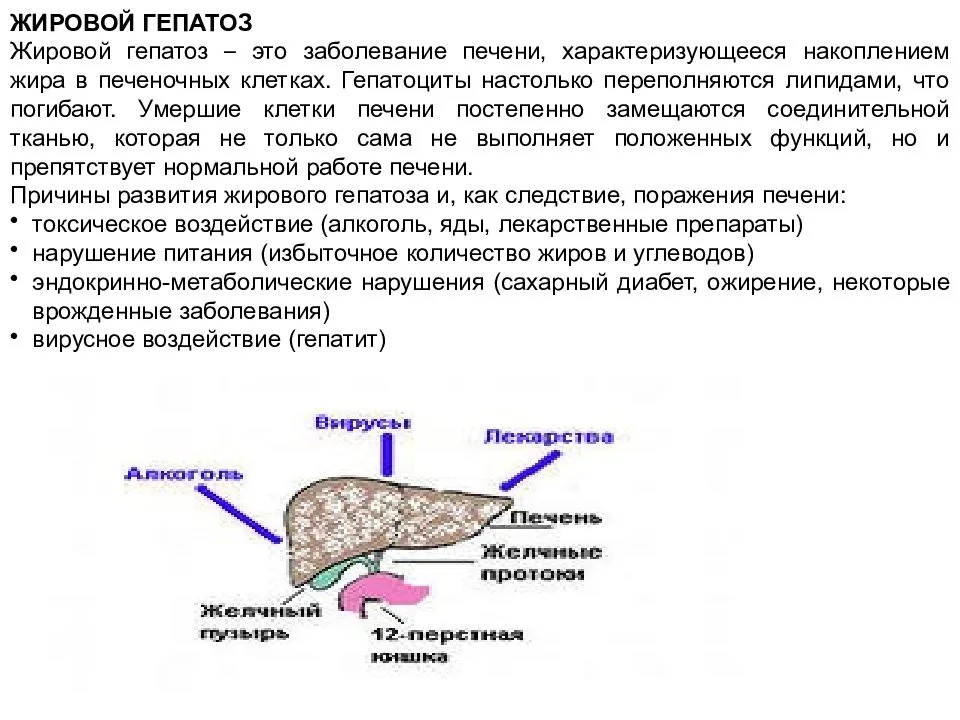
Как лечить жировой гепатоз?
Чем раньше поставлен диагноз — тем лучше. Чтобы избежать тяжелых последствий, жировой гепатоз
лучше лечить еще на ранней стадии — стеатоза. При лечении гепатоза по возможности
исключают действие тех факторов, которые могут влиять на состояние печени. В схему лечения
обязательно входит правильное питание и диета (в случае алкогольного гепатоза — строгое
прекращение приема алкогольных напитков).
Пациентам с жировым гепатозом стоит придерживаться, так называемого,
средиземноморского типа питания: есть много рыбы, отказаться от жирного мяса, ограничить потребление
сладких напитков и продуктов, содержащих простые углеводы. Попутно нужно увеличить потребление
продуктов с высоким содержанием пищевых волокон, например, фруктов (с учетом их калорийности)
и овощей.1

Кроме правильного питания стоит изменить образ жизни в целом. Больше двигаться, следить за режимом
и распорядком дня, и находить в нем место ежедневным физическим нагрузкам. Например, плавать,
ездить на велосипеде или просто ходить в среднем темпе не менее 20 минут
и не реже 5 раз в неделю.1
Медикаментозная терапия гепатоза может включать в себя прием препаратов из группы эссенциальных
фосфолипидов, которые при жировой дистрофии печени оказывают противовоспалительное, антиоксидантное
и мембраностабилизирующее действие.5 И, конечно,
обращайтесь при любых беспокойствах о своем здоровье к врачу и не забывайте следить
за состоянием печени — одного из самых важных органов в нашем организме!
Симптомы, симптомы, симптомы…
Проблема ожирения печени связана с одной трудностью — у заболевания практически нет никаких симптомов. Поэтому заметить изменения печени по самочувствию невозможно! Проявления болезни и симптомы начинаются только на той стадии, когда развивается необратимое и тяжелое поражение печени, то есть фиброз и цирроз. Тогда человек уже начинает желтеть, появляются отеки в области живота, возникают сосудистые звездочки. Лишь изредка на более ранних стадиях развивается астения, усталость, утомляемость, снижение работоспособности, легкая депрессивность настроения. Но в современном мире подобное самочувствие может быть вызвано обилием информации и тяжелой напряженной работой.
Осложнения цирроза
Если не начать лечить цирроз печени на начальной стадии развития, то она приводит к развитию серьезных патологий. Некоторый нарушения носят необратимый характер. Методичное разрушение тканей печени негативно сказывается на всем организме.
Желтуха
По причине течения патологических процессов в печени образуется большое количество билирубина в организме. В норме билирубин образуется в печени и селезенке из гемоглобина, затем печень преобразует его в желчь и выводит из организма. При желтухе процесс нарушается, поэтому билирубин остается в крови, немного выделяясь через почки и кожу.
Оставьте заявку на бесплатную консультацию специалиста
мы свяжемся с Вами в самое ближайшее время
- Анонимно
- Бесплатно
- Круглосуточно
Оставить заявку
Асцит
Во время цирроза в брюшной полости больного человека образуется асцит, другими словами – скопление жидкости в животе. При этом живот сильно увеличивается в размерах, на коже различается венозная сеточка.
Анемия
При циррозе происходит уменьшение содержания гемоглобина, а также снижение количества эритроцитов, приводящее к снижению снабжения тканей кислородом. По этой причине развивается анемия, характеризующаяся, в первую очередь, сильной слабостью.
Интоксикация мозга
При нарушении работы печени токсины попадают в головной мозг, оказывают негативное воздействие на центральную нервную систему. Энцефалопатия выражается различными психологическими и неврологическими нарушениями: снижение умственных способностей, приводящих к деградации личности, снижается концентрация внимания, теряется ориентация в пространстве.
Звездочки на теле
При патологии печени у больных одним из симптомов становятся сосудистые звездочки на теле. Часто они проявляются на щеках или в области спины. Появляются они при нарушении обмена веществ. При запущенном циррозе даже при незначительном механическом воздействии на коже может появиться синяк. Все это по причине хрупкости сосудов.
Галлюцинации
При разрушении печени страдает нервная система, клетки головного мозга повреждаются. По причине невозможности нормальной работы мозга появляются психические отклонения, которые выражаются в изменении поведения, снижении интеллекта. Часто больные циррозом могут видеть галлюцинации, которые только обостряют течение болезни.
Последствие алкоголя на печень
После запоя железа обязывается перерабатывать большие дозы этилового спирта. Из-за интенсивной работы и масштабного токсического воздействия, железа не справляется с нагрузкой. Организм зависимого находится в состоянии тяжелой интоксикации.
Влияние водки на печень
Токсическая доза этанола составляет 40 г для мужчин в сутки, и 20 г для женщин. Употребление водки приводит к быстрой алкогольной интоксикации, железа утрачивает способность нормально функционировать. Липидный обмен нарушается, орган разрастается жиром.
Реакция печени на пиво
От пива железа страдает не меньше, чем от водки. Пивные напитки способствуют брожению в кишечнике, нагрузке на желудочно-кишечный тракт. Консерванты и подсластители, которые содержатся в слабоалкогольном напитке, побуждают человека на употребление больших доз пива. В результате этого организму приходится перерабатывать не только этиловый спирт, но и токсические консерванты.
Как влияет на печень вино
Вино приносит организму большой вред:
- Размеры железы стремительно увеличиваются, билирубин выбрасывается в кровь. Это приводит к тяжелой интоксикации. Данное состояние сопровождается воспалительными процессами, речь идет об алкогольном гепатите;
- Повышается риск возникновения АБП: алкогольной болезни печени;
- В результате запоя в печени накапливается ацетальдегид. Токсин способствует гибели гепатоцитов и разрастанию жировой ткани.
Существует миф, согласно которому вино благополучно влияет на кровеносную и сердечно-сосудистую систему. Действительно, в некоторых ситуациях небольшое количество красного вина благотворно влияет на кроветворительную систему. На самом деле, вино приносит организму больший вред, чем пользу. Чтобы сохранить здоровье железы, необходимо отказаться от спиртного.
Сидит тихо: почему опухоли в печени обнаруживают слишком поздно
Причины такой ситуации являются обратной стороной «суперспособностей» органа. Печень имеет огромный запас прочности: чтобы справляться со своими обязанностями, ей бывает достаточно 15-20% здоровой паренхимы (ткани печени).
При этом УЗИ и даже КТ могут пропустить узел в печени, если он еще совсем маленький, и не в 100% случаев такие исследования дают понять точный размер, очертания и природу очага.
Эту диагностическую сложность можно преодолеть: использовать при МРТ гепатотропные (т.е., действующие прицельно на печень) контрастные препараты. Всего их три, в России с 2007 г. разрешен и рекомендован к применению один: Примовист. Он способен накапливаться именно в гепатоцитах, а вот злокачественные опухоли его не «впитывают», за счет этого становятся максимально отчетливо видны на снимках.
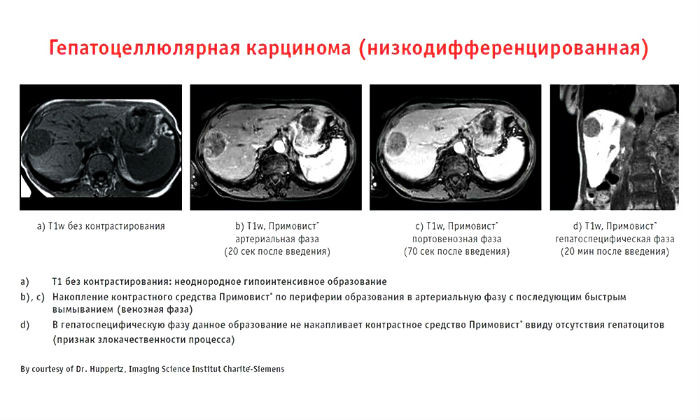
Пример работы контрастного препарата Примовист
Сегодня этот препарат является золотым стандартом при МРТ-диагностике опухолей печени, гепатологи в международной клинике Медика24, применяют его обязательно, чем обеспечивают должный уровень точности.
Но, к сожалению, во многих регионах ситуация сложнее: найти там клиники, которые знают и используют Примовист, по-прежнему трудно, как 10 лет назад.
Цены на лечение:
| Записаться на бесплатную и анонимную консультацию нарколога | 0 ₽ |
| Первичная консультация нарколога | бесплатно |
| Консультация психолога очно или Skype | 3 000 ₽ |
| Консультация психиатра | 5 000 ₽ |
| Психодиагностика / патодиагностика | 7 500 ₽ |
| Наркопсихотерапия | 50 000 ₽ |
| Консультация психолога и подбор программы лечения и реабилитации для зависимого | бесплатно |
| Интервенционная сессия | 12 000 ₽ |
| Социальная реабилитация алкозависимых | бесплатно |
| Амбулаторная реабилитация в Москве | 33 000 ₽ |
| Стандартная программа реабилитации | 40 000 ₽ |
| Интенсив программа реабилитации | 80 000 ₽ |
| Премиум программа реабилитации | 120 000 ₽ |
| Медико-социальная реабилитация (21 день) | 150 000 ₽ |
| Реабилитация Испания, Болгария | 200 000 ₽ |