Первые признаки старения кожи лица
В 25-30 лет начинаются видимые изменения. С возрастом цикл смены эпидермиса увеличивается почти вдвое, что становится заметно сначала на уровне тактильных ощущений, а затем и в зеркале. Вместе с этим ускоряется испарение влаги, что провоцирует стянутость и увеличивает шелушение. Затем процесс набирает обороты, появляются темные круги и мешки. Если раньше они сигнализировали о переутомлении или дефиците сна, то теперь указывают на явные нарушения в работе внутренних органов и не самое радужное состояние эпидермиса.
К 50 годам процесс ускоряется, идя по накопительному принципу. Ранее проявленные признаки старения кожи лица у женщин усугубляются, появляется ряд новых. К ним относятся:
- потеря четкости контуров;
- появление так называемых брылей и складок около шеи;
- замедление выработки гиалуроновой кислоты;
- повышение чувствительности к солнечному свету и перепадам температуры;
- уменьшение количества влаги, затруднение ее удержания;
- меньшая выработка себума сальными железами;
- замедление скорости регенерации.
Многие ученые и косметологи ищут способы, как избавиться от старения кожи лица. Пока это не удалось никому, но выведены четкие закономерности, позволяющие замедлить процесс.
Для этого нужно устранить неблагоприятные факторы. К ним относятся курение, неблагополучная экологическая обстановка и несбалансированное питание. Человек может сделать это самостоятельно, для остального необходима помощь специалистов, имеющих соответствующую квалификацию. Особенно важен грамотный подбор средств для комплексного ухода. При этом ошибка будет очень дорого стоить, лучше при малейших сомнениях не только отказаться от крема или тоника, но сначала получить консультацию косметолога.
Anti-age препараты
Курасен Эссенс / Curacen Essence (20 фл х 2 мл)
Лаеннек – раствор для инъекций
Bb Laboratories — Сыворотка «Arcanum»
Премиальный набор «Идеальная кожа лица. Здоровый тон»
Типы и виды старения кожи лица у женщин и их характеристики условно подразделяют на несколько основных групп. Для каждой свойственны специфические внешние проявления, что учитывается для разработки направления, подбора мер для поддержания красоты и предотвращения раннего увядания.
- «Усталое» старение отличается поникшими чертами, направленными вниз уголками глаз и губ, что провоцирует постоянное переутомление, курение, стрессы, недосыпание. Особо ярко проявления этого типа заметны к вечеру. Исправить положение поможет пересмотр режима дня, принципов питания и регулярный глубокий мимический массаж.
- На «морщинистое» старение указывает четко выраженная сетка на лице и шее. В большинстве случаев предпосылки генетические, усугубляет процесс недостаточное увлажнение. Необходимо надежно защищать кожные покровы от вредного воздействия ветра, УФ-излучения и температурных контрастов, среди уходовых средств для предотвращения старения кожи предпочтение отдается увлажняющим кремам, флюидам и сывороткам с высокой степенью проникновения в эпидермис.
- Старческая деформация наиболее заметна у тех, кто имеет излишний запас подкожного жира. Под его весом начинается оплывание контуров, формируется второй подбородок, отечность под глазами. Для коррекции желательно пользоваться косметическими средствами, оказывающими эффект лифтинга, стимулирующими синтез волокон эластина и коллагена.
- Комбинированный тип наиболее распространен. В нем соединилась большая часть признаков предыдущих видов, но не настолько явно. Старение кожи характеризуется понижением эластичности мягких тканей и формированием морщин. Косметологи рекомендуют пилинг, мезотерапию, инъекции гиалуроновой кислоты.
- Позднее проявление возрастных изменений характерно для людей преклонного возраста, когда западают виски и щеки, скуловые и надбровные дуги выдвигаются вперед и приобретают рельефность, глаза и рот кажутся глубоко сидящими, черты лица заостряются. При появлении этих признаков масштабная коррекция возможна только при помощи пластической хирургии и то не во всех случаях, каждый рассматривается отдельно, исходя из общего состояния организма и его индивидуальных особенностей.
Лечение и профилактика ранней седины

Начните с пересмотра своей диеты и образа жизни. Сохранить натуральный цвет волос помогут следующие рекомендации:
-
Сбалансируйте питание по содержанию витаминов и микроэлементов. Убедитесь, что вы получаете все необходимые витамины и минералы (B, D, E, A медь, железо, магний, селен, цинк). Микроэлементы играют важную роль в клеточном метаболизме, и их дефицит связан с ломкостью волос, их выпадением и поседением.
-
Бросьте курить. Каждая затяжка — дополнительные токсичные химические вещества, которые поступают в ваш организм. Это вызывает стресс на клеточном уровне, высвобождает вредные реактивные формы кислорода и увеличивает риск многих серьезных проблем со здоровьем, седина — наименьшая из них.
-
Пройдите обследование. Определенные состояния здоровья могут повлиять на ваши волосы, способствуя преждевременному поседению, выпадению и ломкости волос. Например, проблемы с щитовидной железой.
-
Употребляйте достаточное количество “правильных белков и жиров”. Они помогают восстановить мембраны клеток.
-
Не используйте трансжиры, которые делают клеточные мембраны жесткими.
-
Высыпайтесь. Это необходимо для нормальной выработки ночного гормона мелатонина, чтобы он мог нейтрализовать кортизол, гормон стресса, разрушительно воздействующий на клетки нашего организма и в том числе , на пигмент волоса.
-
Контролируйте и минимизируйте стресс. Практикуйте йогу и другие расслабляющие техники.
-
Будьте физически активны. Это ускорит биохимические процессы и вызовет рост новых митохондрий, снабжающие энергией наши клетки. Но активность не должна быть чрезмерной, истощающей организм.
-
Поддерживайте нормальную работу желудочно-кишечного тракта. Без этого условия невозможно бесперебойное функционирование организма и, в частности, иммунной системы.
-
Принимайте дефицитные нутриенты.Однако делать это нужно не интуитивно или по рекомендации друга, а после врачебного осмотра и проведенных анализов.

Кроме того, специалисты в области anti-age для предупреждения и лечения седины рекомендуют плазмотерапию PRP — процедуру местного воздействия. Вместе с соблюдением так называемой гигиены жизни она дает заметный эффект.
Трансформация типов волосяных фолликулов
Все ВФ формируются во время эмбрионального развития, и после рождения у человека каких-либо дополнительных фолликулов не образуется. При рождении человек имеет от двух до пяти миллионов фолликулов пушковых и терминальных волос.
Существует множество клинических данных о преобразовании различных форм волосяного волокна, вырабатываемого единым человеческим фолликулом в течение жизни человека, как в норме, так и при патологии.
В норме ВФ вырабатывает несколько различных типов волосяного волокна за время жизнедеятельности: тонкие непигментированные волосы лануго у плода, короткие (в основном непигментированные) пушковые волосы (веллус) или тонкие пигментированные промежуточные волосы в детстве, длинные толстые терминальные волосы на нескольких участках тела у взрослых. Необходимо подчеркнуть, что изменение формы волосяного волокна от относительно длинных и в различной степени пигментированных волос (лануго) перед рождением до почти незаметных бесцветных волокон (веллус) после него и до жестких терминальных волос феноменальной длины – все это происходит с одним и тем же ВФ.
В период полового созревания пушковые волосы в некоторых областях тела заменяются более длинными, грубыми, пигментированными терминальными волосами. Рост волос начинается в лобковой области, ресницы и брови становятся толще по сравнению с периодом, предшествующим половой зрелости. Подмышечные волосы и растительность на лице у мужчин начинают появляться примерно через два года после начала роста лобковых волос. Волосы на теле и лице продолжают расти после полового созревания, их рост стимулируют мужские гормоны, которые, как ни парадоксально, при андрогенетической алопеции также могут вызвать обратный переход терминальных волосяных фолликулов на волосистой части головы в пушковые волосы. Эти преобразования могут происходить стремительно и свидетельствуют о связанном с половым созреванием изменении фенотипа волос. Вероятность наличия андрогениндуцированного роста терминальных волос на участках тела изменяется в зависимости от возраста, пола и расовой принадлежности. Несколько исследований способствовали консенсусу в том, что миниатюризация ВФ с возрастом вероятнее всего осуществляется за счет относительно резких сокращений количества клеток волосяного сосочка и/или кожной оболочки как во время, так и между отдельными циклами роста волос .
У взрослых волосяное волокно также может снова трансформироваться из пушковых в волосы лануго. Например, приобретенный ланугинозный гипертрихоз может быть связан с основополагающим новообразованием . Кроме того, возобновление роста ланугинозных волос на теле является одним из нескольких дерматологических признаков у больных с нарушениями пищевого поведения. Гипертрихоз на определенных участках тела может наблюдаться как у мужчин, так и у женщин с возрастом, например: рост терминальных волос на верхней губе и на подбородке у женщин в период постменопаузы, на ушной раковине, в носу и носовых впадинах – у стареющих мужчин .
Старение связано также с сокращением периода активного роста волос и с уменьшением диаметра стержней, что наиболее выражено на волосах большой толщины. Увеличивается продолжительность фазы кеногена в цикле роста волос. Эти изменения, хотя и менее выраженные, напоминают наблюдаемые при мужском типе облысения .
У женщин в период менопаузы прекращается выработка эстрогена яичниками. Такая серьезная гормональная перестройка, как известно, значительно влияет на кожу и кожные придатки. Недавнее открытие рецептора эстрогена ß позволило дополнить и пересмотреть предыдущие концепции эстрогеновой активности и сигнализации. Исследования волос у женщин в постменопаузе по сравнению с женщинами репродуктивного возраста показали значительные изменения в основном на лобном участке роста волос. Среди этих изменений: снижение доли анагенных волос, темпов роста и диаметра волос во фронтальной области .
Что делать с ранней сединой
В первую очередь при появлении подобной проблемы стоит задуматься о своем образе жизни: проанализировать, насколько качественно вы спите, как питаетесь, получаете ли достаточное количество витаминов из пищи или лекарственных средств, есть ли в жизни стрессы. Если вы понимаете, что с этим есть проблемы, лучше в первую очередь начать их решать: модифицировать рацион, больше спать, меньше нервничать, начать принимать витамины, которые назначит врач.
Если говорить о косметических методах исправления ситуации, временно и частично восстановить волосы можно с помощью мезотерапии — это инъекции специальными средствами, которые доставляют полезные вещества непосредственно вглубь волосяных фолликулов. Туда уходовые средства проникнуть не могут. Также частично решить проблему может помочь и домашний уход. Специалисты могут порекомендовать использовать средства, в состав которых входит витамин D, коэнзим Q10.
Если процесс поседения был запущен, повернуть его вспять уже не получится. Однако профилактика может оказаться эффективной, чтобы он был несколько приостановлен. Полезными будут аппаратные процедуры — плазмолифтинг, массаж головы.
Ухаживать за сединой стоит в стандартном режиме, используя шампуни, кондиционеры, специальные маски, изготовленные в домашних условиях или купленные в магазинах. При этом лучше выбирать такие средства, которые предназначены специально для седых и/или поврежденных волос.
Многие народные средства могут незначительно замедлить процесс потери пигмента. Это лосьоны, которые можно изготовить из корня лопуха, крапивы, маски из натуральных масел.
Полностью «спрятать» седину можно лишь путем окрашивания, которое лучше проводить в салоне красоты. Мастер будет учитывать особенности ситуации, тот оттенок, который планируется получить, тип седины, длину волос, процент седины на голове. Прежде чем переходить непосредственно к окрашиванию всех волос, проводят предпигментацию.
Если седины пока не слишком много, может быть проведено тонирование. Оно позволит на недолгий срок — 2–4 недели — замаскировать побелевшие волоски, а также обеспечить легкость расчесывания, блеск и однородность цвета. Другой способ — мелирование, которое также помогает закамуфлировать несколько седых волосков.
Диагностика и лечение остеохондроза
Диагностика остеохондроза позвоночника начинается с обращения к врачу-неврологу. При этом очень важны квалификация и опыт доктора, поскольку за схожими симптомами могут прятаться различные заболевания неврологического и иного профиля.
После сбора анамнеза и осмотра пациента проводится аппаратная диагностика. Обычно применяются такие методы, как:
- ЭКГ;
- рентгенография;
- МРТ;
- КТ при необходимости.
Для лечения остеохондроза обычно применяют комплекс методов:
- лечение медикаментами (назначение обезболивающих и противовоспалительных средств, препаратов для улучшения обменных процессов, витаминов и т.д.);
- физиотерапия (лечение ультразвуком, токами низкой частоты, лазеротерапия, магнитотерапия и др.);
- кинезиотерапия;
- массаж, гидромассаж;
- мануальная терапия;
- остеопатия;
- иглорефлексотерапия;
- тракционное вытяжение;
- лечебная физкультура и физиотерапия.
Хирургические методики применяется в случае неэффективности консервативного лечения.
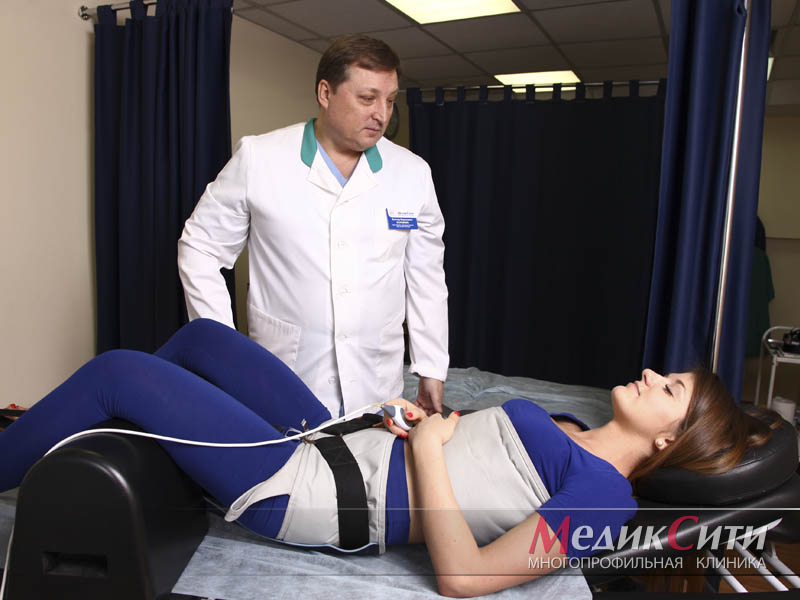
1
Тракционное вытяжение
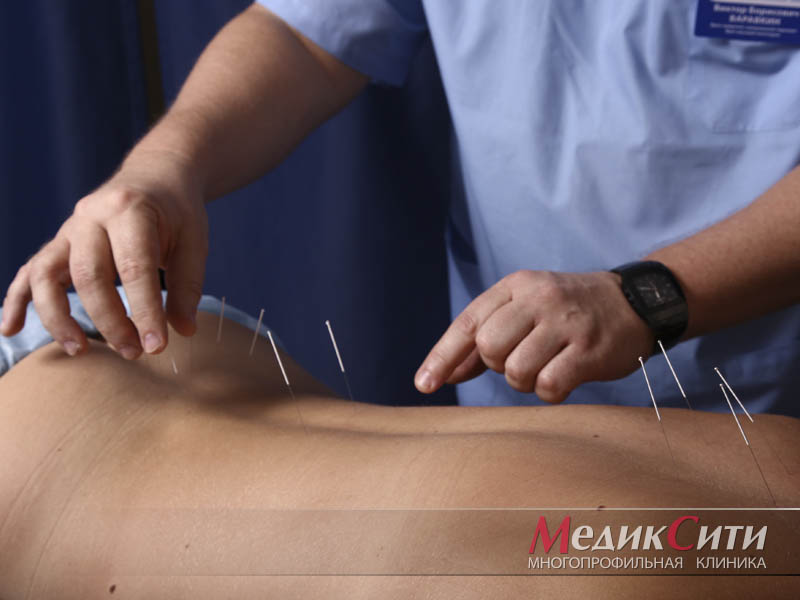
2
Иглорефлексотерапия

3
Остеопатия
Нервные клетки разрушают пигмент
Цвет волосам придают клетки – меланоциты. Именно их свойствами обусловлен оттенок глаз, кожи и волос. Они производят цветные пигменты и передают их волосам.
Каждый волосяной фолликул проходит в общей сложности от 10 до 30 жизненных циклов. В начале каждой фазы роста образуются новые клетки–меланоциты, возникающие из стволовых клеток, которые находятся в корне волоса. Поскольку число стволовых клеток уменьшается с возрастом, новые меланоциты не образуются, и волосы начинают расти белыми, лишенными пигмента. Именно таким механизмом объясняется возрастная седина.
Поседение волос во время стресса имеет другой механизм. В этом случае нервные клетки бомбардируют корни волос гормоном, выделяющимся в стрессовой ситуации. Это вызывает гибель стволовых клеток, меланоцитов и появление седины. Седые волосы могут появляться постепенно по мере замены выпавших новыми. Поскольку стволовые клетки не возрождаются, поседение становится необратимым процессом.
Как устроен позвоночник?
Чтобы понять, что такое остеохондроз, нужно разобраться в том, что собой представляет позвоночник человека. Все мы знаем, что позвоночник состоит из позвонков, последовательно соединенных между собой межпозвонковыми дисками. Всего у человека обычно 33-34 позвонка: 7 из них формируют шейный отдел, 12 — грудной, 5 (или 6 у небольшого процента людей) — поясничный, еще 5 позвонков, срастаясь между собой, образуют крестец и, наконец, копчиковый отдел состоит из еще пяти (или четырех — в зависимости от индивидуальных особенностей) позвонков. Позвонки — это, по сути, кости, и они неподвижны, а вот чтобы они могли свободно двигаться, обеспечивая подвижность всему нашему телу, а также чтобы не разрушались от ударов и трений, между каждым позвонком есть прослойка из студенистого вещества (так называемое пульпозное ядро), окруженного прочными многослойными пластинами (фиброзным кольцом). Все вместе это называется межпозвонковым диском.
Кроме того, в структуре позвоночника есть многочисленные связки, сосуды, нервы. Это очень сложный орган, который во многом определяет работу почти всех систем организма, так как защищает спинной мозг и оказывает влияние на его работу.
Позвонки и межпозвонковые диски в течение жизни человека непрерывно обновляются. Это возможно за счет того, что они хорошо снабжаются кровью и всегда обеспечены хорошим питанием. Однако если по какой-то причине питание в позвоночник начинает поступать в недостаточном количестве, пульпозное ядро теряет свои свойства, межпозвонковый диск становится плоским и менее упругим, в фиброзном кольце появляются трещины, а сами позвонки начинают смещаться в разные стороны и сближаться друг с другом. Все это приводит к целому ряду опасных отклонений — в первую очередь к воспалению как в самом позвоночнике, так и в окружающих его тканях, и к сдавливанию спинного мозга и спинных нервов.
Интересно, что такое понятие, как “остеохондроз позвоночника” существует преимущественно на постсоветском пространстве. В зарубежной литературе происходящие с позвоночниками изменения называют “грыжами”, “миофасциальными болями”, “повреждениями диска”, “дорсопатией”. Так что если вам приходилось слышать что-то подобное и о себе, то значит у вас — остеохондроз позвоночника. Что же касается межпозвоночной грыжи, то ее в России принято считать одной из стадий остеохондроза.
Болезнь не имеет острого течения и развивается постепенно: сначала межпозвонковый диск сужается, становится дегенеративно измененным, потом появляются протрузии — пульпозное ядро как бы выдавливается наружу и смешивается с фиброзным кольцом, но не разрывает его. Когда же происходит разрыв фиброзного кольца, говорят о межпозвоночной грыже. При последней, самой тяжелой, стадии остеохондроза, межпозвонковые диски полностью изнашиваются, позвонки начинают тереться друг об друга и тоже разрушаться, на них появляются патологические костные наросты и остеофиты. На последней стадии позвоночник как бы становится “окаменелым”, то есть теряет свою подвижность, что способно привести к инвалидизации.
Причины поседения
Механизм образования седины не изучен до конца. Существует даже такой синдром Марии-Антуанетты, которая в возрасте 38 лет поседела за ночь перед казнью на гильотине. Но поседение – это поэтапный и длительный по времени процесс, так как в волосе происходит постепенное накапливание пузырьков воздуха. Поэтому нет объяснений быстрому поседению всего полотна волос.
Выделяют 2 основные теории образования седины:
- Накопление дефектов в генетическом аппарате клеток вследствие УФО, воздействия химических веществ, воспалительных процесс и других факторов, которые в свою очередь ухудшают микроциркуляцию и замедляют миграцию меланоцитов в луковицу.
- Антиоксидантная – оксидативный стресс, вследствие которого происходит накопление свободных радикалов.
Какие причины могут привезти к развитию этих механизмов:
- Физиологическое старение – с возрастом происходит потеря меланоцитов в волосяном фолликуле.
- Генетическая предрасположенность – уже обнаружены гены, отвечающие за поседение и облысение.
- Прогерия – преждевременное старение, которое сопровождается ранним поседением и потерей волос уже к двум годам жизни.
- Перенесенные тяжелые заболевания – такие как патологии печени, крови, различные интоксикации.
- Эндокринные нарушения – заболевания щитовидной железы или надпочечников.
- Аутоиммунные заболевания – витилиго, псориаз, гнездная алопеция.
- Нервные и психические потрясения – эмоциональный стресс, перенесенные операции с наркозом.
- Лекарственная гипопигментация – возникает через 2 месяца после начала приема препаратов (например, хлороквин, токоферол), а цвет волос может восстановиться самостоятельно после отмены препарата.
- Дефицитные состояния – появляется вследствие несбалансированного питания (которое приводит к недостатку белка, железа, меди, йода), приема лекарственных средств или микроэлементов, которые являются антагонистами меди (это один из важных микроэлементов, отвечающий за сохранение пигмента в волосе).
- Вредные факторы – курение, воздействие УФО и химических веществ, нарушение режима сна.
Можно ли это вылечить
Перед обращением к доктору вы можете сдать базовый профиль: общий анализ крови, витамин Д3, ТТГ, ферритин, медь в сыворотке крови, церулоплазмин. Это позволит ускорить процесс постановки диагноза и определения причины проблемы.
Лечения седины на сегодняшний день не существует, т.к. вернуть пигмент волосам практически невозможно. Но наша задача остановить или замедлить этот процесс. Что потребуется:
- Однозначно необходимо обратится к дерматологу-трихологу пациентов с преждевременной сединой, то есть в возрасте до 25 лет. Это необходимо с целью выявления патологии эндокринных органов, коррекции фоновых состояний, восполнения различных дефицитов.
- Нормализовать режим сна и отдыха.
- Сбалансировать питание – в рационе должны быть постная говядина (можно даже холодец), жирные сорта рыбы, зелень, свежие овощи, фрукты, орехи, молочные продукты и горький шоколад в небольшом количестве.
- Отказаться от курения.
Любая седина считается косметическим недостатком и основной способ ее устранения – это окрашивание волос. Современные красящие средства решают одновременно 3 задачи:
- Эстетическую – изменение цвета волос.
- Гигиеническую – очищение волос, благодаря присутствию ПАВ.
- Лечебную – укрепление с помощью специальных питательных добавок.
Помните, что седина в большинстве случаев – это нормальный физиологический процесс, однако консультация трихолога никогда не будет лишней. С помощью специалиста вы сможете понять, не вызвана ли проблема какими-либо патологиями в организме и нет ли риска выпадения волос.
Симптомы остеохондроза
- тупые болезненные ощущения в спине (в области пораженного участка позвоночника);
- ощущения тяжести в области спины, постоянного напряжения спинных мышц;
- онемения мышц, появления «мурашек». В таких случаях обычно говорят, что «спина затекла»;
- хруста при поворотах тела и шеи;
- головной боли, головокружений, шума в ушах (типично при шейном остеохондрозе);
- ноющие боли в области груди (типично при грудном остеохондрозе).
При первом появлении подобных симптомов желательно пройти обследование у врача-невролога.
Дальнейшее развитие болезни проявляется в симптомах, несущих значительный дискомфорт:
Боли в спине
Наблюдаются сильные боли в области спины (по ходу позвоночника). Боль может иррадиировать в конечности.
Онемение пальцев
Типичным проявлением остеохондроза является онемение пальцев рук и ног.
Ограничение двигательной активности
Даже при минимальной физической нагрузке боль усиливается (например, в результате тряски и толчков при поездке в транспорте). Боль приводит к значительным ограничениям подвижности и двигательной активности.
Диагностика
Так как симптоматика остеохондроза слабо выражены и часто пересекается с другими патологиями, первичный осмотр лучше провести у терапевта или другого специалиста – невролога, ортопеда. Он расспросит вас о болевых и прочих симптомах, проверит подвижность шеи, состояние кожи, равновесие, рефлексы.
Если поставлен первичный диагноз «шейный остеохондроз», врач дальше направит вас на дополнительные исследования. Самым эффективным из них является МРТ, потом – компьютерная томография. Рентгеновские исследования по сравнению с первыми двумя гораздо менее эффективны, особенно при запущенной болезни. Состояние мягких тканей проверяется с помощью УЗИ. Если у врача есть подозрение на повреждение кровеносных сосудов, вас могут направить на дуплексное сканирование сосудов.
Так как некоторые симптомы пересекаются с признаками стенокардии и ишемической болезни сердца, может понадобиться консультация кардиолога, который направит вас на ЭКГ и эхокардиографию.
Остеохондроз шейного отдела позвоночника: симптомы
На ранних стадиях болезнь практически не проявляется болезненными симптомами: вы можете почувствовать неприятные ощущения в шее после большой физической нагрузке или длительного сидения в напряженной позе, после резкого движения или наклона головы.
Основные симптомы – головная боль, головокружение и нарушение координации, легкий хруст при движении головы, общая слабость; реже наблюдается слабость рук, онемение языка и нарушение речи, проблемы с дыханием, зрением, слухом, повышенное потоотделение, аномально высокое артериальное давление. Основные зоны – затылок, шея, воротниковая зона. В большинстве случаев одновременно наблюдается всего несколько из перечисленных признаков болезни.
В целом симптоматика остеохондроза не очевидна, часто их маскирует использование обезболивающих препаратов. В этом и состоит одна из его опасностей: большинство симптомов возможны и при других патологиях, что затрудняет диагностику шейного остеохондроза.
Читать еще…